

Original Article - Year 2011 - Volume 26 -
Correção das retrações palpebrais secundárias à blefaroplastia
Management of lower eyelid malposition following blepharoplasty
RESUMO
Introdução: A retração palpebral nos seus diversos graus é uma complicação temida, mas frequentemente observada no pós-operatório da blefaroplastia inferior. Pode se apresentar desde uma discreta esclera aparente até um grave e sintomático ectrópio. Objetivo: Sistematizar o tratamento das retrações palpebrais secundárias à blefaroplastia nos seus diversos graus. Método: Três grupos foram divididos pela gravidade e tipo de retração palpebral, que orientaria o tratamento a ser recebido. No grupo 1, foram incluídas as retrações palpebrais confinadas ao canto lateral. Este grupo foi tratado com cantoplastia. No grupo 2, foram incluídas as alterações de canto lateral e terço medial da pálpebra causadas por deficiência da lamela média, anterior ou uma combinação entre as duas, mas que não causavam eversão da margem palpebral. Este grupo foi submetido a cantoplastia com retalho de tarso, perfuração lateral da órbita e liberação das retrações da lamela. No grupo 3, foram incluídos pacientes com evidente retração de lamela média, anterior ou uma combinação entre as duas, causando ectrópio franco. Esses pacientes foram submetidos à cantoplastia com retalho de tarso, liberação das retrações da lamela média e enxerto de mucosa de palato duro como espaçador (spacer graft). Resultados: A abordagem sugerida efetivamente corrigiu o mau posicionamento palpebral inferior e melhorou a sintomatologia nos três grupos propostos. Conclusão: O correto diagnóstico das causas da retração palpebral permite a escolha do tratamento adequado. Mais importante que o tratamento, no entanto, é a profilaxia deste tipo de complicação, que só é alcançada após entendimento amplo da anatomia periorbitária e avaliação meticulosa pré-operatória da função tarso ligamentar e outros parâmetros envolvidos.
Palavras-chave: Ectrópio. Blefaroplastia. Pálpebras/anormalidades. Pálpebras/cirurgia.
ABSTRACT
Introduction: Lower eyelid malposition is one of the most common complications following lower eyelid blepharoplasty. This may take the form of a mild scleral show with the round eye syndrome or may progress to frank ectropion in some patients. Objective: This study intended to systematically approach inferior lid malposition based on the severity and ethiopatogeny of each case. Methods: Inferior lid retraction was divided in 3 groups based on severity and ethiopatogeny that would guide the treatment. Group 1 had inferior displacement of the lid only on the canthal/ lateral aspect. Canthoplasty was performed in this group; Group 2 included retraction confined to the medial and lateral aspect of the lower eyelid with involvement of medial and/or anterior lamella but with no ectropion. Drill hole canthoplasty with tarsal strip and release of posterior lamellar scaring. Group 3 included patients with 2 or more lamella involved and ectropion. In this group, a Drill hole canthoplasty with tarsal strip, release of posterior lamellar scaring and hard plate mucosa spacer graft was performed. Results: The used approach effectively corrected the inferior lid malposition with release of the referred symptoms. Conclusion: Appropriate surgery, which is determined on the basis of the preoperative evaluation, has allowed for the correction of these previously difficult-to-treat lower eyelid malposition with minimal complications. Despite successful correction a pre operative evaluation is paramount to avoid complications in the lower eyelid surgery.
Keywords: Ectropion. Blepharoplasty. Eyelids/abnormalities. Eyelids/surgery.
Os olhos e a região periorbitária têm papel fundamental na harmonia da face. Este papel é tão importante que Tessier considerava a face orbitocêntrica1. Por esse motivo, as alterações nesta região podem levar a modificações notáveis, principalmente quando alteram o formato ou a posição relativa dos olhos. Pela natureza da anatomia local, uma cirurgia com indicação ou execução equivocada pode induzir à formação de tecido cicatricial, que mesmo após mínima contração poderá alterar o contorno e as concavidades naturais tão peculiares a esta região.
Dentre todas as cirurgias nesta região da face, e que potencialmente podem causar os processos descritos acima, a blefaroplastia é a mais frequente2-4. Apesar de ser considerada uma das cirurgias mais desafiadoras dentre as cirurgias de face4,5, a blefaroplastia inferior tornou-se um dos procedimentos mais comumente solicitados e realizados pelo cirurgião plástico. Não bastasse o grande número de blefaroplastia realizadas por cirurgiões plásticos, um sem número de procedimentos é realizado por profissionais de outras subespecialidades, como oftalmologistas, dermatologistas, otorrinolaringologistas, entre outras. É a ordem natural das coisas que, com um aumento do número de procedimentos realizados, aumentasse também o número de complicações observadas. Dentre todas estas complicações, a retração da pálpebra inferior é a mais temida.
Etiopatogenia
A complexa anatomia lamelar (Figura 1) e de pouca sustentação, associada a pouca espessura das camadas anatômicas envolvidas, faz da pálpebra inferior local oportuno para o surgimento de alterações secundárias nas blefaroplastia ou outros procedimentos do rejuvenescimento facial6-9. A apresentação destas alterações forma um espectro que vai desde pequenas e inconspícuas modificações de formatos e contornos até graves modificações que comprometem funcionalmente a integridade do globo ocular. Em conjunto estas alterações são conhecidas como alterações do posicionamento ou retrações da pálpebra inferior. A etiopatogenia destas retrações é multifatorial. No entanto, os principais fatores causadores são deficiência de lamela anterior (ou pele), retração cicatricial da lamela média e posterior causada por fibrose e inflamações locais após a blefaroplastia, e frouxidão ligamentar9-11. Destes fatores talvez o menos compreendido seja a retração cicatricial vertical de lamela média. A retração deste tecido tênue leva ao arrastamento vertical dos músculos retratores da pálpebra levando à retração inferior, com ou sem eversão da margem ciliar. Conforme o septo retrai, ele encurta a distância entre a margem ciliar e o arco orbital inferior como indicado na Figura 2.
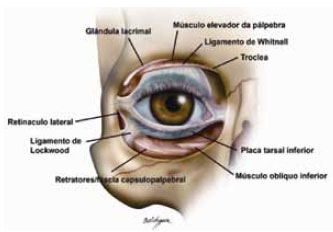
Figura 1 - Anatomia frontal da órbita e estruturas ligamentares.
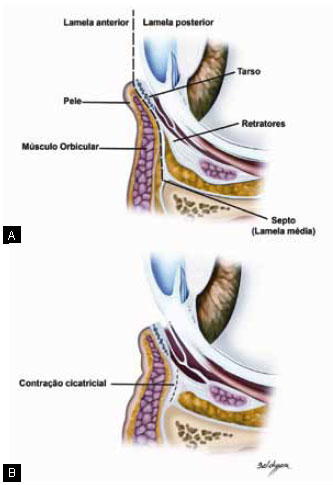
Figura 2 - A: Corte lateral demonstrando a anatomia lamelar da pálpebra inferior. B: Retração cicatricial da lamela média.
O início deste espectro de alterações é o olho arredondado ou "round-eye syndrome"12. O round eye nada mais é do que a perda do ângulo agudo formado pelo encontro das linhas cinzentas das pálpebras superior e inferior causado pelo encurtamento vertical da lamela média e posterior, sem alteração da lamela anterior na região do canto. O ângulo apresenta-se tipicamente apagado no seu canto lateral.
Associado ao round-eye pode surgir uma alteração nas proporções entre os triângulos laterais e mediais da esclera11. Estes triângulos, que no paciente jovem e não operado apresentam tamanhos semelhantes, podem apresentar uma alteração da relação entres suas áreas, com aumento da quantidade total de esclera visível no triângulo lateral (Figura 3).
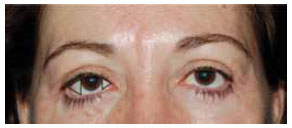
Figura 3 - Paciente de 48 anos submetida a blefaroplastia inferior. Triângulo lateral mostrando-se 50% maior em área comparandose com o triângulo interno. A falta de suporte lateral e retração causada pela fraqueza estrutural do retináculo lateral, bem mais tênue que o forte ligamento cantal medial, fica evidente.
Esta alteração, apesar de sutil, compõe com as demais que serão descritas oportunamente um conjunto de sintomas que sugerem para o próprio paciente e para o leigo uma aparência operada, e que o afasta deste tipo de cirurgia. A esclera aparente propriamente dita (termo consagrado como scleral show) consiste no mau posicionamento da pálpebra inferior, que passa a revelar 1 ou mais mm da esclera inferiormente ao limbo.
Conforme supracitado, a posição correta da pálpebra inferior cobre 1,5 a 2 mm do limbo no caucasiano. A esclera aparente é, na maioria das vezes, uma alteração de posicionamento do terço lateral e médio da pálpebra13. Evoluindo no espectro das retrações chega-se ao ectrópio. O ectrópio consiste no afastamento ou eversão da margem ciliar na direção oposta ao globo ocular. Claro está que outras causas de ectrópio, como ectrópio congênito, espástico, paralítico ou senil, são também bastante prevalentes, mas fogem ao escopo do presente trabalho. Deste momento em diante, quando referirmos no texto ao termo ectrópio, o foco será o ectrópio cicatricial e não qualquer outro tipo. O ectrópio pode variar em graus desde uma pequena eversão, que produz apenas epífora, até graves eversões, que gradualmente levam a inflamação e ceratite da córnea, muitas vezes associados à infecção crônica e que pode culminar com úlcera de córnea e comprometimento da visão14.
A análise crítica de longo prazo da pálpebra inferior operada frequentemente revela resultados pouco naturais com alterações de sua posição. A avaliação cuidadosa do paciente, por meio de um consistente entendimento da anatomia periorbitária, e uso adequado dos recursos cirúrgicos existentes, pode evitar este tipo de problema. No entanto, quando a complicação já está instalada, somente a sua abordagem correta poderá garantir um resultado consistente e reprodutível. A preocupação com a forma em detrimento da função, que muitas vezes conduziu o cirurgião por caminhos perigosos, hoje observa na cirurgia plástica um movimento contrário, que volta a colocar a função como prioritária. É sob este enfoque que o presente trabalho tem como objetivo sistematizar a abordagem utilizada pelo autor nas retrações palpebrais secundárias à blefaroplastia inferior.
MÉTODO
Realizou-se uma análise retrospectiva de todos os casos de retração palpebral secundária à blefaroplastia ou a outros procedimentos estéticos da pálpebra inferior, operados pelo autor no período de março de 2008 a março de 2010. Retração palpebral secundária foi definida como qualquer alteração de posicionamento da pálpebra inferior, consequência de uma blefaroplastia transcutânea, transconjuntival, rejuvenescimento cirúrgico do terço médio, enxerto de gordura ou material aloplástico e laser periorbitário. No espectro das alterações denominadas retrações incluem-se, portanto: arredondamento do canto, esclera aparente e ectrópio cicatricial de canto lateral, médio ou canto medial. Ectrópios primários, involucionais ou senis foram excluídos do presente estudo. Todos os pacientes incluídos apresentavam mais do que 12 meses de intervalo entre o procedimento causador da retração e sua correção.
Medidas e fotografias
Foram avaliados retrospectivamente os prontuários dos pacientes, coletando-se os dados de exames e medidas realizadas no pré e intra-operatório. Dentre estes exames e medidas coletados destacam-se:
Avaliação do tônus da margem ciliar por meio do teste de distração palpebral e Snap test; Análise normalizada das fotografias, com medida da distância da margem ciliar até o limbo na linha média com os olhos na posição primária do olhar (Dist. L-MC); Assimetria entre os triângulos de esclera lateral e medial; Inclinação da fenda ou Cantal Tilt, definida como positiva quando o canto lateral posiciona-se acima do canto medial, neutro quando se posiciona no mesmo nível e negativo quando se posiciona inferiormente.
Ectrópio foi definido como a eversão da margem ciliar no sentido oposto ao globo. A presença ou não de proeminência ocular também foi avaliada.
Sinais e sintomas de irritação córnea secundário ao mau posicionamento da pálpebra, como xeroftalmia, epífora e vermelhidão ocular foram ativamente pesquisados. A indicação para cirurgia foi retração palpebral nos seus variados graus. Antes da cirurgia, o paciente foi tratado clinicamente enquanto aguardava seu procedimento.
É essencial ao cirurgião avaliar a etiologia e a gravidade da retração palpebral, já que estas irão determinar o tipo de procedimento necessário para sua correção. Por isso, os casos foram divididos em 3 grupos com etiopatogenias e gravidade similares e que foram tratados de formas similares.
No grupo 1, foram incluídas as retrações palpebrais confinadas ao canto lateral. Este tipo de retração está mais associado à frouxidão ligamentar, apesar de conter um elemento de deficiência de lamela média e posterior limitado ao canto. O paciente mostrado na Figura 4 ilustra o perfil comum a este grupo.
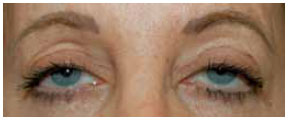
Figura 4 - Paciente do grupo 1, 53 anos, submetida a blefaroplastia transconjuntival sem suporte cantal há 2 anos, mostra esclera aparente bilateral, arredondamento do terço lateral e assimetria dos triângulos da esclera e obliquidade negativa da fenda à esquerda. Nota-se que a posição palpebral medial à pupila está mantida e não há eversão da margem ciliar.
No grupo 2, foram incluídas as alterações de canto lateral e terço medial da pálpebra causadas por deficiência da lamela média, anterior ou uma combinação entre as duas, mas que não causava eversão da margem palpebral (ectrópio), similar ao paciente mostrado na Figura 5.
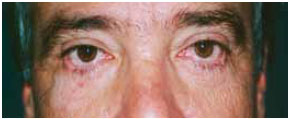
Figura 5 - Paciente do grupo 2, 58 anos, submetido a duas blefaroplastias com acesso anterior, sendo a última há 3 anos. Mostra esclera aparente de mais de 2 mm, com acometimento contínuo de toda margem ciliar, referindo vermelhidão e epífora, mas sem apresentar ectrópio franco.
No grupo 3, foram incluídos pacientes com evidente retração de lamela média, anterior ou uma combinação entre as duas, causando ectrópio franco. A Figura 6 mostra um caso com estas características.
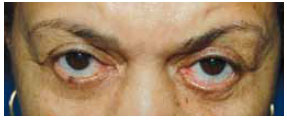
Figura 6 - Paciente do grupo 3, 66 anos, submetida a blefaroplastia com acesso anterior e sem suporte cantal há 18 meses. Apresentou ectrópio 7 meses após cirurgia. Apresentava-se bastante sintomática, com epífora, vermelhidão e xeroftalmia.
Técnica cirúrgica
Os pacientes do grupo 1 foram submetidos a cantopexia ou cantoplastia com cantotomia limitada (Figura 7).
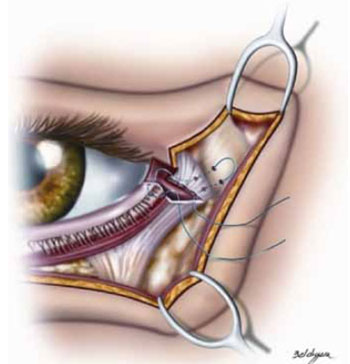
Figura 7 - Esquema demonstra o tipo de cantoplastia usada. Apenas uma separação de 3 mm do ligamento cantal superficial é realizada sem alterar demais o mecanismo de sustentação mais profundo.
Os pacientes do grupo 2 foram submetidos a cantoplastia com retalho de tarso e perfuração lateral da órbita, liberação das retrações da lamela média com ou sem recrutamento do orbicular e terço médio da face15,16. O procedimento está sumarizado na Figura 8.
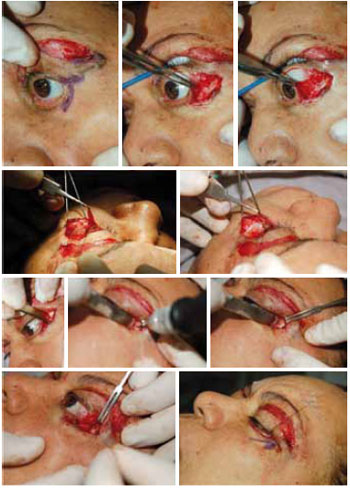
Figura 8 - A sequência mostra os passos da cantoplastia com retalho de tarso, perfuração lateral da órbita e liberação das retrações da lamela média. A linha superior mostra em detalhes a cantotomia e cantólise realizada, bem como o retalho de tarso. Na segunda linha fica clara a ressecção direta da fibrose intensa que traciona o tarso. A terceira e quarta linha mostram a fixação com perfuração parede da órbita do retalho de tarso e o ganho vertical obtido.
Os pacientes do grupo 3 foram submetidos a cantoplastia com retalho de tarso e perfuração lateral da órbita, liberação das retrações da lamela média e recrutamento do orbicular e terço médio da face, associado a enxerto de mucosa de palato duro como espaçador (spacer graft) de lamela média e posterior (Figura 9).
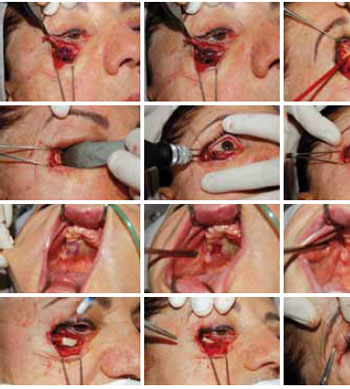
Figura 9 - Cantoplastia com retalho de tarso e perfuração lateral da órbita, liberação das retrações da lamela média e enxerto de mucosa de palato duro como espaçador (spacer graft) de lamela média. A primeira linha da sequência mostra o grande ganho vertical obtido após ressecção da fibrose e parte dos retratores. A distância entre a posição inicial e a obtida após a liberação deixa clara a necessidade de suporte. A terceira fileira mostra a obtenção do enxerto de palato e a quarta demonstra a sua fixação entre o tarso superiormente e o que resta dos retratores inferiormente.
Este procedimento tem algumas particularidades técnicas que merecem ser pormenorizadas. Após incisão subciliar e cantotomia ampla, técnica exaustivamente e mais elegantemente descrita alhures realiza-se o isolamento dos retratores. Os retratores, ao invés de serem liberados por meio de movimentos de abertura romba da tesoura, são separados da borda inferior do tarso através de dissecção direta com ponteira Colorado (Stryker, USA). Se houver qualquer tipo de adesão resseca-se diretamente a fibrose, que em geral envolve os retratores. O plano entre os retratores e o septo é então dissecado de forma a isolar totalmente a lamela posterior de qualquer fibrose septal que possa estar contribuindo para o encurtamento vertical. Após esse ponto, passamos à coleta do enxerto de palato. Marca-se um retângulo de 20 por 5 mm no palato duro posterior e externo. Infiltração local supraperiostal é útil para separar o seu plano de dissecção. Utilizando uma lâmina 11 do tipo Parker incisa-se a mucosa palatina, tomando-se cuidado para não lesar o plano mucoperiostal. Um elevador de periósteo tipo Freer é utilizado para separar a mucosa e submucosa do periósteo. O limite anterior do palato mole é respeitado, para impedir qualquer possibilidade de lesão dos vasos palatinos mais próximos ao forame. Em geral, ficando-se anterior ao segundo molar há segurança nesta manobra. Prefere-se, sempre que possível, o palato a meia distância entre a gengiva e a linha média16. O retângulo retirado desta área, em geral, é resistente e firme, composto de mucosa e submucosa. A área cruenta pode ser aproximada com Vycril 4-0 (Ethicon, Brasil), numa sutura contínua. Alguns autores deixam a área cicatrizar por segunda intenção. O enxerto então é afinado, retirando-se qualquer gordura que possa haver na submucosa. Ele é então suturado com uso de fio Vycril 6-0 (Ethicon, Brasil) à borda inferior do tarso ou ao coto do orbicular pretarsal, com o seu lado mais longo paralelo à margem ciliar. A parte inferior (caudal) é suturada aos retratores/cápsula fasciopalpebral. Quando não houver comprometimento evidente da conjuntiva, ela não será aberta, como alguns autores costumam preconizar. Nos casos de encurtamento da conjuntiva, o enxerto é suturado internamente às suas margens, alongando verticalmente. Nos casos em que não houver abertura da mesma, o enxerto é colocado anteriormente à conjuntiva, de forma que a mucosa do palato fique em contato com a sua superfície conjuntival interna íntegra. O alongamento vertical obtido pela liberação anterior será sustentado pela presença do enxerto. O objetivo, portanto, é recuperar a perda vertical que a retração da lamela média possa ter causado e sustentá-la nesta posição através do enxerto. A necessidade do enxerto torna-se clara quando se observa que o ponto de elevação do canto lateral normalmente usado não é suficiente para corrigir a retração na porção média da pálpebra. Este fenômeno é um poderoso preditor da necessidade de enxerto espaçador.
RESULTADOS
No período de março de 2008 a março de 2010, foram operados 18 pacientes com retração palpebral pós blefaroplastia ou outros procedimentos estéticos da pálpebra inferior. Todos os pacientes tiveram alta no mesmo dia do procedimento. Nestes pacientes, a idade variou de 46 a 82 anos, com média de 58,8 anos. Catorze pacientes eram do sexo feminino e 4, do sexo masculino.
No grupo 1, foram incluídos nove pacientes, no grupo 2, seis e, no grupo 3, três pacientes. Os pacientes foram incluídos nos grupos em que a pálpebra com maior alteração indicaria.
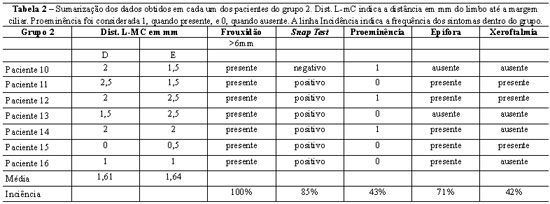
No grupo 1, foram incluídos 9 pacientes, com 18 pálpebras operadas, nos quais realizou-se cantopexia com ou sem cantotomia limitada. A idade dentro deste grupo variou de 46 a 61 anos, com média de 51,2 anos. Sete destes pacientes eram do sexo feminino e dois do sexo masculino. A incidência dos sintomas pesquisados está sumarizada na Tabela 1.
A epífora diagnosticada nos três casos eram de leve a moderada, segundo avaliação subjetiva do paciente. Não foi realizado o teste de Schimmer. Após a cirurgia, os três (100%) pacientes referiram melhora completa do sintoma. A xeroftalmia presente em um dos casos também foi resolvida após a cirurgia. O esclera aparente foi totalmente corrigida nos nove pacientes.
As complicações cirúrgicas observadas neste grupo foram dois (25%) casos que evoluíram com quemose moderada. Esta foi tratada com corticoide tópico por 2 semanas, com remissão completa dos sintomas. Um (12,5%) paciente queixou-se de xeroftalmia no primeiro mês, mas que regrediu após esse período.
A Figura 10 ilustra o pré e pós-operatório de um dos casos do grupo 1.
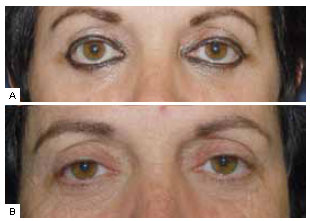
Figura 10 - A: Pré-operatório; B: Pós-operatório. Paciente de 61 anos, previamente submetida a blefaroplastia inferior com acesso anterior há 6 anos. Esclera aparente de 2 mm bilateral. Queixavase de xeroftalmia e epífora, mesmo após tratamento clínico. Foi submetida à cantoplastia com cantotomia limitada.
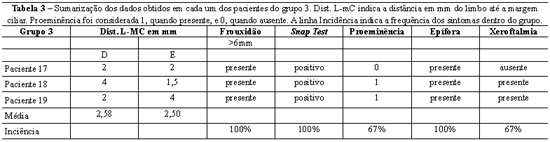
No Grupo 2, a incidência dos sintomas pesquisados neste grupo está sumarizada na Tabela 2.
Em cinco pacientes e nove pálpebras, foi realizada cantoplastia com retalho de tarso e perfuração lateral da órbita, seguida da liberação das retrações da lamela média (grupo 2). Em três das nove pálpebras, foi também realizado o recrutamento do orbicular e terço médio da face. A idade dentro deste grupo variou de 52 a 74 anos, com média de 58,2 anos. Três destes pacientes eram do sexo feminino e dois, do sexo masculino. A epífora diagnosticada no pré-operatório em cinco (71%) casos foi classificada como moderada, segundo avaliação subjetiva do paciente. No pós-operatório, 100% dos pacientes referiram melhora completa deste sintoma. Xeroftalmia e vermelhidão também estavam presentes em três (42%) pacientes no préoperatório. Em todos os casos, houve melhora da vermelhidão, mas 1 (25%) paciente manteve a xeroftalmia (paciente 11), mesmo com a posição adequada da pálpebra inferior.
As complicações cirúrgicas observadas neste grupo foram: três (42%) desses casos evoluíram com quemose, que foi tratada com corticoide tópico por duas semanas, com remissão completa em até três semanas em dois pacientes. O terceiro caso necessitou novo ciclo de corticoide tópico e lubrificação até que a quemose desaparecesse por completo, após seis semanas. Em dois (28,5%) destes casos, durante as primeiras cinco semanas, foi evidenciada esclera aparente residual, que em geral desenvolve-se após 10 dias da cirurgia e regrediu com a diminuição do edema em cerca de cinco semanas. As Figuras 11 a 13 ilustram aspectos pré e pós-operatório de alguns casos representativos do grupo 2.
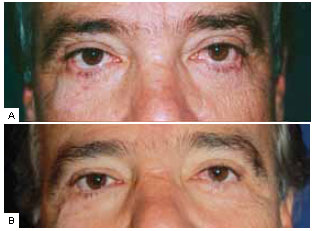
Figura 11 - A: Pré-operatório; B: pós-operatório. Paciente de 58 anos, previamente submetido a duas blefaroplastias inferiores com acesso anterior, a última há 3 anos. Esclera aparente de 2 mm à direita e 2,5 mm à esquerda. Acentuado arredondamento do canto, como demonstrado na Figura 3. Muito sintomático, com
vermelhidão constante e epífora, mesmo após tratamento clínico. Foi submetido à cantoplastia com retalho de tarso e perfuração lateral da orbita após liberação das retrações da lamela média com correção completa dos sintomas e do aspecto estético.
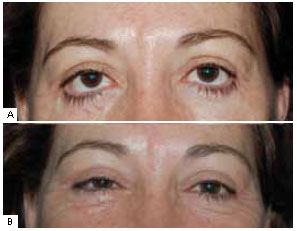
Figura 12 - A: Pré-operatório; B: Pós-operatório. Paciente de 57 anos, previamente submetida a blefaroplastia inferior com acesso anterior há 1 ano. Esclera aparente de 2 mm à direita e 2 mm à esquerda. Note como há evidente assimetria entre os triângulos laterais e mediais da esclera. A ausência de suporte cantal também é evidente lateralmente. Queixava-se de epífora. Foi submetida a cantoplastia com retalho de tarso e perfuração lateral da órbita após liberação das retrações da lamela média, com correção completa dos sintomas e do aspecto estético.
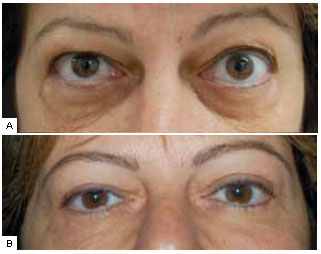
Figura 13 - A: Pré-operatório; B: Pós-operatório. Paciente de 61 anos, submetida a blefaroplastia inferior anterior há 5 anos. Esclera aparente de 2 mm à direita e 2,5 mm à esquerda. Note como a margem palpebral se afasta do seu ponto ideal em toda sua extensão e não só no canto lateral, como nos casos do grupo 1. Apresentava epífora e xeroftalmia. A proeminência ocular é evidente, mesmo em visão frontal. Apesar de não haver história de tiroideopatia, foi realizado concomitante alongamento do músculo elevador da pálpebra superior para atenuação do exorbitismo. Com relação à pálpebra inferior, esta foi submetida a cantoplastia com retalho de tarso e perfuração lateral da órbita após liberação das retrações da lamela média bilateralmente, com correção completa dos sintomas e do aspecto estético.
A incidência dos sintomas pesquisados no Grupo 3 está sumarizada na Tabela 3.
Em três pacientes e seis pálpebras, foi realizada cantoplastia com retalho de tarso e perfuração lateral da órbita, liberação das retrações da lamela média e enxerto de palato como espaçador (spreader graft). Em quatro dessas pálpebras, foi usado enxerto de mucosa de palato como espaçador de lamela média e posterior. A idade dentro deste grupo variou de 52 a 71 anos, com média de 62,4 anos. Dois pacientes eram do sexo feminino e um, do sexo masculino. No pós-operatório, os três (100%) pacientes referiram melhora completa destes sintomas. Xeroftalmia e vermelhidão também estavam presentes em três casos no pré-operatório. Em 3 (100%) pacientes houve melhora da vermelhidão, mas um (33%) manteve a xeroftalmia, mesmo com a posição adequada da pálpebra inferior. Um dos pacientes apresentava úlcera de córnea na região lateral, diagnosticada por oftalmologista que iniciou tratamento clínico e encaminhou a paciente para cirurgia. Seis semanas após a cirurgia, a úlcera foi novamente avaliada por oftalmologista, que evidenciou cicatrização completa da mesma.
As complicações cirúrgicas observadas neste grupo foram: no pós-operatório, dois (66%) destes casos evoluíram com quemose, que foi tratada com corticoide tópico por duas semanas, com remissão completa em até três semanas. Nesses casos, a quemose foi mais intensa e de maior duração que nos demais grupos. Em um dos casos, apesar da melhora importante, ainda se percebia algum grau de quemose após 5 semanas da cirurgia, mesmo com o tratamento tópico com corticoide e antibióticos. As Figuras 14 e 15 demonstram aspectos do pré e pós-operatório de alguns casos do grupo 3.
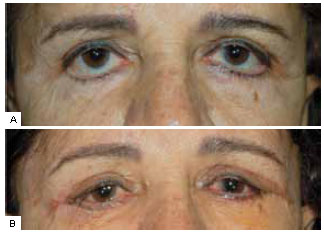
Figura 14 - A: Pré-operatório; B: Pós-operatório. Paciente de 71 anos, previamente submetida a blefaroplastia inferior por acesso anterior associada a enxerto de material não absorvível aloplástico em região malar e inferior da órbita há 3 anos. Esclera aparente de 4 mm à direita e 1,5 mm à esquerda. Há evidente ectrópio bilateral, com ausência de contato da margem ciliar com o globo. O ectrópio é mais grave no lado com menos esclera aparente (E), mostrando a eventual ausência de relação entre ambos. Foi submetida a cantoplastia com retalho de tarso e perfuração lateral da órbita após liberação das retrações da lamela média e inserção de enxerto de mucosa de palato duro como espaçador da lamela média e posterior bilateralmente. Referiu correção completa dos sintomas e do aspecto estético. Foto com 40 dias de pós-operatório mostra ainda ligeira quemose. Paciente de outro estado não retornou pessoalmente para nova foto, mas refere por telefone melhora completa dos sintomas.
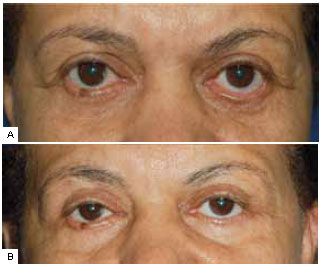
Figura 15 - A: Pré-operatório; B: Pós-operatório. Paciente de 52 anos, previamente submetida a blefaroplastia inferior por acesso anterior há 18 meses. Esclera aparente de 2 mm à direita e 4 mm à esquerda. Há evidente ectrópio à esquerda, com ausência de contato da margem ciliar com o globo. O ectrópio à direita é inicial. Foi submetida a cantoplastia com retalho de tarso e perfuração lateral da órbita, após liberação das retrações da lamela média e inserção de enxerto de mucosa de palato duro como espaçador da lamela média e posterior à esquerda. À direita não foi necessário uso de enxerto espaçador. Referiu correção completa dos sintomas e do aspecto estético. Foto com 1 ano de seguimento. Apesar da total correção do ectrópio, ainda se vê esclera aparente à esquerda, de 1 mm.
DISCUSSÃO
A retração palpebral nos seus diversos graus é uma complicação frequentemente reconhecida no pós-operatório de blefaroplastia inferior. Diversos autores nacionais contribuíram na discussão da prevenção e do tratamento destes casos17-19. Recentemente, outros procedimentos vieram somarem-se à blefaroplastia como possíveis causas desta retração. Esses procedimentos são a abordagem do terço médio da face (seja por meio de um lifting formal de terço médio, videoendoscópico, via conjuntival ou anterior), o reposicionamento de bolsas, a plicatura septal, entre outros tantos. Além dos procedimentos cirúrgicos, também se somam os preenchimentos injetáveis absorvíveis ou inabsorvíveis e o laser periorbitário20-22.
Os pacientes que apresentam retração têm em comum a ausência de suporte palpebral, ocasionando uma assimetria nas forças que controlam a sua posição. Puxando no sentido inferior está a retração da lamela média e posterior. Diversos autores têm debatido sobre a origem desta retração. A teoria hoje mais aceita indica que um processo inflamatório cicatricial é iniciado após violação do septo orbital e da gordura retroseptal, causando fibrose do próprio septo e dos retratores (fáscia capsulopalpebral).
Alguns autores sugerem que a manipulação e o reposicionamento das bolsas sejam particularmente propensos a causar inflamação na lamela média15,16. Em nosso estudo, torna-se difícil fazer qualquer inferência sobre o tipo de cirurgia que causou a retração, já que, na maioria dos casos, o paciente não sabe detalhes de técnica cirúrgica utilizados no seu caso e o médico responsável pela cirurgia inicial torna-se pouco disposto a fornecê-los. Independente da origem do processo, ficou evidente no intra-operatório dos pacientes do grupo 2 e 3 que uma quantidade considerável de tecido cicatricial está presente nos casos com retração mais avançada. Mais do que isso, pode-se dizer que o septo, fascia capsulo palpebral/retratores estão fundidos em um único plano e, na maioria dos casos, não podem ser separados um do outro (Figura 2). Esta banda única de fibrose e contração cicatricial diminui a distância entre o tarso e a borda inferior da órbita, encurtando verticalmente a pálpebra, mesmo que não haja deficiência de pele (Figura 2). Este quadro amplia bastante a noção convencional que alega que apenas o excesso de ressecção de pele na blefaroplastia causa retração.
É conhecimento comum que a ressecção exagerada de pele na blefaroplastia inferior não perdoa o operador que se defrontará, quase que invariavelmente, com algum grau de retração no pós-operatório. A necessidade de ser conservador nesta ressecção é amplamente difundida e é rara a apresentação ou artigo sobre cirurgia das pálpebras que não a enfatize3. No entanto, muitas vezes o cirurgião é surpreendido pelo surgimento de retração palpebral, mesmo quando pouca ou nenhuma pele foi ressecada. Esta é a situação dos pacientes 4 e 5 do grupo 1 e do paciente 13 do grupo 2. Em todos eles, uma blefaroplastia transconjuntival levou a esclera aparente e/ou arredondamento do canto. No paciente 13, mais especificamente laser de CO2 fracionado foi adicionado ao procedimento e pode ter contribuído com a retração em consonância com alguns artigos que bastante recentemente começam a relatar este tipo de complicação21.
Foge ao escopo deste trabalho detalhar quais tipos e por quais mecanismos os diversos comprimentos de onda e tipos de laser e luz intensa pulsada poderiam causar esta complicação. Outro exemplo bastante ilustrativo é o da paciente 14. A paciente não foi submetida à blefaroplastia. Foi submetida apenas a pálpebra superior e enxerto de gordura no plano suborbicular para correção do tear trough na pálpebra inferior (depressão presente sobre o sulco nasojugal e que pode estar presente em jovens). Nesta paciente, apenas o estímulo inflamatório causado pelo enxerto autólogo de gordura entre as lamelas causou importante retração, como demonstram a Figura 16. Este paciente, mesmo na ausência de blefaroplastia inferior, evoluiu com esclera aparente franca. A Figura 17 demonstra, ainda, a ressecção do enxerto de gordura íntegro e totalmente integrado 10 meses após sua inclusão.
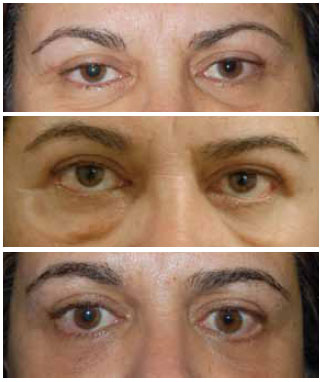
Figura 16 - A primeira foto da sequência mostra antes do enxerto de gordura, a intermediária demonstra o aspecto após o enxerto e com a esclera aparente em mais de 2 mm e a terceira, após a correção. Nota-se que neste pós-operatório precoce (2 meses) ainda há uma esclera aparente residual à esquerda. Na foto intermediária, fica evidente o abaulamento causado pelo enxerto.
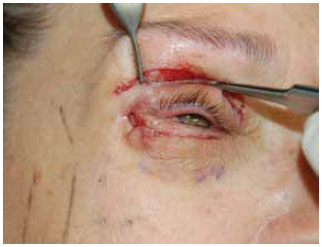
Figura 17 - A sequência demonstra o intra-operatório da paciente mostrada na Figura 15 durante a ressecção do enxerto de gordura. No primeiro quadro, isola-se a bolsa de gordura para a seguir ressecar-se o enxerto. Nota-se que o enxerto de gordura tem aspecto mais pálido que a bolsa, é compacto e foi ressecado em bloco. Mostra sua localização entremeada às fibras do orbicular e abaixo dele, mas sempre superficial ao septo. Apesar de pouco visível na foto, há considerável quantidade de fibrose cercando a área do enxerto e encurtando verticalmente a pálpebra. O último quadro mostra a elevação da pálpebra obtida após liberação da retração. Por fim, realizou-se uma cantoplastia com perfuração lateral da órbita.
Outros exemplos anedóticos de retração secundária a enxerto de gordura e até acido hialurônico vem sendo mais comumente reportados. Parece-nos que este tipo de procedimento mostra como a inflamação por si só, sem ressecção de tecido, pode levar ao encurtamento vertical da pálpebra.
Bastante já foi escrito sobre medidas e condutas que previnam o aparecimento da retração palpebral após a blefaroplastia3-5,15. Dentre os especialistas, têm se destacado duas grandes filosofias na abordagem do envelhecimento da pálpebra inferior. Uma mais intervencionista, que opta por maximizar o ganho estético através de uma incisão anterior, e outra que prefere ser mais conservadora, e usa a incisão transconjuntival na tentativa de diminuir a incidência de complicações. O crescente uso da via transconjuntival parece ser uma resposta à maior preocupação em evitar o mau posicionamento da pálpebra inferior. Apesar de mais conservadora ela, no entanto, não elimina o risco de surgimento de retração, como alguns estudos iniciais podiam sugerir20.
Outra linha de argumentação em favor da blefaroplastia transconjuntival diz que a sustentação dinâmica da pálpebra inferior feita pelo orbicular seria prejudicada com a denervação da sua porção mais superior. Estudos eletroneuromiográficos demonstraram, no entanto, que mesmo após blefaroplastia miocutânea, a função do orbicular está preservada quando comparada ao próprio indivíduo como controle20,26-28. Por este motivo, não se pode afirmar que haja prejuízo da função do orbicular somente pela violação miocutânea, mesmo que se encontre um menor número de fibras nervosas no músculo violado, como demonstram outros autores.
A preservação da função dinâmica do orbicular (inclusive a função de ''bomba' para a drenagem lacrimal) tem sido considerada tão importante quanto sua função estática27. Acredita-se que, independente da via escolhida, pode haver dano à lamela média pela simples manipulação das bolsas, causando resposta inflamatória local15. A intimidade do plano do septo com o plano mais posterior das bolsas não nos permite garantir que esta inflamação não afete também o septo, mesmo que ele não tenha sido violado (o que em geral ocorre optando-se pela via transconjuntival). Parecenos agora claro que, mesmo sem violação formal do septo, somente a manipulação das bolsas em seu plano pós-septal pode causar retração. Em nossa série, os casos de retração franca secundária a acesso transconjuntival corroboram de certa forma tal raciocínio16.
Por tudo isso, mais importante do que a via escolhida nos parece a avaliação pré-operatória da frouxidão tarsoligamentar. Dois testes simples e bastante difundidos - o Snap test e a distração da margem ciliar - podem facilmente indicar frouxidão tarsoligamentar. Nestes casos, suporte cantal torna-se mandatório. Além da frouxidão propriamente dita, outros fatores apontam para risco aumentado de retração palpebral pós-blefaroplastia. A inclinação negativa da fenda (cantal tilt), assim como olho proeminente, são fatores de risco essenciais na avaliação pré-operatória. Nestes casos, não só o suporte cantal estaria indicado, mas muitas vezes um suporte mais consistente deva ser considerado. Em casos com olho proeminente, o autor tende a usar, por exemplo, uma cantoplastia com fixação direta do tarso à órbita, ao invés de uma retinaculopexia simples. O ponto usual da fixação do suporte na cantoplastia fica na margem inferior da pupila, nestes casos fixamos 1 a 2 mm acima do ponto usual, reforçando a ideia de que o globo ocular nestes casos 'pesa' mais sobre a margem ciliar, usando a analogia de 'roupa sobre um varal´. Isto torna mais evidente qualquer distopia palpebral inferior. Outro cuidado que nos parece importante nas blefaroplastias com acesso miocutâneo é realizar a incisão no orbicular 4 a 5 mm abaixo de sua inserção, deixando íntegra a porção pré-tarsal, que é a parte responsável pela função dinâmica deste músculo. Preservando-se esta região do músculo parece-nos que a pálpebra ganha em estabilidade e evita deslocamentos inferiores por fraqueza muscular, além de manter sua função de bomba.
O suporte cantal, dividido em suas várias abordagens, parece já fazer parte da blefaroplastia atual. Consideramos também que, com as técnicas disponíveis atualmente, não só a realização ou não de cantopexia deve ser considerada, mas sim qual tipo de suporte cantal seria mais indicado em cada caso. Deve-se lembrar que, apesar de a retinaculopexia, a mais simples das sustentações cantais, ser eficiente na maioria dos casos, algumas situações vão necessitar suporte mais estruturado com cantoplastia e retalho de tarso, mesmo nas blefaroplastias primárias. Nosso critério utilizado normalmente é que medidas de frouxidão ligamentar maiores que 6 mm com Snap test positivo indicam cantoplastia com cantotomia e liberação do membro inferior do ligamento cantal mais ressecção de 2 a 3 mm de tarso lateral e fixação periostal com nylon 5-0 em algumas blefaroplastias primárias e em todas as secundárias. Esse critério é também utilizado por outros autores com vasta experiência em cirurgia das pálpebras5,15,26. Na presença de olhos proeminentes, distâncias menores do que 6 mm de distração também podem indicar de forma mais liberal a cantoplastia. Estes pontos reforçam a necessidade de se prevenir a retração para evitar cirurgias mais amplas, como as descritas aqui, para corrigi-las.
Apesar da divisão em grupos sugerida no presente trabalho, muitas vezes não é tão simples classificar a retração palpebral quanto a sua etiologia e grau. Além dos testes descritos acima, um método que se mostrou bastante útil para separarem-se os pacientes nos grupos citados e que, consequentemente ditará o tipo de cirurgia a ser realizada, está sumarizado na Figura 18 15.
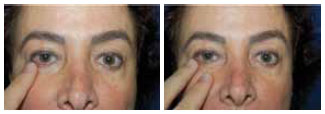
Figura 18 - A título de ilustração, eleva-se o canto da paciente com um dedo e com dois para mostrar como deve ser feita a manobra. Pouca força deve ser necessária para obter a ascensão completa. Um terceiro dedo ao lado do segundo para ajudar na elevação vertical, em geral, mostra necessidade de espaçador vertical.
Quando a retração consegue ser satisfatoriamente corrigida pelo apoio de um dedo no canto lateral, é sinal que frouxidão ligamentar é a causa do problema e uma cantopexia/ cantoplastia pode ser usada, incluindo-se o caso no grupo 1. Quando além do dedo no canto lateral outro dedo precisa apoiar a parte medial da pálpebra logo abaixo da pupila, é sinal que encurtamento significativo da lamela média está presente e será necessário incluí-lo no grupo 2. Quando ainda um terceiro dedo abaixo do segundo faz-se necessário para recrutar mais tecido além da órbita é sinal que o encurtamento é grave e necessita um suporte para mantê-lo na posição. Neste caso, o paciente pode ser incluído no grupo 3 e receberá um enxerto de palato conforme descrito. Este procedimento nos parece bastante eficiente no auxílio do correto diagnóstico e classificação em cada um dos grupos propostos acima.
Se for incluído no grupo 1, o tratamento incluirá a cantopexia com ou sem cantotomia. Diversos procedimentos para suporte cantal têm sido descritos ao longo dos anos, cada um com sua peculiaridade. Pode-se discutir que uma abordagem mais conservadora pudesse ser adotada nestes casos com realização de uma retinaculopexia apenas. No entanto, sempre pareceu ao autor que este tipo de procedimento apresenta níveis de recorrência inaceitáveis nas retrações já instaladas, apesar de sua conhecida eficiência no suporte cantal profilático nas cirurgias primárias. Por este motivo, a moderna abordagem da frouxidão tarsoligamentar incorporou definitivamente a cantotomia de ângulo lateral com retalho de tarso, retalho dérmico ou ressecção lateral em cunha, como mostram diversos autores5,15. Segundo nos parece, o canto redondo (round eye) responde melhor a uma cantotomia limitada (3 mm), que tem a vantagem de corrigir a obliquidade da inserção na rafe da pálpebra superior e inferior, do que a cantopexia simples. A cantotomia do membro inferior do ligamento cantal libera suficientemente a pálpebra inferior para ser posicionada sem tensão em sua posição natural, mas mantém inserida no tubérculo lateral da órbita a parte mais superior e profunda do retináculo. Mais importante ainda, permite pequeno alongamento da fenda quando este é necessário, evitando a redundância tarsal, muitas vezes presente quando uma cantopexia mais forte é tentada sem cantólise. Esta necessidade da cantólise nos mostrou ainda mais clara após tentativa de se corrigir alguns casos somente com cantopexia e notar que se acaba por aceitar posições mais baixas do tarso e frouxidão residual para evitar essa redundância no canto lateral, conforme mostra a Figura 19.
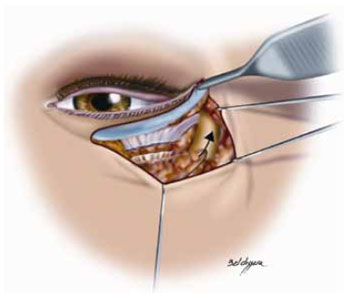
Figura 19 - A figura demonstra que a margem ciliar inferior torna-se redundante no canto pela tração excessiva da cantopexia.
Deve-se ressaltar, no entanto, que a cantólise deve ser reparada com atenção, visto que pode acarretar uma deformidade discreta do canto se não houver alinhamento correto das linhas cinzentas. Este tipo de procedimento é o que mais comumente será exigido ao cirurgião plástico e deve estar em seu arsenal.
Se o paciente for incluído no grupo 2, os pilares do seu tratamento serão o suporte cantal e a liberação das lamelas anterior e posterior. A discussão do suporte cantal para os pacientes do grupo 1 aplica-se aos demais grupos. A variação mais importante é a fixação através de orifícios perfurados na parede lateral da órbita na altura apropriada. Este tipo de fixação tem a vantagem de ser mais resistente do que a fixação no periósteo usada nos pacientes com menores graus de retração. Outra vantagem seria a sua utilidade em casos em que já não há periósteo na órbita lateral, graças a seguidas manipulações. Como há ampla liberação da pálpebra inferior, extrapolando os limites da órbita, para recrutar tecido que venha corrigir a deficiência vertical, inclusive anexando-se parte do tecido do terço médio da face, a espessura e peso deste retalho serão maiores, como mostra a Figura 20. Por isso, a fixação deve ser forte para vencer a fase de edema inicial e manter-se em posição após esse período. O terço médio recrutado também pode ser fixado ao orifício na órbita, se o vetor assim permitir.
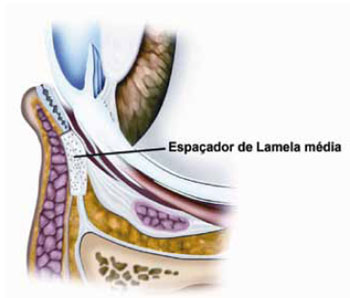
Figura 20 - Esquema mostra o ganho vertical do tarso com a liberação das retrações e do terço médio, quando necessário. Pode ser usado um vetor para fixar o tarso e outro mais vertical para elevar o terço médio.
No que concerne a liberação, é válido lembrar que o septo e a fascia capsulo palpebral (retratores) estão fundidos em um único plano e, na maioria dos casos, não podem ser separados um do outro. Esta banda única de fibrose e contração cicatricial diminui a distância entre o tarso e a borda inferior da órbita, encurtando verticalmente a pálpebra, mesmo que não haja deficiência de pele. A liberação desta banda é talvez o passo mais importante neste estágio. Dois métodos podem ser usados: a divulsão romba com tesoura ou a ressecção direta mostrada na Figura 3. Nos casos de maior retração, a ressecção direta nos parece mais apropriada. Os planos devem ser liberados até o ponto em que a pálpebra inferior consegue cobrir o terço lateral do olho, quando tracionada verticalmente. Se isto ocorre sem tensão, é momento de fixar-se o retalho de tarso previamente confeccionado à parede lateral da órbita, carregando toda a lamela média e posterior. A lamela anterior só será reconectada ao tarso após a sutura de pele. Por este motivo, pode-se optar por fixarse um pequeno retalho de músculo orbicular ao periósteo lateral da órbita. Esta manobra conhecida também como orbicular thightening, ou uma variação do suporte descrito por Mladick, sustenta a lamela anterior no período pós-operatório, enquanto ocorre cicatrização e fusão posterior dos planos.
No grupo 3, quando, após toda a liberação ainda houver indícios de encurtamento ou de tensão após a tração do retalho, deve-se optar pelo passo seguinte: o uso de espaçador de lamela média e posterior. Diversos tipos de enxertos autólogos e heterólogos já foram usados como espaçadores de lamela média e posterior. Entre os autólogos destacamse o palato duro, cartilagem conchal ou de septo, fáscia temporal, derme desepitelizada, tarso superior e esclera. Entre os heterólogos, a matriz dérmica acelular humana (Alloderm, Life Cell Corp.) e a matriz dérmica acelular porcina (Enduragen, Tissue Science Corp.) são os mais usados. Apesar do entusiasmo inicial com o uso de matriz acelular, resultados de longo prazo revelaram inconsistência na absorção, efetividade e tolerância tecidual. Além disso, no Brasil estes produtos muitas vezes são caros ou não estão disponíveis. Por este motivo, optamos por usar o palato duro nos casos onde espaçador fosse requerido. O enxerto de palato é constituído de mucosa, tem consistência muito similar ao tarso, é flexível e de fácil obtenção. Em muitos centros nos quais o oftalmologista trata este tipo de caso, o palato é deixado de lado pela não familiaridade deste profissional com a cirurgia de palato. Com relação à área doadora, os pacientes respondem muito bem, havendo pouca ou nenhuma queixa de dor ou incômodo se uma sutura com fio absorvível é usada. A função do espaçador nestes casos é tripla: (1) separar os retratores/fáscia capsulo palpebral do septo fibrosado e retraído; (2) alongar e manter ao longo do tempo esse alongamento vertical; (3) fornecer apoio e sustentação ao tarso e, portanto, à margem ciliar, como demonstra a Figura 21.
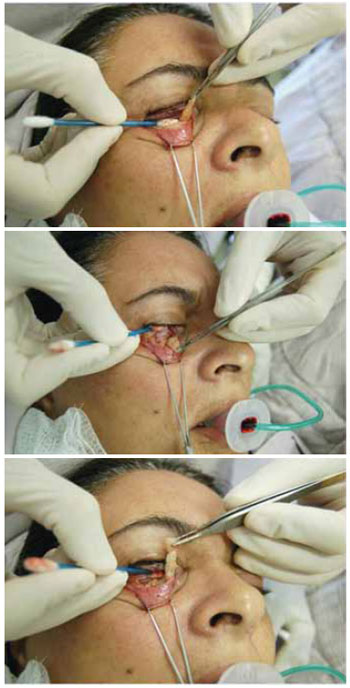
Figura 21 - Enxerto de palato é suturado ao tarso superiormente e aos retratores inferiormente.
Alguns autores optam por utilizar o palato espaçando a conjuntiva propriamente dita, em contato direto com o globo. A nosso ver, esta abordagem pode ser eficiente, mas não trata diretamente a causa da retração que, no entender de vários autores15,16, ocorre na lamela média. Nos casos com presença de encurtamento grave da conjuntiva, aí sim o uso de mucosa de palato terá sua maior indicação, ao ser aplicada após abertura da conjuntiva, em contato com o globo ocular.
Vale aqui lembrar que a conduta utilizada é apenas a visão do problema adotada pelo autor. Outras técnicas podem ser usadas, proporcionando resultados também bastante consistentes. Destacar-se-ia entre outras técnicas adotadas o uso do Alloderm, que vem ganhando espaço entre alguns autores. As dificuldades em se usar este tipo de produto como espaçador de lamela média já foram elencadas. As manobras do tipo Kuhnt-Szymanowski, apesar de largamente utilizadas no passado, apresentam grande incidência de recorrência da retração, visto que encurtam horizontalmente a pálpebra, mas não a alongam verticalmente. Clara está, no entanto, que em casos de ectrópio de origem diversa, principalmente na presença do diagnóstico de excesso horizontal, esse tipo de manobra ainda tem o seu lugar. O enxerto de pele também pode ser utilizado em alguns casos, mas no nosso entender não é essencial na maioria dos casos de retração secundária à blefaroplastia, já que grande ganho vertical da lamela anterior pode ser obtido com as medidas já discutidas, a saber: suporte cantal, liberação ampla de fibrose e terço médio e espaçador de lamela média. Considera-se obviamente o enxerto de pele como indispensável nas correções dos ectrópios causados por queimaduras, por exemplo, ou grandes perdas teciduais secundárias a trauma. Outra indicação bem estabelecida de enxerto é a correção da posição palpebral nas doenças congênitas, em especial na correção da fenda antimongólica na síndrome de Treacher-Collins.
Com relação à análise crítica dos resultados, existem importantes limitações num estudo com este tipo de metodologia. Pouco pode ser inferido estatisticamente num grupo heterogêneo como o apresentado. Este tipo de modelo de apresentação tem como principal função a exposição da experiência do autor neste assunto. Não se pode dizer que cada abordagem usada nos três grupos seja inédita, mas nos parece que foi conseguida uma sistematização que pode ajudar na classificação e no tratamento deste tipo de complicação. Continuando com a análise da metodologia utilizada, fica clara também a dificuldade de aferirem-se medidas baseadas em fotografias, mesmo quando há normalização das distâncias e parâmetros utilizados. Apesar de distâncias padronizadas e boa qualidade da maioria das fotos, a medida das distâncias pode não ser considerada tão precisa quando se compara com a medida prospectiva no próprio indivíduo. Este problema, no entanto, está presente na maioria dos artigos publicado sobre o tema15,24. Estas questões metodológicas a nosso ver não enfraquecem a sistematização na abordagem dos diferentes tipos de retração palpebral.
As complicações apresentadas foram seguidas de perto. Após cirurgia desta extensão, é esperado encontrar- se algum grau de complicações. Em nossa série, a complicação mais comum foi a quemose, definida como edema da conjuntiva bulbar ou do fórnice. A incidência de quemose após blefaroplastia na literatura vai de 4 a 12,6%6. É esperado que essa incidência seja maior conforme se realizam cirurgias mais extensas, como as reconstruções apresentadas nesta série. Em nossa série, 7 pacientes apresentaram quemose, sendo que 5 deles necessitaram tratamento clínico (corticoide tópico por 2 semanas) e massagem
Em todos os casos, houve regressão completa dos sintomas após 8 semanas da cirurgia, com exceção de 1 paciente que manteve o quadro por 3 meses. Vale lembrar que quemose mais avançada (tipo 4 de Codner) pode levar a mal posicionamento da pálpebra inferior, se não for tratada adequadamente. Complicações como infecções ou hematomas não estiveram presente nesta série. Pequenos granulomas na linha de sutura estiveram presentes em dois pacientes e foram removidos com agulha. Dois pacientes submetidos à cantopexia simples, sem furo na órbita, queixaram-se de dor local na área da fixação do ponto quando este era comprimido. Um deles tinha o ponto palpável. Em ambos os casos, houve resolução espontânea em 6 semanas. Alguns pacientes apresentam durante 3 a 6 semanas uma esclera aparente residual, que é resolvida conforme o edema diminui. Este tipo de alteração não é considerado complicação e sim parte intrínseca do processo de recuperação nas cirurgias oculares.
CONCLUSÃO
A retração palpebral nos seus diversos graus é uma complicação frequentemente reconhecida no pós-operatório da blefaroplastia inferior. Recentemente, outros procedimentos vieram somarem-se à blefaroplastia como potenciais causas de retração. O tratamento destas retrações tem dois pilares: a sustentação cantal realizada através de uma cantopexia/ cantoplastia e a liberação da fibrose e adesão da lamela média. Quando o encurtamento e a retração forem mais graves, será necessário somar-se um terceiro pilar a estas medidas. Um enxerto espaçador precisará ser incluído para manter a sustentação da margem palpebral em sua posição anatômica.
Por fim, conclui-se que mais importante que o tratamento é a profilaxia deste tipo de complicação, que só é alcançada após entendimento amplo da anatomia periorbitária e avaliação meticulosa pré-operatória da função tarsoligamentar e outros parâmetros envolvidos.
REFERÊNCIAS
1. Tessier P. Colobomas: vertical and oblique complete facial clefts. Simultaneous operation of the eyelid, inner canthus, cheek nose and lip Orbitomaxillary bone graft. Panminerva Med. 1969;11(3):95-101.
2. McCord CD Jr, Shore JW. Avoidance of complications in lower lid blepharoplasty. Ophthalmology. 1983;90(9):1039-46.
3. Basile FV, Tariki JY. A personal approach to upper and lower blepharoplasty. In: Codner MA, Cardoso de Castro C, Boehnm K, eds. Midface surgery. New York:Elsevier;2009.
4. Knize DM. The superficial lateral canthal tendon: anatomic study and clinical application to lateral canthopexy. Plast Reconstr Surg. 2002;109(3):1149-57.
5. McCord CD Jr, Ellis DS. The correction of lower lid malposition following lower lid blepharoplasty. Plast Reconstr Surg. 1993;92(6):1068-72.
6. Patipa M. The evaluation and management of lower eyelid retraction following cosmetic surgery. Plast Reconstr Surg. 2000;106(2):438-53.
7. Hester TR Jr, Douglas T, Szczerba S. Decreasing complications in lower lid and midface rejuvenation: the importance of orbital morphology, horizontal lower lid laxity, history of previous surgery, and minimizing trauma to the orbital septum: a critical review of 269 consecutive cases. Plast Reconstr Surg. 2009;123(3):1037-49.
8. Codner MA, Wolfli JN, Anzarut A. Primary transcutaneous lower blepharoplasty with routine lateral canthal support: a comprehensive 10-year review. Plast Reconstr Surg. 2008;121(1):241-50.
9. Carraway JH, Mellow CG. The prevention and treatment of lower lid ectropion following blepharoplasty. Plast Reconstr Surg. 1990;85(6):971-81.
10. Jacobs SW. Prophylactic lateral canthopexy in lower blepharoplasties. Arch Facial Plast Surg. 2003;5(3):267-71.
11. McCord CD, Boswell CB, Hester TR. Lateral canthal anchoring. Plast Reconstr Surg. 2003;112(1):222-37.
12. Shorr N, Fallor MK. "Madame Butterfly" procedure: combined cheek and lateral canthal suspension procedure for post-blepharoplasty, "round eye", and lower eyelid retraction. Ophthal Plast Reconstr Surg. 1985;1(4):229-35.
13. Hirmand H, Codner MA, McCord CD, Hester TR Jr, Nahai F. Prominent eye: operative management in lower lid and midfacial rejuvenation and the morphologic classification system. Plast Reconstr Surg. 2002;110(2):620-8.
14. Heimmel MR, Enzer YR, Hofmann RJ. Entropion-ectropion: the influence of axial globe projection on lower eyelid malposition. Ophthal Plast Reconstr Surg. 2009;25(1):7-9.
15. Patel BC, Patipa M, Anderson RL, McLeish W. Management of postblepharoplasty lower eyelid retraction with hard palate grafts and lateral tarsal strip. Plast Reconstr Surg. 1997;99(5):1251-60.
16. Shorr N. Madame Butterfly procedure with hard palate graft: management of postblepharoplasty round eye and scleral show. Facial Plast Surg. 1994;10(1):90-118.
17. Lessa S, Nanci M. Simple canthopexy used in transconjunctival blepharoplasty. Ophthal Plast Reconstr Surg. 2009;25(4):284-8.
18. Loeb R. Scleral show. Aesthetic Plast Surg. 1988;12(3):165-70.
19. Nigro MV, Friedhofer H, Natalino RJ, Ferreira MC. Comparative analysis of the influence of perichondrium on conjunctival epithelialization on conchal cartilage grafts in eyelid reconstruction: experimental study in rabbits. Plast Reconstr Surg. 2009;123(1):55-63.
20. Mullins JB, Holds JB, Branham GH, Thomas JR. Complications of the transconjunctival approach. A review of 400 cases. Arch Otolaryngol Head Neck Surg. 1997;123(4):385-8.
21. Fife DJ, Fitzpatrick RE, Zachary CB. Complications of fractional CO2 laser resurfacing: four cases. Lasers Surg Med. 2009;41(3):179-84.
22. Kersten RC, Kulwin DR, Levartovsky S, Tiradellis H, Tse DT. Management of lower-lid retraction with hard-palate mucosa grafting. Arch Ophthalmol. 1990;108(9):1339-43.
23. Siegel RJ. Palatal grafts for eyelid reconstruction. Plast Reconstr Surg. 1985;76(3):411-4.
24. McCord CD, Ford DT, Hanna K, Hester TR, Codner MA, Nahai F. Lateral canthal anchoring: special situations. Plast Reconstr Surg. 2005;116(4):1149-57.
25. DiFrancesco LM, Anjema CM, Codner MA, McCord CD, English J. Evaluation of conventional subciliary incision used in blepharoplasty: preoperative and postoperative videography and electromyography findings. Plast Reconstr Surg. 2005;116(2):632-9.
26. Lowe JB 3rd, Cohen M, Hunter DA, Mackinnon SE. Analysis of the nerve branches to the orbicularis oculi muscle of the lower eyelid in fresh cadavers. Plast Reconstr Surg. 2005;116(6):1743-9.
27. Hwang K, Lee DK, Lee EJ, Chung IH, Lee SI. Innervation of the lower eyelid in relation to blepharoplasty and midface lift: clinical observation and cadaveric study. Ann Plast Surg. 2001;47(1):1-5.
28. Shore JW. Changes in lower eyelid resting position, movement, and tone with age. Am J Ophthalmol. 1985;99(4):415-23.
Cirurgião plástico, Membro titular da Sociedade Brasileira de Cirurgia Plástica, proprietário da clínica Basile Day Hospital, Cirurgia Plástica e Dermatologia, Ribeirão Preto, SP, Brasil.
Correspondência para:
Filipe Volpe D'Angieri Basile
Av. Prof João Fiusa, 2300 - Jardim Canadá
Ribeirão Preto, SP, Brasil - CEP 14024-260
E-mail: fibasile@gmail.com
Artigo submetido no SGP (Sistema de Gestão de Publicações) da RBCP.
Artigo recebido: 24/11/2010
Artigo aceito: 12/5/2011
Trabalho realizado no Basile Day Hospital, Cirurgia Plástica e Dermatologia, Ribeirão Preto, SP, Brasil.


 Read in Portuguese
Read in Portuguese
 PDF PT
PDF PT
 Print
Print
 Send this article by email
Send this article by email
 How to Cite
How to Cite
 Mendeley
Mendeley
 Pocket
Pocket
 Twitter
Twitter