ABSTRACT
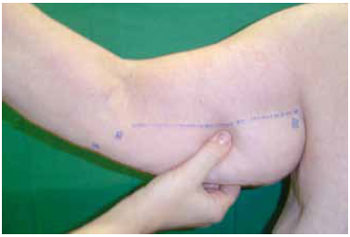
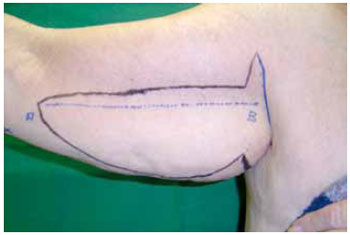
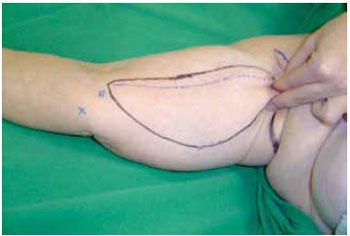
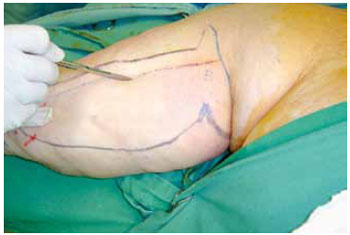
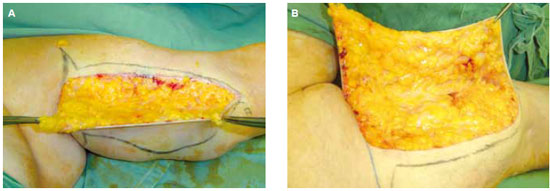
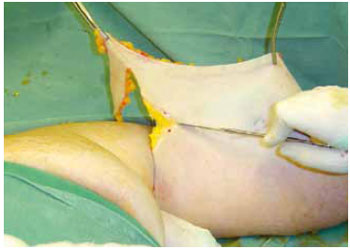
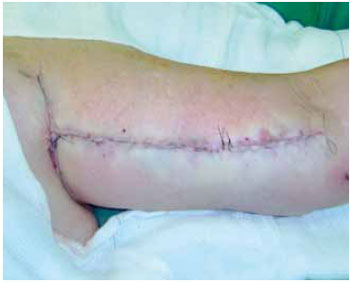
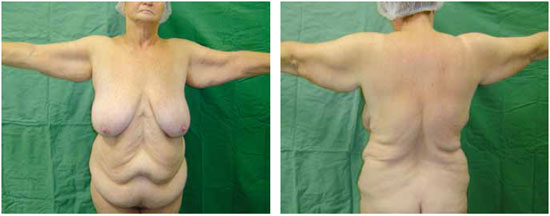
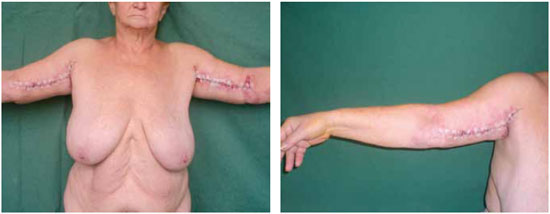
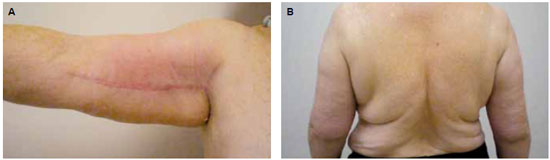
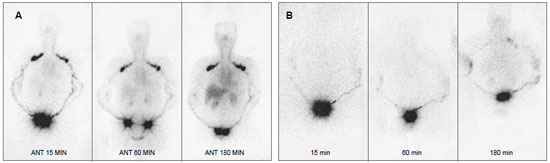
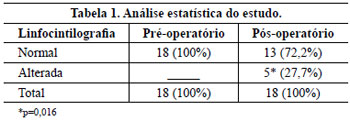
Introduction: Obesity is a metabolic disease with an increased incidence, being morbid obesity a chronic condition of difficult control. The bariatric surgery is a form of treatment for this group which leads to sizeable weight loss, hence reflecting in redundant tissue at several body segments, altering the body profile. The brachioplasty was firstly described in 1954 by Correa and Fernandez. Nevertheless significant innovation in the technique have occurred in the seventies decade, gathering increased interest on this subject. Although supported by studies and technical proposals, the brachioplasty may present in some cases, unsatisfactory results. The majority of the complications are related to scar sequelae, problems of shaping the form of the arm, persistent swelling and likely injury to the lymphatic system. Methods: In order to appraise the dermolipectomy effect on lymphatic drainage of the arms, nine patients were studied. They were evaluated by lymphoscintigraphy prior to surgery, submitted to the brachioplasty and again evaluated by lymphoscintigraphy, six month postoperative. The exclusion criteria were patients with altered clinic or lymphocintigraphy before surgery. The evaluated eighteen arms were the subject of statistic analysis with 5% significance level. Results: The result was statistically validated hence demonstrating the brachioplasty alter the lymphatic drainage of the arms, according to lymphocintigraphy. This exam is a gold standard to evaluate the lymphatic system.
Keywords:
Arm/surgery. Arm/radionuclide imaging. Lymphedema/radionuclide imaging. Surgery, plastic/methods.
RESUMO
Introdução: A obesidade é uma doença metabólica de prevalência crescente, sendo a obesidade mórbida uma condição crônica de difícil controle. A cirurgia bariátrica é uma forma de tratamento desta população, que tem como consequência um emagrecimento acentuado, refletindo em dermocalásia de vários segmentos, alterando o contorno corporal. A braquioplastia foi descrita, em 1954, por Correa e Fernandez. No entanto, significantes inovações na técnica ocorreram na década de setenta, despertando novos interesses no assunto. Embora suportada por estudos e várias propostas técnicas, a braquioplastia pode apresentar em alguns casos resultados pouco satisfatórios. As maiores complicações estão relacionadas a cicatriz patológica, deformidades de contorno do braço, edema persistente e possíveis lesões do sistema linfático. Método: Para avaliar o efeito da dermolipectomia braquial na drenagem linfática dos membros superiores, estudaram-se nove pacientes, totalizando 18 membros superiores. Estas foram submetidas ao exame linfocintilográfico no momento pré-operatório, realizada a braquioplastia, e avaliado o exame linfocintilográfico no pós-operatório seis meses. O critério de exclusão foi paciente com exame clínico ou linfocintilográfico alterado no pré-operatório. Os dezoito membros superiores avaliados foram submetidos a análise estatística, com nível de significância de 5%. Resultados: O resultado foi estatisticamente significante, mostrando que o procedimento cirúrgico altera a drenagem linfática dos membros superiores de acordo com as linfocintilografias, exame este considerado padrão-ouro no estudo do sistema linfático.
Palavras-chave:
Braço/cirurgia. Braço/cintilografia. Linfedema/cintilografia. Cirurgia plástica/métodos.