

Case Report - Year 2024 - Volume 39 -
Técnica de Pellon em ferida crônica na região frontal: Um relato de caso e revisão da literatura
Pellon Technique for Chronic Wounds in the Frontal Region: A Case Report and Literature Review
RESUMO
Células-tronco derivadas do tecido adiposo podem se diferenciar em fibroblastos, queratinócitos e outras células; eles também podem secretar mediadores com propriedades neoangiogênicas e anti-inflamatórias. Inicialmente descrita no tratamento de queimaduras, ao longo do tempo também começaram a ser empregadas no tratamento de feridas complexas O presente caso relata o uso da gordura para o tratamento de uma ferida crônica com exposição óssea traumática na região frontal, com três anos de evolução e 3 cm de extensão. Após duas sessões de lipoenxertia, a paciente apresentava granulação do tecido da região frontal. As propriedades de células-tronco do tecido adiposo podem ser aproveitadas não apenas no tratamento das queimaduras,mas tambémemferidas crônicas, como o caso do presente trabalho, no qual a exposição óssea era em área nobre, com poucas áreas doadores adjacentes e grande possibilidade de insucesso no caso de retalhos cutâneos.
Palavras-chave: medicina regenerativa; ferimentos e lesões; gordura subcutânea; cicatrização; aloenxertos
ABSTRACT
Stem cells from adipose tissue can differentiate into fibroblasts, keratinocytes, and other cells; they can also secrete mediators with neoangiogenic and anti-inflammatory properties. Initially described for burn treatment, some authors suggested stem cells for treating complex, evolving wounds with 3 cm in length. After two fat grafting sessions, our patient presented granulation tissue in the frontal region. The properties of stem cells fromadipose tissue allow their use in burn treatment and chronic wounds, as in our case, which presented bone exposure in a prime region with few adjacent donor areas and a high failure potential for skin flaps.
Keywords: regenerative medicine; wounds and injuries; adipose tissue; wound healing; graft survival
Introdução
As propriedades de célula-tronco de gordura são conhecidas de longa data, e após estudo mais aprofundado foi verificado que vários fatores de crescimento estão implicados nessa função, dentre os quais destacam-se o fator de necrose tumoral-a (TNF-a), interleucina-6 (IL-6), fator transformador de crescimento-ß (TGF-ß), adiponectina, resistina, leptina, angiotensinogênio, fator de crescimento endotelial vascular (VEGF), inibidor do ativador do plasminogênio 1 (PAI-1), entre outros.1 Células-tronco derivadas do tecido adiposo podem se diferenciar em flbroblastos, queratinócitos e outras células; eles também podem secretar mediadores com propriedades neoangiogênicas e anti-inflamatórias.2 Inicialmente descrita no tratamento de queimaduras,1 ao longo do tempo também começaram a ser empregadas no tratamento de feridas complexas, sendo que o presente caso relata o uso da gordura para o tratamento de uma ferida crônica com exposição óssea traumática na região frontal.
Objetivos
O objetivo primário do presente trabalho é relatar o caso do tratamento com lipoenxertia sobreposta à área cruenta de uma paciente com ferida crônica extensa e exposição óssea na região frontal. Além disso, realizar uma breve revisão bibliográfica sobre essa modalidade de tratamento em feridas complexas.
Relato do caso
Paciente feminina, VS, 30 anos, casada, trabalha com prendas domésticas. Apresentou trauma da região frontal contra parede há sete meses por episódio de hipoglicemia e tem diagnóstico de diabetes. Relata que no momento do trauma não houve nenhum sinal de lesão e que após uma semana, a pele de toda a região frontal ficou enegrecida, inicialmente em região frontal à esquerda, e após em hemiface a esquerda, de aspecto necrótico. Relata que após 2 semanas do trauma a pele que estava enegrecida ulcerou e iniciou secreção de líquido seroso, inodoro, sem sangramento. Refere que passou por atendimento inicialmente e ficou internada por 6 dias, onde foi realizado desbridamento de lesão em dois tempos acompanhada de antibioticoterapia (última abordagem em novembro 2020). Desde então apresentou lesão estável, com exposição óssea de tábua frontal, sem febre ou secreção purulenta, relata dor local. Realizou uso de pomada colagenase em lesão. A paciente apresentava queixa estética importante e perda de motricidade frontal, além de perda de autoestima por não conseguir se olhar mais no espelho.
Como comorbidades, a paciente apresentava diabetes mellitus tipo 2, insulino-dependente, em uso de metformina e insulina NPH e atualmente com controle adequado.
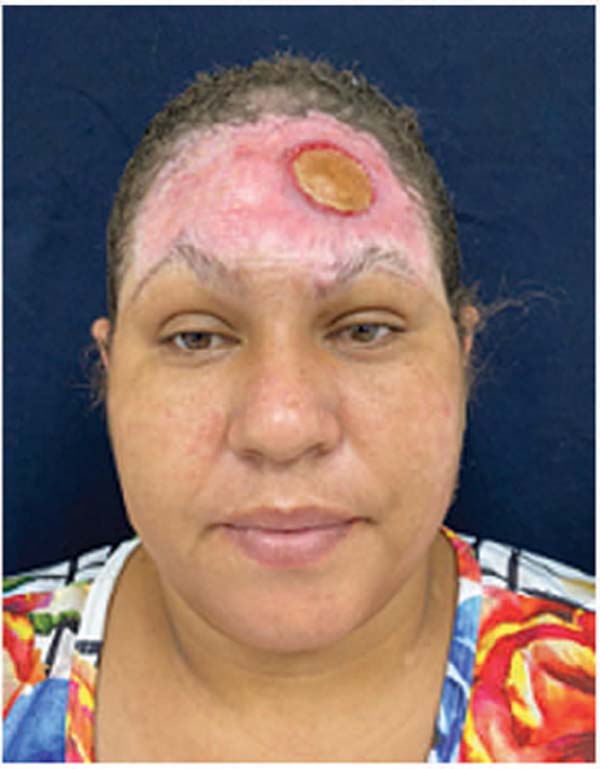
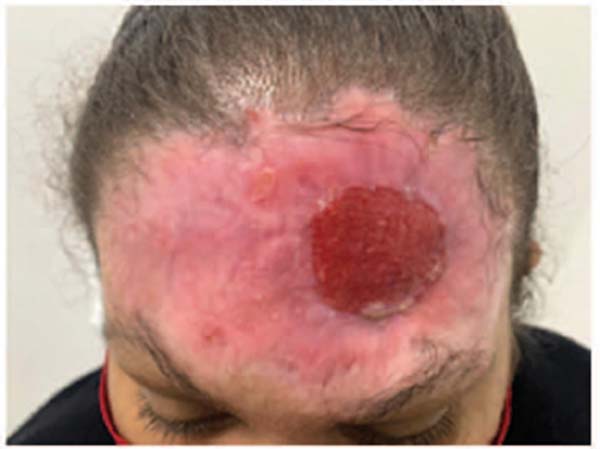
Ao exame físico, apresentava região frontal com tecido fibrótico em toda sua extensão, 13 cm x 8 cm, da região de sobrancelha até linha de implantação capilar superior e lateral. Também havia área de calota craniana exposta em região frontal à esquerda de 3 cm de diâmetro, com tecido fibrótico aderido com bordos elevados, conforme evidenciado pela -Figura 1. Presença de pequena área cruenta em região frontal direita (terço médio), transversal, medindo 1 × 3 cm, sem sinais flogísticos. Cortical óssea de aspecto amarelado, íntegro. Tecido cicatricial em região frontal à direita retraído com elevação da sobrancelha à direita (1 cm mais elevada que sobrancelha esquerda). Ausência de secreção local ou sinais flogísticos. Apresentava ausência de mobilidade de região frontal.
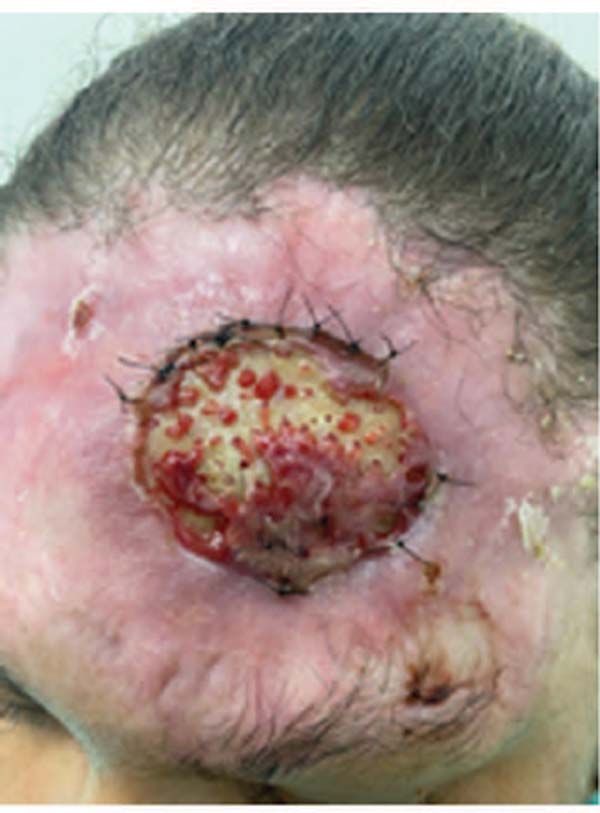
A paciente foi submetida a duas sessões de lipoenxertia pela técnica de Pellon (sobreposta à área cruenta) com intervalo médio de 3 semanas entre elas e injetada 5 mL de gordura em cada sessão sob anestesia local sem preparo da gordura com uso de centrífuga. Foram realizadas pequenas aberturas no osso cortical até o sangramento do mesmo, a fim de otimizar a entrada das células mesenquimais de gordura pela região óssea. A paciente recebeu antibiótico profilático por 7 dias em todas as sessões de lipoenxertia e o diabetes estava controlado. Do primeiro para o segundo procedimento, notou-se redução progressiva do tamanho da área de exposição óssea (»-Fig. 2) e após quatro semanas da última sessão de lipoenxertia, a área estava completamente preenchida com tecido de granulação, conforme evidencia a -Figura 3. Posteriormente, foi realizado enxerto de pele de espessura total para cobertura do tecido de granulação, com área doadora proveniente da região inguinal.
Discussão
A popularidade do enxerto autólogo de gordura aumentou significativamente no final da década de 1980, quando uma abundância de gordura proveniente de procedimentos de lipoaspiração permitiu que os cirurgiões experimentassem seu potencial terapêutico.3 As células tronco derivadas de adipócitos foram isoladas pela primeira vez do tecido lipoaspirado. A injeção de gordura destinada a melhorar mais as cicatrizes provavelmente traz melhorias pelas células mesenquimais e numerosos fatores de crescimento contidos em lipoaspirados, que iniciaram para a pele e resultam em remodelação cicatricial.2 Pacientes com queimaduras subagudas (mais de 3 semanas) com aparente progressão para cicatrização e pacientes com cicatriz hipertrófica após cicatrização de queimadura ou outro tipo de lesão, como traumas ou quelóides de qualquer origem também são selecionados para tratamento com lipoenxertia. Injeções repetidas (até 4 injeções no total) são realizadas em intervalos de 7 a 10 dias para feridas ou de 6 a 8 semanas para cicatrizes.
O uso da lipoenxertia como tratamento adjuvante em queimaduras agudas e subagudas visa aproveitando os benefícios da gordura: uma variedade de propriedades metabólicas e regenerativas, aumentando vascularização e potencializando o processo de regeneração tecidual.2 Essas propriedades podem ser aproveitadas não apenas no tratamento das queimaduras, mas também em feridas crônicas, como o caso do presente trabalho, no qual a exposição óssea era em área nobre, com poucas áreas doadores adjacentes e grande possibilidade de insucesso no caso de retalhos cutâneos.
Sabe-se que o tratamento padrão-ouro para feridas que apresentam exposição óssea é a cobertura com retalhos, sejam eles locais ou à distância. No caso da paciente descrita no presente trabalho, inicialmente a primeira opção poderia ser um retalho microcirúrgico, como por exemplo um retalho chinês, tendo em vista sua espessua adequada para cobertura da região frontal. As desvantagens desse tratamento seriam maior morbidade para a paciente e chance maior de complicações, tendo em vista principalmente a obesidade e diabetes apresentados pela paciente. A lipoenxertia nesse caso foi suficiente para garantir a cobertura da exposição óssea com baixa morbidade e necessidade de procedimentos de menor complexidade, além do menor custo pelo sistema público de saúde. Em estudo realizado com 20 casos de feridas em diferentes localizações, foi observada melhoria qualitativa,4 tanto do ponto de vista estético como funcional. Mais importante ainda, a redução ou resolução completa da dor e o aumento da elasticidade da cicatriz foram objetivamente avaliáveis em todos os casos. A gordura também pode ser usada para cobertura de áreas nobres em outras localizações, inclusive com exposição óssea e ligamentar do calcâneo.5
Em relação a trabalhos publicados com o uso de lipoenxertia para tratamento de feridas na face, foi observado um estudo recente que mostrou o benefício dessa terapia no tratamento de cicatrizes locais. Existem múltiplos sítios doadores de enxertos e, até agora, não há dados que sustentem que um sítio seja melhor do que outros. Depois que a gordura é coletada e processada, ela pode ser enxertada na face.6 Há várias áreas diferentes da face que podem ser tratadas com lipoenxertia autóloga, como a glabela, região frontal, depressões da fossa temporal, prega labiomental, lábios, sulcos pré-papada e até lóbulos das orelhas. Nessas áreas, a presença de cicatriz cria diferentes graus de déficit de volume que podem ser tratados com sucesso com lipofilling.6 Dessa forma, é possível observar que a lipoenxertia pode também ser usada em áreas nobres com bons resultados, assim como evidencia o presente trabalho. Uma opção para otimizar o resultado da lipoenxertia foi observado com o uso de terapia por pressão a vácuo.6 Quando a gordura enxertada foi mobilizada contra a superfície da ferida, devido à terapia de pressão negativa, parecia transformar-se em uma matriz biológica autóloga com grande número de células mesenquimais e adipócitos.6 É necessário que a ferida esteja desbridada e com leito adequado para a colocação da gordura, assim como foi realizado no relato do caso em questão.
No que tange a técnica do procedimento, o método mais comum de coleta do enxerto de gordura é baseado na técnica de Coleman.7 Aqui, as amostras de lipoaspirado do local doador são colhidas e processadas antes da injeção em um local receptor. A técnica padrão é chamada de lipotransferência, embora existam diversas variações. Em uma revisão sistemática recente incluindo 10 artigos,3 foi observado que a maioria dos estudos incluídos utilizou uma técnica de lipotransferência e um estudo administrou lipoaspirado não processado sem centrifugação. Nesse último estudo, 88% das feridas cicatrizaram totalmente e 12% das feridas cicatrizaram parcialmente em 4 meses. O tempo médio de cicatrização da ferida foi de 68 dias (40-107), com redução média na área de superfície da ferida de 90%.8 No presente trabalho, foi realizada a coleta de gordura abdominal pela técnica convencional de lipotransferência, sem uso de centrifugador pela técnica de Coleman, e após duas sessões de lipoenxertia a área de exposição óssea apresentou completa granulação.
Outra questão relevante a ser discutida e que provavelmente houve impacto positivo na evolução da ferida e na formação do tecido de granulação é o controle adequado da doença de base da paciente (diabetes), bem como o uso de antibióticos e o desbridamento da ferida antes da colocação do enxerto de gordura.
Referências
1. Pellon MA. Molecular and microanatomic characteristics of fat and its application in the treatment of acute burns and sequelae. Cirugia Plastica Ibero-Latinoamericana 2020;46:53-62
2. Piccolo NS, Piccolo MS, de Paula Piccolo N, et al. Fat Grafting for Treatment of Facial Burns and Burn Scars. Clin Plast Surg 2020;47 (01):119-130
3. Malik D, Luck J, Smith OJ, Mosahebi A, Mosahebi A, Mosahebi A. A Systematic Review of Autologous Fat Grafting in the Treatment of Acute and Chronic Cutaneous Wounds. Plast Reconstr Surg Glob Open 2020;8(05):e2835
4. Maione L, Lisa A, Vinci V, Bandi V, Klinger F, Klinger M. Autologous fat graft in foot calcaneal postsurgical chronic ulcer. Injury 2019; 50(Suppl 4):S64-S67
5. Klinger M, Caviggioli F, Klinger FM, et al. Autologous fat graft in scar treatment. J Craniofac Surg 2013;24(05):1610-1615
6. Klinger M, Klinger F, Caviggioli F, et al. Fat Grafting for Treatment of Facial Scars. Clin Plast Surg 2020;47:131-138 PubMed
7. Souza GMC, Amorim CCB, Vallejo CEA, et al. Fat grafting associated with negative pressure wound therapy. Acta Cir Bras 2019;34 (09):e201900907
8. Luck J, Smith OJ, Malik D, Mosahebi A. Protocol for a systematic review of autologous fat grafting for wound healing. Syst Rev 2018;7(01):99
1. Cirurgia Plástica, Universidade Estadual
Paulista “Júlio de Mesquita Filho” (UNESP), Botucatu, SP, Brasil
Endereço para correspondência Oona Tomiê Daronch, Universidade Estadual Paulista “Júlio de Mesquita Filho” (UNESP), Cirurgia Plástica, Botucatu, SP, Brasil (e-mail: oona.daronch@yahoo.com.br; oona.daronch@gmail.com).
Artigo submetido: 02/04/2024.
Artigo aceito: 16/11/2024.
Conflito de Interesses
Os autores não têm conflitos de interesses a declarar.




 Read in Portuguese
Read in Portuguese
 Read in English
Read in English
 PDF PT
PDF PT
 Print
Print
 Send this article by email
Send this article by email
 How to Cite
How to Cite
 Mendeley
Mendeley
 Pocket
Pocket
 Twitter
Twitter