

Case Report - Year 2021 - Volume 36 -
Tromboembolismo pulmonar decorrente de tromboflebites venosas superficiais em membros superiores pós-cirurgia plástica mamária estética: relato de 3 casos
Pulmonary thromboembolism due to superficial venous thrombophlebitis in upper limbs after cosmetic breast plastic surgery: report of 3 cases
RESUMO
Tromboses e tromboflebites superficiais de membros superiores são doenças frequentes e muitas vezes pouco valorizadas. Relatamos três pacientes no pós-operatório de cirurgias plásticas mamárias estéticas que apresentaram tromboflebite em membros superiores e que evoluíram com tromboembolismo pulmonar. Todas as pacientes apresentaram quadro clínico típico, com comprovação pelo Doppler ultrassonografia de trombose/flebite superficial de membros superiores e ausência de lesões em membros inferiores, bem como aumento de dímero-D e comprovação da embolia pulmonar por tomografia computadorizada ou cintilografia pulmonar. Os três casos evoluíram com melhora após anticoagulação e sem sequelas.
Palavras-chave: Tromboflebite; Trombose; Embolia pulmonar; Mamoplastia de aumento; Complicações pós-operatórias; Tromboembolia; Tromboembolia venosa
ABSTRACT
Superficial thrombosis and thrombophlebitis of the upper limbs are frequent and often underestimated diseases. We report three patients in the postoperative cosmetic breast plastic surgery period who presented thrombophlebitis in the upper limbs and who evolved with pulmonary thromboembolism. All patients had a typical clinical picture, with Doppler ultrasound evidence of thrombosis/superficial phlebitis of the upper limbs and absence of lesions in the lower limbs and an increase in D-dimer and evidence of pulmonary embolism by computed tomography or pulmonary scintigraphy. The three cases evolved with improvement after anticoagulation and without sequelae.
Keywords: Thrombophlebitis; Thrombosis; Pulmonary embolism; Augmentation mammoplasty; Postoperative complications; Thromboembolism; Venous thromboembolism
INTRODUÇÃO
Fenômenos tromboembólicos podem decorrer de tromboses e/ou tromboflebites venosas superficiais (TVS) de membros superiores1. A maioria das tromboses superficiais concorre também com flebite, ao contrário da trombose venosa profunda (TVP), onde a flebite pode estar ausente2. O tromboembolismo pulmonar (TEP) pode raramente estar relacionado a TVS de membros inferiores (MMII)1. Existem poucos relatos de TVS de membros superiores (MMSS) levando a TEP3-7 e não há casos descritos relacionados a cirurgias estéticas.
Neste artigo, relatamos 3 casos de pacientes submetidas à cirurgia plástica mamária estética que apresentaram TVS de MMSS confirmadas e que evoluíram com TEP.
RELATO DE CASO
Conferir Quadro 1.
| Tipo | Caso 1 | Caso 2 | Caso 3 | |
|---|---|---|---|---|
| Cirurgia realizada | Mastopexia de aumento retromuscular (dual plane) e abdominoplastia | Mamoplastia de aumento retro Muscular (dual plane) |
Mamoplastia de aumento retro Muscular (dual plane) | |
| Data cirurgia | 19/12/2013 | 16/02/2016 | Dia 09/8/2017 | |
| Local da cirurgia | Hospital Metropolitano de Sarndi (PR) - Privado | Hospital do Câncer - Maringá (PR) - Privado | Hospital do Câncer - Maringá (PR) - Privado | |
| Duração da cirurgia | 5 horas e 30 min. | 1h20 min. | 1 hora | |
| Tipo e Duração da anestesia | Peridural e Geral 06h30min h | Geral 1 h 50 min. | Geral 1 h 30 min. | |
| Uso de ACO | Suspenso por 1 mês pré Operatório e após cirurgia | Suspenso apenas após cirurgia | Não usava | |
| Quimio profilaxia | Feito heparina no intraoperatorio e mantido por 4 dias de pos operatorio | não realizada | não realizada | |
| Local de punção venosa | membro superior DIREITO | membro superior DIREITO | membro superior ESQUERDO | |
| Ultrassom de membros superirores | tromboflebite de veias basílicas e braquiais BILATERALMENTE | tromboflebite de basílica ESQUERDA a nível de cotovelo | presença de imagem sugestiva de resíduos trombóticos oclusivos em veia mediana do cotovelo DIREITO | |
| Ultrassom de membros inferiores | ausência de trombos em vasos profundos e superficiais | ausência de lesões em veias superficiais e profundas | ausência de lesões em veias superficiais e profundas | |
| Dímero D *ref. positivo = ou > 500 ng/ml) *FEU unidades equivalentes de fibrinogenio) |
2110,00 ng/ml | 810,0 ng/ml | 4110 ng/ml | |
| Tomografia pulmonar | Sinais de Tromboembolismo pulmonar no terço distal da artéria pulmonar esquerda. Possíveis pequenos coágulos embolizando o segmento posterior do lobo inferior à direita | Discretas opacidades basais bilaterais, podendo corresponder à opacidade de decúbito | Sinais de TEP no segmento posteior do lobo inferior direito | |
| Cintilografia pulomnar | Não realizada | 1. Presença de áreas focais, com diminuição da perfusão sanguínea, de padrão subsegmentar dispersas no segmento posterior do lobo superior direito, superior do lobo inferior direito, lateral do lobo médio e lateral do lobo inferior esquedro, de padrão subsegmentar, discordantes do padrão inalatório. Alta probabilidade de tromboembolismo pumonar. | Não realizada | |
| 2 . Presença de áreas focais de hipocaptação do radiotraçador localizadas nas porções mais basais do pulmão direito, sugerindo processo parenquimatoso (atelectasia?) | ||||
| Investigação para trombofilia | Negativa | POSITIVA, com diagnóstico de síndrome de anticorpo antifosfolípide (mutação pontual C677T : Mutado heterozigoto), anticorpos IgM Cardiolipina 64,0 MPL-U e após 6 meses 57,0 MPL-U (Positivo superior a 40) | Negativa | |
| Outros exames | - | Ecocardiograma normal | - | |
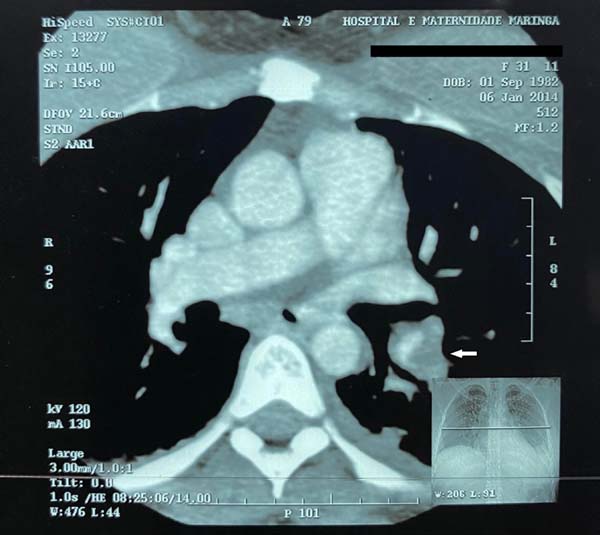
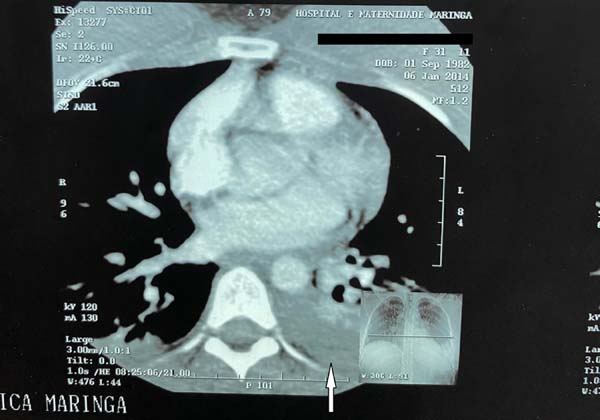
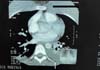
Caso 1. Paciente feminina 31 anos, sem comorbidades, submetida à mastopexia de aumento retromuscular e abdominoplastia sem lipoaspiração. Usou meias elásticas durante o procedimento e por mais 1 semana, dispositivo antitrombo por 24 horas, heparinização subcutânea no intra e pós-operatório por 4 dias (heparina de 10 a 15 mil U/dia) e contracepção suspensa por 30 dias previamente à cirurgia. Após 15 dias apresentou dor em membros superiores e no 18º dia dispneia súbita com diagnóstico de TEP (Figuras 1 e 2). Internada por 7 dias, 5 deles em unidade de terapia intensiva, para suplementação de oxigênio (sem intubação orotraqueal), observação e anticoagulação. Evoluiu sem sequelas.
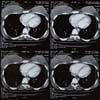
Caso 2. Paciente feminina 35 anos, sem comorbidades, submetida à mamoplastia de aumento retromuscular. Sem queixas até o 10º dia de pós-operatório, apresentou quadro súbito dispneico, confirmando-se TEP (Figura 3). Internada por 3 dias para observação, suplementação de oxigênio (sem intubação orotraqueal) e anticoagulação. Evoluiu sem sequelas. Suspensão do anticoncepcional (ACO) apenas após a cirurgia.
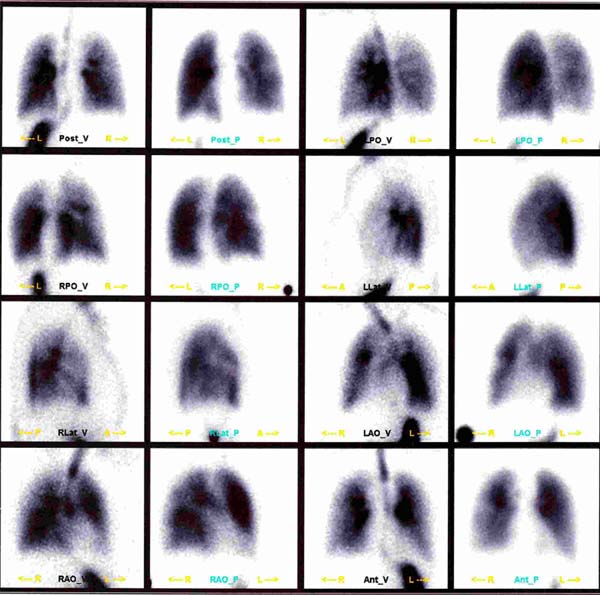
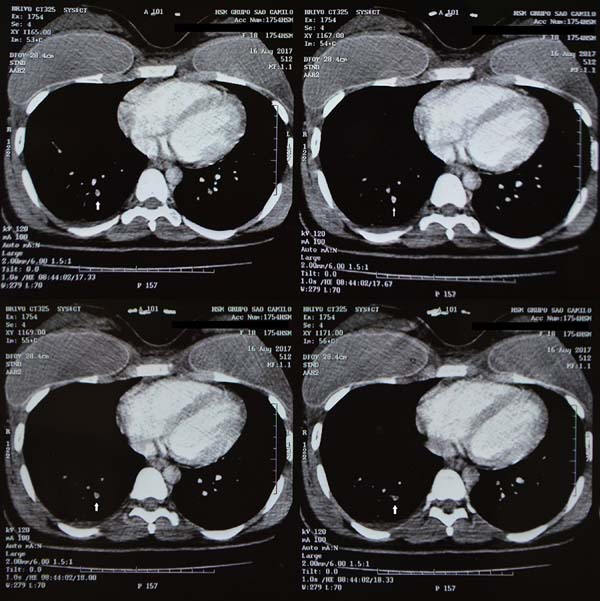
Caso 3. Paciente feminina 17 anos, sem comorbidades, submetida à mamoplastia de aumento retromuscular. Sem queixas até o 6º dia de pós-operatório, quando apresentou dispneia súbita, confirmando-se TEP (Figura 4). Esteve internada por 5 dias, dois em unidade de terapia intensiva, para observação, suplementação de oxigênio (sem intubação orotraqueal) e anticoagulação. Evoluiu sem sequelas. História familiar de embolia pós-operatória em avô e tio.
DISCUSSÃO
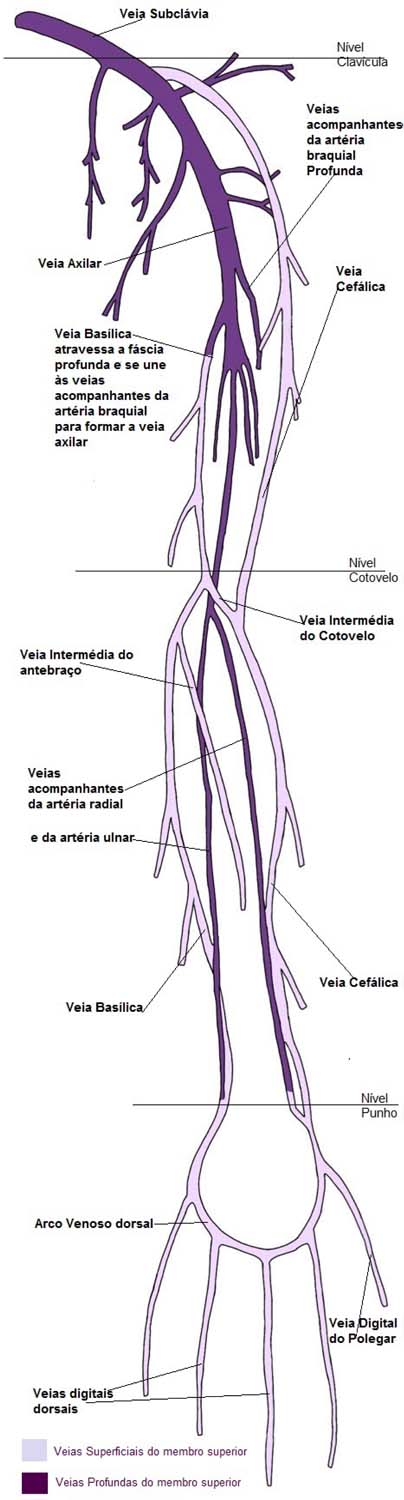
TEP é especialmente temido pós-cirurgias estéticas. Nos casos descritos, surpreende o fato da fonte embólica ser de MMSS (Figura 5).
A TVS é doença frequente, geralmente identificando-se cordão palpável (melhor sinal com valor preditivo positivo), hiperemiado, doloroso e quente no trajeto da veia superficial1. Em casos mais graves de MMSS, pode estender-se até veias axilares. No caso 1 a trombose alcançou veias braquiais.
TEP secundário à TVS de membros superiores é raro na ausência de TVP4. A TVS provavelmente é pouco detectada e é pelo menos 2 a 3 vezes mais frequente que a profunda. Usualmente resolve-se de maneira espontânea. Em MMII as TVS evoluem em 20 a 33% para TEP assintomático e em 2 a 13% para sintomático. Não existem dados para MMSS.
Nos casos 1 e 3 a tomografia computadorizada (TC) foi compatível e no caso 2 a cintilografia pulmonar confirmou o diagnóstico de TEP (TC inconclusiva). A Doppler ultrassonografia de MMSS alterada associou-se à ausência de trombos em MMII. Confirmaram-se, portanto, TEPs decorrentes de TVS de membro superior (clínica compatível, dímero-D positivo e TC ou cintilografia pulmonar comprovando TEP)8. Ademais, as pacientes melhoraram após anticoagulação.
Como causa de fenômenos tromboembólicos de MMSS encontra-se especialmente o uso de cateteres venosos centrais (quimioterapia, antibioticoterapia prolongada ou nutrição parenteral) e também os cateteres venosos periféricos (muitas vezes “banalizados” na medicina convencional)9. Chama a atenção, nos casos 2 e 3, que a TVS foi contralateral ao membro puncionado, e no caso 1, bilateral.
Vários trabalhos sugerem escore preditivo de parâmetros de segurança em cirurgia plástica10,11. Entretanto, apenas no caso 1 a cirurgia teve duração de mais de 4 horas e nos demais foram próximo a 1 hora. Apesar das medidas preventivas para tromboembolismo, a paciente 1 apresentou TVS de MMSS bilateral que se estendeu para profunda, provavelmente pela imobilização prolongada e demora no diagnóstico.
A pesquisa de trombofilia pré-operatória é questionável (raridade destas situações e excessivo custo). Deve apenas ser realizada no caso de fenômenos tromboembólicos inexplicados9,12.
Trombofilia hereditária (Quadro 2) e uso de contraceptivos orais tem um risco maior de tromboembolismo, cerca de 2 a 20 vezes12. O caso 2 apresentava trombofilia adquirida (sem diagnóstico prévio) e uso de contracepção oral.
| Classificação das trombofilias13 |
|---|
| Hereditárias |
| Deficiência da antitrombina deficiência da proteína C
Deficiência da proteína S deficiência de proteína
Z resistência APC (APCR) Mutação fator V Leiden (R506Q) Mutação do gene da protrombina G20210A Mutação da MTHFR (variantes 677C>T e 1298A>C) Mutação PAI-1 675G>A (4G/5G) e 844A>G Disfibrinogenémias Fator IX elevado Fator XI elevado |
| Adquiridas |
| Síndrome de anticorpos antifosfolípidos (SAAF) |
| Mistas/combinadas |
| Hiperhomocisteínemia atividade elevada do fator VIII aumento do fibrinogénio |
| Outras trombofilias |
| ACE Ins/del fibrinogénio (455G>A) fator XIII (Val34Leu) APOE (Cys112Arg e Arg158Cys) EPCR (4678G/C) |
Na literatura há descrição de caso de TEP por TVS em paciente usando hormonioterapia apenas4. Hormonioterapia ou contracepção oral aumenta em até quatro vezes a chance de tromboembolismo. Destarte a importância da suspensão hormonal, mesmo em casos de menor risco10.
A quimioprofilaxia mais importante na trombose venosa seria com agentes fibrinolíticos (heparina ou heparina de baixo peso molecular), enquanto na arterial se baseia no uso de antiagregantes plaquetários10.
A profilaxia mecânica (meias elásticas, aparelhos pneumáticos intermitentes) diminui a estase e distensão venosa. O aparelho pneumático tem pequena atividade fibrinolítica10. Indica-se iniciá-lo 30 minutos antes da indução anestésica até a alta do paciente, em cirurgias maiores que 1 hora10.
Não existem relatos de TEP pós-cirurgia plástica proveniente de TVS de MMSS, provavelmente porque em geral são casos leves ou assintomáticos. Entretanto, vários fatores poderiam justificar essas complicações:
inadequada posição dos MMSS durante o intraoperatório; imobilização pós-operatória, especialmente em casos de implante mamário
retromuscular (pós-operatório geralmente mais doloroso);
imobilização exagerada dos membros e/ou flexão inapropriada dos mesmos,
por exemplo, pelo tempo excessivo de dispositivos eletrônicos (aparelhos
celulares ou computadores), levando a uma postura inadequada para a
drenagem e consequente estase local. Nestes casos utilizou-se faixa
elástica (para não deslocamento) acima das próteses.
CONCLUSÃO
A cirurgia estética de aumento mamário com implantes, embora usualmente não seja uma cirurgia longa, também pode levar a complicações não locais. A tromboflebite superficial, desencadeada pelo repouso em excesso e/ou pela punção venosa, muitas vezes é menosprezada e pode evoluir com trombose de vasos maiores ou mesmo TEP.
No pré-operatório, sugere-se seguir os protocolos de profilaxia para tromboembolismo. No intraoperatório, recomenda-se que a posição dos braços deva ser constantemente monitorizada, bem como o uso de meias elásticas, aparelho pneumático nos MMII e quimioprofilaxia. Sugere-se também no pós-operatório vigilância dos MMSS, para evitar o edema excessivo, e pesquisa ativa para tromboflebites.
REFERÊNCIAS
1. Sobreira ML. Complicações e tratamento da tromboflebite. J Vasc Bras. 2015 Jan/Mar;14(1):1-3.
2. Nagarsheth KH. Superficial thrombophebitis: overview. Medscape. 2019.
3. Cascella M, Viscardi D, Bifulco F, Cuomo A. Postoperative massive pulmonary embolism due to superficial vein thrombosis of the upper limb. J Clin Med Res. 2016 Abr;8(4):338-41.
4. Manzana BJ, Tan RG, Tuason JP, Onf N. A case of pulmonary embolism from superficial venous thrombosis with an upper extremity source in a 35-years-old female on orla contraceptive pills. Respirology. 2018;23(Supl 2):90-334.
5. Sassu GP, Chisholm CD, Howell JM, Huang E. A rare etiology for pulmonary embolism: basilic vein thrombosis. J Emerg Med. 1990 Dez;8(1):45-9.
6. Barros FS, Sandri JL, Prezotti BB, Nofa DP, Cunha SXS, Barros SD. Pulmonary embolism in a rare association to a floating thrombus detected by ultrasound in the basilic vein at the distal arm. Rev Bras Ecocardiogr Imagem Cardiovasc. 2011;24(4):89-92.
7. Clement DL. Superficial vein thrombosis: more dangerous than anticipated. Phlebolymphology. 2013;20(4):188.
8. Rivera-Lebron B, McDaniel M, Ahrar K, Alrifai A, Dudzinski DM, Fanola C, et al. Diagnosis, treatment and follow up of acute pulmonary embolism: consensus practice from the PERT Consortium. Clin Appl Thromb Hemost. 2019 Jan;25:1076029619853037.
9. Drouin L, Pistorius MA, Lafforgue A, N’Gohou C, Richard A, Connault J, et al. Épidémiologie des thromboses veineuses des membres supérieurs: étude rétrospective de 160 thromboses aiguës. Rev Med Interne. 2019 Jan;40(1):9-15.
10. Iorio ML, Venturi ML, Davison SP. Practical guidelines for venous thromboembolism chemoprophylaxis in elective plastic surgery. Plast Reconstr Surg. 2015 Fev;135(2):413-23.
11. Saldanha OR, Salles AG, Llaverias F, Saldanha Filho OR, Saldanha BC. Fatores preditivos de complicações em procedimentos da cirurgia plástica - sugestão de escore de segurança. Rev Bras Cir Plást. 2014 Jan/Mar;29(1):105-13.
12. Lima J, Borges A. Rastreio de trombofilias. Bol SPHM. 2012 Dez;27(4):5-11.
1. Clínica Dra.Márcia Balbina L. Hoyos,
Cirurgia Plástica, Maringá, PR, Brasil.
MBLH Aprovação final do manuscrito, Coleta de Dados, Conceitualização, Concepção e desenho do estudo, Gerenciamento do Projeto, Investigação, Metodologia, Realização das operações e/ou experimentos, Redação - Preparação do original, Redação - Revisão e Edição, Software, Supervisão, Validação, Visualização
Autor correspondente: Márcia Balbina Lorenzo Hoyos, Avenida Doutor Luiz Teixeira Mendes, 2418, Zona 05, Maringá, PR, Brasil. CEP: 87015-001. E-mail: mblhoyos@gmail.com
Artigo submetido: 20/11/2019.
Artigo aceito: 15/07/2020.
Conflitos de interesse: não há.





 Read in Portuguese
Read in Portuguese
 Read in English
Read in English
 PDF PT
PDF PT
 Print
Print
 Send this article by email
Send this article by email
 How to Cite
How to Cite
 Mendeley
Mendeley
 Pocket
Pocket
 Twitter
Twitter