

Original Article - Year 2020 - Volume 35 -
Retalho triangular para reconstrução da papila mamária
Triangular flap for nipple reconstruction
RESUMO
Introdução: Apesar das muitas técnicas publicadas, há dificuldades para se atingir de forma satisfatória uma placa areolopapilar (PAP) com resultado duradouro a longo prazo. O objetivo é demonstrar resultados pela técnica do retalho cutâneo triangular nas reconstruções de papila e comparar com as técnicas já descritas na literatura.
Métodos: Estudo prospectivo da reconstrução papilar pela técnica do retalho cutâneo triangular de 1 janeiro de 2015 a 1 de março de 2016. Técnica cirúrgica: Marcação em triângulo equilátero; decorticação dos três vértices do triângulo que são unidos em forma de envelope, com a área central aderida à neomama; Enxertia de pele total para confecção da neoareolar. Os pacientes foram avaliados e classificados como totalmente satisfatórios, satisfatórios, parcialmente satisfatórios ou insatisfatórios. Tipo de reconstrução mamária primária, realização de quimio ou radioterapia pós-operatórias ou neoadjuvantes, comorbidades, complicações pós-operatórias foram avaliados. Avaliação estatística por testes exato de Fisher, Qui quadrado e análise post hoc (p < 0,05 significativo).
Resultados: Trinta e uma pacientes submetidas à reconstrução mamilar pela técnica do retalho cutâneo triangular, sendo 17 unilaterais e 14 bilaterais, totalizando 45 reconstruções. Média de idade de 50 anos, IMC médio de 24,95 kg/m2 e acompanhamento médio de 14 meses. Avaliados: dados demográficos, complicações dos pacientes versus o tipo de reconstrução primária mamária e realização de quimio e/ou radioterapia, tipos de reconstrução mamária realizados, avaliação das papilas versus reconstrução, avaliação da técnica de reconstrução papilar versus satisfação dos avaliadores e complicações papilares versus técnica de confecção.
Conclusão: A técnica original do retalho cutâneo triangular apresenta as vantagens de fácil execução e segurança na reconstrução das placas areolopapilares.
Palavras-chave: Mama; Mamilos; Neoplasias da mama; Mamoplastia; Técnicas de diagnóstico por cirurgia
ABSTRACT
Introduction: Despite the many published techniques, there are difficulties in satisfactorily achieving a nipple areola complex (NAC) with long-lasting results. The objective is to demonstrate results using the triangular cutaneous flap technique in nipple reconstructions and compare it with previously published techniques.
Methods: A prospective study of nipple reconstruction using the triangular cutaneous flap technique from January 1, 2015, to March 1, 2016. Surgical technique: Marking of an equilateral triangle; decortication of the three points of the triangle that are united in the form of an envelope, with the central area adhered to the neo-breast; total skin grafting for construction of the areola. The patients were evaluated and results classified as fully satisfactory, satisfactory, partially satisfactory, or unsatisfactory. Primary type of breast reconstruction, postoperative or neoadjuvant chemo- or radiotherapy complications, comorbidities, and postoperative complications were evaluated. Statistical evaluation was performed using Fisher's exact test, chi-square test, and post hoc analysis (significance p < 0.05).
Results: Thirty-one patients underwent nipple reconstruction using the triangular cutaneous flap technique, 17 unilateral and 14 bilateral, totaling 45 reconstructions. Mean age was 50 years, mean body mass index was 24.95 kg/m2, and mean follow-up period was 14 months. Rated: demographic data, complications of patients versus the type of primary breast reconstruction and completion of chemo- and/or radiotherapy, types of breast reconstruction performed, evaluation of the nipples versus reconstruction, evaluation of the nipple reconstruction technique versus satisfaction of evaluators, and nipple complications versus reconstruction technique.
Conclusion: The original triangular cutaneous flap technique presents the advantages of easy execution and safety in reconstruction of the NAC.
Keywords: Breast; Nipples; Breast neoplasms; Mammoplasty; Diagnostic surgery techniques.
INTRODUÇÃO
A placa areolopapilar (PAP) na reconstrução mamária deve ser considerada uma unidade estética única, pois representa o estágio final nas reconstituições de mama, nos casos em que há amputação desse complexo durante a mastectomia1. Após a confecção da PAP, a neomama adquire o aspecto mais similar possível em comparação com a mama contralateral.
Há uma diversidade de técnicas publicadas nos últimos anos, com o intuito de atingir a melhor forma e projeção da PAP2-14. Entretanto, a maioria apresenta resultados controversos, alguns considerados muito bons, e outros, frustrantes. A perda de projeção parece ser mais proeminente com o uso de determinadas técnicas em comparação com outras.
A perda de projeção e o resultado final das confecções de papila estão relacionados a uma série de razões: pouco tecido subcutâneo dos retalhos, mau planejamento do retalho, processo natural de contração da ferida, memória tecidual, aumento da pressão interna (suturas tensas) ou externa (a pressão feita pelo uso do sutiã, por exemplo), infecção, radiação prévia1-18.
Sendo assim, o principal desafio é reconstruir uma papila que seja capaz de ultrapassar estes obstáculos locais e tendências naturais18. A PAP na reconstrução mamária deve ser considerada uma unidade estética única, pois representa o estágio final nas reconstituições de mama, nos casos em que há amputação desse complexo durante a mastectomia1. Após a confecção da PAP, a neomama adquire o aspecto mais similar possível em comparação com a mama contralateral.
Conforme o trabalho de Broadbent et al.2, pacientes e parceiros avaliam melhor o resultado da mama quando há a conclusão da reconstrução desta unidade anatômica em comparação com as pacientes que não se submetem à reconstrução da PAP. Além disso, a satisfação está relacionada com a projeção sustentada do neomamilo (especialmente a longo prazo) e com a ausência de complicações2.
Millard Jr. et al.5, em 1971, descreveram os chamados “bancos de mamilos”. Originalmente, consistia na retirada da PAP e na transferência para a nádega, para a virilha ou para o abdome como enxerto de pele total durante a mastectomia. Posteriormente à reconstituição da mama, os enxertos eram coletados e utilizados para reconstrução da PAP. Dúvidas em relação à segurança desse método surgiram após descrição de casos em que pacientes apresentaram comprometimento linfonodal, com células mamárias na região inguinal ao utilizar a virilha como “banco de mamilo”.
Nos últimos 20 anos, o marco evolutivo das técnicas de reconstrução da PAP tem sido a utilização de retalhos locais. A primeira técnica foi publicada por Berson6, em 1946, que confeccionava três retalhos triangulares de pele que seriam elevados e suturados para formação de uma projeção mamilar. Em 1984, Little7 criou o skate flap, que se tornou a técnica mais popular para reconstrução da PAP. Trata-se de um retalho dermogorduroso vertical que é elevado, e ambas as asas são enroladas ao redor de um núcleo central de gordura, para garantir adequada projeção mamilar. Para recompor a coloração da PAP, utilizava-se dermopigmentação.
Múltiplas modificações a partir dessa técnica surgiram desde então. Uma técnica muito eficiente é a descrita por Shestak e Nguyen8 chamada double opposing flap. Essa técnica possibilita reconstruir a PAP com diâmetro adequado, boa projeção, simétrico ao contralateral, com a possibilidade de fechar a área doadora e com todas as cicatrizes contidas na topografia da nova aréola reconstruída.
Evidências literárias mostram as dificuldades para se atingir uma PAP satisfatória, devido às variações dos retalhos locais. A projeção pode ser difícil de ser mantida, especialmente em pacientes de pele flácida, fina ou irradiada. Algumas pacientes não se sentem confortáveis com a projeção dos mamilos em tempo integral. Outras chegam a renunciar abordagens cirúrgicas, pois não desejam outro procedimento cirúrgico. Por último, em pacientes irradiadas, a tatuagem pode ser a opção mais segura considerando o aumento da taxa de complicações de outras técnicas nestas pacientes. Spears et al.15 relataram, em seus estudos, que 84% de suas pacientes estavam satisfeitas com a tatuagem e 86% optariam por tatuar novamente15,16.
A perda de projeção e o resultado final das confecções de papila estão relacionados a uma série de razões: pouco tecido subcutâneo dos retalhos, mau planejamento do retalho, processo natural de contração da ferida, memória tecidual, aumento da pressão interna (suturas tensas) ou externa (a pressão feita pelo uso do sutiã, por exemplo), infecção, radiação prévia1,16. Sendo assim, o principal desafio é reconstruir uma papila que seja capaz de ultrapassar estes obstáculos locais e tendências naturais16.
MÉTODOS
Estudo prospectivo de uma série de casos de 31 pacientes submetidas ao segundo tempo de reconstrução de mama, nas quais foram reconstruídas 45 PAPs (17 unilaterais e 14 bilaterais) utilizando-se a técnica do retalho cutâneo triangular invertido, para confecção da papila, no período de 1 janeiro de 2015 a 1 de março de 2016 em dois centros hospitalares em Brasília, DF, Brasil.
Em virtude de sua versatilidade, a técnica foi empregada após reconstruções mamárias com retalho miocutâneo do músculo reto abdominal (TRAM), com retalho do músculo grande dorsal (RGD), reconstruções com implante de silicone e com técnicas de expansão, independente da presença de cicatrizes na área doadora ou da escassez de tecido cutâneo ou subcutâneo.
O desenvolvimento da nova técnica foi baseado em estudos para otimizar a projeção e formato a longo prazo e minimizar complicações como a necrose e resultados insatisfatórios. Todas as cirurgias foram realizadas pela mesma cirurgiã plástica.
Trinta e uma pacientes submetidas à reconstrução de papila por meio da técnica do retalho cutâneo triangular foram analisadas, sendo 17 reconstruções unilaterais e 14 bilaterais, totalizando 45 reconstruções.
Trata-se de amostra exclusivamente do sexo feminino, com média de idade de 50 anos, variando de 32 a 64 anos, índice de massa corporal (IMC) médio de 24,95 (variando de 20,76 a 36,76 kg∕m2) e acompanhamento médio de 14 meses (variando de 12 a 18 meses).
Todas as pacientes foram submetidas à mastectomia total.
Técnica cirúrgica
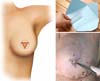
O formato “triangular invertido” - técnica original do retalho cutâneo triangular invertido - apresenta um caráter inovador, o qual difere das habituais formas de marcações papilares já propostas na literatura. A Figura 1 ilustra o desenho esquemático da técnica do retalho cutâneo triangular invertido.
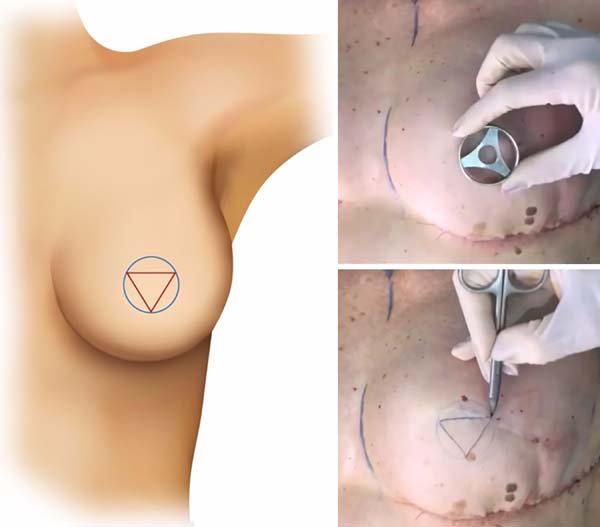
Essa técnica para confecção da papila, como a maioria dos retalhos locais, deve ser executada após obtenção da estabilidade da projeção da neomama, no segundo ou terceiro tempos das reconstruções mamárias.
Nas reconstruções mamárias unilaterais, deve-se inicialmente estudar a posição da papila contralateral, a projeção e o diâmetro da base, bem como as medidas horizontais e verticais da aréola para alcançar a maior simetria possível da PAP reconstruída. Considerando a aréola oposta nos casos de reconstrução unilateral, o retalho é desenhado com a papila localizada no ponto de maior projeção da neomama. A largura da base da papila oposta e sua projeção determinam o tamanho do retalho a ser desenhado.
Nos casos de reconstruções bilaterais, essa medida deve ser projetada de acordo com as peculiaridades de cada caso, o que lhe confere maior versatilidade.
Para melhor explanação da técnica do retalho cutâneo triangular invertido, 5 etapas foram descritas:
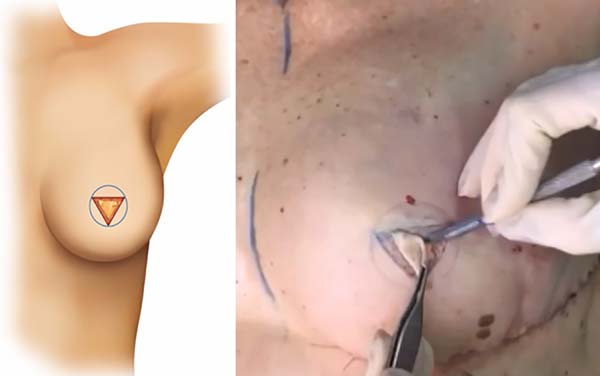
Etapa 1 - Marcação
A marcação prévia é realizada conforme a Figura 1, formando um triangulo equilátero dentro dos limites da neopapila.
Etapa 2 - Decorticação
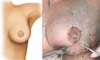
Realizada a decorticação total dos três vértices do triângulo formando 3 retalhos cutâneos, com manutenção apenas do centro fixo ao seu leito (Figura 2).
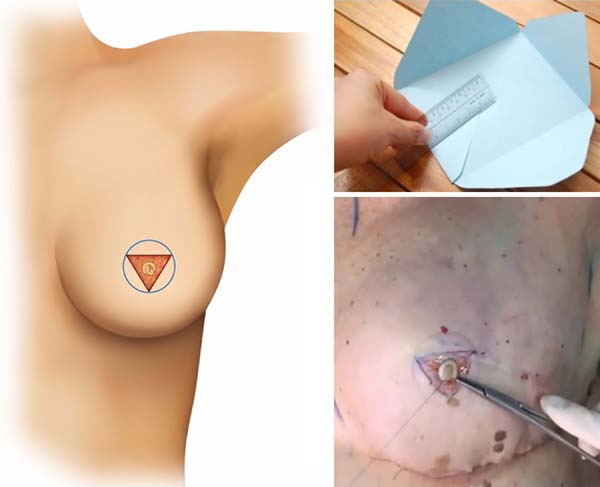
Etapa 3 - Arcabouço inicial mamilar
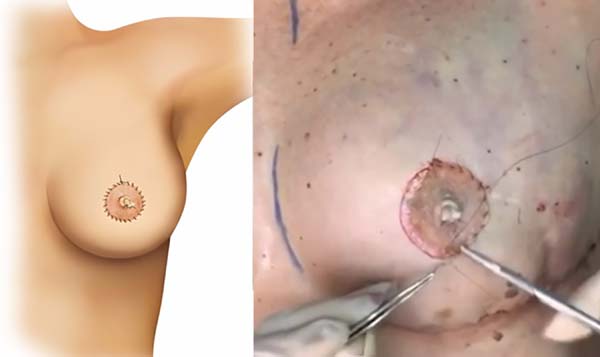
Os 3 vértices do triangulo (A, B e C) são unidos em forma de dobradura de envelope, mantendo apenas a área central da Figura 2 aderida à neomama (Figura 3).
Etapa 4 - Confecção final mamilar
Suturas, através de pontos simples, são realizadas para coaptação das bordas e então finaliza-se a confecção da neopapila (Figura 3).
Etapa 5 - Enxertia areolar
Enxertia de pele total oriunda da região crural foi utilizada para confecção da neopapila com abertura central para emersão da neopapila já confeccionada, em todas as pacientes. Sutura contínua foi realizada no enxerto de pele (Figura 4).
Os resultados foram avaliados por meio de documentação fotográfica em momentos do período pré-operatório e pós-operatório e pré-operatório da segunda fase da reconstrução e pós-operatório final por três cirurgiões plásticos que não participaram das cirurgias.
As avaliações foram feitas através de fotos levando em conta alguns critérios. No caso de reconstruções unilaterais, analisava-se o resultado a partir da semelhança e naturalidade da neopapila com a papila contralateral. Realizada a medição com régua da papila contralateral e comparação dos valores da neopapila para a avaliação da similaridade. Nos casos bilaterais, levava-se em consideração a semelhança na projeção e a naturalidade de seu aspecto (base da papila sendo o dobro do ápice) respeitando a viabilidade dos retalhos. Baseado nesses critérios, a neopapila foi classificada em satisfatória ou muito satisfatória
Dados como tipo de reconstrução primária, lateralidade, realização de quimio e radioterapia pós-operatórias ou neoadjuvantes, comorbidades e complicações pós-operatórias também foram resgatados da análise de prontuários.
Avaliação estatística dos resultados foi realizada por meio dos testes de por testes exato de Fisher, Qui-quadrado e análise post hoc, sendo considerado significativo p < 0,05.
O presente trabalho seguiu os princípios da declaração de Helsinque, adotada pela 18ª Assembleia Médica Mundial, Helsinque, Finlândia, em junho de 1964, e corrigida pelas 29ª Assembleia Médica, Tóquio, Japão, em outubro de 1975, e 35ª Assembleia Médica Mundial, Veneza, Itália, em outubro de 1983, e pela 41ª Assembleia Médica Mundial, Hong Kong, em setembro de 1989.
RESULTADOS
Dentre todas as pacientes submetidas à nova técnica de confecção de mamilo, 25 pacientes foram submetidas à quimioterapia neoajuvante e 16 pacientes à radioterapia pós-operatória (Tabela 1).
| Número de pacientes (n) | 31 |
|---|---|
| NeoPAP | 45 |
| Lateralidade: Unilateral | 17 |
| Bilateral | 14 |
| Idade média (média ± SD) | 50,7 ± 2,3 |
| IMC - Kg por m2 (média ± SD) | 24,95 ± 3,4 |
| Número de cirurgias realizadas | 50 |
| Mastectomia total | 31 |
| Terapias: Quimioterapia | 25 |
| Radioterapia | 16 |
| Comorbidades | |
| HAS | 6 |
| DM | 3 |
| Tabagismo | 10 |
| Hipotireoidismo | 7 |
| Depressão | 7 |
| Histopatológico | |
| CDI (%) | 24 |
| CDIS (%) | 8 |
| CLI (%) | 3 |
Comorbidades diversas como hipertensão, diabetes, tabagismo, hipotireoidismo e depressão foram observadas em cerca de 80% das pacientes, entretanto, sem prejuízo significativo na evolução do neomamilo.
Os dados demográficos das pacientes do estudo e suas características estão demonstrados na Tabela 1.
A Tabela 2 avalia a incidência de complicações na reconstrução de mamilo em relação ao tipo de reconstrução primária da mama (implante de silicone, grande dorsal, expansor ou TRAM) e a incidência de complicações em relação à realização de quimioterapia e∕ou radioterapia. Essa análise não evidenciou significância estatística.
| Complicações | Perda de projeção | Necrose parcial | Boa evolução | p |
|---|---|---|---|---|
| Implante de silicone | 4 | 1 | 14 | 0,741 |
| Grande dorsal | 0 | 0 | 4 | |
| Expansor | 1 | 0 | 2 | |
| TRAM | 0 | 0 | 5 | |
| Terapia | Perda de projeção | Necrose parcial | Boa evolução | p |
| Quimioterapia | 4 | 1 | 20 | 0,883 |
| Radioterapia | 2 | 0 | 16 | 0,299 |
De todas as reconstruções de mamilo realizadas, 5 pacientes necessitaram de complemento com polimetilmetacrilato (PMMA) para preenchimento e melhor contorno mamilar e apenas 1 paciente evoluiu com pequena área de necrose parcial. Não foi necessário nenhum tipo de tratamento nessa última paciente, apenas curativos, e não houve comprometimento do resultado final. Esses resultados estão listados na Tabela 2.
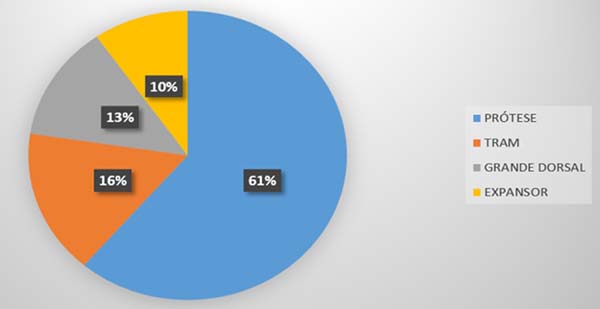
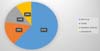
A principal forma de reconstrução mamária primária realizada foi com a utilização de implantes de silicone (n = 19), que totalizou mais de 60%. Os outros tipos foram: o retalho TRAM (n = 5), o retalho do músculo grande dorsal (n = 4) e o uso de expansores (n = 3). Os tipos de reconstrução mamária realizados na amostra estão quantificados no Gráfico 1 - Figura 5.
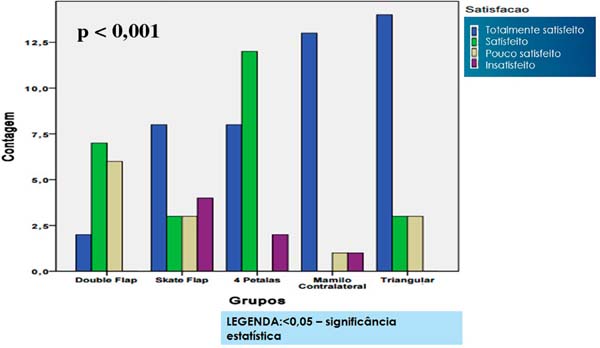
Foi realizada regressão logística através de análise post hoc para identificar qual a técnica de reconstrução mamilar atingia maior índice de satisfação dos avaliadores. Observou-se que a técnica do retalho cutâneo triangular para confecção do mamilo, alcançou os maiores índices de total de satisfação, dado este com significância estatística com p < 0,01 (Gráfico 2) - Figura 6.
A Tabela 3 mostra os resultados comparativos da avaliação pós-operatória das neopapilas em função do tipo de reconstrução primária da mama. Após análise utilizando o Teste exato de Fisher, observou-se que todas as reconstruções apresentaram variação mínima na sua avaliação, o que denota significância estatística (p = 0,48).
| Avaliação das papilas X Tipo de reconstrução |
Expansor (15) |
TRAM (27) |
Grande dorsal (36) |
Implante de silicone (24) |
p |
|---|---|---|---|---|---|
| TS | 10 (66,66%) | 14 (51,85%) | 17 (47,22%) | 16 (66,66%) | p < 0,48 |
| S | 0 (0,00%) | 9 (33.33%) | 11 (30,55%) | 4 (16,66%) | |
| PS | 2 (13,3%) | 1 (3,70%) | 6 (16,66%) | 4 (16,66%) | |
| I | 3 (20%) | 3 (11,11%) | 2 (5,55%) | 0 (0,00%) |
A Tabela 4 avalia as complicações papilares em decorrência do tipo de técnica utilizada para a sua confecção. A análise post hoc mostrou p < 0,001 nas comparações entre a técnica de mamilo contralateral e 4 pétalas (para fator apagamento); p < 0,001 na comparação entre mamilo contralateral e skate flap (para necrose) e p < 0,001 na comparação entre mamilo contralateral e double opposing flap (para necrose) - Tabela 4.
| Complicações | Double flap (15) |
Skate flap (18) |
4 pétalas (22) |
Mamilo contralateral (15) |
Triangular (20) |
p |
|---|---|---|---|---|---|---|
| Necrose pequena | 2 (13,4%) | 2 (11,1%) | 0 (0,0%) | 0 (0,0%) | 1 (5,0%) | 0,001 |
| Assimetria CAP | 1 (6,6%) | 0 (0,0%) | 2 (9,1%) | 0 (0,0%) | 0 (0,0%) | |
| Apagamento | 0 (0,0%) | 0 (0,0%) | 4 (18,2%) | 0 (0,0%) | 5 (25,0%) | |
| Perda parcial do enxerto | 0 (0,0%) | 2 (11,1%) | 2 (9,1%) | 0 (0,0%) | 0 (0,0%) | |
| Sem complicações | 12 (80,0%) | 14 (77,8%) | 14 (63,6%) | 15 (100,0%) | 14 (70,0%) |
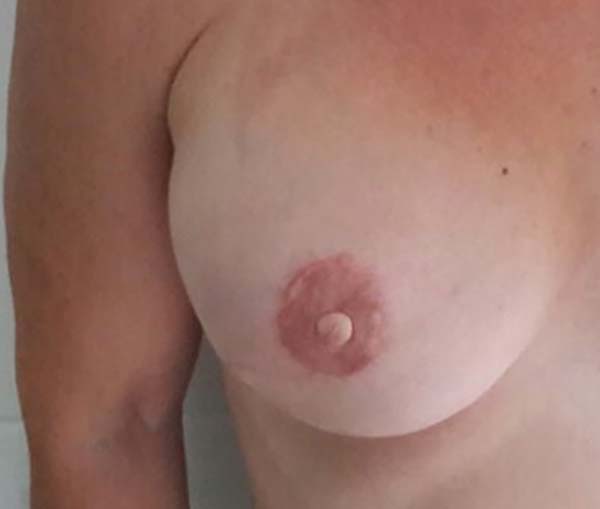
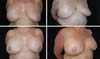
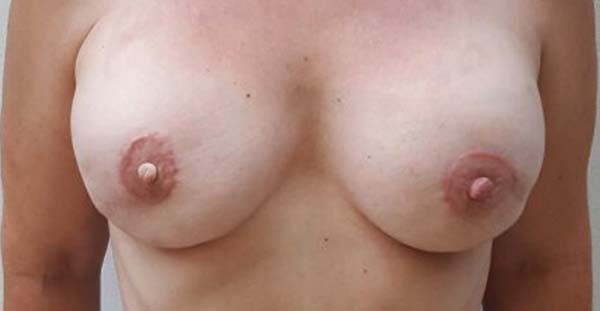
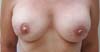
A Figuras 7 a 12 explanam os resultados cirúrgicos da amostragem nos quais a técnica do retalho cutâneo triangular foi utilizada na reconstrução das papilas.
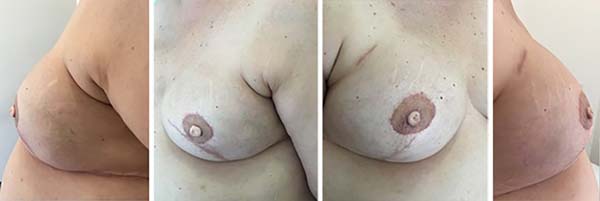
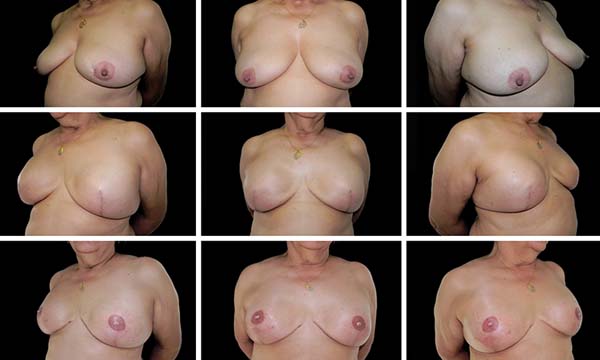
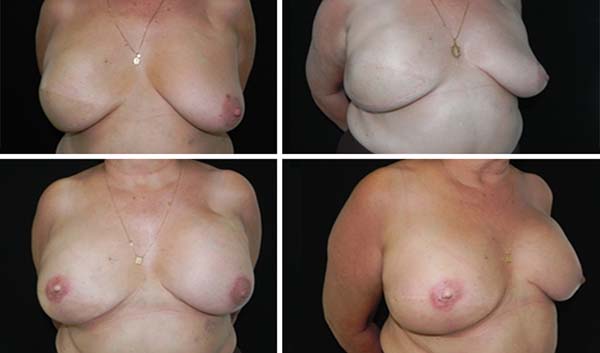
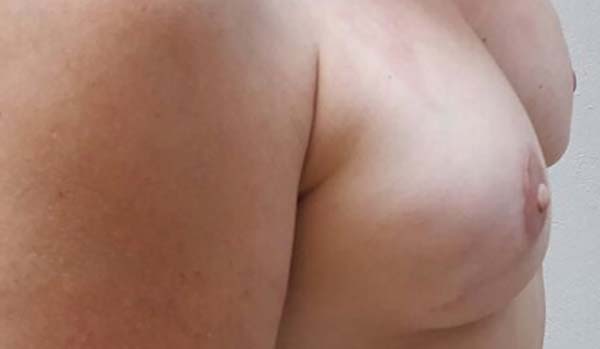
DISCUSSÃO
A excelência dos resultados nas reconstruções de papila é adquirida quando se obtém simetria nas posições, no formato, no tamanho e na textura, além de projeção permanente. A criação de uma papila natural, tridimensional e com projeção duradoura permanece um desafio, enquanto as reconstruções areolares são de simples execução e usualmente não oferecem dificuldades. No intuito de otimizar os resultados, alguns preceitos devem ser seguidos, independentemente da técnica utilizada6.
Farhadi et al.11 e Berson6 mostram que nas reconstruções unilaterais, a escolha da técnica para reconstrução neopapilar utilizada, deverá ser ditada pelas características da papila contralateral e concordamos plenamente com essa hipótese. Em trabalho previamente publicado17 verificaram que nos casos de pacientes portadoras de papilas contralaterais muito projetadas ou de base muito larga, a técnica que ofereceu melhor resultado quando comparada a outras foi a de enxertia da papila contralateral. Nas pacientes com papila contralateral pouco projetada, é a qualidade da pele e do tecido celular subcutâneo que vai nos indicar a técnica.
Atualmente, temos observado que com o aumento das reconstruções com a técnica de próteses ou expansores, conforme mostrado na Tabela 3, a área doadora para confecção de retalhos dermocutâneos está cada vez mais escassa e, na maioria das vezes, possui uma cicatriz atravessada na parte central da neomama, resultante da retirada da PAP em mastectomias com preservação da pele. Esses dois fatores, em uma grande maioria de pacientes, começaram a se tornar uma contraindicação para reconstrução da PAP no segundo tempo cirúrgico da reconstrução mamária, sendo necessário realizar enxertia de gordura nessa região para possibilitar uma futura reconstrução.
A técnica ideal de reconstrução da PAP deveria possibilitar sua confecção sobre qualquer tipo de tecido, a despeito de cicatrizes prévias e radioterapia, além de permitir que os limites do nova PAP não ultrapassassem as margens dos retalhos usados nas reconstituições mamárias. Losken et al.13 (C-V flap), Anton et al.14 (star flap e wrap flap) e Little apud Dilamartine et al.16 (skate flap) apresentaram resultados em conformidade com essas características.
Entretanto, ao longo dos anos, temos acompanhamos a perda do resultado com índice crescente de insatisfação por parte das pacientes. Além disso, todas essas características ainda podem ser agravadas se a paciente for submetida à radioterapia. A soma desses fatores nos levou a desenvolver uma técnica que permitisse a confecção segura do neopapila.
Os retalhos dermocutâneos, de uma forma geral, quando confeccionados sobre uma superfície tensa, têm a tendência a achatamento, pois ocorre alargamento da cicatriz da área de onde ele foi retirado. Farhadi et al.11 relatam que devido à contração da ferida ocorre a perda de projeção papilar. Dessa forma, a hipercorreção deve ser de 25% para haver, a longo prazo, melhor simetrização com o mamilo contralateral2,17.
A técnica do retalho cutâneo triangular foi baseada na observação das chamadas “dog ear”, nas quais existe uma sobra cutânea em uma área sem tensão, que faz com que não ocorra uma acomodação desse excesso de tecido. O fato de ser apenas pele com pouco componente dérmico diminui a retração e como mantemos a integridade do plexo subdérmico temos observado poucas complicações relacionadas à necrose, mesmo com a presença de cicatrizes nessa área (Tabela 4).
Em relação às reconstruções bilaterais, a indicação da técnica será baseada no desejo da paciente de um mamilo mais ou menos projetado, novamente dependendo da qualidade da pele. Se a opção for por maior projeção, Shestak et al.1, Shestak e Nguyen8 e Farhadi et al.11 sugerem a técnica do double opposing flap para confecção da neopapila e temos verificado um bom resultado com essa técnica também. Mas, de forma geral, temos observado uma preferência por mamilos menos projetados. Algumas pacientes não se sentem à vontade com a projeção volumosa permanente. Nestes casos, optamos pela indicação da técnica do retalho cutâneo triangular17.
Bezerra et al.18 demonstraram resultados tardios satisfatórios utilizando tecidos autólogos para preenchimento, assim como Tostes et al.19, que utilizaram materiais sintéticos. Tanabe et al.20 e Brent e Bostwick3 têm utilizado cartilagem auricular para conseguir melhores projeções mamilares e mostram perda parcial de projeção de 48,1%, com o mínimo de complicações.
Tanabe et al.20 utilizaram retalhos bilobados e trilobados em seus estudos e comprovaram que os retalhos bilobados proporcionam maiores projeções mamilares, enquanto os trilobados levam a maiores índices de perda de projeção e necroses parciais. Essa nova técnica, apesar de ser trilobada, apresentou baixo índice de necrose. Acreditamos ser esse fato devido à fina espessura do retalho que se mantém irrigada apenas pelo plexo dérmico superficial.
Quanto aos materiais aloplásticos, há uma variedade deles disponíveis para o aumento da projeção da PAP. No entanto, os riscos reacionais ao corpo estranho ou infecção e à tendência à migração e extrusão do mesmo, torna um desafio no uso desses materiais3.
Spears et al.15 apresentaram uma técnica tridimensional de tatuagem na qual é realizada apenas a tatuagem para a reconstrução de toda PAP e obtiveram bons resultados estéticos4. Além disso, a técnica tridimensional pode resolver assimetrias após a reconstrução da PAP, sem novo procedimento cirúrgico. Quanto à projeção, ocorre uma ilusão de ótica causada pelo sombreamento da pigmentação4. É um avanço significativo na obtenção de melhores resultados estéticos para mulheres submetidas a reconstruções mamárias4.
Observamos uma avaliação bastante satisfatória dos resultados nos pacientes que realizaram a técnica original do retalho cutâneo triangular. Este fato pode ser decorrente de um maior cuidado em prever o seu apagamento e assimetria em comparação com as demais técnicas. Além disso, há uma tendência a baixos índices de complicações na área doadora em comparação com retalhos locais, entre eles, as distorções e achatamentos do contorno da mama.
O impacto emocional e estético na aparência final das reconstruções de papila são fundamentais na reconstrução mamária. Enquanto esse procedimento é frequentemente considerado como “pequeno” na mente da paciente, o seu resultado pode alterar o destino de todo o processo de reconstrução da mama17. Dessa forma, a posição e simetria das papilas são elementos críticos a serem considerados na avaliação da aparência da mama após a cirurgia.
O mau posicionamento das PAPs e a necessidade de novas cirurgias para correção não são raras, atingindo níveis de até 50% de correção em estudos publicados5. Em nossa casuística, não tivemos casos de necessidade de reabordagem cirúrgica para correção de assimetrias, entretanto utilizamos em 5 casos a injeção de PMMA para correção de distorções na projeção.
CONCLUSÃO
A técnica original do retalho cutâneo triangular apresenta as vantagens de fácil execução e segurança na reconstrução das placas areolopapilares.
COLABORAÇÕES
|
MCC |
Análise e/ou interpretação dos dados; aprovação final do manuscrito; concepção e desenho do estudo; realização das operações e/ou experimentos; redação do manuscrito ou revisão crítica de seu conteúdo. |
|
MCAG |
Análise e/ou interpretação dos dados; aprovação final do manuscrito; realização das operações e/ou experimentos; redação do manuscrito ou revisão crítica de seu conteúdo. |
|
LGM |
Análise e/ou interpretação dos dados. |
|
LMCD |
Análise e/ou interpretação dos dados. |
|
LDPB |
Análise e/ou interpretação dos dados. |
|
OMC |
Análise e/ou interpretação dos dados. |
|
BEP |
Análise e/ou interpretação dos dados. |
|
FTM |
Análise estatística. |
REFERÊNCIAS
1. Shestak KC, Gabriel A, Landecker A, Peters S, Shestak A, Kim J. Assessment of long-term nipple projection: a comparison of three techniques. Plast Reconstr Surg. 2002;110(3):780-6. PMID: 12172139 DOI: http://dx.doi.org/10.1097/01.PRS.0000019716.27638.0D
2. Broadbent TR, Woolf RM, Metz PS. Restoring the mammary areola by a skin graft from the upper inner thigh. Br J Plast Surg. 1977;30(3):220-2. DOI: http://dx.doi.org/10.1016/S0007-1226(77)90094-7
3. Brent B, Bostwick J. Nipple-areola reconstruction with auricular tissues. Plast Reconstr Surg. 1977;60(3):353-61. PMID: 331365
4. Gruber RP. Nipple-areola reconstruction: a review of techniques. Clin Plast Surg. 1979;6(1):71-83.
5. Millard DR Jr, Devine J Jr, Warren WD. Breast reconstruction: a plea for saving the uninvolved nipple. Am J Surg. 1971;122(6):763-4. PMID: 5127726 DOI: http://dx.doi.org/10.1016/0002-9610(71)90441-7
6. Berson MI. Construction of pseudoareola. Surgery. 1946;20(6):808. PMID: 20277123
7. Little JW 3rd. Nipple-areola reconstruction. Clin Plast Surg. 1984;11(2):351-64.
8. Shestak KC, Nguyen TD. The double opposing periareola flap: a novel concept for nipple-areola reconstruction. Plast Reconstr Surg. 2007;119(2):473-80. PMID: 17230078 DOI: http://dx.doi.org/10.1097/01.prs.0000246382.40806.26
9. Hammond DC, Khuthaila D, Kim J. The skate flap purse-string technique for nipple-areola complex reconstruction. Plast Reconstr Surg. 2007;120(2):399-406. DOI: http://dx.doi.org/10.1097/01.prs.0000267337.08565.b3
10. Azzawi K, Humzah MD. Mammaplasty: the ‘Modified Benelli’ technique with de-epithelialisation and a double round-block suture. J Plast Reconstr Aesthet Surg. 2006;59(10):1068-72. DOI: http://dx.doi.org/10.1016/j.bjps.2005.11.036
11. Farhadi J, Maksvytyte GK, Schaefer DJ, Pierer G, Scheufler O. Reconstruction of the nipple-areola complex: an update. J Plast Reconstr Aesthet Surg. 2006;59(1):40-53. PMID: 16482789 DOI: http://dx.doi.org/10.1016/j.bjps.2005.08.006
12. Cronin ED, Humphreys DH, Ruiz-Razura A. Nipple reconstruction: the S flap. Plast Reconstr Surg. 1988;81(5):783-7. DOI: http://dx.doi.org/10.1097/00006534-198805000-00026
13. Losken A, Mackay GJ, Bostwick J 3rd. Nipple reconstruction using the C-V flap technique: a long-term evaluation. Plast Reconstr Surg. 2001;108(2):361-9. PMID: 11496176 DOI: http://dx.doi.org/10.1097/00006534-200108000-00013
14. Anton M, Eskenazi LB, Hartrampf CR Jr. Nipple reconstruction with local flaps: star and wrap flaps. Perspect Plast Surg. 1991;5(1):67-78. DOI: http://dx.doi.org/10.1055/s-2008-1080415
15. Spear SL, Albino FP, Al-Attar A. Classification and management of the postoperative, high-riding nipple. Plast Reconstr Surg. 2013;131(6):1413-21. PMID: 23416436 DOI: http://dx.doi.org/10.1097/PRS.0b013e31828bd3e0
16. Dilamartine J, Cintra Junior R, Daher JC, Cammarota CM, Galdino J, Pedroso DB, et al. Reconstrução do complexo areolopapilar com double opposing flap. Rev Bras Cir Plást. 2014;28(2):233-40. DOI: http://dx.doi.org/10.1590/S1983-51752013000200011
17. Cammarota MC, Cosac OM, Lamartine JD, Benedik Neto A, Lima RQ, Almeida CM, et al. Avaliação de quatro técnicas de confecção de papila. Rev Bras Cir Plást. 2014;29(4):538-43.
18. Bezerra FJF, Moura RMG, Costa VRS. Reconstrução papilar: preenchimento com tecido autólogo ou heterólogo. Rev Bras Cir Plást. 2010;25(1):200-4.
19. Tostes ROG, Silva KDA, Andrade Júnior JCCG, Ribeiro GVC, Rodrigues RBM. Reconstrução do mamilo por meio da técnica do retalho C-V: contribuição à técnica. Rev Bras Cir Plást. 2005;20(1):36-9.
20. Tanabe HY, Tai Y, Kiyokawa K, Yamauchi T. Nipple-areola reconstruction with a dermal-fat flap and rolled auricular cartilage. Plast Reconstr Surg. 1997;100(2):431-8. PMID: 9252612 DOI: http://dx.doi.org/10.1097/00006534-199708000-00025
1. Sociedade Brasileira de Cirurgia Plástica, São Paulo, SP, Brasil.
2. Hospital Daher Lago Sul, Brasília, DF, Brasil.
Autor correspondente: Marcela Caetano Cammarota Quadra SMHN, Quadra 2, Bloco C, Sala 1315, Asa Norte, Brasília, DF, Brasil. CEP: 70710-149. E-mail: marcelacammarota@yahoo.com.br
Artigo submetido: 18/1/2017.
Artigo aceito: 26/1/2018.
Conflitos de interesse: não há.













 Read in Portuguese
Read in Portuguese
 Read in English
Read in English
 PDF PT
PDF PT
 Print
Print
 Send this article by email
Send this article by email
 How to Cite
How to Cite
 Mendeley
Mendeley
 Pocket
Pocket
 Twitter
Twitter