

Original Article - Year 2020 - Volume 35 -
Palatoplastia primária pela técnica de Von Langenbeck: experiência e resultados morfológicos obtidos em 278 casos operados
Primary palatoplasty using the von Langenbeck technique: surgical experience and aesthetic results of 278 cases
RESUMO
Introdução: A palatoplastia com elevação de retalhos mucoperiostais bipediculados pela técnica de Von Langenbeck associada a veloplastia intravelar é técnica mais utilizadas na atualidade apresentando na literatura baixa taxa de fístula oronasal e de insuficiência velofaríngea. O objetivo é apresentar a experiência acumulada do autor e avaliar a incidência de fístula oronasal após 278 casos de palatoplastia primária, pela técnica de Von Langenbeck associada a veloplastia intravelar.
Métodos: Estudo retrospectivo de 278 prontuários de pacientes submetidos à palatoplastia primária no Centro de Tratamento de Malformações Craniofaciais Mário Covas - Hospital Guilherme Álvaro - Santos/SP, entre de maio de 2010 a maio de 2018.
Resultados: 278 procedimentos de palatoplastia primária pela técnica relatada, 225 (80,9%) em duas etapas cirúrgicas e 53 (19,1%) em única etapa. Masculino 182 (65,5%) e feminino 96 (34,5%). Fissuras labiopalatais esquerda e bilaterais (26,3% e 27%, respetivamente). As fissuras palatais completas corresponderam a 37,4% e a fissura labiopalatal direita com 7,6%. 61 pacientes apresentaram fístula oronasal (21,94%) observando-se uma diminuição progressiva da incidência em cada período.
Conclusão: A palatoplastia primária pela técnica de Von Langenbeck associada à veloplastia intravelar é uma técnica reprodutível em uma ou duas etapas cirúrgicas e pode ser considerada segura quando alcançada uma adequada curva de aprendizado apresentando um índice de complicações acorde com a literatura mundial.
Palavras-chave: Fissura palatina; Fístula bucal; Cirurgia plástica; Insuficiência velofaríngea; Palato mole; Palato duro; Músculos palatinos
ABSTRACT
Introduction: Palatoplasty with elevated bilateral mucoperiosteal flaps using the von Langenbeck technique associated with intravelar veloplasty is a common procedure with low rates of oronasal fistula (ONF) and velopharyngeal insufficiency. The objective is to present the author's surgical experience and the incidence of ONF among 278 patients who underwent primary palatoplasty using the von Langenbeck technique associated with intravelar veloplasty.
Methods: This retrospective study analyzed the medical records of 278 patients who underwent primary palatoplasty at the Mário Covas Treatment Center for Craniofacial Malformations of the Guilherme Álvaro Hospital located in the municipality of Santos, São Paulo, Brazil, between May 2010 and May 2018.
Results: A total of 278 primary palatoplasty procedures were performed; of them, 225 (80.9%) were performed in two surgical stages and 53 (19.1%) in one surgical stage. The study population included 182 men (65.5%) and 96 women (34.5%). The prevalence of left and bilateral cleft lip and palate was 26.3% and 27%, respectively, and the prevalence of bilateral cleft palate, and right cleft lip and palate was 37.4% and 7.6%, respectively. Sixty-one patients had ONF (21.94%), the incidence of which decreased progressively throughout the study period.
Conclusion: Primary palatoplasty, using the von Langenbeck technique associated with intravelar veloplasty, is reproducible when performed in one or two surgical stages, and considered safe when the learning curve is reached with a complication rate similar to those in the literature.
Keywords: Cleft palate; Oral fistula; Surgery, Plastic; Velopharyngeal insufficiency; Palate, Soft; Palate, Hard; Palatal muscles.
INTRODUÇÃO
Entre as malformações congênitas craniofaciais, as fissuras labiopalatais (FLP) são as mais comuns e representam no Brasil uma ocorrência de 1:650 nascimentos1. A FLP pode ter consequências para os pacientes de tipo funcional: na fala, como dificuldades na alimentação e respiração, além de sequelas sociais e psicológicas durante a vida adulta.
O palato funciona como uma barreira anatômica, separando a cavidade oral da cavidade nasal. Juntamente com outras estruturas da faringe, ajuda no funcionamento do esfíncter velofaríngeo auxiliando na fala e na alimentação. Sem o funcionamento normal dessas estruturas, o paciente com fissura palatal pode desenvolver alterações como escape de ar nasal e refluxo de alimentos pelo nariz2. É conhecido na literatura o impacto social negativo que enfrentam os pacientes portadores de FLP com problemas na adaptação social devido à sua aparência física.
A FLP pode-se classificar como pré-forame incisivo, quando acomete o lábio e o palato primário, transforame quando acomete o palato primário e secundário, e pós-forame; assim, a fissura submucosa deve ser diagnosticada quando há presença de úvula bífida e o tamanho da fissura palatina pode ser classificada como estreita, regular ou ampla.
A história da palatoplastia é longa, seus relatos datam desde 17603 com marcada evolução na literatura, sendo a maioria das técnicas baseadas na mobilização de retalhos axiais baseados na artéria palatina maior. Von Langenbeck descreveu em 18624, o uso de retalhos mucoperiostais bipediculados sem reconstrução da musculatura intravelar, nem alongamento do palato, levando à aparição das técnicas de Push Back descritas por Veau, em 19315 e Wardill e Killner, em 19376,7.
O reparo do palato mole requer disseção da musculatura palatina com reposicionamento do músculo levantador do palato com manipulação ou não do palatoglosso, palatofaríngeo e tensor do véu palatino, para reconstrução da cinta muscular8. Braithwaite, em 19649, com posterior modificação de Kriens, em 196910, descrevem o termo “veloplastia intravelar” que define uma reorientação e reconstrução muscular termino- terminal do levantador e do tensor do palato com o objetivo de melhorar os resultados funcionais da palatoplastia11 sendo também modificadas por Cutting et al., em 199512 e Sommerlad et al., em 200213. Em 1986, Furlow Junior14 descreveu a palatoplastia em dupla Z oposta, com zetaplastia em espelho no forro nasal e oral atingindo também bons resultados funcionais com taxas menores de IVF.
Independente da técnica usada, os objetivos da palatoplastia continuam sendo: 1) Alongamento do palato para minimizar a incidência de IVF e promover um adequado desenvolvimento da fala; 2) Minimizar a restrição no crescimento maxilar e alveolar; 3) Prevenir as complicações, entre elas formação de fístula oronasal.
OBJETIVO
Apresentar a experiência acumulada do autor e avaliar a incidência de fístula oronasal após 278 casos de palatoplastia primária, pela técnica de Von Langenbeck associada à veloplastia intravelar.
MÉTODOS
Estudo retrospectivo através da revisão dos prontuários de todos os pacientes operados no Centro de Tratamento de Malformações Craniofaciais Mário Covas – Hospital Guilherme Álvaro – Santos/SP, no período de maio de 2010 a maio de 2018.
Como critérios de inclusão, foram selecionados os casos de pacientes diagnosticados com fissura palatal (FP) e fissura labiopalatal (FLP) associados ou não às síndromes, excluindo os casos de FP do palato mole, submetidos à palatoplastia primária pela técnica mencionada e operados pelo mesmo cirurgião (o autor).
A seleção final foi de 278 prontuários dos quais foram obtidos os seguintes dados:
Diagnóstico: labiopalatal direita (LPD), labiopalatal esquerda (LPE) ou labiopalatal bilateral (LPB), correspondentes a fissuras transforame incisivo e palatal completa (PC) correspondentes a fissuras pós-forame incisivo;
Sexo (M/F);
Etnia (branca, parda e negra);
Idade da realização da palatoplastia primária (em meses);
Tempos ou etapas cirúrgicas da palatoplastia primária (1 etapa, 2 etapas);
Evolução com fístula oronasal (sim/não) durante o período de seguimento de 6 meses após o último procedimento.
Os dados foram organizados e tabulados em Excel da amostra total no período de oito anos. Os dados referentes à aparição de FON foram também analisados em oito períodos diferentes de um ano cada um, baseado na data de realização da última cirurgia desde maio de 2010 a maio de 2018.
Como o principal objetivo do estudo foi a análise dos resultados morfológicos e a incidência de FON, não foram incluídos resultados na fonação dos pacientes operados.
RESULTADOS
Observamos 278 palatoplastias primárias pela técnica de Von Langenbeck associada à veloplastia intravelar, das quais 225 (80,9%) foram realizadas em duas etapas cirúrgicas (palato mole na primeira e o palato duro no segundo) e 53 (19,1%) em única etapa.
Em relação ao sexo dos pacientes tratados, 182 (65,5%) foram de sexo masculino e 96 (34,5%) de sexo feminino.
Nos diagnósticos pré-operatórios, houve uma semelhança na incidência em relação a fissuras labiopalatais esquerda e bilaterais (26,3% e 27%, respetivamente). As fissuras palatais completas (PC) corresponderam a 37,4% e, como menos frequente, encontrou-se a fissura labiopalatal direita com 7,6%. 157 pacientes (56,4%) foram de raça branca, 107 (38,4%) parda e 14 (5,04%) corresponderam a raça negra. O promédio da idade de realização da palatoplastia primária foi de 17,2 meses.
As complicações pós-operatórias encontradas foram deiscência total de sutura em 2 casos (0,7%), sangramento pós-operatório em 4 pacientes (1,44%), infeção em 2 casos (0,72%) e não foi relatado nenhum caso de necrose dos retalhos.
A fístula oronasal (FON) apresentou-se em 61 pacientes evidenciando uma incidência de 21,94% durante os oito períodos, porém observando-se uma diminuição progressiva quando analisado cada período de um ano. No primeiro período registrado (maio/2010-maio/2011) a incidência de FON foi de 25%, sendo que no último período avaliado (maio/2017-maio/2018) a incidência foi de 18,75% (Tabela 1).
| Período | Pacientes | Fistula | % |
|---|---|---|---|
| Maio 2010 - Maio 2011 | 4 | 1 | 25,00 |
| Maio 2011 - Maio 2012 | 7 | 2 | 28,57 |
| Maio 2012 - Maio 2013 | 36 | 9 | 25,00 |
| Maio 2013 - Maio 2014 | 35 | 9 | 25,71 |
| Maio 2014 - Maio 2015 | 47 | 11 | 23,40 |
| Maio 2015 - Maio 2016 | 49 | 10 | 20,41 |
| Maio 2016 - Maio 2017 | 52 | 10 | 10,23 |
| Maio 2017 - Maio 2018 | 48 | 9 | 18,75 |
| Total | 278 | 61 | 21,94 |
Não foi registrada a localização de aparição das fístulas, porém foram incluídas fístulas tanto do palato primário como secundário.
Descrição da técnica cirúrgica
Os pacientes submetidos à palatoplastia primária são operados entre 6-18 meses de vida dependo da facilidade do seguimento. Em fissuras transforame incisivo, a queiloplastia primária é realizada após 3 meses de vida e 6 meses depois já indicamos a palatoplastia primária pela técnica de Von Langenbeck com ou sem retalho vomeriano. Não associamos a queiloplastia com palatoplastia primária.
O tipo de fissura palatal é classificada como estreita, regular ou ampla; em fissuras estreitas realizamos o procedimento em única etapa cirúrgica e em fissuras regulares ou amplas duas etapas cirúrgicas, realizando palato mole na primeira etapa e deixando o palato duro aberto em espera da segunda etapa a ser realizada 6 meses depois.
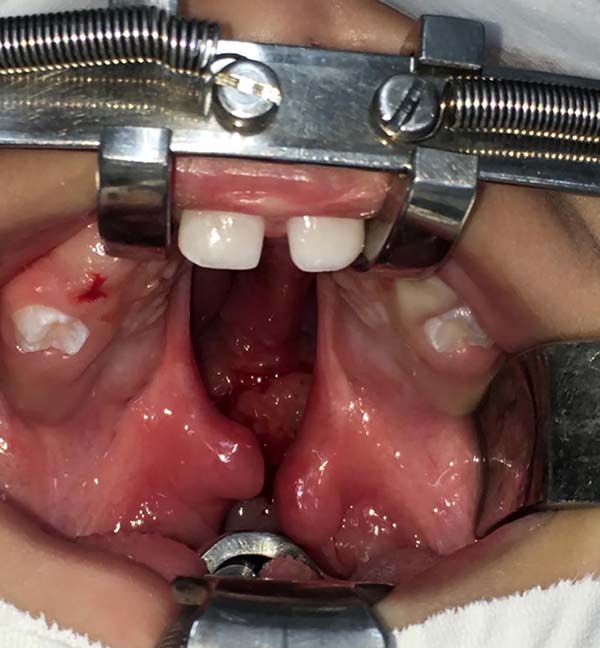
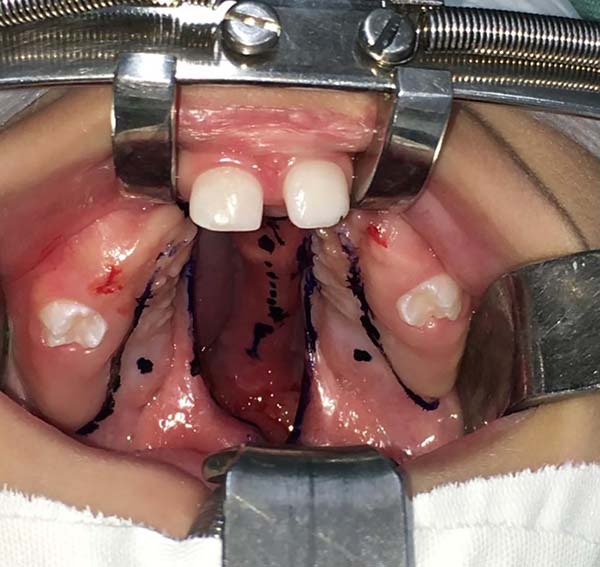
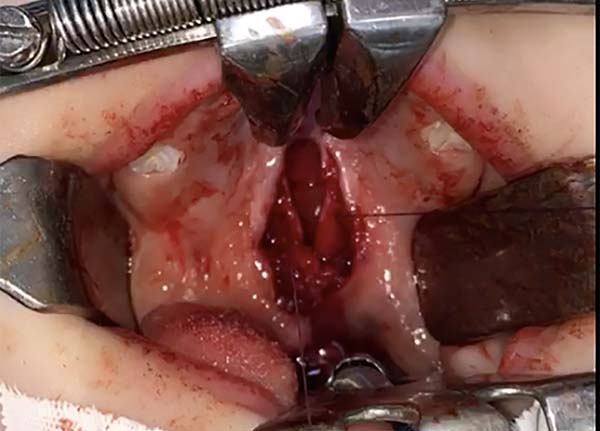
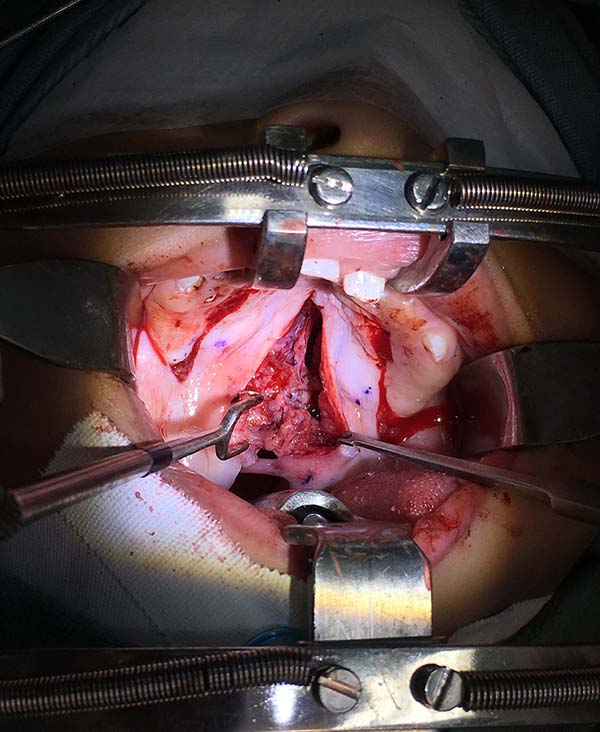
Todos os pacientes são operados com anestesia geral e intubação orotraqueal sob visão direta. Após adequada inspeção é posicionado o abridor de boca de Dingman (Figura 1).
No palato mole realiza-se a demarcação com das bordas da fissura, infiltração com lidocaína 2% com vasoconstritor (1:200.000). Incisão na borda da fissura e dissecção do plano da mucosa oral e nasal liberando a inserção anterior da musculatura do levantador do palato bilateralmente, se necessário é liberado o tendão do tensor do palato. Realiza-se reparo da mucosa nasal e correção da úvula. Posteriormente a aproximação e rafia do músculo levantador do palato com pontos em “U” separados com Vicryl® 4-0. Sutura da mucosa oral com pontos em “U” de Vicryl® 5-0.
Na segunda etapa cirúrgica, são demarcadas incisões relaxadoras e os retalhos vomerianos em casos indicados (Figura 2), é infiltrado com solução de lidocaína 2% com vasoconstritor (1:200.000) no palato duro e no local das incisões 7 minutos antes.
São realizadas as incisões relaxadoras no palato duro medial à crista alveolar bilateralmente seguindo os princípios de Von Langenbeck.
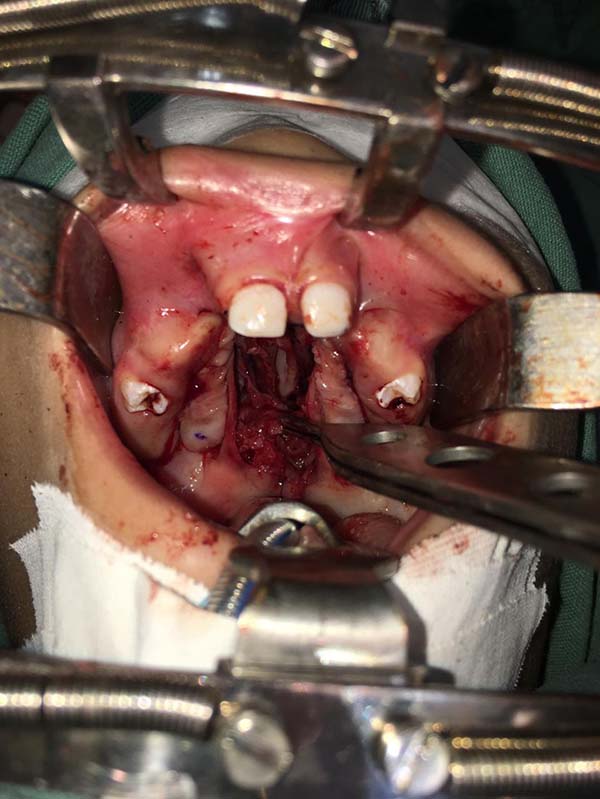
Realiza-se a elevação dos retalhos mucoperiostais bilateralmente identificando o pedículo da artéria palatina maior com posterior dissecção da mucosa nasal do palato duro (Figura 3).
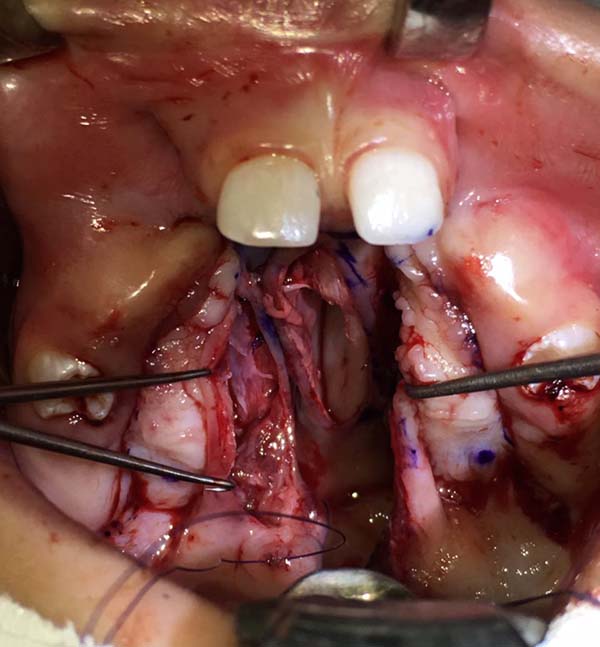
Em fissuras amplas e regulares são elevados retalhos mucoperiostais do vômer uni ou bilateralmente para o fechamento do forro nasal (Figuras 4 e 5).
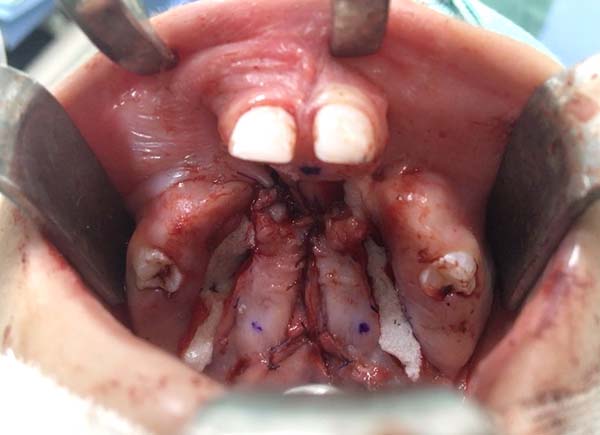
Os retalhos mucoperostais são aproximados e mucosa oral é fechada com pontos em “U” de Vicryl® 5-0 (Figuras 6 e 7).
São deixados apósitos hemostáticos no local das incisões relaxadoras unicamente em casos que a área cruenta for ampla considerando que não representa nenhum um risco na cicatrização, mas também sem benefício demonstrável (Figuras 8 e 9).
Em casos de realização de palatoplastia primária em única etapa cirúrgica, os passos mencionados acima são realizados de forma simultânea.
DISCUSSÃO
A palatoplastia é um procedimento o controverso em muitos aspectos como a idade ideal de realização do reparo primário interferindo o mínimo possível no crescimento facial com um adequado desenvolvimento da fala.
Já é conhecido que a FLP altera o crescimento ósseo da face, surgindo assim tendências e diferentes protocolos para o reparo da fissura palatal, dividindo entre um reparo em dois tempos cirúrgicos de forma tardia ou precoce, ou em único tempo cirúrgico15,16 sem afetar o crescimento mandibular17.
Não existe um consenso sobre a idade ideal de realização do procedimento primário. Em nosso protocolo realizamos a palatoplastia primária entre 6-18 meses de vida em único tempo; ou etapa cirúrgica para fissuras estreitas e duas etapas para fissuras regulares e amplas.
A palatolastia de Von Langenbeck é a técnica mais antiga usada na atualidade sendo uma boa opção em fissuras amplas e incompletas por sua simplicidade e facilidade na dissecção18,19. Quando associada ao reparo do forro nasal e da cinta muscular, representam uma técnica segura com baixa incidência de fístula oronasal (FON)20. A ocorrência de FON dependem de: a idade do paciente21, o tipo e extensão da fissura22, a associação a síndromes23, atores dependentes da cirurgia como tensão da sutura, sangramento, infeção e a experiência do cirurgião20.
A incidência de FON observada no estudo, responde vários fatores, como mencionado: a idade de realização, devido a retardos na cirurgia primária por falta muitas vezes de acesso aos serviços de saúde, evidente na ampla diferença de idade da primeira cirurgia observada na amostra. Também a experiência do cirurgião lança um papel fundamental, pois foi evidenciado melhora na curva de aprendizado do autor (Figura 10). O tempo de avaliação foi de maio de 2010 a maio de 2018, com uma incidência de FON no primeiro período de 25% e no último período de 18,75%, e uma incidência durante os oito anos de 21,94%, considerado acorde com os dados reportados na literatura. Deve-se destacar que neste estudo foram diagnosticadas todas as fístulas evidenciadas em 6 meses de pós-operatório incluindo aquelas anteriores ao forame incisivo, pois alguns trabalhos as desconsideraram.

Os reportes de incidência de FON são variáveis na literatura, com reportes que variam entre 0-60%. A incidência reportada na literatura brasileira é de 15,3%24.
As FON podem ser classificadas como sintomáticas ou não sintomáticas, sendo que as fístulas sintomáticas não sempre requerem manejo cirúrgico. Porém, nos nossos casos, foram operadas todas as fístulas apresentadas posterior ao forame incisivo após 6 meses da cirurgia definitiva com diferentes técnicas, segundo o tamanho e a localização da mesma, visto que sua descrição foge dos objetivos deste trabalho.
CONCLUSÃO
A palatoplastia primária pela técnica de Von Langenbeck associada à veloplastia intravelar realizada no nosso serviço é reprodutível tanto em único tempo, quanto em duas etapas cirúrgicas, e que embora apresente uma incidência de fístula oronasal acima de muitos relatos da literatura, pode ser considerada segura quando alcançada uma adequada curva de aprendizado, favorecendo a melhora nos resultados morfológicos da fissura palatal.
COLABORAÇÕES
|
MRM |
Análise e/ou interpretação dos dados, Análise estatística, Aprovação final do manuscrito, Aquisição de financiamento, Coleta de Dados, Concepção e desenho do estudo, Gerenciamento de Recursos, Gerenciamento do Projeto, Metodologia, Realização das operações e/ou experimentos, Redação - Revisão e Edição, Supervisão |
|
CGM |
Análise e/ou interpretação dos dados, Análise estatística, Coleta de Dados, Concepção e desenho do estudo, Gerenciamento do Projeto, Investigação, Metodologia, Realização das operações e/ou experimentos, Redação - Preparação do original |
|
LG |
Concepção e desenho do estudo, Metodologia, Realização das operações e/ou experimentos, Redação - Preparação do original |
|
ACC |
Análise e/ou interpretação dos dados, Concepção e desenho do estudo, Metodologia, Realização das operações e/ou experimentos |
|
AOE |
Análise e/ou interpretação dos dados, Análise estatística, Coleta de Dados, Investigação, Realização das operações e/ou experimentos, Redação - Preparação do original |
|
OS |
Aprovação final do manuscrito, Conceitualização, Gerenciamento de Recursos, Gerenciamento do Projeto, Metodologia, Supervisão, Validação |
REFERÊNCIAS
1. Ministério da Saúde (BR). Fissura labiopalatal. Brasília (DF): Ministério da Saúde; 2017. Disponível em: http://portalms.saude.gov.br/atencao-especializada-e-hospitalar/especialidades/cirurgia-plastica-reparadora/fissura-labiopalatal
2. Mélega JM, Camargos AG. Fissuras de lábio e palato. In: Mélega JM, Zanini AS, Psillakis JM, editores. Cirurgia plástica: reparadora e estética. 2ª ed. Rio de Janeiro: MEDSI; 1992. p. 247-60.
3. Rogers BO. Cleft palate surgery prior to 1816. In: Frank McDowell, organizer. The source book of plastic surgery. Baltimore: Williams & Wilkins; 1977. p. 180-3.
4. Von Langenbeck B. Die uranoplastik mittles ablosung des microsperiostalen gaumenüberzuges. Arch Klin Chir. 1862;2:205.
5. Veau V. Division palatine. Paris: Masson; 1931.
6. Wardill WEM. Technique of operation for cleft lip and palate. Br J Surg. 1937;25(97):117-30.
7. Kilner TP. Cleft lip and palate repair technique. St. Thomas Hosp Report. 1937;2:127.
8. Chepla KJ, Gosain AK. Evidence-based medicine: cleft palate. Plast Reconstr Surg. 2013;132(6):1644-8.
9. Braithwaite F. Cleft palate repair. In: Gibson T, editor. Modern trends in plastic surgery. London: Butterworths; 1964. p. 30-49.
10. Kriens OB. An anatomical approach to veloplasty. Plast Reconstr Surg. 1969;43(1):29-41.
11. Gugliano C. Fisura de paladar. In: Monasterio L, editor. En tratamiento interdisciplinario de las fisuras labiopalatinas. 2008; p. 363-78.
12. Cutting CB, Rosenbaum J, Rovati L. The technique of muscle repair in the cleft soft palate. Oper Tech Plast Reconstr Surg. 1995;2:215-22.
13. Sommerlad BC, Mehendale FV, Birch MJ, Sell D, Hattee C, Harland K. Palate re-repair revisited. Cleft Palate Craniofac J. 2002;39(3):295-307.
14. Furlow Junior LT. Cleft palate repair by double opposing Z-plasty. Plast Reconstr Surg. 1986;78(6):724-38.
15. Del Guercio F, Meazzini MC, Garattini G, Morabito A, Semb G, Brusati R. A cephalometric intercentre comparison of patients with unilateral cleft lip and palate at 5 and 10 years of age. Eur J Orthod. 2010;32(1):24-7.
16. Hortis-Dzierzbicka M, Radkowska E, Stecko E, Dudzinski L, Fudalej PS. Speech outcome in complete unilateral cleft lip and palate - a comparison of three methods of the hard palate closure. J Oral Rehabil. 2014;41(11):809-15.
17. Silva Filho OG, Normando AD, Capelozza Filho L. Mandibular morphology and spatial position in patients with clefts: intrinsic or iatrogenic?. Cleft Palate Craniofac J. 1992;29(4):369-75.
18. Lindsay WK. Von Langenbeck palatoplasty. In: Grabb WC, Rosenstein FW, Bzoch KR, editors. Cleft lip and palate. Boston: Little, Brown and Company; 1971. p. 393-403.
19. Billmire DA. Surgical management of clefts and velopharyngeal dysfunction. In: Kummer AW, editor. Cleft palate and craniofacial anomalies: effects on speech and resonance. Clifton Park, NY: Thomson Delmar Learning; 2008. p. 401-24.
20. Williams WN, William N, Seagle M, Pegorato-Krook MI, Souza TV, Garla L, et al. Prospective clinical trial comparing outcome measures between Furlow and von Langenbeck Palatoplasties for UCLP. Ann Plast Surg. 2011;66(2):154-63.
21. Emory Junior RE, Clay RP, Bite U, Jackson IT. Fistula formation after palatal closure: an institutional perspective. Plast Reconstr Surg. 1997;99(6):1535-8.
22. Muzaffar AR, Byrd HS, Rohrich RJ, Johns DF, LeBlanc D, Beran SJ, et al. Incidence of cleft palate fistula: an institutional experience with two-stage palatal repair. Plast Reconstr Surg. 2001;108(6):1515-8.
23. Bresnick S, Walker J, Clarke-Sheehan N, Reinisch J. Increased fistula risk following palatoplasty in Treacher Collins syndrome. Cleft Palate Craniofac J. 2003;40(3):280-3.
24. Baptista EVP, Salgado IV, Pereira R. Incidência de fístula oronasal após palatoplastias. Rev Soc Bras Cir Plást. 2005;20(1):26-9.
1. Serviço de Cirurgia Plástica Osvaldo Saldanha, Universidade Metropolitana de Santos,
Santos, SP, Brasil.
Autor correspondente: Carlos Goyeneche Montoya Avenida Ana Costa, 146, Conj. 1201, Santos, SP, Brasil. CEP: 11060-002. E-mail: carlosgoye.m@gmail.com
Artigo submetido: 22/2/2019.
Artigo aceito: 21/10/2019.
Conflitos de interesse: não há.







 Read in Portuguese
Read in Portuguese
 Read in English
Read in English
 PDF PT
PDF PT
 Print
Print
 Send this article by email
Send this article by email
 How to Cite
How to Cite
 Mendeley
Mendeley
 Pocket
Pocket
 Twitter
Twitter