

Original Article - Year 2019 - Volume 34 -
Condutas na ritido plastia e apontamentos histológicos na pele da face do paciente pós-bariátrica
Rhytidoplasty practices and histological notes for the facial skin of post-bariatric patients
RESUMO
Introdução: O número de pacientes classificados com sobrepeso ou obesos e, com isso, dos pacientes pós-bariátricas vem aumentando, gerando uma demanda por ritidoplastias neste perfil de público. O objetivo é expor a rotina e táticas cirúrgicas em um hospital de ensino, o perfil destes pacientes, além de um comparativo superficial histológico da pele, tecido celular subcutâneo e SMAS, entre os pacientes pós e não pós-bariátrica.
Métodos: Foi realizado revisão de dados do centro cirúrgico e de prontuário entre os anos de 2012 e 2016 em um hospital público na cidade de Goiânia-GO, com levantamento de 32 casos.
Resultados: A tática de ritidoplastia utilizada nos pacientes pós-bariátrica não apresenta grandes diferenças entre a utilizada nos pacientes não pós-bariátrica. A análise histopatológica das amostras colhidas evidenciou diferenças marcantes entre os pacientes pós e não pós-bariátrica.
Conclusão: Percebeu-se que a técnica operatória na ritidoplastia do paciente pós-bariátrica sustentou detalhes específicos, com resultado cirúrgico pós-operatório satisfatório, uma pele de pior qualidade histológica, com complicações perioperatórias dentro do esperado e com necessidade de maiores estudos para avaliar durabilidade do procedimento.
Palavras-chave: Ritidoplastia; Medicina bariátrica; Condutas terapêuticas; Histologia; Face
ABSTRACT
Introduction: The number of patients classified as overweight or obese has resulted in an increased number of post-bariatric patients, generating a demand for rhytidoplasty in this public profile. expose the routine and surgical tactics in a teaching hospital, patient profiles, subcutaneous cellular tissue, and the superficial musculoaponeurotic system are compared between post-bariatric and non-post-bariatric patients, as well as histological superficial comparison of the skin.
Methods: A review of the data of 32 cases treated in 2012-2016 was conducted in a public hospital in Goiânia-GO.
Results: The tactics of rhytidoplasty used in post-bariatric patients do not differ significantly from those used in nonpost- bariatric patients. A histopathological analysis of the collected samples showed marked differences between post-bariatric and non-post-bariatric patients.
Conclusion: The surgical technique of rhytidoplasty of post-bariatric patients sustained specific details with satisfactory postoperative surgical results, skin with worse histological quality, perioperative complications within the expected range, and the need for further studies to assess the procedure's durability
Keywords: Rhytidoplasty; Bariatric medicine; Therapeutic practices; Histology; Face
INTRODUÇÃO
O número de pacientes classificados conforme a Organização Mundial da Saúde (OMS) com sobrepeso (Índice de Massa Corpórea (IMC) ≥ 25 Kg/m2) ou obesos (IMC ≥ 30 Kg/m2)1 vem aumentando nos países em desenvolvimento e desenvolvidos, estimando-se que já ultrapassem 1,7 bilhões de pessoas nessas categorias2. Com isso, aumentam também o número daqueles que conseguem perder peso por meio de mudança de estilo de vida e, principalmente, por meio das cirurgias bariátricas.
A despeito das vantagens e desvantagens associadas a grande perda de tecido adiposo após essas cirurgias, resta o excesso cutâneo que advém desse fato. Tal excesso pode ser considerado inestético pela sociedade e pelo próprio paciente, causando impacto psicológico3, o que cria uma demanda por cirurgias reparadoras envolvendo dermolipectomias em cerca de um terço dos pacientes que conseguem estabilizar seu peso2.
De forma geral, as cirurgias plásticas reparadoras de pacientes pós perda maciça de peso (PMP), ou seja, aquelas com perda de pelo menos 45kg ou 50% do peso corporal, tem uma ascensão relativamente recente2,4 e, dentre estes procedimentos, o menos realizado é a ritidoplastia, já que, de forma geral, a face é uma região corporal menos afetada pela perda substancial de gordura2,5,6. Apresenta, porém, demanda crescente.
Naqueles pacientes mais acometidos na face percebemos um excedente cutâneo e frouxidão do músculo platisma, desenvolvendo algo semelhante a uma "papada" ou "barbela" ou "pescoço de peru"2,6,7, além de se tornarem evidentes os sulcos nasogenianos e queda na região média da face, mentual, perioral, periorbitária e palpebral, bem como da ponta do nariz e lóbulo de orelha, de tal forma que o contexto contribua para o aspecto de envelhecimento precoce do indivíduo.
Para correção desse aspecto com resultado mais estético e duradouro possível, utilizamos várias táticas cirúrgicas que, entretanto, vão de encontro à qualidade do tecido desses pacientes. Em decorrência do fato de o paciente pós-bariátrica não absorver de forma adequada os nutrientes ele acaba tendo prejuízo no tônus e consistência da pele e do Sistema Musculoaponeurótico Superficial (SMAS)4,8-10.
OBJETIVO
O objetivo deste estudo foi expor a rotina e táticas cirúrgicas no tratamento da flacidez cutânea e do SMAS na face, pescoço e do músculo platisma dos pacientes pós-bariátrica em um hospital de ensino, além de um comparativo histológico superficial entre a pele, tecido celular subcutâneo e SMAS destes e com os não pós-bariátrica, evidenciando a experiência dos autores.
MÉTODOS
Foi realizado revisão de dados do centro cirúrgico e de prontuário entre os anos de 2012 e 2016, levantando todos os casos de pacientes pós-bariátrica submetidos à ritidoplastia no Hospital Dr. Alberto Rassi - Hospital Geral de Goiânia (HGG), na cidade de Goiânia-GO. Os autores deste trabalho declaram que os princípios da Declaração de Helsinki revisada em 2000 foram seguidos, bem como a Resolução 196/96 do Conselho Nacional de Saúde. Todos os pacientes assinaram termo de consentimento livre e esclarecido antes da cirurgia. O presente estudo foi submetido e aprovado pelo Comitê de Ética em Pesquisa do Hospital Alberto Rassi - HGG.
Foram incluídos no estudo os pacientes submetidos à ritidoplastia após perda de pelo menos 22kg ou 23% do peso corporal por meio de cirurgia bariátrica, independente da técnica e que conseguiram estabilidade do seu peso por pelo menos 18 meses.
Realizado discriminação de quantos casos primários e quantos secundários operados, além de estratificação por gênero, média de idade, IMC no momento da cirurgia e complicações intra e pós-operatórias.
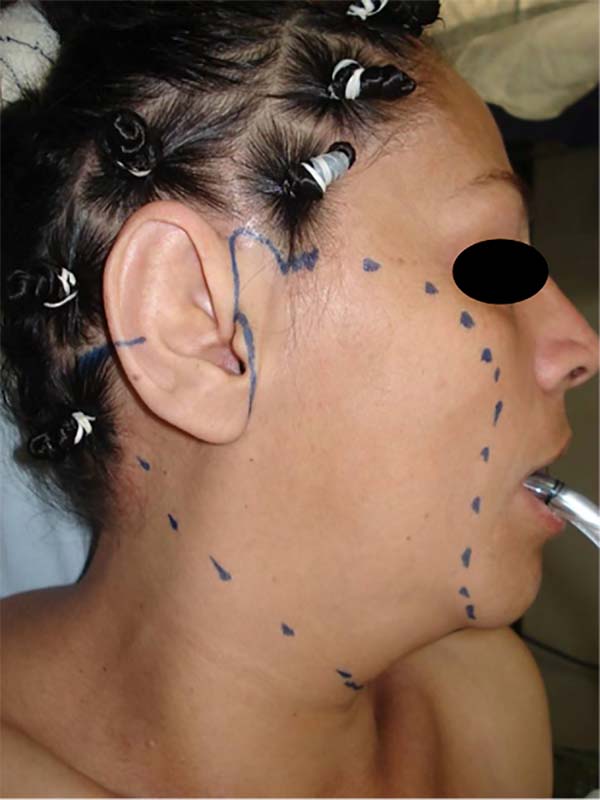
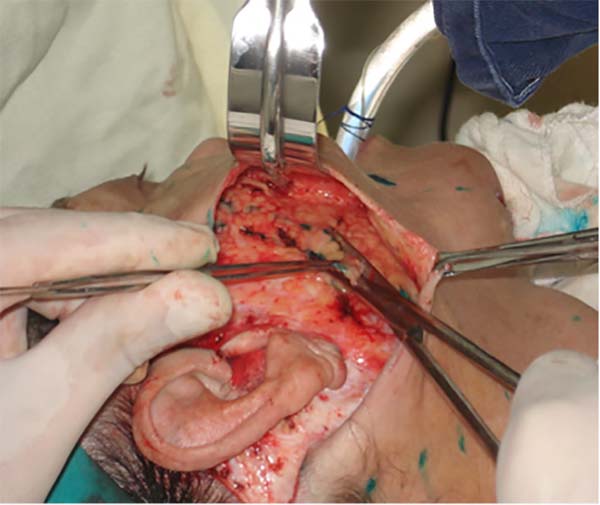
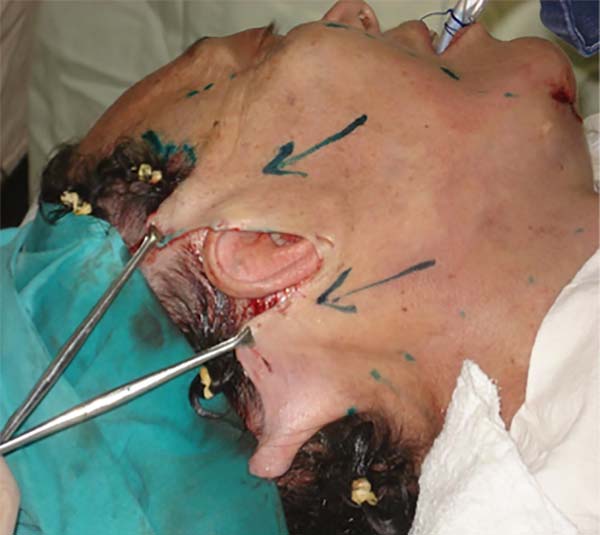
A técnica descrita foi a mais utilizada pela equipe, baseada no procedimento padrão de ritidoplastia atualmente conhecido. Essa técnica consistia em início com procedimento anestésico, sendo a grande maioria realizado com anestesia geral com infiltração de solução anestésica (lidocaína a 0,5%) e com adrenalina (diluição de 1:160.000), exceto por paciente extremamente colaborativos que permitissem apenas sedação com analgesia local. Realização de marcação de linha média da face, área a ser descolada (regiões zigomáticas laterais, pré-auriculares, mandibular posterior e cervical) e o local a ser incisado (contorno pré-auricular, temporal intracapilar, retroauricular) (Figura 1). Por meio de incisão submentual acessa-se o músculo platisma, possibilitando sua plicatura e tratamento com poliglecaprone 4.0, pontos simples, com nós vertidos. Na região lateral descolada da face realiza-se marcação da porção redundante do SMAS, na qual poderá realizada plicatura5,11 ou, eventualmente, quando o tecido for muito exuberante e se apresentar com abaulamento pela simples plicatura, SMASectomia (Figura 2). O retalho cutâneo é reposicionado com a ressecção de seu excesso (Figura 3 e 4) e sutura com por planos com poliglecaprone 5.0 e prolene 5.0, pontos contínuos. Em homens a técnica diferencia-se no fato de realizarmos incisão na região da prega da costeleta. Em todos os casos se introduz dreno à vácuo, que é retirado quando débito igual ou menor a 20ml/24horas e aspecto seroso.
A remoção das suturas ocorre entre 5 a 10 dias de pós-operatório, com retorno semanal até 28º dia e resultados avaliados após 4 a 6 meses.
A rotina do serviço tem especial atenção com o aspecto nutricional do paciente e realizou suplementação nutricional (vitamina B12, ferro elementar, vitaminas lipossolúveis, citrato de cálcio, proteína, etc.) sempre que algum exame laboratorial de controle vinha alterado na avaliação pré-cirúrgica. Sempre que possível, preferiu-se a via parenteral para suplementação, que durava o período necessário para se atingir as metas (valores mínimos de referência laboratoriais).
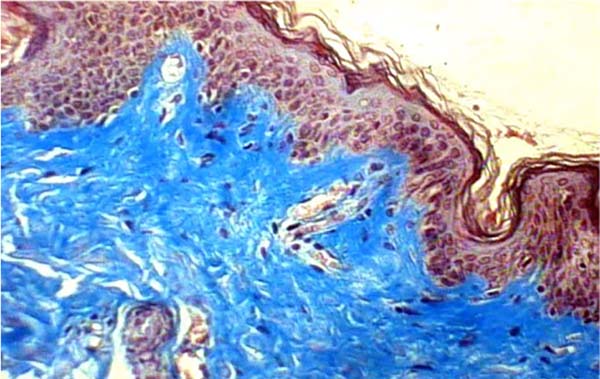
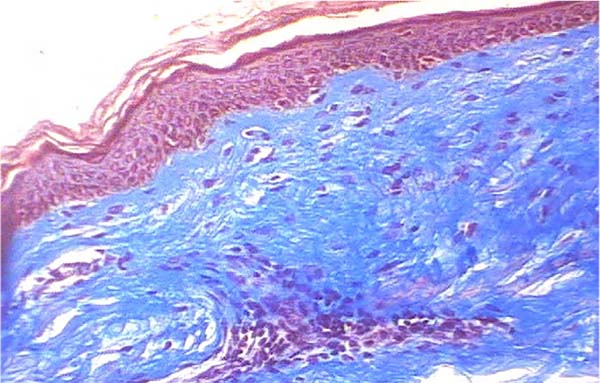
Foi realizado estudo histopatológico da pele, tecido gorduroso e SMAS de pacientes aleatórios para análise comparativa. Foram colhidas amostras durante o procedimento de ritidoplastia de 6 pacientes pós-bariátrica, escolhidos ao acaso, com pelo menos 1 ano pós-cirurgia no trato digestório e comparados com 4 pacientes não pós-bariátrica (que, por esta razão, não participaram do espaço amostral deste trabalho). A média de idade no grupo de pacientes pós-bariátrica desta amostragem foi de 51 anos e no grupo de não pós-bariátrica foi de 59 anos. Não houve diferenciação quanto ao sexo nestes grupos amostrais. Amostras colhidas e fixadas imediatamente em solução de formol a 10%. O material fixado passou por um processo de inclusão em blocos de parafina, microtomia e coloração específica. Foram encaminhados para análise por um mesmo médico patologista, que seguiu como protocolo coloração por meio de hematoxilina e eosina, além de tricrômico de Massom, avaliação por microscopia ótica com aumento entre 100x e 200x e obtenção das imagens por meio de uma câmera digital acoplada ao microscópio.
RESULTADOS
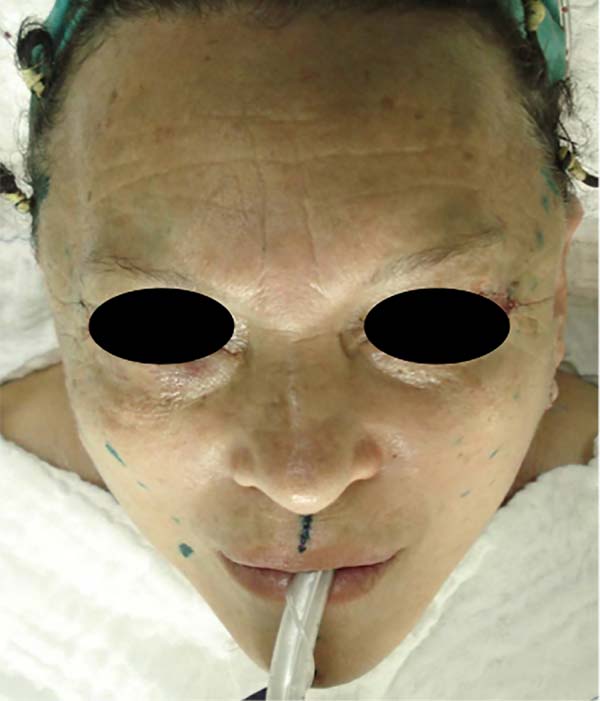
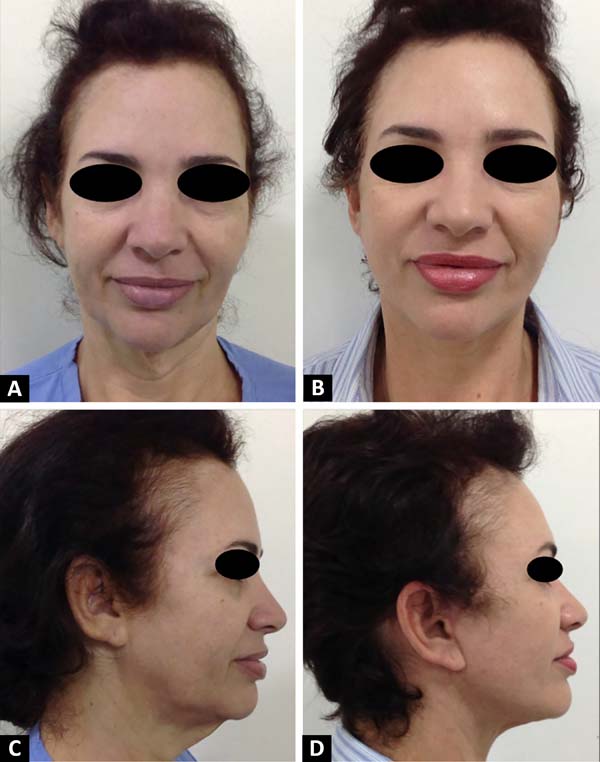
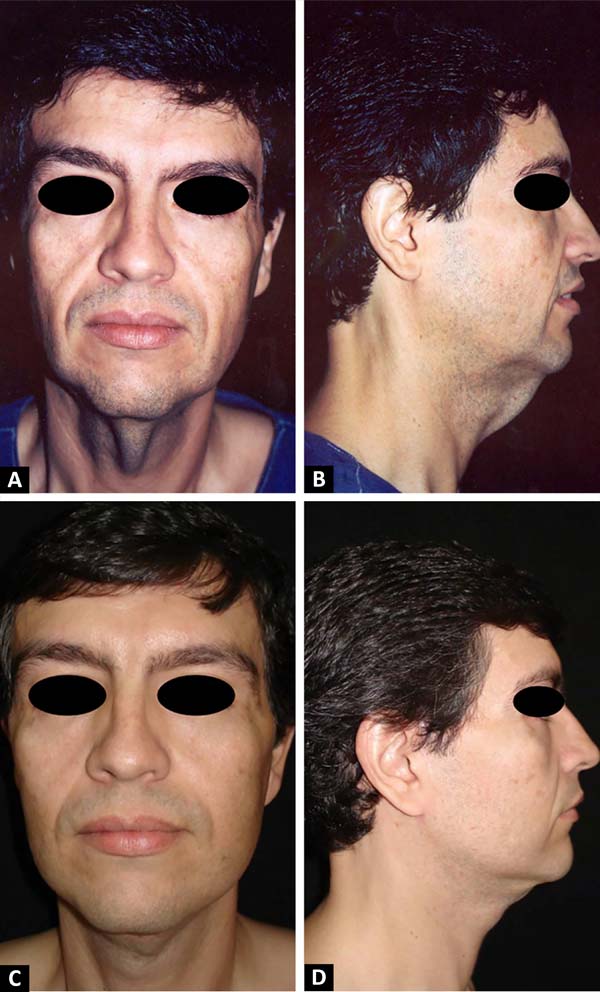
Durante o período analisado, foram submetidos a tratamento cirúrgico 32 pacientes (exemplificados pelas Figuras 5 e 6), apresentando estabilidade de peso, em média, por 3,5 anos, todos os casos submetidos a uma ritidoplastia primária.
Os 24 casos foram do sexo feminino e 8 do sexo masculino, com uma média de idade de cerca de 55 (46 a 61 anos) (Tabela 1), apresentando uma média de IMC no momento da cirurgia de 27,4kg/m2 (Tabela 2). A média de perda de peso foi cerca de 40% do peso inicial, ou cerca de 47kg (Tabela 2). Não foi relatado qualquer complicação intraoperatória e, em relação às intercorrências pós-operatórias, houve relatos de pequenos focos de epidermólise pré-auriculares unilaterais em 6 casos (18,8%) tratados com curativos habituais e de pequenos volumes de hematomas organizados unilaterais, também pré-auriculares, em 8 casos (25,0%), sendo 4 destes concomitantes à epidermólise (Tabela 3), tratados com simples drenagem. O procedimento teve duração média de 4 horas e 20 minutos.
| Variáveis | Frequência | |
|---|---|---|
| n* | % | |
| Sexo | ||
| Masculino | 8 | 25,0% |
| Feminino | 24 | 75,0% |
| Idade | ||
| 45-55 | 15 | 46,9% |
| 55-65 | 17 | 53,1% |
* n = número de pacientes.
| Variáveis | Frequência | |
|---|---|---|
| n* | % | |
| IMC (kg/m2) | ||
| 18,5-24,9 | 15 | 46,9% |
| 25,0-29,9 | 10 | 31,2% |
| 30,0-34,9 | 7 | 21,9% |
| Perda de peso (Kg) | ||
| 20-35 | 10 | 31,3% |
| 36-50 | 8 | 25,0% |
| 51-65 | 12 | 37,5% |
| 66-80 | 2 | 6,3% |
* n = número de pacientes.
| Intercorrências pós operatórias | Frequência | |
|---|---|---|
| Número de complicações | % | |
| Apenas Epidermólise pré-auricular unilateral | 2 | 6,3% |
| Apenas hematoma organizado unilateral | 4 | 12,5% |
| Hematoma organizado e epidermólise concomitantes e unilaterais | 4 | 12,5% |
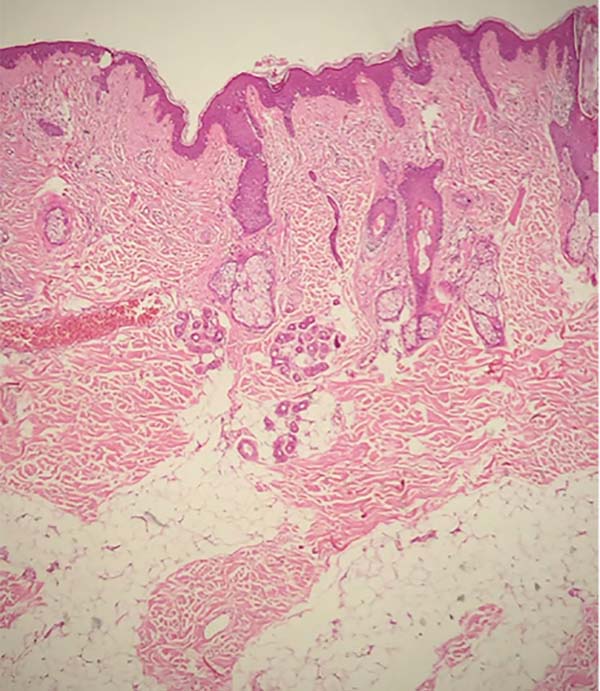
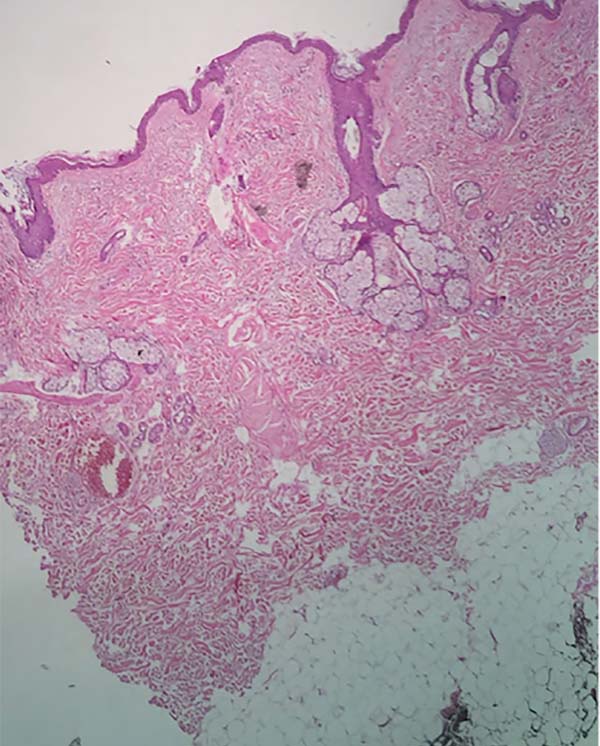
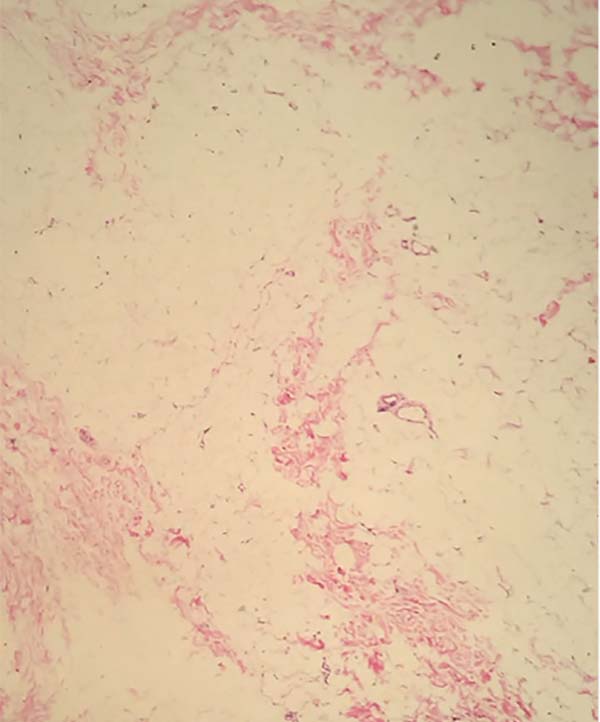
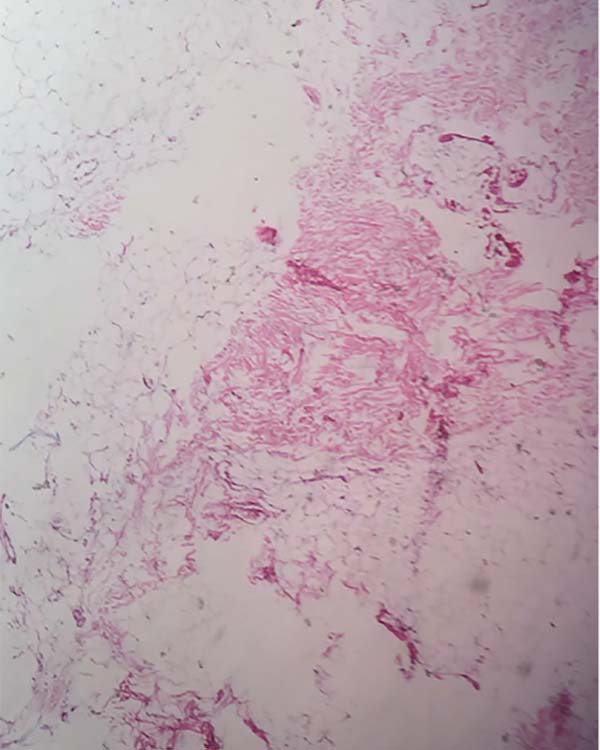
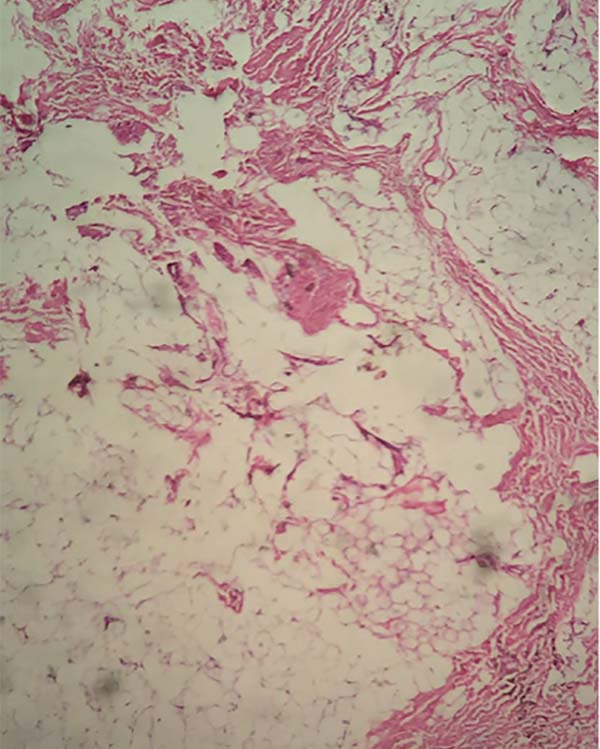
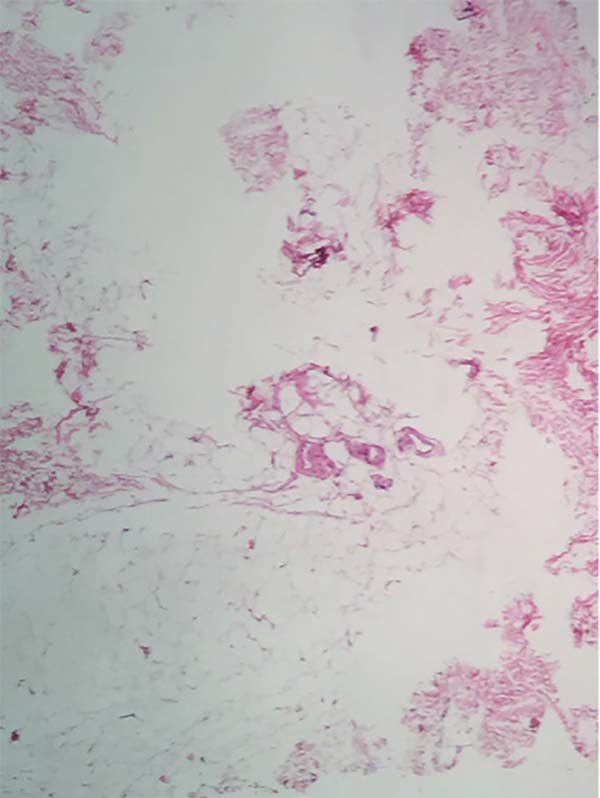
A análise histopatológica das amostras colhidas da pele (Figuras 7, 8, 9 e 10), tecido adiposo (Figuras 11 e 12) e SMAS (Figuras 13 e 14) dos pacientes pós-bariátrica indicaram aumento de edema, atividade inflamatória linfohistiocítica perifolicular e hipotrofia grave na epiderme; aumento da atividade inflamatória e edema em todo o tecido adiposo; e diminuição do tecido colágeno fibroso em sua espessura e presença de tecido fibroconjuntivo com diminuição de sua vascularização no SMAS, quando comparados com uma pele de paciente não pós-bariátrica.
DISCUSSÃO
A cirurgia bariátrica surgiu como uma possibilidade efetiva e rápida de controle de peso nos pacientes obesos, que buscam a contemplação de seu estado de saúde aos moldes do que é preconizado pela OMS, ou seja, não apenas a ausência de doença (hipertensão, doença coronariana, hipertensão pulmonar diabetes, dislipidemias, Doença do Refluxo Gastroesofágico (DRGE), micoses cutâneas, etc.)7,12, mas o completo bem-estar físico, mental e social.
A cirurgia plástica assume papel crucial nesse desfecho da busca pela saúde, promovendo cirurgias que, a grosso modo, poderiam até ser chamadas de procedimentos de inclusão, já que o paciente que teve seu rosto rapidamente transformado pela perda de peso consegue ter seu padrão facial, na maioria das vezes, restaurado. Por ser o rosto uma área que o paciente não consegue camuflar por meio de vestimentas, o procedimento cirúrgico permite a ele se encontrar como o indivíduo que era antes, se aceitar mais e ser melhor aceito pela sociedade.
A indicação da ritidoplastia para os pacientes pós PMP se dá quando eles alcançam estabilidade em seu peso. A maior perda de peso ocorre em geral cerca de 12 a 18 meses após a cirurgia bariátrica, sendo que é prudente aguardar cerca de 4 a 6 meses após isso para avaliar se o platô é mantido13. Entretanto, em nosso serviço, apesar de sempre aguardarmos a estabilidade do peso, nem sempre se precisou aguardar a perda de 45kg ou 50% do peso inicial (como se define a perda maciça de peso), já que muitos pacientes já se queixavam e apresentavam boa indicação cirúrgica mesmo antes disso. Esses pacientes apresentaram resultado cirúrgico pós-operatório satisfatório em relação à flacidez inicial, com rejuvenescimento franco e reestruturação do padrão estético da face e pescoço.
O conhecimento acerca das alterações faciais decorrentes do envelhecimento é melhor estabelecido do que aquele envolvendo as mudanças da estrutura e histologia cutâneo facial decorrentes da PMP, entretanto, percebe-se nesse grupo queda do turgor e perda de gordura subcutânea14,15. A espessura da pele tende a diminuir na região da face12,15 (apesar de indícios de aumento ou ausência de diferença na espessura em outras regiões12). Ademais, ocorre aumento na expressão do colágeno tipo III, um colágeno imaturo com menor capacidade de cura12,16,17; as fibras colágenas se tornam em menor número e mais largas12,17,18; além de alterações histológicas compatíveis com o envelhecimento, como perda da coesão das fibras de colágeno e degradação enzimática do tecido frouxo12,14,15,17,19.
Não é incomum alterações nutricionais nos pacientes pós-bariátrica. A literatura sugere que para prevenir ou tratar as deficiências nutricionais decorrentes das alterações anatômicas provocadas pelas técnicas cirúrgicas é necessário o uso de suplementação nutricional8,20-28.
As principais complicações associadas a ritidoplastia em pacientes pós PMP são hematomas e edemas, que habitualmente desaparecem em cerca de 2-3 semanas; parestesias, com melhora importante em cerca de 2-3 meses pós ato cirúrgico; e relatos raros de necroses de pele ou paralisia dos músculos da mímica por lesão do nervo facial, ou mesmo de cicatrizes hipertróficas ou queloidianas, em geral nas zonas retroauriculares2, mas no nosso estudo as principais intercorrências encontradas foram pequenos focos de hematoma organizado pré-auricular em até 25% dos casos, seguido por pequenas zonas de epidermólise pré-auricular unilateral em até 18,8% dos casos. Há autores que não percebem influência da PMP no aumento de complicações pós-operatórias, quando comparado a grupos controle29.
CONCLUSÃO
A técnica operatória na ritidoplastia do paciente pós-bariátrica segue princípios gerais, porém com detalhes específicos deste grupo de pacientes, como a plicatura mais agressiva e tratamento do músculo platisma e a necessidade eventual da SMASectomia.
Percebe-se ainda que os pacientes do grupo em estudo apresentam uma pele de pior qualidade histológica em relação àqueles sem as dificuldades nutricionais provenientes da cirurgia para redução de peso. Ou seja, a pele do pós-bariátrica apresenta padrão pior de arranjo das fibras colágenas, além de exacerbação de reação inflamatória local o que, em tese, dificulta o bom andamento do processo de cicatrização, a durabilidade do procedimento e aumentam o risco de complicações locais. Entretanto, não se considera que as complicações perioperatórias foram diferentes do esperado, mesmo para os pacientes sem cirurgia bariátrica. Já em relação à durabilidade do procedimento são necessários maiores estudos para estabelecer conclusões.
COLABORAÇÕES
|
HLFG |
Análise e/ou interpretação dos dados, Análise estatística, Aprovação final do manuscrito, Aquisição de financiamento, Coleta de Dados, Conceitualização, Concepção e desenho do estudo, Gerenciamento de Recursos, Gerenciamento do Projeto, Investigação, Metodologia, Redação - Preparação do original, Redação Revisão e Edição, Supervisão, Visualização |
|
MGXPP |
Análise e/ou interpretação dos dados, Análise estatística, Aquisição de financiamento, Coleta de Dados, Investigação, Redação - Preparação do original, Redação - Revisão e Edição, Visualização |
|
DVS |
Análise e/ou interpretação dos dados, Análise estatística, Aquisição de financiamento, Coleta de Dados, Investigação, Redação - Preparação do original, Redação - Revisão e Edição, Visualização |
|
RKF |
Análise e/ou interpretação dos dados, Análise estatística, Aquisição de financiamento, Coleta de Dados, Investigação, Redação - Preparação do original, Redação - Revisão e Edição, Visualização |
|
RK |
Análise e/ou interpretação dos dados, Análise estatística, Aprovação final do manuscrito, Aquisição de financiamento, Conceitualização, Concepção e desenho do estudo, Gerenciamento de Recursos, Gerenciamento do Projeto, Investigação, Metodologia, Realização das operações e/ou experimentos, Redação - Preparação do original, Redação - Revisão e Edição, Supervisão, Validação, Visualização |
REFERÊNCIAS
1. World Health Organization (WHO). Obesity: preventing and managing the global epidemic. Report of a World Health Organization Consultation (WHO Technical Report Series 894. Geneva: WHO; 2000.
2. Pallua N, Demir E. Postbariatrische Plastische Chirurgie. Der Chirurg. 2008 Sep;79(9):843-53.
3. Baillot A, Brais-Dussault E, Bastin A, Cyr C, Brunet J, Aimé A, et al. What Is Known About the Correlates and Impact of Excess Skin After Bariatric Surgery: a Scoping Review. Obes Surg. 2017 Sep;27(9):2488-2498.
4. Cabbabe SW. Plastic Surgery after Massive Weight Loss. Mo Med. 2016 May/Jun;113(3):202-6.
5. Furtado IR, Nogueira CH, Lima Júnior EM. Cirurgia Plástica após a Gastroplastia Redutora: Planejamento das Cirurgias e Técnicas. Rev Bras Cir Plást. 2004;19(2):35-40.
6. Kaluf R, Azevêdo FN, Rodrigues LO. Sistemática Cirúrgica em Pacientes Ex-Obesos. Rev Bras Cir Plást. 2006;21(3):166-174.
7. Sclafani AP. Restoration of the jawline and the neck after bariatric surgery. Facial Plast Surg. 2005 Feb;21(1):28-32.
8. Nirujogi VL, Zopfi K. Considerações nutricionais para cirurgia plástica em paciente após cirurgia bariátrica. Rev Bras Cir Plást. 2015;30(2):295-302.
9. Gunnarson GL, Frøyen JK, Sandbu R, Thomsen JB, Hjelmesæth J. Plastic surgery after bariatric surgery. Tidsskr Nor Legeforen. 2015 Jun;135(11):1044-9.
10. Migliori FC, Robello G, Ravetti JL, Marinari GM. Histological alterations following bariatric surgery: pilot study. Obes Surg. 2008 Oct;18(10):1305-7.
11. Stocchero IN, Stocchero GF, Stocchero GF, Fonseca ASF. Método de avaliação da suspensão do SMAS no rejuvenescimento facial. Rev Bras Cir Plást. 2012;27(3):392-397.
12. Choo S, Marti G, Nastai M, Mallalieu J, Shermak MA. Biomechanical properties of skin in massive weight loss patients. Obes Surg. 2010 Oct;20(10):1422-8.
13. Chandawarkar RY. Body contouring following massive weight loss resulting from bariatric surgery. Adv Psychosom Med. 2006;27:61-72.
14. Halawi A, Abiad F, Abbas O. Bariatric surgery and its effects on the skin and skin diseases. Obes Surg. 2013 Mar;23(3):408-13.
15. Narasimhan K, Ramanadham S, Rohrich RJ. Face lifting in the massive weight loss patient: modifications of our technique for this population. Plast Reconstr Surg. 2015 Feb;135(2):397-405.
16. Manzoni APDS, Weber MB. Skin changes after bariatric surgery. An Bras Dermatol. 2015 Apr;90(2):157-68.
17. Light D, Arvanitis GM, Abramson D, Glasberg SB. Effect of weight loss after bariatric surgery on skin and the extracellular matrix. Plast Reconstr Surg. 2010 Jan;125(1):343-51.
18. Orpheu SC, Coltro PS, Scopel GP, Gomez DS, Rodrigues CJ, Modolin ML, et al. Collagen and elastic content of abdominal skin after surgical weight loss. Obes Surg. 2010 Apr;20(4):480-6.
19. Prist IH, Salles AG, Lima TM, Modolin ML, Gemperli R, Souza HP. Extracellular matrix remodeling derangement in ex-obese patients. Mol Cell Biochem. 2017 Jan;425(1-2):1-7.
20. Luna ICG, Cavalcanti ELF, Salgado IV, Melo DSF, Almeida ALMC, Pereira RMR. Cirurgia plástica pós-gastroplastia: perfil das deficiências nutricionais com implicações na cicatrização. Rev Bras Cir Plást. 2014;29(4):557-561.
21. Weng TC, Chang CH, Dong YH, Chang YC, Chuang LM. Anaemia and related nutrient deficiencies after Roux-en-Y gastric bypass surgery: a systematic review and meta-analysis. BMJ Open. 2015 Jul;5(7):e006964.
22. Bordalo LA, Teixeira TFS, Bressan J, Mourão DM. Cirurgia bariátrica: como e por que suplementar. Rev Assoc Med Bras. 2011;57(1):113-120.
23. Stein J, Stier C, Raab H, Weiner R. Review article: the nutritional and pharmacological consequences of obesity surgery. Aliment Pharmacol Ther. 2014 Sep;40(6):582-609.
24. Dagan SS, Goldenshluger A, Globus I, Schweiger C, Kessler Y, Sandbank GK, et al. Nutritional Recommendations for Adult Bariatric Surgery Patients: Clinical Practice. Adv Nutr. 2017 Mar;8(2):382-94.
25. Xanthakos SA. Nutritional deficiencies in obesity and after bariatric surgery. Pediatr Clin North Am. 2009 Oct;56(5):1105-21.
26. Gletsu-Miller N, Wright BN. Mineral malnutrition following bariatric surgery. Adv Nutr. 2013 Sep;4(5):506-17.
27. Bordalo LA, Mourão DM, Bressan J. Deficiências nutricionais após cirurgia bariátrica. Por que ocorrem?. Acta Med Port. 2011;24(S4):1021-1028.
28. Agha-Mohammadi S, Hurwitz DJ. Potential impacts of nutritional deficiency of postbariatric patients on body contouring surgery. Plast Reconstr Surg. 2008 Dec;122(6):1901-14.
29. Fearmonti RM, Blanton M, Bond JE, Pestana IA, Selim MA, Erdmann D. Changes in dermal histomorphology following surgical weight loss versus diet-induced weight loss in the morbidly obese patient. Ann Plast Surg. 2012 May;68(5):507-12.
1. Hospital Estadual Geral de Goiânia Dr. Alberto Rassi - HGG , Goiânia, GO, Brasil.
2. Hospital Universitário Ciências Médicas, Belo Horizonte, MG, Brasil.
Autor correspondente: Hugo Leonardo Freire Gomes Avenida Dr. Ismerino Soares de Carvalho, 804, Setor Aeroporto, Goiânia, GO, Brasil. CEP: 74075-040. E-mail: hugoleo@yahoo.com.br
Artigo submetido: 24/4/2019.
Artigo aceito: 21/10/2019.
Conflitos de interesse: não há.






 Read in Portuguese
Read in Portuguese
 Read in English
Read in English
 PDF PT
PDF PT
 Print
Print
 Send this article by email
Send this article by email
 How to Cite
How to Cite
 Mendeley
Mendeley
 Pocket
Pocket
 Twitter
Twitter