

Special Article - Year 2018 - Volume 33 -
Treinamento formal em documentação fotográfica bidimensional padronizada durante a residência em cirurgia plástica
Formal training in two-dimensional standardized photographic documentation during residency in plastic surgery
RESUMO
Introdução: A Cirurgia Plástica exige inúmeras habilidades, conhecimentos e competências,
e seu escopo de atuação é amplo e desafiador. Dessa forma, todos os
cirurgiões plásticos passam por uma extensa educação/formação, que se inicia
durante a residência e continua ao longo da vida. O objetivo deste estudo
foi delinear um treinamento formal em documentação fotográfica bidimensional
padronizada para complementar o treinamento cirúrgico e científico durante a
residência em Cirurgia Plástica.
Métodos: Os componentes (as estratégias, os tópicos abordados e os processos de
aquisição de habilidades e feedback) do treinamento em
documentação fotográfica durante a residência em Cirurgia Plástica foram
detalhados.
Resultados: As atividades dos residentes, as interações entre os residentes o fotógrafo
profissional e os cirurgiões/preceptores e os tópicos abordados (estúdio
fotográfico, câmeras fotográficas, objetivas, princípios fotográficos
[exposição, abertura, velocidade, ISO e profundidade de campo], iluminação,
preparo e posicionamento dos pacientes e da câmera fotográfica, situações
fotográficas, vistas fotográficas, banco fotográfico, formatos de imagens,
fotogrametria computadorizada e questões éticas e médico-legais) do programa
de treinamento em documentação fotográfica foram delineados.
Conclusão: O treinamento em documentação fotográfica complementa o arsenal de
habilidades necessários aos residentes de Cirurgia Plástica em formação, com
o intuito de melhor prepará-los para as carreiras futuras.
Palavras-chave: Fotografias; Ensino; Cirurgia plástica; Internato e residência; Educação
ABSTRACT
Introduction: Plastic surgery requires diverse skills,
knowledge, and competencies, and its scope is broad and
challenging. Thus, all plastic surgeons go through extensive
education/training, which begins during residency and
continues throughout their lives. This study aims to outline
a formal training program in 2-dimensional standardized
photographic documentation ("photodocumentation")
to complement surgical and scientific training during
residency in Plastic Surgery.
Methods: The components
(strategies, topics covered, skills acquisition, and feedback
processes) of training in photodocumentation during
residency in Plastic Surgery were detailed.
Results:
Topics in the photodocumentation training program
included resident activities, interactions among residents,
professional photographers, and surgeons/preceptors,
studio settings, cameras, lenses, principles (exposure,
aperture, speed, ISO, and depth of field), lighting,
preparation and positioning of patients and the camera,
photoshoot conditions, photo views, photo database,
image formats, computerized photogrammetry, and
ethical and medical-legal issues.
Conclusion: Training in
photodocumentation complements the arsenal of skills
needed by residents in Plastic Surgery for continuing
education, in order to better prepare them for future careers.
Keywords: Photographs; Teaching; Plastic surgery; Internship and residency; Education
INTRODUÇÃO
Em 1955, Sir Harold Guillies, pai da Cirurgia Plástica moderna, afirmou que a fotografia estava entre um dos principais avanços da Cirurgia Plástica na época1. Desde então, a importância da padronização fotográfica tem sido alvo de inúmeras publicações no âmbito internacional2-5 e nacional6-11. No entanto, o processo de ensino e aprendizagem fotográfico durante a residência médica não tem sido normatizado na literatura nacional revisada por pares.
OBJETIVO
O objetivo do presente estudo foi delinear o programa de treinamento formal em documentação fotográfica bidimensional padronizada adotado em uma residência médica de Cirurgia Plástica.
MÉTODOS
Trata-se de um estudo descritivo sobre os componentes do programa de treinamento em documentação fotográfica adotado em um Serviço Credenciado pela Sociedade Brasileira de Cirurgia Plástica (SBCP). A estruturação (participação ativa dos residentes em formação) e os tópicos abordados durante o treinamento foram delineados: estruturação de um estúdio fotográfico (tipos de equipamentos e distribuição dos mesmos), diferenças entre as câmeras e as objetivas, princípios fotográficos (exposição [abertura, velocidade e ISO] e profundidade de campo), iluminação, situações fotográficas em cirurgia plástica (documentação pré-operatória, intraoperatória, pós-operatória e pediátrica), vistas fotográficas padronizadas, gerenciamento do banco de dados fotográfico, tipos de imagens, fotogrametria computadorizada, questões éticas e médico-legais (incluindo o consentimento fotográfico).
Este estudo seguiu os padrões éticos da Declaração de Helsinki de 1964 e suas respectivas emendas, e foi aprovado pelo Comitê de Ética local (003/2017).
RESULTADOS
Programa de treinamento em documentação fotográfica
Em 2007, quando o protocolo fotográfico institucional foi modificado, um programa de treinamento formal em documentação fotográfica bidimensional padronizada foi implementado para formalizar e estimular esse componente no processo de formação em Cirurgia Plástica. O protocolo fotográfico foi padronizado com o intuito de manter um banco de imagens médicas completo para fins de documentação longitudinal (períodos pré e pós-operatório recentes e tardios) de todos os pacientes (processo diagnóstico, evolutivo e resultados terapêuticos), planejamentos pré-operatórios, base de referência visual no intraoperatório, questões éticas e médico-legais, educação médica (incluindo o treinamento de novos cirurgiões plásticos) e pesquisas científicas (apresentações e artigos científicos).
Como o paciente deve ser a única (ou principal) variável modificável em fotografias realizadas em períodos distintos, temos focado nossos esforços na padronização criteriosa da documentação fotográfica; a meta é apresentar o paciente de forma exata e precisa (incluindo resultados satisfatórios e insatisfatórios), em vez de produzir uma forma favorável como é feito, por exemplo, em fotografia publicitária. Assim, todos os pacientes têm sido sistematicamente fotografados nos períodos pré- operatório, intraoperatório e pós-operatório por uma equipe composta pelo fotógrafo profissional contratado pela Instituição, cirurgiões plásticos/preceptores e residentes em Cirurgia Plástica.
Além da documentação fotográfica padrão (pré-operatório e pós-operatórios [1ª e 2ª semanas, 1º, 3º, 6º, 9º, 12º mês de pós-operatório e então a cada três/seis meses]), todos os achados clínicos adicionais e as complicações também são sistematicamente fotografados. A data da realização das fotos é devidamente incluída (horário, dia, mês e ano) na fotografia e no prontuário de cada paciente como uma forma de acompanhar a documentação e também facilitar a busca ativa de fotografias específicas.
Independentemente da documentação profissional, os cirurgiões plásticos/preceptores também fazem rotineiramente as próprias fotografias; tal postura serve como um estímulo adicional para os residentes em formação. Os residentes participam ativamente de toda a sistematização fotográfica Institucional e adquirem habilidades relacionadas à documentação fotográfica por meio do programa de treinamento que tem sido distribuído nos três anos de formação, existindo uma transição natural das tarefas de acordo com o ano de formação/aquisição de habilidades fotográficas:
Residentes do primeiro ano (R1s): o fotógrafo profissional institucional fica responsável pelo processo inicial do ensino-aprendizagem dos princípios teóricos e práticos da fotografia (detalhados na sequência) para os residentes que acabaram de iniciar a formação. Na medida em que as habilidades são adquiridas e devidamente certificadas, os R1s passam a fotografar os pacientes ambulatoriais sob supervisão dos “residentes mais experimentados” e cirurgiões/preceptores. Em todas situações particulares que necessitem retirada da roupa ou exista exposição de órgãos sexuais, o fotógrafo profissional não participa da documentação fotográfica e os R1s são sistematicamente orientados pelos residentes dos demais anos e cirurgiões/preceptores.
Residentes do segundo ano (R2s): participam da documentação fotográfica dos pacientes até que os R1s adquiram as habilidades necessárias e passem então a fotografar.
Residentes do terceiro ano (R3s): realizam a documentação fotográfica no centro cirúrgico (pré- operatório, intraoperatório e pós-operatório).
Durante e após a realização de todas as fotografias, o fotografo profissional, os cirurgiões/preceptores e os residentes “mais experimentados” são responsáveis pela revisão das fotografias realizadas pelos residentes “menos experimentados” com a finalidade de fornecer um feedback construtivo para a manutenção da qualidade das fotografias.
Ademais, durante esse processo, todos os residentes são estimulados a praticar os conhecimentos e habilidades relacionados à documentação fotográfica (por exemplo: fotografar fora do ambiente hospitalar) com o intuito de expandir e refinar a documentação fotográfica bem como fortalecer o processo de feedback construtivo (os residentes são estimulados a tirar todas as dúvidas com o fotógrafo profissional, cirurgiões/preceptores e residentes mais “experimentados”).
Componentes do programa de treinamento
Durante o processo de treinamento, os tópicos/temas (detalhados na sequência) têm sido distribuídos em aulas teóricas (apresentação dos conceitos) e práticas (exercícios para a aplicação dos conceitos). O residente em formação tem sido estimulado a aprender todas essas nuances da documentação fotográfica, buscando o controle total sobre a qualidade final da fotografia.
Estúdio fotográfico2,4,5,12,13
Os residentes têm seu treinamento em uma sala de paredes brancas equipada com cortinas em todas as janelas, cadeira giratória (360º) para o paciente, colocada a 30-90 cm do fundo azul, pontos criteriosamente marcados para facilitar as diferentes vistas fotográficas, câmera digital (Nikon® D50), objetivas (AF Nikkor® 105 mm), conjunto de flashes (Nikon® SB-21 / AS-14 e Nikon® SB-26) e kit tocha de flash Atek® 160 Plus. Além de aprenderem a manusear todos esses equipamentos, os residentes adquirem conhecimentos sobre as diferenças entre eles e os existentes no mercado fotográfico.
Todas as câmeras fotográficas atuais funcionam como as “câmeras escuras”: no lugar do orifício possuem uma objetiva e um diafragma por onde passa a luz e na face oposta um material sensível à luz, o sensor digital. A distinção entre as câmeras está na sofisticação e eficiência com que realizam o trabalho (fazer com que a luz controlada atinja o sensor e produza uma imagem). Existem as câmeras com visor direto, as câmeras reflex (monoreflex ou bireflex), as câmeras grande formato (“câmeras de estúdio”) e as câmeras monitor (“câmeras digitais compactas”).
Quaisquer falhas na compreensão e aplicação dos conceitos fotográficos ou caso os residentes optem pelo controle automático do processo fotográfico, ele ou ela estarão permitindo que o sistema dite os resultados, em vez de possuírem o comando global sobre a elaboração das próprias fotografias padronizadas. Assim, as câmeras reflex monobjetivas digitais (câmeras DSLR [digital single-lens reflex]) são o foco do treinamento, pois permitem um maior controle sobre os resultados fotográficos, incluindo a troca de objetivas. Nessas câmeras DSLR, a imagem mostrada no visor LCD (Liquid Crystal Display) é exatamente a que irá sair na foto (ou no monitor do computador); o visor LCD permite a confirmação imediata sobre a qualidade da imagem: imagens de baixa qualidade podem ser refotografadas. É relevante que os residentes conheçam os principais componentes/funções: o obturador, o controle de velocidade do obturador, o visor, o disparador, os encaixes para as objetivas, o flash e os cabos.
A objetiva é o componente chave da fotografia, pois a definição e a nitidez da imagem projetada pela objetiva são os fatores determinantes da qualidade fotográfica. As objetivas funcionam como uma espécie de “funil” para os raios de luz, orientando-os de forma convergente. Possuem dois tipos de regulagem: o foco [controlado pelo anel de focagem da objetiva; o residente deve dominar o uso do foco manual] e a abertura do diafragma.
A luminosidade de uma objetiva depende de diversos fatores: diâmetro da objetiva, qualidade e quantidade das lentes e distância focal da objetiva (distância [milímetros; mm] entre o centro ótico da objetiva e o plano focal quando o assunto [paciente] está em foco). O sensor receberá mais luz quanto maior for o diâmetro, e receberá menos luz quanto maior for a distância focal e o número de lentes.
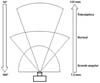
De acordo com a distância focal, existem diferentes tipos de objetivas: normais, grande-angulares e teleobjetivas (Figura 1). As objetivas normais abrangem, à semelhança dos olhos humanos, um ângulo de 45º-50º do cenário (por exemplo, a objetiva 50 mm abrange aproximadamente 46º do cenário). As objetivas grande-angulares possuem distância focal menor e ângulo abrangido maior, se comparadas às objetivas normais; com essas objetivas (grande-angulares), pacientes mais próximos ou mais distantes parecem respectivamente maiores ou menores do que realmente são.
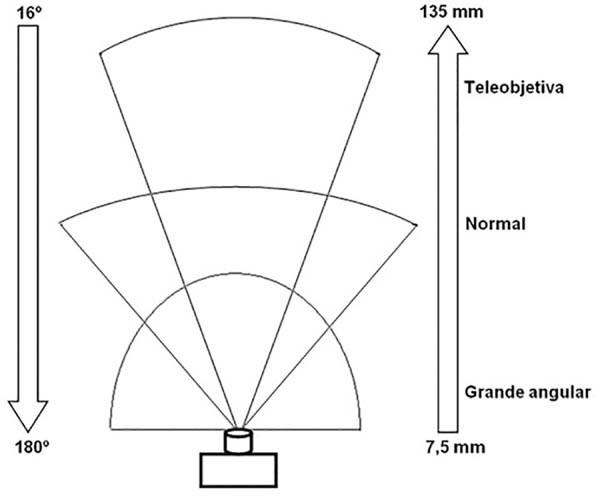
As teleobjetivas possuem distância focal maior e ângulo abrangido menor, se comparadas às objetivas normais; com elas, pacientes distantes parecem estar próximos da câmera. Também existem as objetivas com zoom, que possuem a distância focal variável. Os residentes devem dominar principalmente o zoom óptico, e não o zoom digital. No entanto, o uso das objetivas zoom não é recomendado para documentação pré-operatória e pós-operatória, pois a potencial variação pode comprometer a padronização fotográfica.
Objetivas fixas têm sido as mais indicadas e a escolha da objetiva deve ser realizada de acordo com a necessidade para permitir um melhor resultado final da padronização fotográfica. Por exemplo, objetivas com distância focal entre 90 e 105mm são recomendadas para capturar dados pertinentes da anatomia facial, pois proporcionam uma maior profundidade de campo, garantindo que toda a face esteja em foco. Por outro lado, as objetivas macro são convenientes para fotografias intraoperatórias e documentação de lesões cutâneas ou cicatrizes, pois ampliam o assunto que está próximo da câmera.
Princípios fotográficos2,4,12,14
Exposição: a relação entre abertura do diafragma (“quantidade de luz”), velocidade do obturador (“tempo que a quantidade de luz atuará sobre o sensor digital”) e ISO (sensibilidade) tem sido considerada o “tripé da exposição fotográfica”. Diferentemente do que ocorre na exposição automática, as três funções devem ser controladas/modificadas de acordo com cada situação particular por meio de um seletor/botão no corpo da câmera ou na própria objetiva (velocidade).
Abertura: é definida pelo diafragma (“orifício”) que controla a quantidade de luz que entra na objetiva. O diafragma possui diversos valores de abertura, simbolizados por “f”. O aumento do valor de “f” indica redução do tamanho do orifício (Figura 1). A abertura do diafragma também interfere com a profundidade de campo.
Velocidade: indica o tempo que o obturador (“cortina”, localizada entre a objetiva e o sensor, com função de controlar o tempo [velocidade] de penetração da luz na câmera) ficará aberto e, portanto, o sensor receberá luz. Os valores da velocidade são definidos por frações (por exemplo, 125 significa que o tempo de exposição do sensor à luz é de 1/125 segundos). Quanto menor o número, menor será a velocidade com que a luz atingirá o sensor; velocidades inferiores a 60-30 podem requerer o uso de um tripé, para evitar perda de qualidade fotográfica (Figura 2).

ISO: é a medida da sensibilidade do sensor à luz. Quanto maior o número ISO, maior é a sensibilidade do sensor e, portanto, maior a captação de luz; no entanto, a imagem poderá conter “ruídos”, com redução da qualidade fotográfica.
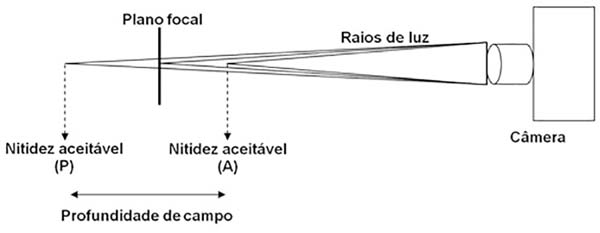
Profundidade de campo: definida pelas áreas aquém (anterior; frente) e além (posterior; atrás) do paciente/assunto na qual a nitidez é aceitável (Figura 3). É dependente da abertura do diafragma (Figura 2) e da distância focal das objetivas (teleobjetivas [por exemplo., 300mm] possuem menores profundidades de campo que objetivas normais [p.ex., 50 mm], mantendo-se a mesma abertura).
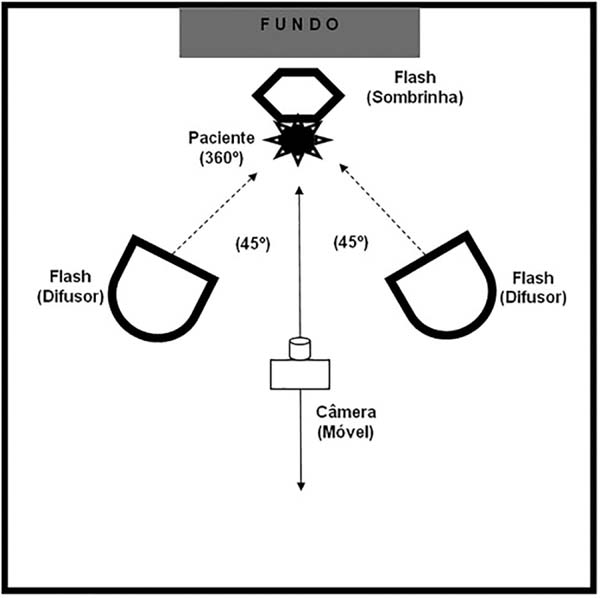
Dominar a iluminação natural e, principalmente, a iluminação artificial é essencial para fotografar com qualidade. Em um estúdio, a iluminação pode ser controlada completamente (Figura 4). A luz do flash é rotineiramente utilizada devido a sua potência. O obturador (velocidade) deve estar sincronizado com o flash e apenas a abertura do diafragma deve ser modificada. Os flashes são utilizados com difusores e rebatedores (tecidos foscos) para suavizar as sombras (homogeneizar a iluminação). O flash circular associado a uma lente com macro deve ser aplicado especialmente na documentação de assuntos pequenos (por exemplo, cicatrizes, lesões cutâneas, entre outras) e cavidades (oral, túneis teciduais formados por dissecção, entre outros) para eliminar sombras e melhorar o resultado fotográfico.
Preparo dos pacientes3,5,14,15
Todos os objetos que possam acarretar distração visual devem ser sistematicamente removidos do campo visual antes da documentação fotográfica. A região frontal e as orelhas não devem estar cobertas pelos cabelos. Óculos, joias, aparelhos auditivos e maquiagem devem ser removidos. Todas as roupas que interfiram na visibilidade das áreas alvo devem ser retiradas. Como muitos pacientes podem sentir-se desconfortáveis sem roupas e roupas íntimas podem produzir fotografias inconsistentes, vestuários fotográficos descartáveis podem ser utilizados, sendo importante manter a consistência de uso nas diferentes fotografias realizadas, por exemplo, nos períodos pré-operatório e pós-operatórios.
Posicionamento dos pacientes e da câmera fotográfica2-5,12,14-16
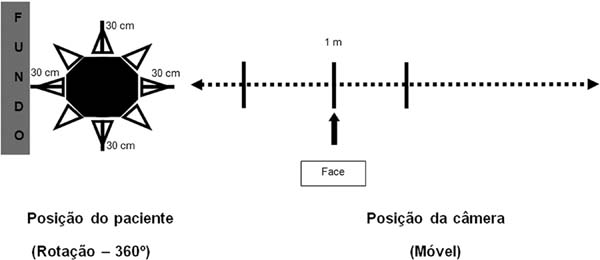
O posicionamento adequado do paciente e da câmera fotográfica deve ser padronizado de acordo com a região anatômica alvo para permitir reprodutibilidade com qualidade constante. Por exemplo, na posição sentada, o paciente deve estar ereto sobre o assento giratório e a cabeça deve ser flexionada ou estendida até obter-se o plano desejado (por exemplo, plano horizontal de Frankfurt, plano interpupilar ou linha média vertical). Marcas previamente uniformizadas nas paredes e no chão podem orientar o posicionamento adequado e também auxiliar a rotação exata do paciente.
O eixo formado entre a objetiva da câmara e um marco anatômico específico e a distância entre a câmera e o paciente também devem ser normatizados, podendo variar de acordo com a região fotografada. O eixo da objetiva deve estar na mesma altura que o centro da área a ser fotografada (Figura 5).
Situações fotográficas2-4,16-18
Pré-operatório e pós-operatório: Na fotografia de pré e pós-operatório os resultados só são comparáveis quando a padronização (detalhada acima) é reproduzida consistentemente. Os mesmos equipamentos com as mesmas regulagens devem ser utilizados nas fotografias de pré e pós-operatórios (Figuras 6-8). Com a uniformização, podem existir diferenças nas comparações inter-indivíduos (principalmente, crianças versus adultos), porém a comparação intraindivíduos é completamente factível.
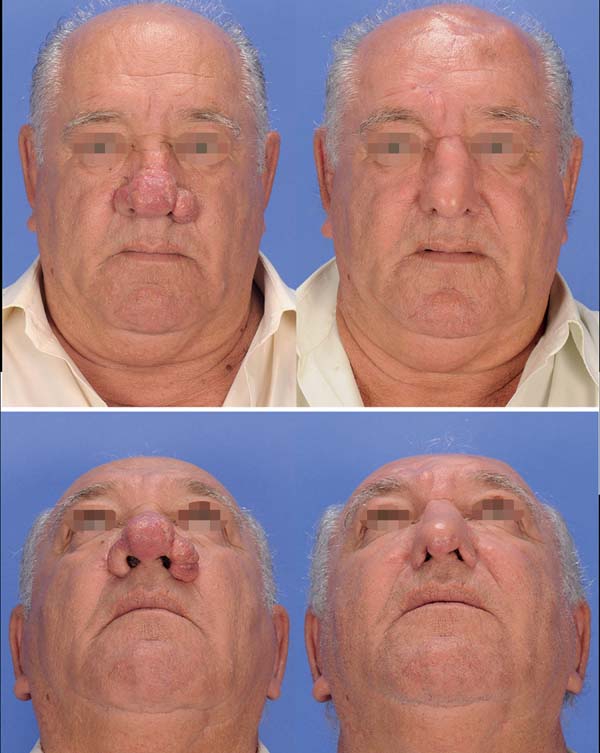
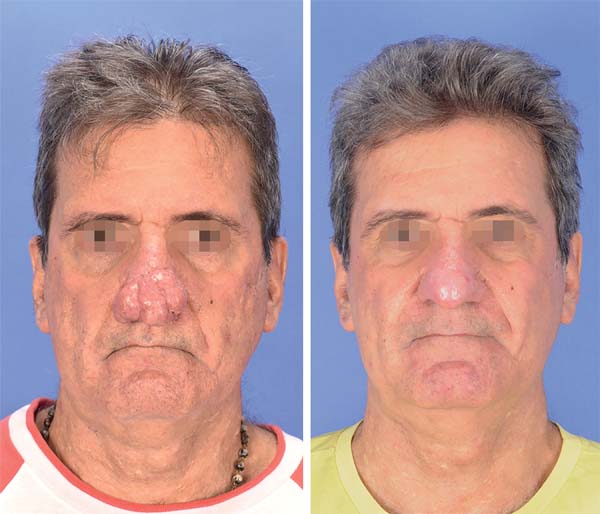
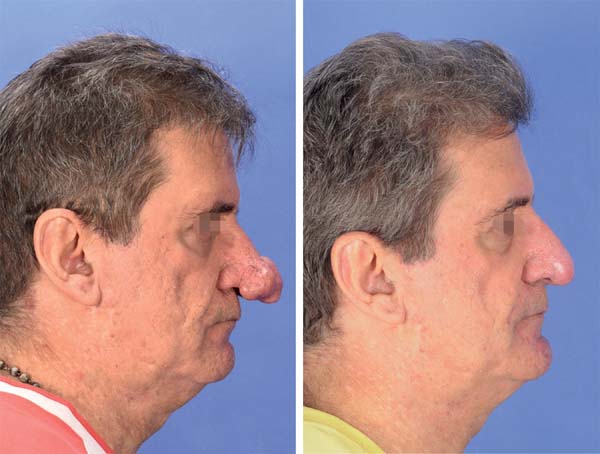
Intraoperatório: é relevante que quaisquer objetos dispensáveis (mãos, instrumentos cirúrgicos, compressas, saliva, sangue, entre outros) sejam completamente removidos da área a ser fotografada. Um fundo azul (ou verde) deve ser utilizado, sempre que possível. Câmeras DSLR com macro, objetiva fixa e flash circular são as mais recomendadas essa documentação. A fonte de luz cirúrgica deve ser desligada para evitar sombras que podem afetar o equilíbrio de cores.
Pacientes pediátricos: os pacientes que ainda não sentam ou ficam em pé devem ser fotografados preferencialmente no colo dos pais, tomando-se o cuidado para envolver o corpo dos pais com tecido azul, mantendo um fundo azul único. Uma ajuda para prender a atenção da criança com ruídos ou movimentos para manter a cabeça na posição designada pode ser necessária.
Movimentos (ação muscular): déficits e melhoras funcionais podem ser documentados; imagens durante o movimento (por exemplo, mímica facial) são extremamente úteis para avaliar detalhes evidenciados pela ação muscular. Para isso, inúmeras fotografias devem ser realizadas do mesmo ponto de vista.
Vistas fotográficas2-5,8,15-17,19-21
Um conjunto de vistas (ou poses) fotográficas padrão (vistas frontal [ou anteroposterior], perfil [ou lateral] bilateral e semiperfil [ou oblíqua; 45°] bilateral) é utilizado na maioria das documentações e vistas suplementares (incluindo closes) devem ser fotografadas de acordo com cada região anatômica específica, tipo de deformidade e intervenção cirúrgica (Tabela 1). Marcos e limites anatômicos devem ser criteriosamente aplicados para manter a padronização das vistas fotográficas.
| Regiões anatômicas/Procedimentos cirúrgicos/Deformidades específicas | Vistas fotográficas |
|---|---|
| Face (completa) | Padrão |
| Face (close)* | Padrão + B |
| Ritidoplastia | Padrão + mímica facial |
| Orelhas | Padrão + PA + P(PA) + SM(PA) |
| Pálpebras | Padrão + mímica periorbital |
| Mento/cervical** | Padrão + extensão e flexão cervical |
| Mamas *** | Padrão |
| Abdome **** | Padrão |
| Mãos/dedos | Vistas palmar, dorsal e lateral |
| Fissuras labiopalatinas | Padrão, AP' + B + intraoral |
| Deformidades maxilomandibulares/oclusais | Padrão + AP' + P' + intraoral |
| Deformidades cranianas | Padrão + SC |
Padrão: AP, anteroposterior (vista frontal); P, perfil (ou lateral) direito e esquerdo; e SM, semiperfil (ou oblíquo) direito e esquerdo. Mímica facial: elevação frontal, contração frontal, elevação nasal, fechamento das pálpebras (relaxadas e com esforço), protrusão labial (bico ou assobio), retrusão labial (sorriso). Intraoral: AP, lateral oral bilateral e oclusões maxilar e mandibular (com ou sem inclusão do palato). Limite superior:
* sobrancelhas;
** lábios;
*** clavículas;
**** sulcos inframamários.
B, basal; PA, posteroanterior; P(PA), perfil bilateral com vista PA; SP(PA), semiperfil bilateral com vista PA; Lo, lateral oral bilateral; AP', anteroposterior (vista frontal) com sorriso, afastador labial e espátula no plano oclusal; P', perfil em repouso e em máxima intercuspidação; SC, supracranial. Nota: particularidades das vistas específicas devem ser acessadas nas referências chave2-5,8,14-17,19-21
Banco fotográfico4,13,16,19,22-24
Devido à natureza das fotografias de pacientes, devemos ser extremamente zelosos no manuseio, no armazenamento e na utilização de toda documentação fotográfica médica. É importante que todo o processo envolvido no armazenamento fotográfico, na renomeação (“passo chave”) dos arquivos (incluindo a criação de um banco de dados que facilite pesquisas posteriores) e no backup (arquivos regularmente transferidos para CD, DVD ou disco rígido externo) seja concretizado de forma criteriosa e eficiente.
Para isso, todas as imagens fotográficas armazenadas no cartão de memória da câmera digital são transferidas para um disco rígido do computador. Os arquivos devem então ser renomeados, garantindo que cada arquivo tenha um único nome para evitar substituição; e os nomes dos arquivos não devem exceder 31 caracteres de comprimento para permitir a compatibilidade com diferentes sistemas operacionais (PC, Mac e Unix). O intuito final do renomeamento deve ser a facilidade e fidedignidade da acessibilidade (pesquisas e obtenção) das imagens alvo. Existem sistemas de palavras-chave e sistemas de renomeamentos práticos publicados previamente que podem ser aplicados de acordo com as necessidades: por exemplo, data (ano/mês/dia) da fotografia, número do prontuário, período do seguimento (p.ex., preop, posop3m ou posop1a) e extensão do arquivo (p.ex., jpg) - “2018.02.01_00123_preop.jpg” ou “2018.02.01(00123)(preop).jpg”.
Formatos de imagens4,13,16,17,19,22-25
As imagens podem ser transferidas para o disco rígido do computador em uma variedade de formatos de arquivo, existindo dois tipos de sistemas de gravação: sem perdas e com perdas (arquivos maiores e menores, respectivamente). Nos formatos sem perdas, tais como TIF (tagged-image format), BMP (bitmap), PSD (Photoshop) e Macintosh’s PIC, as imagens são salvas em sua totalidade, preservando todas as informações originais. Por outro lado, nos formatos com perda (JPEG; Joint Photographic Experts Group), as imagens são compactadas em arquivos menores, eliminando algumas das informações da imagem original cada vez que o arquivo é modificado e salvo, degradando a qualidade da imagem.
O formato JPEG é comumente utilizado, pois pode ser facilmente importado para programas de processamento de texto, de apresentação e de manipulação de imagens. O formato TIF tem sido o mais comumente utilizado para fins de publicação científica. Converter JPEG em TIFF em um editor de imagem aumenta o tamanho do arquivo, mas não melhora a qualidade da imagem. Outro formato de arquivo disponível é o RAW (conhecido como “negativo digital”). Ao contrário dos outros, no formato RAW a informação real da fotografia é completamente transferida para o disco rígido. O formato RAW contém informações detalhadas (por exemplo, whitebalance, mapeamento do contraste, entre outras) e, portanto, tem o potencial de produzir melhores qualidades de imagem devido à mínima manipulação de dados.
Como a maioria das câmeras digitais DSLR atuais oferece a opção de gravar imagens como arquivos JPEG, arquivos RAW ou ambos, questões como o espaço de armazenagem (tamanho do disco rígido) e desejo de processar as imagens devem ser considerados na escolha entre os formatos.
Fotogrametria computadorizada6,7,14
Os residentes também têm aprendido sobre a fotogrametria digital bidimensional padronizada computadorizada, uma forma de antropometria indireta. Nesta parte do treinamento, mensurações (lineares, angulares e áreas) são realizadas nas fotografias bidimensionais digitais por meio de softwares específicos (por exemplo, ImageJ, Adobe Photoshop, Mimics, entre outros). Assim, é possível, por exemplo, comparar objetivamente medidas lineares entre pontos anatômicos bem estabelecidos nos períodos pré-operatório e pós-operatórios. A aquisição dessa habilidade particular aumenta o arsenal científico dos residentes em formação, que podem então participar de projetos de pesquisa científica que avaliem objetivamente os resultados cirúrgicos.
Questões éticas e médico-legais2,4,14-16,22,26,27
A documentação fotográfica médica é completamente vinculada a dilemas éticos e médico-legais multidimensionais. Ao mesmo tempo que a documentação fotográfica padronizada pode auxiliar o cirurgião em possíveis implicações médico-legais (se porventura houver um litígio envolvendo determinado tratamento cirúrgico, as imagens poderão ser aplicadas como meio de prova), quaisquer usos “indevidos” (incluindo extravio) das fotografias dos pacientes podem culminar em implicações éticas e médico-legais. Logo, todos os envolvidos com a documentação fotográfica médica devem meticulosamente zelar pelo respeito à completa privacidade dos pacientes com o intuito de manter a essência dos princípios éticos e médico-legais, nos quais a relação médico-paciente pode ser estruturada longitudinalmente.
Para isso, antes de qualquer documentação fotográfica, todos os pacientes ou responsáveis legais (no caso de incapaz) devem sistematicamente receber e assinar o consentimento fotográfico. O consentimento deve ser especificamente delineado para fotografias identificáveis e não identificáveis, deixando explícitos todos os usos potenciais das fotografias médicas: informações clínicas como parte do prontuário médico e para fins educativos, palestras, exposições e publicações científicas (livros e artigos). Além dessas informações básicas, é fundamental que os pacientes e familiares entendam elementos-chave adicionais: o consentimento pode ser retirado em qualquer momento e, mais importante, uma vez que as fotografias forem publicadas (periódicos, livros, entre outros), as imagens tornam-se parte do domínio público e pode ser impossível removê-las.
Como as fotografias são parte do arquivo médico dos pacientes, o máximo de segurança deve ser garantido; o banco de dados deve possuir senhas e acesso limitado, a fim de evitar o acesso não autorizado. Ademais, os pacientes devem ser fotografados somente de acordo com um protocolo institucional, devendo-se evitar ao máximo fotografar e arquivas fotografias dos pacientes em máquinas fotográficas ou celulares pessoais, existindo inclusive dados na literatura26 sobre a preferência dos pacientes pelas fotografias realizadas com câmeras do hospital. Embora o celular pessoal esteja prontamente disponível, sua aplicação no ambiente médico ainda não foi completamente definida e existem exemplos na literatura sobre problemas com o “simples” uso da câmera de um celular.
Finalmente, os residentes devem ser treinados no processo de consentimento informado e no reconhecimento das preocupações dos pacientes/familiares. Os residentes devem dominar as leis que regulamentam a prática médica (Código de Ética Médica) e da cirurgia plástica no Brasil. Por exemplo, as fotografias dos pacientes não podem ser aplicadas na autopromoção ou publicidade médica, mesmo com autorização (Manual de Publicidade Médica - Resolução CFM [Conselho Federal de Medicina] 1974/11).
DISCUSSÃO
As experiências clínico-cirúrgicas devem ser enquadradas como fatores críticos na determinação do sucesso da educação dos residentes em cirurgia plástica28. Ademais, o domínio da documentação fotográfica padronizada de boa qualidade destaca-se entre as incontáveis habilidades e ferramentas que todo cirurgião plástico deve adquirir durante sua formação10.
O crescimento contínuo e os refinamentos da imagem digital, sem dúvidas, permitem o aumento da aplicação das fotografias médicas no âmbito acadêmico, incluindo a avaliação do pré e pós-operatório, que se tornou o padrão de classificação dos resultados cirúrgicos em cirurgia plástica29. Entretanto, nós e outros4,5,14,19,29,30 continuamos presenciando em publicações e eventos científicos um grande número de fotografias que não satisfazem quaisquer critérios de qualidade ou consistência pré e pós-operatória.
Essas fotografias sem padronização podem deturpar a queixa principal inicial do paciente, distorcer as percepções dos resultados cirúrgicos e desviar a atenção daqueles que estão visualizando a imagem2,9,29,30.
Na literatura, Dr. Paul Tessier, pai da cirurgia craniofacial moderna, teve o cuidado de fotografar seus pacientes longitudinalmente, sendo reconhecido por seus resultados cirúrgicos incríveis até os dias de hoje. A importância da documentação em cirurgia plástica também é reforçada entre os princípios (“Keep and Accurate Record”) descritos pelo Dr. Ralph Millard, um renomado cirurgião plástico. Acreditamos que o estímulo para que essa habilidade seja adquirida e desenvolvida nos residentes em formação é papel de todos aqueles envolvidos no processo de treinamento. Assim, delineamos um programa de treinamento formal em documentação fotográfica bidimensional padronizada. Além de o presente estudo poder servir como um guia para o estabelecimento e desenvolvimento das habilidades fotográficas durante a formação em cirurgia plástica, preceptores e residentes podem aplicar e expandir os conceitos fotográficos detalhados aqui.
O presente programa de treinamento foi estruturado para o desenvolvimento de algumas habilidades fotográficas durante a formação em Cirurgia Plástica e, portanto, não esgota o assunto. Aspectos fotográficos adicionais devem ser acessados em artigos particulares2-10,12-17,20,22.
CONCLUSÃO
O treinamento formal em documentação fotográfica bidimensional padronizada complementa o arsenal de habilidades necessários aos residentes de cirurgia plástica em formação, com o intuito de melhor prepará-los para as carreiras futuras.
COLABORAÇÕES
|
RF |
Aprovação final do manuscrito; conceitualização; concepção e desenho do estudo; metodologia; realização das operações e/ou experimentos; redação - preparação do original; redação - revisão e edição. |
|
AS |
Aprovação final do manuscrito; coleta de dados. |
|
EG |
Aprovação final do manuscrito; coleta de dados; redação - revisão e edição. |
|
CLB |
Aprovação final do manuscrito; coleta de dados; redação - revisão e edição. |
|
CARA |
Aprovação final do manuscrito; coleta de dados; redação - revisão e edição |
|
CERA |
Aprovação final do manuscrito; conceitualização; concepção e desenho do estudo; metodologia; realização das operações e/ou experimentos; redação - revisão e edição. |
REFERÊNCIAS
1. Guy C, Guy RJ, Zook EG. Standards of photography (Discussion). Plast Reconstr Surg. 1984;74(1):145-6.
2. Archibald DJ, Carlson ML, Friedman O. Pitfalls of nonstandardized photography. Facial Plast Surg Clin North Am. 2010;18(2):253-66.
3. Persichetti P, Simone P, Langella M, Marangi GF, Carusi C. Digital photography in plastic surgery: how to achieve reasonable standardization outside a photographic studio. Aesthetic Plast Surg. 2007;31(2):194-200.
4. Ettorre G, Weber M, Schaaf H, Lowry JC, Mommaerts MY, Howaldt HP. Standards for digital photography in cranio-maxillo-facial surgery - Part I: Basic views and guidelines. J Craniomaxillofac Surg. 2006;34(2):65-73.
5. Yavuzer R, Smirnes S, Jackson IT. Guidelines for standard photography in plastic surgery. Ann Plast Surg. 2001;46(3):293-300.
6. Quieregatto PR, Hochman B, Furtado F, Machado AF, Sabino Neto M, Ferreira LM. Image analysis software versus direct anthropometry for breast measurements. Acta Cir Bras. 2014;29(10):688-95.
7. Hochman B, Castilho HT, Ferreira LM. Padronização fotográfica e morfométrica na fotogrametria computadorizada do nariz. Acta Cir Bras. 2002;17(4):258-66.
8. Hochman B, Nahas FX, Ferreira LM. Photography in medical research. Acta Cir Bras. 2005;20(Suppl 2):19-25.
9. Paccanaro RC, Gragnani A, Calil JA, Secco LG, Miranda RE, Bersou G, et al. Padronização e avaliação fotográfica em cirurgia periorbital. Rev Bras Cir Plást. 2010;25(2):278-84.
10. Scomação IR, Graf RM, Maluf I Jr, Forte AJ, da Silva Freitas R. Evaluation of Photographic Variables in Patients with Indication for Facial Rejuvenation. Aesthetic Plast Surg. 2013;37(6):1114-9.
11. Raposo-Amaral CE, Raposo-Amaral CA. Changing face of cleft care: specialized centers in developing countries. J Craniofac Surg. 2012;23(1):206-9.
12. Soto-Medina CA, Guerrerosantos J, de la Torre-Guerrerosantos Y. Fotografía digital: una guía sencilla de actualización. Cir Plást Iberolatinoam. 2014;40(1):29-37.
13. Peck JJ, Roofe SB, Kawasaki DK. Camera and lens selection for the facial plastic surgeon. Facial Plast Surg Clin North Am. 2010;18(2):223-30.
14. Quieregatto PR, Hochman B, Furtado F, Ferrara SF, Machado AF, Sabino Neto M, et al. Photographs for anthropometric measurements of the breast region. Are there limitations? Acta Cir Bras. 2015;30(7):509-16.
15. Swamy RS, Most SP. Pre- and postoperative portrait photography: standardized photos for various procedures. Facial Plast Surg Clin North Am. 2010;18(2):245-52.
16. Schaaf H, Streckbein P, Ettorre G, Lowry JC, Mommaerts MY, Howaldt HP. Standards for digital photography in cranio-maxillo-facial surgery--Part II: Additional picture sets and avoiding common mistakes. J Craniomaxillofac Surg. 2006;34(7):444-55.
17. Santo PRQE, Sabino Neto M, Furtado F, Trigo Junior TW, Santo AAQE, Nonato FL, et al. Conhecendo os tipos de arquivo de fotografia JPEG e RAW utilizados em pesquisa. Rev Bras Cir Plást. 2018;33(1):89-95.
18. Humphrey CD, Kriet JD. Intraoperative photography. Facial Plast Surg Clin North Am. 2010;18(2):329-34.
19. Solesio Pilarte F, Lorda Barraguer E, Lorda Barraguer A, Laredo Ortiz C, Rubio Verdú R. Estandarización fotográfica en Cirugía Plástica y Estética. Cir Plást Iberolatinoam. 2009;35(2):79-90.
20. Henderson JL, Larrabee WF Jr, Krieger BD. Photographic standards for facial plastic surgery. Arch Facial Plast Surg. 2005;7(5):331-3.
21. Gherardini G, Matarasso A, Serure AS, Toledo LS, DiBernardo BE. Standardization in photography for body contour surgery and suction-assisted lipectomy. Plast Reconstr Surg. 1997;100(1):227-37.
22. Segal J, Sacopulos MJ. Photography consent and related legal issues. Facial Plast Surg Clin North Am. 2010;18(2):237-44.
23. Humphrey CD, Tollefson TT, Kriet JD. Digital asset management. Facial Plast Surg Clin North Am. 2010;18(2):335-40.
24. Hamilton GS 3rd. Photoshop tips and tricks every facial plastic surgeon should know. Facial Plast Surg Clin North Am. 2010;18(2):283-328.
25. Pham AM, Tollefson TT. Objective facial photograph analysis using imaging software. Facial Plast Surg Clin North Am. 2010;18(2):341-9.
26. Lau CK, Schumacher HH, Irwin MS. Patients' perception of medical photography. J Plast Reconstr Aesthet Surg. 2010;63(6):e507-11.
27. Carreiro PR. Ethics in the digital age. Rev Col Bras Cir. 2014;41(4):234-5.
28. Denadai R, Muraro CAS, Raposo-do-Amaral CE. Cirurgiões plásticos como cirurgiões de mão: a visão dos residentes. Rev Bras Cir Plást. 2014;29(3):422-31.
29. Parker WL, Czerwinski M, Sinno H, Loizides P, Lee C. Objective interpretation of surgical outcomes: is there a need for standardizing digital images in the plastic surgery literature? Plast Reconstr Surg. 2007;120(5):1419-23.
30. Riml S, Piontke AT, Larcher L, Kompatscher P. Widespread disregard of photographic documentation standards in plastic surgery: a brief survey. Plast Reconstr Surg. 2010;126(5):274e-6e.
1. Hospital SOBRAPAR, Instituto de Cirurgia
Plástica Craniofacial, Campinas, SP, Brasil.
2. Faculdade de Ciências Médicas, Universidade
Estadual de Campinas, Campinas, SP, Brasil.
Autor correspondente: Rafael Denadai, Av. Adolpho Lutz, 100 - Cidade Universitária - Campinas, SP, Brasil, CEP 13083-880. E-mail: denadai.rafael@hotmail.com
Artigo submetido: 23/5/2018.
Artigo aceito: 4/10/2018.
Conflitos de interesse: não há.








 Read in Portuguese
Read in Portuguese
 Read in English
Read in English
 PDF PT
PDF PT
 Print
Print
 Send this article by email
Send this article by email
 How to Cite
How to Cite
 Mendeley
Mendeley
 Pocket
Pocket
 Twitter
Twitter