

Original Article - Year 2018 - Volume 33 -
Bichectomia e sua contribuição para harmonia facial
Bichectomy and its contribution to facial harmony
RESUMO
Introdução: O tecido gorduroso bucal foi descrito pela primeira vez em 1732, por Heister.
Em 1802, Bichat diagnosticou sua natureza adiposa. Há uma estreita relação
entre a gordura bucal e músculos da mastigação, auxiliando os lactentes na
sucção do leite por atuar com um tecido de deslizamento. Sua projeção
diminui com o aumento da idade, tanto pela redução discreta de seu volume
quanto pelo crescimento facial. A bichectomia ou bichatectomia é o
procedimento cirúrgico que visa remover a "bola gordurosa de Bichat", com
fins estéticos e/ ou funcionais. O objetivo é demonstrar que a bichectomia é
um procedimento de baixo risco cirúrgico e com bons resultados, desde que
seja bem indicada e siga os padrões técnicos, respeitando a anatomia das
estruturas faciais.
Métodos: Estudo prospectivo de coorte, realizado entre janeiro de 2016 e abril de
2018, totalizando 59 pacientes, com média de idade de 31 anos. O tempo de
seguimento foi de 12 a 26 meses.
Resultados: Foram avaliados 59 pacientes,
com média de idade de 31 anos, sendo 46 do sexo feminino e 13 do sexo
masculino. Todos os pacientes receberam alta no mesmo dia. Em média, foram
retirados 3,2ml de volume da gordura de Bichat.
Conclusão: A retirada de porções das gorduras de Bichat é segura, desde que sejam
observados os detalhes anatômicos. Pode oferecer maior harmonia entre os
três terços da face. O sucesso dos resultados depende de uma indicação
precisa para o procedimento.
Palavras-chave: Cirurgia bucal; Procedimentos cirúrgicos reconstrutivos; Boca; Gorduras; Assimetria facial
ABSTRACT
Introduction: Buccal fat removal was described for the first time by Heister in 1732. In 1802, Bichat identified the adipose nature of this tissue. There is a close association between buccal fat and masticatory muscles, which helps infants suck owing to the sliding motion of the tissues. Its prominence diminishes with age, both through modest reduction in volume and facial growth. Bichectomy or bichatectomy is a surgical procedure that involves extraction of Bichat's fat pad for aesthetic and/or functional purposes. This study aimed to show that bichectomy is a low-risk surgical procedure with good results, provided it is appropriately indicated and is performed following technical standards according to the anatomy of the facial structures.
Methods: This prospective cohort study was conducted between January 2016 and April 2018 and included 59 patients with a mean age of 31 years. The follow-up time was 12-26 months.
Results: Of 59 patients, 46 were female, and 13 were male. All patients underwent same-day surgery. On average, 3.2 mL of fat was removed.
Conclusion: Removal of Bichat's fat according to anatomical principles is safe. This technique can improve facial harmony. Success depends on application of appropriate techniques.
Keywords: Mouth surgery; Reconstructive surgical procedures; Mouth; Fats; Facial asymmetry
INTRODUÇÃO
O tecido gorduroso bucal foi descrito pela primeira vez em 1732, por Heister, o qual acreditava se tratar de uma estrutura de natureza glandular, denominando-a “glândula malar”. Em 1802, Bichat foi capaz de detectar sua natureza adiposa. Há uma estreita relação entre a gordura bucal e músculos da mastigação, auxiliando os lactentes na sucção do leite por atuar com um tecido de deslizamento. Sua projeção diminui com o aumento da idade, tanto pela redução discreta de seu volume quanto pelo crescimento facial em maior proporção.
A gordura de Bichat ocupa o espaço de mastigação e tem relação com o ramo bucal do nervo facial e com o ducto da parótida1. Ela pesa em média 3,9g e apresenta 6mm de espessura na maioria dos casos. Costuma existir uma diferença de peso de 0,51g em média entre os lados direito e esquerdo.
Sua magnitude tem uma fraca correlação com a gordura total do corpo e apresenta dois compartimentos, um branco-amarelado e um castanho. Essa estrutura tem muitas aplicações clínicas, incluindo: fechamento de fístulas oronasais; corrigir defeitos intraorais; reparar defeitos do palato; recobrir enxertos ósseos maxilares; corrigir fendas palatinas1.
Desde que Egyedi descreveu em 1977 a técnica de fechamento de comunicações oroantrais, usando a gordura de Bichat pediculada, o procedimento tornou-se útil na cirurgia oral reparadora. Nas últimas três décadas, vários autores recorreram ao uso da gordura de Bichat para ocluir comunicações oroantrais de etiologia diversa, sejam elas agudas, crônicas ou recorrentes.
As vantagens relatadas de sua utilização são: fácil disponibilidade do retalho e o grande suprimento sanguíneo do leito receptor, o que resulta em altas taxas de sucesso. As complicações com essa técnica são raras, sendo que na maioria dos casos são alcançados resultados estéticos, fonéticos e mastigatórios aceitáveis2.
O corpo adiposo da bochecha possui seis extensões espalhadas pelas regiões massetérica, temporal superficial, temporal profunda, pterigomandibular, esfenopalatina, áreas orbitais inferiores e é uma massa de gordura situada entre os músculos bucinador e masseter³. Apesar de ser histologicamente similar a outros depósitos de gordura no organismo, o corpo adiposo da bochecha não é consumido pelo metabolismo, sendo bastante semelhante à gordura orbitária. Em algumas pessoas essa estrutura anatômica pode conferir um aspecto de rosto arredondado, criando um contorno facial desarmônico1.
A bichectomia ou bichatectomia é o procedimento cirúrgico que visa remover a “bola gordurosa de Bichat”, com fins estéticos e/ou funcionais. Sua principal indicação funcional consiste em correção de defeitos mastigatórios como a lesão crônica da mucosa jugal (Morsicatio Buccarum)1. Trata-se de um procedimento relativamente simples, que pode ser realizado sob anestesia local.
Através da incisão intraoral, remove-se as bolas gordurosas, permitindo aspecto mais afinado da face, ressaltando os ângulos da região de ramo da mandíbula, acentuando a região malar e proporcionando um terço inferior da face menos volumoso³. Entre as complicações mais frequentemente relacionadas ao procedimento destaca-se lesão do ducto de Stenon ou do ramo bucal do nervo facial, que provocam, respectivamente, sialocele/fístulas salivares e paralisia bucal temporária ou definitiva, além de hematoma, assimetria facial e, raramente, infecções pós-operatórias. Os resultados podem efetivamente ser vistos depois de quatro a seis meses quando o edema de partes moles é definitivamente reabsorvido3,4.
Até o momento, a avaliação clínica tem sido o único método para indicação do procedimento cirúrgico. Em alguns casos pode-se superestimar o volume da gordura de Bichat apenas pelo exame clínico e existe uma carência de recursos complementares que podem ajudar os cirurgiões na indicação da bichectomia. Assim, novas ferramentas podem ser usadas para evitar indicações imprecisas e para esclarecer os pacientes quanto às expectativas de resultado com o procedimento.
Por ser um tecido gorduroso, a estrutura de Bichat produz imagens ecogênicas lineares com tecido conjuntivo permeando-a. Para a correta avaliação de seu volume, é necessário uma compressão sutil da face, uma vez que se trata de um tecido triangular e bastante compressível.
Alguns estudos revelam que após uma ecografia da região jugal o procedimento cirúrgico foi contraindicado em até 28,12% dos pacientes com base no volume da estrutura de Bichat. Nesses casos, o gordura de Bichat era muito pequena ou ausente. A tomografia computadorizada também pode ser usada como exame complementar durante a avaliação pré- operatória, porém aumentando sobremaneira o custo4.
OBJETIVO
O objetivo do presente estudo é demonstrar que a bichectomia é um procedimento de baixo risco cirúrgico e com bons resultados, desde que seja bem indicada e siga os padrões técnicos, respeitando a anatomia das estruturas faciais.
MÉTODOS
Estudo prospectivo de coorte, incluindo pacientes submetidos à bichectomia estética em regime ambulatorial, na Clínica Costa Daher, em Brasília, DF, entre janeiro de 2016 e abril de 2018, totalizando 59 pacientes (46 pacientes do sexo feminino e 13 pacientes do sexo masculino), com média de idade de 31 anos. O tempo de seguimento foi de 12 a 26 meses.
No presente estudo foram incluídos pacientes fisicamente aptos, não fumantes, com desejo de reduzir a projeção laterolateral do terço inferomedial da face. A contraindicação para o procedimento foi a impossibilidade de palpar a gordura de Bichat pela manobra bidigital ao exame físico. Não foram realizados exames de imagem no pré- operatório.
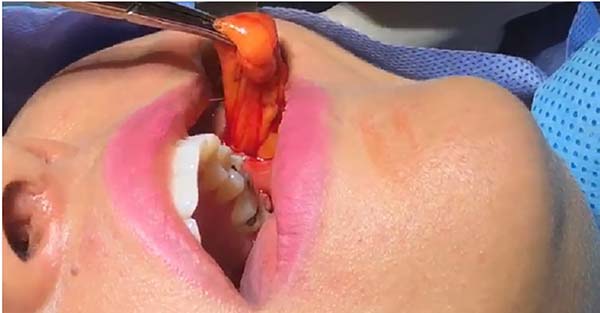
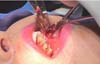
Todos os procedimentos foram realizados atentando-se para as estruturas anatômicas de referência, em especial para o acesso cirúrgico, no qual a localização do ducto da glândula parótida é a principal referência. A incisão é realizada logo abaixo do ducto e ligeiramente posterior ao mesmo, com aproximadamente 1,5cm na sua maior extensão, interessando apenas a mucosa oral (Figura 1).
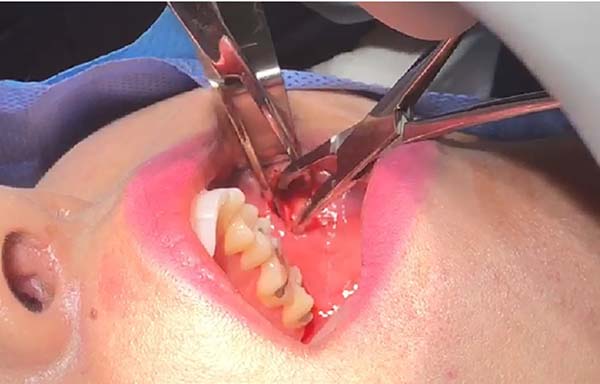
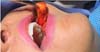
A dissecção dos planos anatômicos é executada com parcimônia por meio de instrumentos atraumáticos (duas pinças de Kelly), tendo em vista que estruturas nobres tais como ramos da artéria facial, maxilar, ducto parotídeo e do nervo facial encontram- se nas imediações (Figura 2). Uma pinça de apreensão de tecidos moles é utilizada para deslocar o corpo adiposo e, inicialmente, a cápsula fibrosa que o envolve é delicadamente incisada.
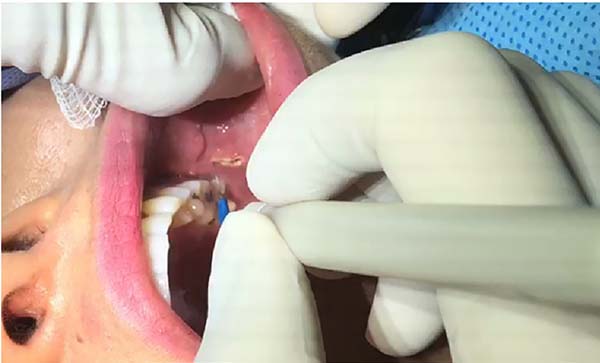
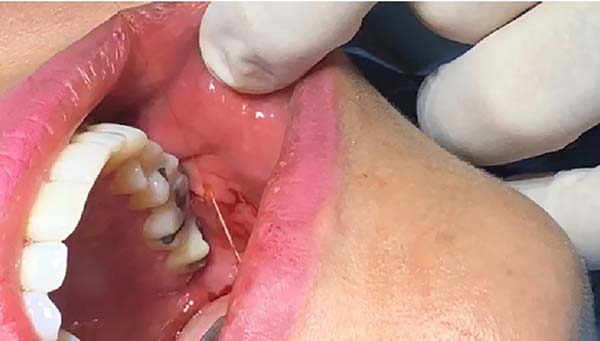
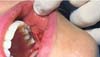
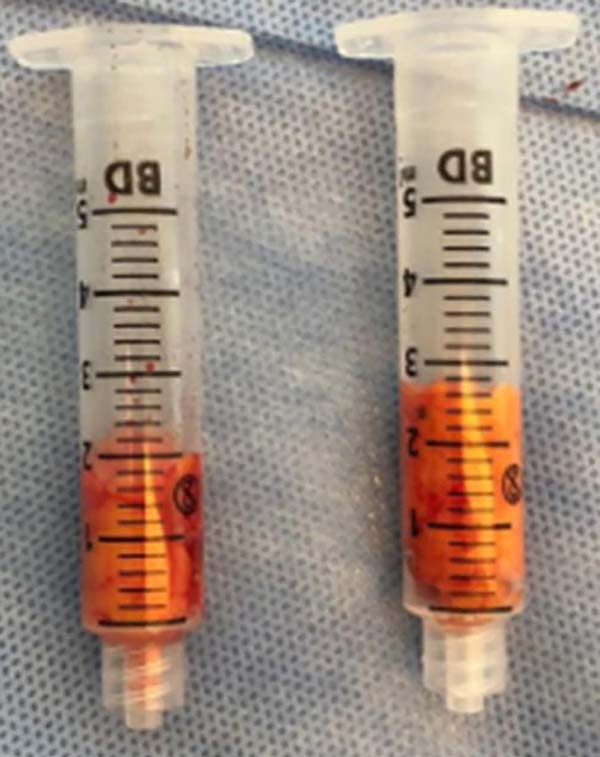
Movimentos circulares são realizados e, assim, grande parte da bola de Bichat é removida, preservando em média um terço do volume total (Figura 3). A síntese é realizada com fio de catgut 5-0 por pontos separados (Figura 4). O controle do volume da remoção pode ser mensurado com o auxílio de seringa Luer (Figura 5). As peças cirúrgicas não foram enviadas para exame anatomopatológico, uma vez que não há indicação formal e não se observou alteração histológica macroscópica em nenhuma das amostras que justificasse o pedido do exame.
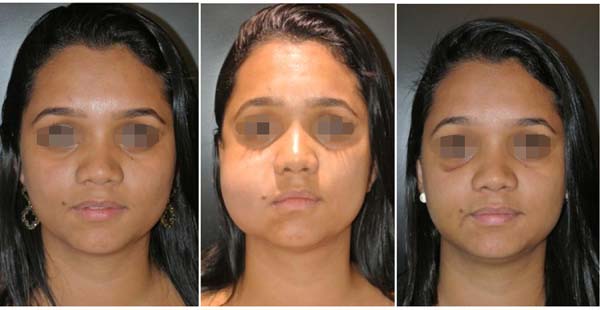
Os resultados finais foram avaliados por comparação fotográfica de pré e pós- operatório (3, 6 e 12 meses de pós-operatório) e por satisfação dos pacientes quanto ao aspecto final do procedimento após pelo menos 12 meses.
RESULTADOS
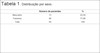
Foram avaliados 59 pacientes, com média de idade de 31 anos (21 a 53 anos), sendo 46 do sexo feminino (77,96%) e 13 do sexo masculino (22,04%), conforme a Tabela 1. Os procedimentos foram realizados sob anestesia local, sem sedação, com duração em média de 42 minutos (27 - 74min). Todos os paciente receberam alta no mesmo dia. Em média, foram retirados 3,2ml (1,2 - 4,3ml) de volume da gordura de Bichat bilateralmente.
| Número de pacientes | % | |
|---|---|---|
| Masculino | 13 | 22,04 |
| Feminino | 46 | 77,96 |
| Total | 59 | 100 |
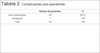
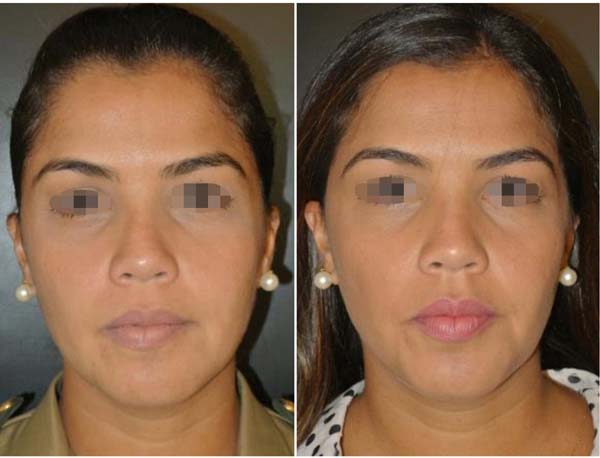
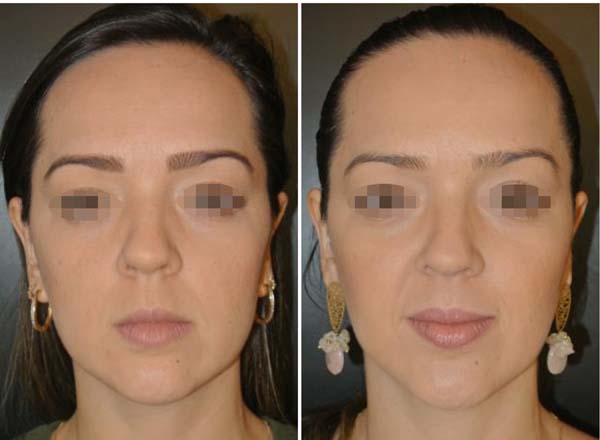
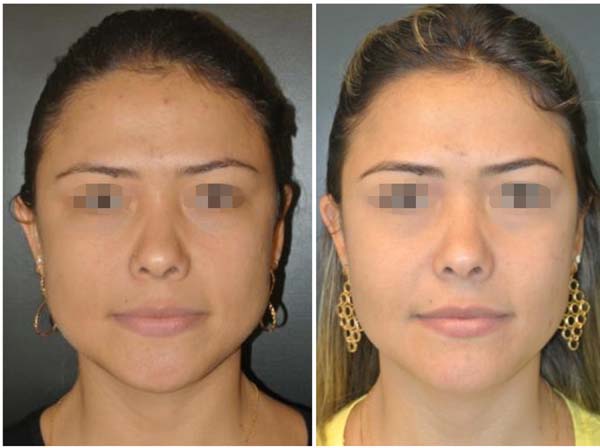
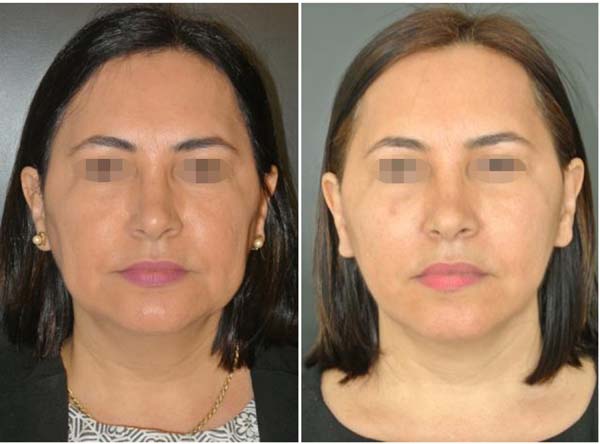
Não foram observadas complicações relacionadas à lesão dos ramos do nervo facial (bucal ou zigomático) ou do ducto de Stenon em nenhum paciente, conforme Tabela 2. As fotos (Figuras 6 a 10) destacam um contorno cérvico-facial mais harmonioso.
| Número de pacientes | % | |
|---|---|---|
| Sem complicações | 58 | 98,31 |
| Hematoma | 1 | 1,69 |
| Total | 59 | 100 |
Foi observado apenas um caso de hematoma (1,69%) (Figura 11) no pós- operatório imediato (2h após o procedimento); procedeu-se reabordagem imediata sem identificação de sangramento ativo. Este caso foi conduzido de forma conservadora, apresentando regressão espontânea do mesmo em 7 dias. Esse caso não apresentou prejuízo do resultado estético final.
Houve um caso de complicação com hematoma (1,69%) no pós-operatório imediato (2h após o procedimento), com resolução espontânea até o 7° dia pós- operatório (houve reabordagem imediata sem identificação de sangramento ativo). Quatro pacientes referiram insatisfação com o resultado final após seis meses, totalizando 6,78% do total de nossa amostra, sendo dois do sexo feminino e dois do sexo masculino, conforme ilustrado na Tabela 3.
| Número de pacientes | % | |
|---|---|---|
| Satisfatório | 55 | 93,22 |
| Insatisfatório | 4 | 6,78 |
| Total | 59 | 100 |
DISCUSSÃO
A lipoplastia facial, também conhecida como bichectomia, corresponde a uma cirurgia estético-funcional da face, também considerada como plástica facial, que visa reduzir o tamanho das bochechas por meio da remoção da bola gordurosa de Bichat. A cirurgia é considerada um procedimento relativamente simples, que pode ser realizado sob anestesia local.
Por meio de incisão intraoral, remove-se as bolas gordurosas, permitindo aspecto mais afinado da face, ressaltando os ângulos da região de ramo da mandíbula, acentuando a região malar e proporcionando um terço inferior da face menos projetado1.
O uso da bola de Bichat pediculada com outras finalidades, inclusive no tratamento de comunicação oroantral e de defeitos ósseos maxilares tem sido relatado em vários estudos com bons resultados. O retalho de gordura bucal tem seu próprio mecanismo de lipólise, ao contrário do tecido adiposo subcutâneo, portanto, nem a idade nem o sexo do paciente são importantes para determinar o desfecho com esta técnica. Por esta razão, bons resultados têm sido relatados com a técnica de retalho de gordura bucal, mesmo em pacientes idosos.
A comunicação oroantral tratada com a gordura de Bichat na literatura varia de 2mm a 50mm de diâmetro. A técnica do retalho pediculado de Bichat também tem limitações em grandes defeitos, pois seu fechamento requer a tração de uma maior porção do tecido, o que aumenta a probabilidade de complicações pós-operatórias como a depressão estética da bochecha. Alkan et al.5 relataram o fechamento bem sucedido de defeitos ósseos de até 50 x 30 mm. De forma semelhante, Rapidis et al.6 recomendaram limitar o uso desse retalho para defeitos menores que 40 x 40 mm de extensão2.
O sucesso da técnica de retalho da gordura bucal tem sido atribuído ao seu vasto suprimento vascular, à proximidade do leito receptor, à presença de células-tronco, ao seu peso quase constante para todos os indivíduos, além da facilidade de acesso cirúrgico e do baixo índice de complicações. Alkan et al.5 definiram o seu critério de sucesso: epitelização completa do enxerto; ausência de infecção do enxerto, fístula ou deficiência do contorno facial7.
O prejuízo estético causado pela assimetria facial é óbvio e causa problemas sociais e psicológicos. A introdução de projetos cirúrgicos tridimensionais utilizando varreduras tomográficas computadorizadas tem ajudado a melhorar o resultado cirúrgico para os pacientes com assimetria facial. A transferência autóloga de gordura é uma técnica que tem sido utilizada para corrigir deficiências de tecidos moles faciais com resultados duradouros.
Esse conceito pode ser usado para otimizar os resultados pós- operatórios na bichectomia. O enxerto de gordura autóloga é prontamente disponível, barato, biocompatível, maleável, e pode ser facilmente adquirido com um procedimento minimamente invasivo. A técnica de transferência autóloga de gordura é simples e tem complicações mínimas. Embora a sobrecorreção seja realizada por muitos cirurgiões para compensar reabsorção, sua necessidade e segurança têm embasamento científico8.
Compreender a distribuição da gordura facial e suas mudanças de acordo com a idade é essencial para obter o rejuvenescimento facial. Vários estudos prévios demonstraram que a gordura facial é altamente compartimentada. Os compartimentos de gordura faciais são independentes formando unidades anatômicas distintas. No entanto, o processo de envelhecimento facial é mal compreendido.
Não está claro se os compartimentos ganham ou perdem volume ou se eles mudam sua forma ao longo do tempo. Se pudéssemos determinar o tamanho fisiológico e a forma de cada compartimento de gordura facial, incluindo suas mudanças dependentes da idade, poderíamos redistribuir a gordura de cada compartimento de forma fisiológica e simular a distribuição da gordura facial na juventude9.
A ultrassonografia mostrou ser uma ferramenta eficaz para melhorar a diagnóstico e decisão clínica, evitando cirurgias desnecessárias e diminuindo as expectativas irreais dos pacientes de acordo com Jaeger et al.4. Em casos de assimetria entre as gorduras de Bichat, a dúvida quanto à indicação da cirurgia persiste, pois existe o risco de assimetria no pós-operatório.
Além disso, quando o volume da estrutura é pequeno o cirurgião pode discutir com o paciente a respeito dos resultados sutis que provavelmente ocorrerão. Outras ferramentas como tomografia computadorizada e ressonância nuclear magnética podem ser usadas para determinar o volume da gordura bucal, mas considerando as desvantagens da tomografia (radiação ionizante e agentes de contraste) e ressonância magnética (redução da disponibilidade, exame prolongado e alto custo), a ultrassonografia é a melhor escolha para a avaliação do volume da gordura de Bichat4.
Em nossa experiência, notamos que a manobra bidigital é suficiente para indicar ou contraindicar o procedimento e que os exames de imagem só devem ser realizados quando surgirem dívidas quanto ao diagnóstico, visto que esses recursos podem aumentar sobremaneira o custo do procedimento.
CONCLUSÃO
Concluímos que o procedimento de retirada de porções das gorduras de Bichat (bichectomia ou bichatectomia) é seguro, desde que sejam observados os detalhes anatômicos de referência. Pode oferecer maior harmonia entre os três terços da face, promovendo o afilamento do terço inferomedial, o que torna o aspecto do rosto mais triangular e elegante.
O sucesso dos resultados depende de uma indicação precisa para o procedimento. Por isso, nem todos os pacientes são candidatos à cirurgia, visto que muitos apresentam hipertrofia dos músculos masseter e pouco ou nenhum excesso das gorduras de Bichat. Por apresentar um resultado sutil, é importante estabelecer diálogo adequado com o paciente a fim de evitar idealização do resultado.
COLABORAÇÕES
|
CADCF |
Análise e/ou interpretação dos dados; aprovação final do manuscrito; coleta de dados; conceitualização; concepção e desenho do estudo; gerenciamento de recursos; gerenciamento do projeto; investigação; metodologia; realização das operações e/ ou experimentos; redação - preparação do original; redação - revisão e edição; supervisão; validação; visualização. |
|
RCSD |
Análise e/ou interpretação dos dados; coleta de dados; investigação; realização das operações e/ou experimentos; redação - preparação do original; redação - revisão e edição. |
|
ACC |
Coleta de dados; realização das operações e/ ou experimentos; redação - preparação do original. |
|
JCD |
Conceitualização. |
|
RSCC |
Coleta de Dados. |
|
LDPB |
Coleta de Dados. |
REFERÊNCIAS
1. Ahari UZ, Eslami H, Falsafi P, Bahramian A, Maleki S. The Buccal Fat Pad: Importance And Function. J Dent Med Sci. 2016;15(6):79-81.
2. Alonso-González R, Peñarrocha-Diago M, Peñarrocha-Oltra D, Aloy-Prósper A, Camacho-Alonso F, Peñarrocha-Diago M. Closure of oroantral communications with Bichat´s buccal fat pad. Level of patient satisfaction. J Clin Exp Dent. 2015;7(1):e28-33.
3. Stevao ELL. Bichectomy or Bichatectomy - A Small and Simple Intraoral Surgical Procedure with Great Facial Results. Adv Dent Oral Health. 2015;1(1):1-4.
4. Jaeger F, Castro CHBC, Pinheiro GM, Souza ACRA, Mazzoni Junior GT, Mesquita RA, et al. A novel preoperative ultrasonography protocol for prediction of bichectomy procedure. Arq Bras Odontol. 2016;12(2):7-12.
5. Alkan A, Dolanmaz D, Uzun E, Erdem E. The reconstruction of oral defects with buccal fat pad. Swiss Med Wkly. 2003;133(33-34):465-70.
6. Rapidis AD, Alexandridis CA, Eleftheriadis E, Angelopoulos AP. The use of the buccal fat pad for reconstruction of oral defects: review of the literature and report of 15 cases. J Oral Maxillofac Surg. 2000;58(2):158-63.
7. Peñarrocha-Oltra D, Alonso-González R, Pellicer-Chover H, Aloy-Prósper A, Peñarrocha-Diago M. Closure of oroantral communication with buccal fat pad after removing bilateral failed zygomatic implants: A case report and 6-month follow-up. J Clin Exp Dent. 2015;7(1):e159-62.
8. Wang YC, Wallace CG, Pai BC, Chen HL, Lee YT, Hsiao YC, et al. Orthognathic Surgery with Simultaneous Autologous Fat Transfer for Correction of Facial Asymmetry. Plast Reconstr Surg. 2017;139(3):693-700. DOI: http://dx.doi.org/10.1097/PRS.0000000000003113
9. Gierloff M, Stöhring C, Buder T, Gassling V, Açil Y, Wiltfang J. Aging changes of the midfacial fat compartments: a computed tomographic study. Plast Reconstr Surg. 2012;129(1):263-73. PMID: 21915077 DOI: http://dx.doi.org/10.1097/PRS.0b013e3182362b96
1. Clínica Costa Daher, Cirurgia Plástica,
Brasília, DF, Brasil.
Autor correspondente: Cesar Augusto Daher Ceva Faria, SGAS 611, Lt. 74, Bloco 2, Salas 132 a 134 - Asa Sul, Brasília, DF, Brasil, CEP 70200-700. E-mail: cesardaher@costadaher.com.be
Artigo submetido: 9/8/2018.
Artigo aceito: 11/11/2018.
Conflitos de interesse: não há.










 Read in Portuguese
Read in Portuguese
 Read in English
Read in English
 PDF PT
PDF PT
 Print
Print
 Send this article by email
Send this article by email
 How to Cite
How to Cite
 Mendeley
Mendeley
 Pocket
Pocket
 Twitter
Twitter