

Original Article - Year 2017 - Volume 32 -
Comparação da ocorrência de seroma entre as técnicas de abdominoplastia convencional e em âncora nos pacientes pós-bariátricos
Comparison of the rate of seroma between conventional and inverted T abdominoplasty in post-bariatric patients
RESUMO
INTRODUÇÃO: As primeiras descrições de abdominoplastias remontam do início do século XX, sendo pouco modificadas no decorrer do tempo. Porém, somente nas últimas três décadas, devido à popularidade da cirurgia bariátrica, houve grandes avanços e inovações na técnica. Com esse paciente peculiar, notamos uma maior incidência de complicações, dentre elas o seroma. O objetivo é avaliar e comparar a ocorrência de seroma entre duas técnicas de abdominoplastia, convencional e em âncora, nos pacientes pós-bariátricos.
MÉTODOS: Estudo retrospectivo, de um único cirurgião, na qual 30 pacientes com história de cirurgia bariátrica e IMC (Índice de Massa Corporal) menor que 30 foram submetidas à abdominoplastia, entre o período de fevereiro de 2009 a março de 2015, sendo 15 pacientes operadas pela técnica convencional (Grupo convencional) e 15 pela técnica em âncora (Grupo em âncora). No seguimento clínico pós-operatório, foi investigada a ocorrência de seroma e outras complicações.
RESULTADO: Foram estudadas 30 pacientes do sexo feminino com idade média de 36 anos, peso médio de 70 Kg e IMC médio de 25 Kg/m2, sem diferenças significativas entre os grupos. A ocorrência global de seroma no estudo foi de 23%. Foi observado uma diferença estatisticamente significante (p = 0,04) entre os grupos convencional, seis pacientes (40%), em relação ao grupo em âncora, um paciente (6,7%). Foi observada a ocorrência de deiscência, sem diferença significativa entre os grupos.
CONCLUSÃO: A incidência de seroma foi maior naquelas pacientes submetidas à abdominoplastia convencional em relação à abdominoplastia em âncora.
Palavras-chave: Seroma; Abdominoplastia; Abdominoplastia/efeitos adversos; Cirurgia bariátrica.
ABSTRACT
INTRODUCTION: The earliest descriptions of abdominoplasties date back to the early 20th century and have been unchanged over time. However, only within the last three decades have there been major advances and innovations in the technique, largely because of the rising popularity of bariatric surgery. In certain patients, we observed a higher incidence of complications, including seroma development. The objective is to evaluate and compare the incidence of seroma between two abdominoplasty techniques, conventional and inverted T, in post-bariatric patients.
METHODS: We retrospectively analyzed the records of 30 patients with a history of bariatric surgery and body mass index (BMI) less than 30 who underwent abdominoplasty by a single surgeon between February 2009 and March 2015. Of these, 15 patients were treated by the conventional technique (conventional group), while the other 15 patients were treated by the inverted T technique (Inverted T group). During the postoperative clinical follow-up, the occurrence of seroma and other complications was assessed.
RESULTS: Thirty female patients with a mean age of 36 years, mean weight of 70 kg and a mean BMI of 25 kg/m2, without significant differences between groups, were studied. The overall occurrence of seroma in the study was 23%. A statistically significant difference (p = 0.04) was observed between the conventional group, in which six patients (40%) developed seroma, compared to the anchor group, in which one patient (6.7%) developed seroma. Dehiscence was observed, with no significant difference in occurrence between the two groups.
CONCLUSION: The incidence of seroma was higher in patients who underwent conventional abdominoplasty compared to those who underwent inverted T abdominoplasty.
Keywords: Seroma; Abdominoplasty; Abdominoplasty/adverse effects; Bariatric surgery.
Os procedimentos para melhora do contorno corporal do abdome remontam ao início do século XX, consistindo na dermolipectomia do panículo adiposo do abdome em avental. Nessas cirurgias, eram realizados apenas a remoção do excesso de pele e gordura subjacente, sendo dada pouca importância aos princípios estéticos.
Já na metade do século, os progressos nas técnicas da abdominoplastia consistiam em melhorar o posicionamento da cicatriz, a plicatura da parede abdominal e a transposição do umbigo.
Com a introdução da cirurgia bariátrica entre as décadas de 70 e 80 pelo cirurgião brasileiro Salomão Chaib e o americano Edward Mason1, abriu-se um novo leque na Cirurgia Plástica: o tratamento cirúrgico daqueles pacientes com muita flacidez decorrente de grandes perdas ponderais. A abdominoplastia em âncora para os pacientes pós-bariátricos foi descrita por Joffe, seguida por Matory e Soundararajan2.
Nos anos 80, surgiu a lipoaspiração descrita por Illouz. Por muito tempo, a combinação entre abdominoplastia com lipoaspiração era proibitiva ou indicada com cautela, devido ao alto risco de necrose do retalho abdominal. A partir do ano 2000, um novo conceito de abdominoplastia surgiu devido a uma melhor compreensão da anatomia neurovascular, com preservação dos feixes perfurantes do músculo reto abdominal, e melhora na técnica cirúrgica, com descolamento tunelizado supraumbilical e uso de cânulas de menor diâmetro. Isso tornou a lipoabdominoplastia uma excelente técnica para remodelação e aperfeiçoamento do contorno corporal3,4.
Obesidade e Cirurgia Bariátrica
A obesidade é atualmente considerada um problema de saúde pública. Trata-se de uma doença multifatorial com proporções epidêmicas: 52,5% dos brasileiros estão acima do peso, de acordo com dados do Ministério da Saúde5. Já são cerca de 30 milhões de pessoas obesas, sendo 10% delas consideradas obesas mórbidas1. Com o aumento dessa entidade, cresceu também o número de cirurgias bariátricas.
Somente no ano de 2014 foram 88 mil procedimentos e, consequentemente, houve um incremento na procura pela Cirurgia Plástica para tratar os excessos cutâneos decorrentes da flacidez da grande perda ponderal. Deste modo, é de suma importância que o cirurgião plástico esteja familiarizado e reconheça todos os problemas biopsicossociais que todo esse processo envolve. Como muito bem explana o Dr. Alfredo Donnabella, regente do capítulo de cirurgia plástica pós-bariátrica da SBCP:
"O paciente pós-bariátrico é um desafio constante. Conhecer o comportamento do organismo deste paciente e suas limitações é muito importante para criar expectativas reais quanto aos resultados possíveis. É importante salientar que o ex-obeso sofreu muito até chegar ao consultório do Cirurgião Plástico, foi discriminado, foi cobrado como "sem vergonha" por ter dificuldade para emagrecer e lutou muito com sua autoestima. O Cirurgião Plástico deve receber este paciente com uma visão de quem pede ajuda para terminar o processo de construção de um novo corpo, e porque não dizer da alma também, que se iniciou com a cirurgia bariátrica"5.
Deve-se reconhecer que os indivíduos que os submeteram à gastroplastia e apresentam flacidez decorrente da perda de peso são pacientes peculiares, que vêm acompanhados de um certo grau de anemia e desnutrição e muitas vezes com excesso cutâneo que são desafiadores cirurgicamente. Com isso, novas técnicas e inovações foram aprimoradas na abdominoplastia.
Abdominoplastia nos Dias Atuais
Segundo uma pesquisa global da ISAPS (International Society of Aesthetic Plastic Surgery), a abdominoplastia aparece como o 6º procedimento cirúrgico mais realizado do mundo, com um total de 682.568 (7,1% no total), em 2014. No Brasil, é informado como o 4º procedimento mais realizado com 121.884, atrás apenas de lipoaspiração, mamoplastia de aumento e cirurgia das pálpebras6.
Porém, se levarmos em conta apenas os pacientes pós-bariátricos, a dermolipectomia abdominal é o procedimento mais realizado, sendo realizado em quase todos os casos no sexo feminino. Chama a atenção a prevalência de homens submetidos à cirurgia bariátrica e que se candidatam a abdominoplastia, em torno de 20%7.
As abdominoplastias podem ser divididas em quatro grupos básicos:
1. Abdominoplastia pubiana transversal baixa, conhecida como padrão, convencional ou clássica;
2. Abdominoplastia xifopúbica com compensação transversal pubiana, com cicatriz resultante em T invertido, também conhecida como flor-de-lis ou em âncora;
3. Miniabdominoplastias ampliada e não ampliada, com incisão tipo Pfannestiel alongada;
4. Abdominoplastia reversa8.
Complicações da Abdominoplastia
Complicações significantes ainda ocorrem nas abdominoplastias, e sua taxa é extremamente variada, podendo oscilar entre 4 a 80% em diferentes séries. Isto é devido à grande variação de técnicas, de procedimentos associados, ao biotipo do paciente e presença de doenças associadas.
As complicações mais frequentes, segundo uma revisão de 354 artigos, foram seroma, necrose, hematoma, infecção e tromboembolismo venoso. A ocorrência de seroma é uma das complicações mais frequentes, variando entre 1% a 57%, sendo aceito como padrão pela maioria dos autores como 10%. Cerca de 1/3 dos artigos abordando complicações em abdominoplastias, abordam o seroma como único tema9.
Seroma
O seroma é uma coleção fluida serosa, formado por um exsudato, em áreas de grande descolamento e espaço "morto", que pode ser detectado clinicamente ou por meio de exames de imagens, como a ultrassonografia. Sua composição é predominantemente de neutrófilos e alta concentração de proteínas10. A fisiopatologia ainda é incerta, havendo diversas teorias que postulam, dentre outras, a ruptura de vasos e canais linfáticos, o espaço morto criado, as forças de cisalhamento entre o retalho e a fáscia muscular e a liberação de mediadores inflamatórios.
Os fatores predisponentes são índice de massa corporal (IMC), o plano de descolamento do retalho e a combinação com lipoaspiração ou outros procedimentos. Usualmente, é um fenômeno autolimitado, contudo, pode ser persistente, e por vezes levar a um encapsulamento da coleção. O quadro clínico manifesta-se com dor local e abaulamento fluido, comumente observado nos segmentos inferiores do abdome.
Em geral, a formação do seroma está relacionada à falta de adesão entre o retalho e o tecido subjacente, agravado pelas forças de cisalhamento aos movimentos. Na abdominoplastia tradicional, o retalho é descolado justa-aponeurótico, seccionando muitos vasos linfáticos. É proposto que, nesse tipo de técnica, a gordura subjacente do retalho abdominal não adere bem à superfície da aponeurose, o que levaria à formação do seroma. Para contornar esse problema, muitos autores propõem o uso de sutura de adesão (pontos de Baroudi)11, sutura de tensão progressiva (pontos de Pollock)12 e/ou preservação da fáscia de Scarpa (técnica de Saldanha)4.
Outro ponto a ser observado é que qualquer fator que aumente o processo inflamatório pós-operatório pode aumentar a chance de seroma; e minimizar cada um desses processos torna-se um importante alicerce na sua prevenção. Ou seja, a utilização do eletrocautério com parcimônia, evitando o dano térmico, uma meticulosa hemostasia, a manipulação cuidadosa do retalho e a diminuição do tempo cirúrgico.9
OBJETIVO
Avaliar e comparar a ocorrência de seroma entre duas técnicas de abdominoplastias, convencional e em âncora, nos pacientes pós-bariátricos.
MÉTODOS
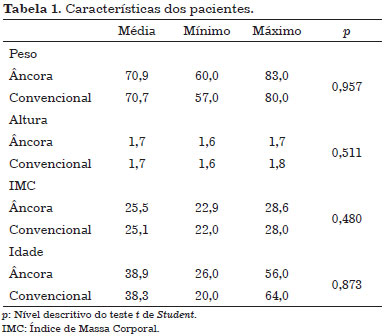
Foram selecionados, retrospectivamente, os pacientes consecutivamente operados entre os meses de fevereiro de 2009 a março de 2015, no Hospital da Cruz Vermelha Brasileira, em São Paulo, SP. No total foram englobadas no estudo 30 pacientes, sendo que em 15 foram realizadas a abdominoplastia convencional e nas outras 15 a abdominoplastia em âncora. As pacientes assinaram o Termo de Consentimento Livre e Esclarecido e o trabalho seguiu os Princípios de Helsinque. Na Tabela 1 são descritas as características dos pacientes.
Todos os dados, procedimentos cirúrgicos e cuidados pós-operatórios foram realizados pelo mesmo cirurgião (L.S.S.).
Um termo de consentimento informado foi obtido de todas as pacientes antes da sua inclusão no estudo, e o anonimato lhes foi assegurado. As informações coletadas dos pacientes foram idade, peso, altura, IMC, doenças associadas, história de tabagismo, tempo de dreno, tempo de seguimento, ocorrência de seroma, deiscência e outras complicações.
Os critérios de inclusão foram: pacientes que procuraram o nosso serviço para melhora do contorno corporal abdominal, IMC menor ou igual a 30 kg/m2 e cirurgia bariátrica prévia por videolaparoscopia ou aberta. Os critérios de exclusão foram: presença de comorbidades, tais como diabetes, desnutrição e anemia, IMC maior que 30 kg/m2, lipoaspiração ou cirurgia abdominal prévia com exceção da bariátrica e cesárea, tabagismo, procedimentos cirúrgicos associados, como por exemplo, a lipoaspiração, e recusa em participar do estudo. Os pacientes excluídos foram 58. A taxa de inclusão foi de 34%.
As pacientes foram divididas em dois grupos: Grupo convencional, em que foi realizada a abdominoplastia convencional, e Grupo âncora, no qual foi abordado pela abdominoplastia em âncora.
A decisão para utilização de cada técnica foi individualizada conforme o comprometimento do contorno corporal de cada paciente. Pacientes que apresentavam flacidez abdominal infraumbilical foram submetidas à abdominoplastia convencional. Aquelas com importante excedente de tecido dermoadiposo, inclusive no vetor lateral, foram submetidas à abdominoplastia em âncora.
Análise Estatística
Trata-se de um estudo retrospectivo, analítico descritivo, com amostra de conveniência validada para se obter significância estatística.
Inicialmente, os dados foram analisados descritivamente. Para as variáveis categóricas, foram apresentadas frequências absolutas e relativas e, para as variáveis numéricas, medidas-resumo (média, quartis, mínimo, máximo e desvio padrão).
As comparações de médias entre dois grupos foram realizadas utilizando-se o teste t de Student, que apresenta como um dos pressupostos a normalidade nos dados, a qual foi verificada empregando-se o teste de Kolmogorov-Smirnov.
As existências de associações entre tipo de cirurgia e eventos adversos foram verificadas utilizando-se o teste exato de Fisher devido ao tamanho da amostra*. Considerando-se que a cirurgia do tipo âncora produz resultados superiores, adotou-se testes unilaterais.
Para todos os testes estatísticos, foi utilizado um nível de significância de 5%. O software estatístico utilizado para a análise foi o SPSS 20.0.
Pré-operatório
A paciente que procurou o ambulatório foi submetida a criteriosa anamnese e exame físico para se avaliar a indicação cirúrgica. Exigiu-se um mínimo de 6 meses de estabilização ponderal e liberação da equipe de cirurgia bariátrica. Examinada à procura de hérnias ou outras cicatrizes que pudessem comprometer a tática cirúrgica e o resultado.
Os exames laboratoriais de rotina incluíam hemograma, função renal, eletrólitos, glicemia de jejum e proteínas totais e frações. A presença de anemia, desnutrição ou outra alteração, contraindicava a cirurgia naquele momento e a paciente era encaminhada para as respectivas especialidades.
Foi solicitado eletrocardiograma de repouso e radiografia de tórax de rotina. O ecocardiograma com Doppler, em pacientes acima de 60 anos.
A avaliação da parede abdominal a procura de hérnias era complementada com a realização de ultrassonografia.
A paciente era esclarecida sobre o procedimento cirúrgico, bem como as possíveis complicações, a anestesia e os cuidados de pós-operatório. Um Termo de Consentimento Livre e Esclarecido sobre o procedimento foi lido e assinado por todas as pacientes.
No dia da cirurgia, era submetida à sessão de fotografias de frente, perfil e semiperfil.
A paciente era marcada em posição ortostática. A marcação da incisão horizontal era posicionada em 6 a 7 cm da rima vulvar, com uma linha transversa suprapúbica de 12 cm, e as extensões oblíquas seguindo a prega natural até a linha axilar anterior. Na técnica em âncora, o triângulo vertical tem seu vértice marcado 2 cm abaixo do xifoide e a largura do triângulo era determinada pela palpação bimanual por todo o segmento vertical. A base dos retalhos laterais não ultrapassava superiormente a altura da cicatriz umbilical.
Em todas as pacientes foi realizada antibioticoprofilaxia na indução anestésica com 2 g de cefazolina. A profilaxia de trombose venosa foi feita com uso de meia elástica antitrombótica, compressor pneumático intermitente, deambulação precoce e uso de Enoxaparina 40 mg/dia, por 5 dias
Em todos os casos foi adotada anestesia peridural com sedação.
Técnica operatória: convencional (Figura 1)
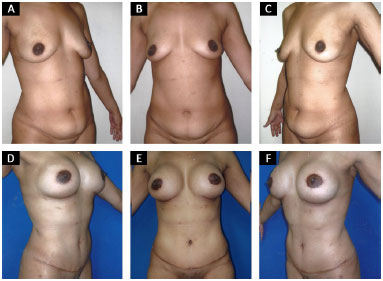
Figura 1. Abdominoplastia convencional. A, B e C: Pré-operatório; D, E e F: Pós-operatório de 6 meses.
O descolamento do retalho foi realizado em plano supra-aponeurótico com eletrocautério, com tunelização epigástrica supraumbilical. Realizada plicatura da diástase do músculo reto abdominal em plano único com sutura interrompida e invertida em "X" com fio inabsorvível de mononáilon 2-0.
Após a paciente ser colocada em posição semifletida, o excesso do retalho dermogorduroso era excisado. Realizados pontos de adesão entre a fáscia do retalho e a aponeurose, sendo três supraumbilicais e quatro infraumbilicais (dois de cada lado). Locados dois drenos de sucção de 4,8 mm com saída em púbis, conectados a reservatório único. Realizada a sutura por planos: subcutâneo, subdérmico e intradérmico. Em seguida, era realizada a transposição do umbigo.
Técnica operatória: em âncora (Figura 2 a 7)
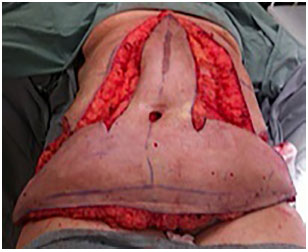
Figura 2. Intraoperatório de abdominoplastia em âncora.
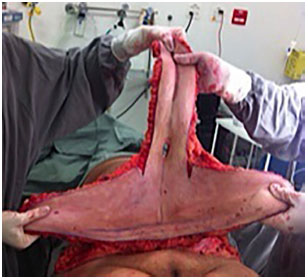
Figura 3. Intraoperatório de abdominoplastia em âncora.
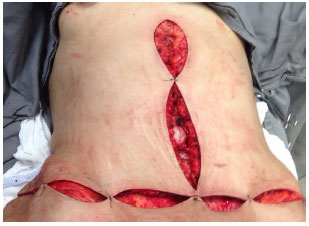
Figura 4. Intraoperatório de abdominoplastia em âncora.
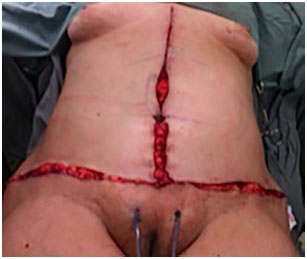
Figura 5. Intraoperatório de abdominoplastia em âncora.
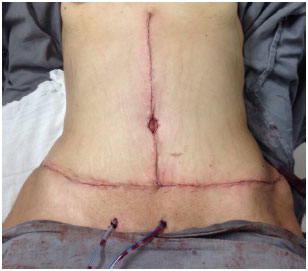
Figura 6. Intraoperatório de abdominoplastia em âncora.
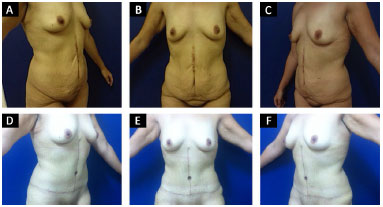
Figura 7. Abdominoplastia em âncora. Acima: pré-operatório. Abaixo: pósoperatório de 6 meses.
A peça é toda excisada conforme a marcação prévia para ser removida em monobloco, em plano supra-aponeurótico com eletrocautério, mínimo descolamento dos retalhos remanescentes. Realizada a plicatura da diástase do músculo reto abdominal em plano único com sutura interrompida e invertida em "X" com fio inabsorvível de mononáilon 2-0. Realiza-se a fixação do pedículo umbilical à aponeurose.
A paciente então é colocada em posição semifletida. Realizados pontos de adesão entre a fáscia do retalho e a aponeurose, sendo três supraumbilicais e quatro infraumbilicais (dois de cada lado). Colocados dois drenos de sucção de 4,8 mm com saída em púbis, conectados a reservatório único. Sucedido então com a sutura por planos: subcutâneo, subdérmico e intradérmico. O pedículo umbilical foi mantido e transposto entre os retalhos.
Cuidados pós-operatórios
Os pacientes foram mantidos internados até o dia seguinte, em posição semissentada de Fowler, com sonda vesical de demora, meia elástica e compressão pneumática das panturrilhas. A alta foi dada após deambulação e micção espontânea, sendo mantido o curativo, a cinta modeladora e o dreno de sucção.
As orientações básicas de alta eram: manter sempre com a cinta modeladora compressiva, aumentar a ingesta hídrica, estimular a deambulação, deitar em posição de Fowler, andar levemente encurvada, evitar esforço físico e esvaziar o dreno diariamente de 4/4h. Mantida antibioticoprofilaxia com cefadroxila 1g/dia por 7 dias.
As visitas-padrão no consultório foram realizadas no 3º, 7º, 14º e 30º dia de pós-operatório, ou antes, se fosse julgado necessário.
Os drenos eram retirados no 7º dia, independentemente do débito que este apresentava.
A avaliação clínica compreendia a inspeção, percussão e palpação à procura de sinais de infecção, necrose, deiscência e seroma. Na suspeita clínica de seroma, a paciente era deixada em posição sentada, sendo realizada a palpação e percussão. Se houvesse abaulamento ou o sinal do piparote, era realizada a punção com seringa de 20 mL e agulha 40x12 (18G) para verificação e possível aspiração.
RESULTADOS
Foram analisadas as informações de 30 mulheres, com média de idade de 38,6 anos (DP** = 10 anos), sendo observada uma idade mínima de 20 anos e máxima de 64 anos. A mediana das idades foi de 36 anos. Metade das mulheres foram submetidas à cirurgia padrão e as demais, ao do tipo âncora.
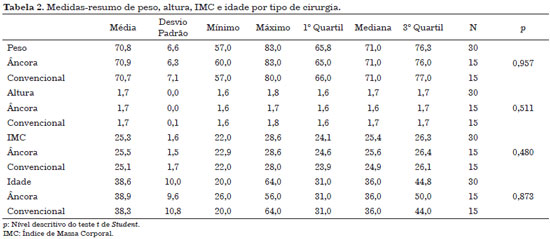
Pode-se observar que as características dos dois grupos, convencional e em âncora, são semelhantes. De acordo com a tabela 2, não se verificaram diferenças estatísticas em relação às médias de peso (p = 0,957), altura (p = 0,511), IMC (p = 0,480) e idade (p = 0,873) por tipo de cirurgia.
No total, observou-se a ocorrência de seroma em sete (23,3%) das 30 pacientes operadas (Figura 8). Entre aquelas submetidas à abdominoplastia convencional, seis (40%) apresentaram seroma clinicamente detectado. Já em relação às pacientes abordadas pela técnica em âncora, apenas uma (6,7%) apresentou seroma. Essa diferença foi estatisticamente significante (p = 0,040).
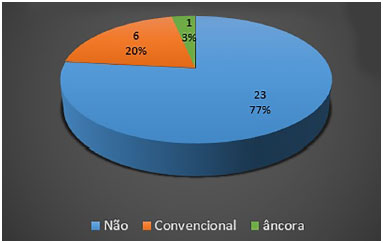
Figura 8. Frequência global de seroma no estudo.
Outro dado presente e analisado foi a presença de deiscências nas diferentes técnicas (Figura 9). A frequência global de deiscência anotada foi de quatro das 30 pacientes, ou seja, 13,3% dos casos. Observa-se que houve maior frequência de deiscência no grupo convencional, três pacientes (20%), em relação ao grupo em âncora, uma paciente (6,7%), contudo, essa diferença não foi significante (p = 0,299).
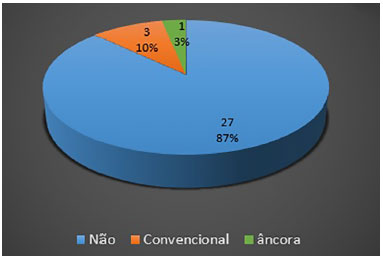
Figura 9. Frequência global de deiscência no estudo.
A tabela 3 e a figura 10 ilustram a distribuição dos pacientes, segundo a frequência de seromas e deiscências.
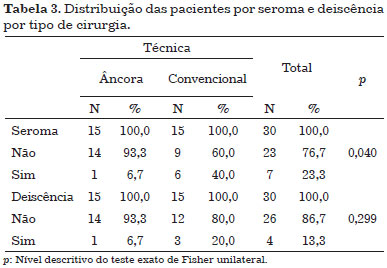
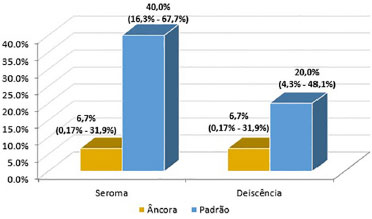
Figura 10. Porcentagem de seroma e deiscência e respectivos intervalos de confiança de 95% por tipo de cirurgia.
Todas as pacientes que apresentaram seroma, foram submetidas à drenagem percutânea, não havendo mais presença de fluido após o 30º dia de pós-operatório.
Não foram observados casos de infecção, hematoma, tromboembolismo venoso ou outras complicações nessa casuística.
DISCUSSÃO
A ocorrência de seroma é a complicação mais frequente observada no pós-operatório das abdominoplastias. Sua incidência na literatura é bastante variada, de 4 a 80%8, e um dos fatores que contribuem para essa discrepância é o próprio conceito de seroma. Alguns autores caracterizam o seroma como aquela coleção que é relevante clinicamente13 (como apresentado no presente estudo), outros caracterizam como a coleção serosa que necessita de punções repetitivas14,15, e ainda aqueles autores que consideram a detecção de coleção fluida no pós-operatório à ultrassonografia16.
Outro fator que pode influenciar na incidência da ocorrência de seroma é a técnica cirúrgica adotada. Muitos trabalhos postulam que o uso de pontos de adesão, como inicialmente descrito por Baroudi e Ferreira11, ou ainda a sutura de tensão progressiva, descrita por Pollock e Pollock12, podem reduzir drasticamente a incidência de seromas. Baroudi descreveu 10 casos de abdominoplastia com pontos de adesão e sem drenos, não havendo nenhum caso de seroma.
Essa diminuição da incidência foi reproduzida em outros trabalhos e na prática clínica7-9,17. Pollock publicou uma série de casos utilizando sua técnica em 597 pacientes, em que apenas um caso apresentou seroma. No presente estudo, também foram utilizados os pontos de adesão, em número de sete, três supraumbilicais e quatro nas fossas ilíacas, com grande diminuição nos casos de seroma, principalmente na região supraumbilical.
A preservação da fáscia de Scarpa também é pauta de muitos artigos após os trabalhos de Saldanha mostrarem a realização de lipoabdominoplastia com drástica redução no número de seromas (de 60% para 0,4%, p < 0,00001)18. Outros trabalhos como Costa-Ferreira et al.19, Koller e Hinthinger20, Wulkan e Hurwitz21 também mostraram resultados com diminuição do débito do dreno e a formação de seroma.
Segundo o trabalho realizado por Martino et al.16, que faz uma análise da evolução natural do seroma no seguimento após abdominoplastias com o uso da ultrassonografia, verificou-se que o pico de incidência do seroma foi no 11º dia de pós-operatório, com 38,1% dos casos, diminuindo progressivamente até 19% no 32º dia. Foi observado, também, que, em sua maioria, localizavam-se na fossa ilíaca direita, diferença esta significativa. No nosso estudo, também observamos maior incidência até a segunda semana de pós-operatório, não sendo diagnosticado seroma em nenhum outro paciente após 30 dias da cirurgia.
No presente estudo, não tivemos oportunidade de arrolar nenhum paciente do sexo masculino (critérios de exclusão), porém, isso traduziu em uma maior uniformidade dos grupos comparados. Pois, segundo a colaboração de Canan Junior7, as complicações de seroma e hematoma foram significantemente maiores nos homens. Isso se deve à maior tendência ao sangramento, à maior perda ponderal, ao maior peso no momento da cirurgia e às questões hormonais na coagulação.
Na única casuística encontrada na literatura que comparou as duas técnicas de abdominoplastia, convencional e em âncora, Canan Junior7 não encontrou diferenças significativas em relação à seroma (p = 0,146), hematoma (p = 0,702) e infecção (p = 1). Nesse mesmo trabalho, é interessante observar a evolução da técnica cirúrgica seguindo uma curva natural de aprendizado, segundo o autor, com o uso cada vez maior de pontos de adesão e culminando na não utilização de drenos.
Em uma casuística de 39 pacientes, Cortes et al.22 verificaram incidência de 53% de seroma nas abdominoplastias em âncora em ex-obesos, que foram mais verificados em pacientes com IMC alto. Cavalcante23, analisando 23 abdominoplastias após perda de peso maciça, também verificou essa associação entre o número de complicações e o IMC no ato cirúrgico, sendo mais significativo em pacientes com IMC pré-abdominoplastia maior que 35. Sua taxa de seroma foi de 30%. Tardelli et al.24 apresentaram uma nova padronização cirúrgica para abdominoplastia em âncora pós-gastroplastia, na qual incluíram 67 pacientes, tendo sido verificada uma taxa de seroma de 26,9%.
A literatura sobre a prevenção do seroma ainda é escassa de trabalhos com grande poder estatístico, ou seja, multicêntricos, randomizados e duplo cego com uma boa amostragem. Ou com nível de evidência que auxiliem a ditar as regras na padronização cirúrgica. Porém, com o auxílio da tecnologia e globalização, a Cirurgia Plástica e a abdominoplastia ainda podem experimentar grandes avanços.
CONCLUSÃO
A incidência de seroma foi maior naquelas pacientes submetidas à abdominoplastia convencional em relação à abdominoplastia em âncora.
COLABORAÇÕES
LSS Análise e/ou interpretação dos dados; aprovação final do manuscrito; concepção e desenho do estudo; realização das operações e/ou experimentos; redação do manuscrito ou revisão crítica de seu conteúdo.
MNH Análise e/ou interpretação dos dados; aprovação final do manuscrito; redação do manuscrito ou revisão crítica de seu conteúdo.
EMCB Aprovação final do manuscrito; redação do manuscrito ou revisão crítica de seu conteúdo.
REFERÊNCIAS
1. Sociedade Brasileira de Cirurgia Bariátrica e Metabólica. Obesidade - prevenção e tratamento. [acesso 2015 Jul 21]. Disponível em: http://www.sbcbm.org.br/wordpress/obesidade/prevencao
2. Cortes JES, Oliveira DPO, Sperli A. Abdominoplastias em âncora em pacientes ex-obesos. Rev Bras Cir Plast. 2009;24(1):57-63.
3. Aly A. Abdominoplastia e contorno corporal circunferencial do tronco inferior. In: Thorne CE, ed. Grabb e Smith Cirurgia Plástica. 6ª ed. Rio de Janeiro; Guanabara Koogan; 2009. p. 528-36.
4. Saldanha O, Federico R, Doi M. Lipoabdominoplastia: Técnica de Saldanha. In: Aston SJ, Steinbrech DS, Walden JL. Cirurgia Plástica estética. Rio de Janeiro: Elsevier; 2011. p. 757-64. DOI: http://dx.doi.org/10.1590/S1983-51752011000200014
5. Sociedade Brasileira de Cirurgia Plástica. Entenda Melhor a Cirurgia Pós-bariátrica. [acesso 2015 Jul 21]. Disponível em: http://www2.cirurgiaplastica.org.br/blog/entenda-melhor-a-cirurgia-plastica-pos-bariatrica/
6. International Society of Aesthetic Plastic Surgery (ISAPS). ISAPS International Survey on Aesthetic/Cosmetic - Procedures Performed in 2014. [acesso 2015 Jul 21]. Disponível em: http://www.isaps.org/Media/Default/global-statistics/2015 ISAPS Results.pdf
7. Canan Junior LW. Abdominoplastia após grandes perdas ponderais: análise crítica de complicações em 130 casos consecutivos. Rev Bras Cir Plást. 2013;28(3):381-8.
8. Boggio RF, Almeida FR, Baroudi R. Pontos de adesão na cirurgia do contorno corporal. Rev Bras Cir Plást. 2011;26(1):121-6. DOI: http://dx.doi.org/10.1590/S1983-51752011000100022
9. Rangaswamy M. Minimising complications in abdominoplasty: An approach based on the root cause analysis and focused preventive steps. Indian J Plast Surg. 2013;46(2):365-76. DOI: http://dx.doi.org/10.4103/0970-0358.118615
10. Andrades P, Prado A. Composition of postabdominoplasty seroma. Aesthetic Plast Surg. 2007;31(5):514-8. DOI: http://dx.doi.org/10.1007/s00266-007-0078-3
11. Baroudi R, Ferreira CA. Seroma: How to avoid it and how to treat it. Aesthetic Surg J. 1998;18(6):439-41. DOI: http://dx.doi.org/10.1016/S1090-820X(98)70073-1
12. Pollock TA, Pollock H. No-drain abdominoplasty with progressive tension suture. Clin Plast Surg. 2010;37(3):515-24. DOI: http://dx.doi.org/10.1016/j.cps.2010.03.004
13. Quaba AA, Conlin S, Quaba O. The no-drain, no-quilt abdominoplasty: a single-surgeon series of 271 patients. Plast Reconstr Surg. 2015;135(3):751-60. PMID: 25719694 DOI: http://dx.doi.org/10.1097/PRS.0000000000001031
14. Hunstad JP, Repta R. Complications. In: Hunstad JP, Repta R. Atlas of Abdominoplasty. Philadelphia: Saunders Elsevier; 2009. p. 229-42.
15. Kim J, Stevenson TR. Abdominoplasty, liposuction of the flanks and obesity: analyzing risk factors for seroma formation. Plast Reconstr Surg. 2006;117(3):773-9. DOI: http://dx.doi.org/10.1097/01.prs.0000200056.57357.3f
16. Di Martino M, Nahas FX, Kimura AK, Sallum N, Ferreira LM. Natural evolution of seroma in abdominoplasty. Plast Reconstr Surg. 2015;135(4):691e-8e. PMID: 25811581 DOI: http://dx.doi.org/10.1097/PRS.0000000000001122
17. Hurvitz KA, Olaya WA, Nguyen A, Wells JH. Evidence-based medicine: Abdominoplasty. Plast Reconstr Surg. 2014;133(5):1214-21. PMID: 24776552
18. Saldanha O, Azevedo SFD, Kuroyanagi FM, Saldanha Filho OR, Saldanha CB. Lipoabdominoplastias. In: Carrerão S. Cirurgia Plástica para a formação do especialista. São Paulo: Atheneu; 2011. p. 951-964. DOI: http://dx.doi.org/10.1590/S1983-51752011000200014
19. Costa-Ferreira A, Rebelo M, Silva A, Vásconez LO, Amarante J. Scarpa fascia preservation during abdominoplasty: randomized clinical study of efficacy and safety. Plast Reconstr Surg. 2013;131(3):644-51. PMID: 23446574 DOI: http://dx.doi.org/10.1097/PRS.0b013e31827c704b
20. Koller M, Hinthinger T. Scarpa fascia or rectus fascia in abdominoplasty flap elevation: a prospective clinical trial. Aesthetic Plast Surg. 2012;36(2):241-3. DOI: http://dx.doi.org/10.1007/s00266-011-9795-8
21. Wulkan M, Hurwitz D. Preservação e suspensão da fáscia de Scarpa na abdominoplastia. Rev Bras Cir Plast. 2010; 25(3):490-8. DOI: http://dx.doi.org/10.1590/S1983-51752010000300016
22. Cortes JES, Oliveira DPO, Sperli A. Abdominoplastias em âncora em pacientes ex-obesos. Rev Bras Cir Plast. 2009; 24(1):57-63.
23. Cavalcante HA. Abdominoplastia após perda de peso maciça: abordagens, técnicas e complicações. Rev Bras Cir Plast. 2010; 25(1):92-9.
24. Tardelli HC, Vilela DB, Schwartzmann GLE, Azevedo M, Mello Júnior AM, Farina Júnior JA. Padronização cirúrgica das abdominoplastias em âncora pós-gastroplastia. Rev Bras Cir Plast. 2010;26(2):266-74. DOI: http://dx.doi.org/10.1590/S1983-51752011000200013
1. Sociedade Brasileira de Cirurgia Plástica, São Paulo, SP, Brasil
2. Hospital da Cruz Vermelha Brasileira, São Paulo, SP, Brasil
Instituição: Hospital da Cruz Vermelha Brasileira, São Paulo, SP, Brasil.
Autor correspondente:
Luciano Sales de Souza
Avenida Moreira Guimarães, 699 - Indianópolis
São Paulo, SP, Brasil CEP 04074-031
E-mail: sales.souza@uol.com.br
Artigo submetido: 12/8/2015.
Artigo aceito: 11/11/2015.
Conflitos de interesse: não há.
* Mais de 20% das caselas de uma tabela de contingência com valores esperados inferiores a 5 casos.
** Desvio Padrão.


 Read in Portuguese
Read in Portuguese
 Read in English
Read in English
 PDF PT
PDF PT
 Print
Print
 Send this article by email
Send this article by email
 How to Cite
How to Cite
 Mendeley
Mendeley
 Pocket
Pocket
 Twitter
Twitter