

Original Article - Year 2016 - Volume 31 -
Abdominoplastia pós cirurgia bariátrica: experiência de 315 casos
Abdominoplasty after bariatric surgery: experience in 315 cases
RESUMO
INTRODUÇÃO: O abdome é considerado área crítica de deformidade do contorno corporal após perda ponderal significativa. Conhecer o perfil dos pacientes submetidos à abdominoplastia pós-cirurgia bariátrica facilita a escolha do tempo ideal e da técnica cirúrgica que visa restaurar este contorno com uma taxa mínima de complicações.
MÉTODOS: Estudo clínico, transversal, descritivo, analítico e retrospectivo com dados de 315 prontuários de pacientes submetidos à dermolipectomia abdominal pós-cirurgia bariátrica de janeiro de 2013 a dezembro de 2014.
RESULTADOS: Foram analisados 265 pacientes do gênero feminino e 50 do gênero masculino, com idade média de 39,9 anos e índice de massa corporal médio de 27,5 Kg/m2 após emagrecimento. O tempo médio de intervalo entre a cirurgia bariátrica e a dermolipectomia foi de 3 anos e 11 meses. A abdominoplastia em âncora foi utilizada em 252 pacientes e em 63 realizou-se abdominoplastia com cicatriz transversal suprapúbica. A taxa de complicações foi de 17,3%, incluindo complicações menores como hematomas, seromas e cicatrizes patológicas e um caso de embolia pulmonar.
CONCLUSÃO: O perfil epidemiológico dos pacientes com deformidade de contorno abdominal pós-cirurgia bariátrica estudados assemelha-se ao apresentado na literatura atual, exceto pela alta hospitalar precoce.
Palavras-chave: Procedimentos cirúrgicos reconstrutivos; Cirurgia bariátrica; Gastroplastia; Abdominoplastia; Obesidade.
ABSTRACT
INTRODUCTION: The abdomen is a critical region and is subjected to body contour deformity after significant weight loss. Knowing the profile of patients who undergo abdominoplasty after bariatric surgery facilitates the choice of the optimal time and surgical technique to restore abdominal contour, which is associated with a minimal rate of complications.
METHODS: A cross-sectional, descriptive, analytical, and retrospective clinical study was performed on medical record data of 315 patients who underwent abdominal dermolipectomy following bariatric surgery from January 2013 to December 2014.
RESULTS: A total of 265 female and 50 male patients were analyzed, with an average age of 39.9 years and an average body mass index of 27.5 kg/m2 after weight loss. The average time interval between bariatric surgery and dermolipectomy was 3 years and 11 months. Anchor abdominoplasty was used in 252 patients, while suprapubic transverse abdominoplasty was performed in 63 patients. The complication rate was 17.3%, including minor complications such as hematomas, seromas, and pathological scars, in addition to one case of pulmonary embolism.
CONCLUSION: The epidemiological profile of patients with deformity of the abdominal contour after bariatric surgery was in agreement with that reported in the current literature, except for earlier hospital discharge in the group studied.
Keywords: Reconstructive surgical procedures; Bariatric surgery; Gastroplasty; Abdominoplasty; Obesity.
A obesidade é considerada uma pandemia, trazendo importantes riscos à saúde populacional1,2. O crescimento do número de indivíduos obesos no mundo gerou, também, aumento no número de pessoas em busca de perda ponderal. Seja por realização de exercícios físicos, reeducação alimentar, terapia medicamentosa e/ou por procedimentos cirúrgicos bariátricos, a perda significativa de peso pode resultar em flacidez de pele e deformidades do contorno corporal1-5.
A resolução publicada pelo Conselho Federal de Medicina em janeiro de 20166 ampliou o número de comorbidades para indicação da cirurgia bariátrica naqueles pacientes com índice de massa corporal (IMC) entre 35 e 40 Kg/m2, fato que tende a aumentar, em alguns anos, a quantidade de pacientes com deformidades de contorno corporal pós-cirúrgica.
O abdome é considerado um dos pontos críticos de deformidade pós-perda ponderal maciça, causando nos pacientes transtornos cotidianos, incluindo dificuldades de higiene pessoal, de interação social no trabalho e até na vida íntima5,7-9.
A busca pela melhora do contorno corporal e pela qualidade de vida desses pacientes levou a um aumento da procura por cirurgiões plásticos2,6,8. Os profissionais devem estar aptos a diagnosticar corretamente essas deformidades e conhecer as diversas alternativas para oferecer tratamento adequado aos seus pacientes1,2,9. Várias técnicas cirúrgicas visam restaurar o contorno abdominal e a escolha da técnica a ser utilizada deve ter como principal foco a melhoria da deformidade individual de cada paciente7,8,10.
Conhecer o perfil dos pacientes com grandes perdas ponderais facilita ao cirurgião plástico um correto diagnóstico clínico, possibilitando tratamentos cirúrgicos mais eficazes.
OBJETIVO
O objetivo deste trabalho é demonstrar o perfil dos pacientes submetidos à dermolipectomia abdominal pós-cirurgia bariátrica em uma experiência de 315 casos.
MÉTODOS
Estudo clínico, transversal, descritivo, analítico e retrospectivo. Foram avaliados 322 prontuários médicos de pacientes submetidos à abdominoplastia após cirurgia bariátrica de janeiro de 2013 a dezembro de 2014, na Clínica de Cirurgia Plástica do Hospital Felício Rocho, Belo Horizonte, MG.
Foram excluídos do estudo quatro prontuários cujos dados encontravam-se incompletos e três prontuários cujos pacientes já possuíam abordagem prévia para o tratamento do contorno abdominal, tornando a cirurgia uma dermolipectomia abdominal secundária. Os pacientes com prontuários utilizados no estudo preencheram o Termo de Consentimento Livre e Esclarecido.
O estudo obteve dados de 315 pacientes submetidos à cirurgia bariátrica prévia há no mínimo um ano e com peso estável há pelo menos três meses. As variáveis estudadas foram: gênero, idade, IMC anterior e posterior à cirurgia bariátrica, intervalo de tempo entre a abordagem bariátrica e a abdominoplastia, via de realização da gastroplastia (laparoscópica ou laparotômica), tempo da alta hospitalar e técnica de abdominoplastia realizada (clássica ou em âncora).
Foram seguidos os princípios da Declaração de Helsinki revisada em 2000 e da Resolução 196/96 do Conselho Nacional de Saúde.
Os dados obtidos foram inseridos em planilha do software Microsoft Office Excel (Microsoft Corporation, EUA) para armazenamento e análise das variáveis.
Não foram observados conflitos de interesse e não existiram fontes de financiamento.
RESULTADOS
A distribuição entre os gêneros ocorreu de forma desigual com predomínio do gênero feminino: 265 (84,1%) pacientes eram do gênero feminino e 50 (15,9%) do gênero masculino.
A idade dos pacientes variou entre 19 e 71 anos. A idade média foi de 39,9 anos, com médias semelhantes quando analisados os dois gêneros: 39,6 anos no grupo feminino e 41,4 anos no grupo masculino.
O tempo mínimo entre a realização da cirurgia bariátrica e a abdominoplastia foi de 1 ano e o máximo de 14 anos e 2 meses. O tempo médio de intervalo entre as cirurgias foi de 3 anos e 11 meses. No gênero masculino esse intervalo médio foi mais longo, 5 anos e 2 meses. No feminino foi de 3 anos e 10 meses.
O IMC dos pacientes variou de 31,57 a 71,7 Kg/m2 antes da cirurgia bariátrica. A média do IMC dos pacientes antes do procedimento cirúrgico bariátrico foi de 43,8 Kg/m2. Nas mulheres a média foi de 43,3 Kg/m2 e nos homens de 46,7 Kg/m2. Após a cirurgia bariátrica, com a perda ponderal e a estabilização do peso, a média geral foi de 27,5 Kg/m2, com média de 27,2 Kg/m2 para mulheres e 29,4 Kg/m2 para homens.
Dos 315 casos estudados, 159 (50,5%) haviam sido submetidos à gastroplastia laparotômica e 156 (49,5%) à gastroplastia videolaparoscópica. Alguns casos de pré-operatório são apresentados nas Figuras 1 a 3.
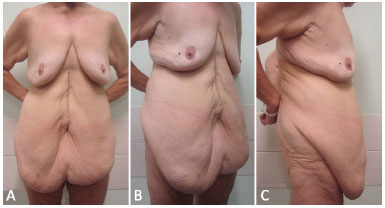
Figura 1. A: Vista frontal de pré-operatório de paciente, gênero feminino, 60 anos, submetida à cirúrgica bariátrica por laparotomia há 3 anos, com perda ponderal de 68kg. IMC prévio de 51,1 Kg/m2 e IMC de 27,3 Kg/m2 no momento da abdominoplastia. Vista frontal; B: Vista oblíqua; C: Vista em perfil direito. IMC: Índice de Massa Corporal.
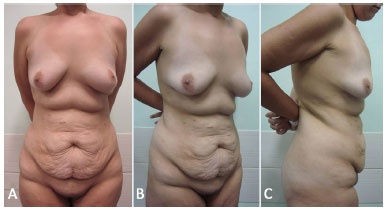
Figura 2. A: Vista frontal de pré-operatório de paciente, gênero feminino, 23 anos, submetida à cirúrgica bariátrica videolaparoscópica há 2 anos, com perda ponderal de 52 kg. IMC anterior: 44,8Kg/m2; IMC no momento da abdominoplastia: 25,7 Kg/m2; B: Vista oblíqua; C: Vista em perfil direito. IMC: Índice de Massa Corporal.
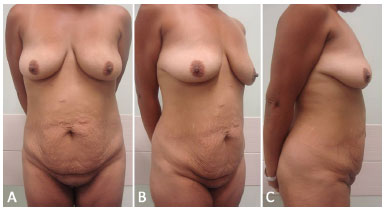
Figura 3. A: Vista frontal de pré-operatório de paciente, gênero feminino, 43 anos, submetida à cirúrgica bariátrica vídeo-laparoscópica há 2 anos e 8 meses anos, com perda ponderal de 45 kg. IMC anterior: 40,4 Kg/m2; IMC no momento da abdominoplastia: 23,8Kg/m2; B: Vista oblíqua; C: Vista em perfil direito. IMC: Índice de Massa Corporal.
Foram realizadas 63 (20,0%) abdominoplastias convencionais e 252 (80,0%) abdominoplastias em âncora. Todos os pacientes submetidos à gastroplastia laparotômica foram submetidos à abdominoplastia em âncora com amputação umbilical e neonfaloplastia conforme descrito por Donnabella11.
Nos pacientes submetidos à gastroplastia videolaparoscópica a técnica de abdominoplastia escolhida foi determinada pelo tipo de deformidade abdominal apresentada por cada paciente, levando em consideração a opinião e anseios do mesmo. Em casos de grande excesso transversal de flacidez cutânea, realizou-se a técnica de abdominoplastia em âncora. Quando a deformidade do contorno abdominal tinha como componente principal o excesso de flacidez vertical, realizou-se a abdominoplastia convencional, com cicatriz transversal suprapúbica.
Em todos os casos de abdominoplastia convencional, os autores optaram por uso de drenagem tubular em sistema fechado. Já nos casos de abdominoplastia em âncora, devido ao descolamento restrito utilizado na técnica e a fixação dos retalhos à aponeurose, não foram utilizados drenos.
O tempo operatório médio foi de 150 minutos.
A alta hospitalar ocorreu no 1º dia de pós-operatório em 307 (97,5%) pacientes e no 2º dia em oito (2,5%) pacientes. Não foi indicado o uso de cinta elástica compressiva em nenhum caso.
Todos os pacientes apresentaram pelo menos quatro retornos pós-operatórios: o primeiro entre o terceiro e o sétimo dia pós-operatório (PO) e o segundo após duas semanas de PO, independentemente da técnica utilizada. A terceira avaliação ocorreu em torno do 30º dia de PO. Na avaliação PO tardia, os pacientes foram acompanhamos em um período que variou de 3 meses a 1 ano.
As complicações ocorreram em 55 (17,4%) pacientes, sendo que em cinco deles foram detectadas complicações concomitantes. Foram identificados dois hematomas, 19 seromas, 13 pequenas deiscências, cinco infecções locais (seroma infectado e celulite) e 21 cicatrizes patológicas (11 cicatrizes alargadas, seis aderências cicatriciais e quatro cicatrizes hipertróficas).
Houve um (0,3%) caso de trombose venosa profunda (TVP) diagnosticada, evoluindo para embolia pulmonar (TEP) que necessitou internação clínica para tratamento adequado. Os dois casos de hematoma foram drenados no pós-operatório imediato no centro cirúrgico. As demais complicações locais tiveram tratamento e acompanhamento realizado ambulatoriamente, com evolução satisfatória.
Trezentos e onze (98,7%) pacientes relataram satisfação com os resultados obtidos após o procedimento cirúrgico. Apenas em quatro (1,3%) casos os pacientes relataram insatisfação e todos associaram esta queixa ao aspecto final da cicatriz, que em dois (0,6%) casos apresentou alargamento e em dois (0,6%) houve cicatriz hipertrófica.
Nenhum paciente queixou-se do contorno corporal obtido após a abdominoplastia. Alguns resultados são demonstrados nas Figuras 4 a 6.
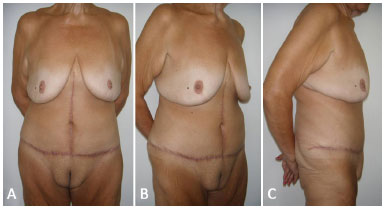
Figura 4. A: Vista frontal de 6 meses de pós-operatório da paciente demonstrada na Figura 1A,1B e 1C. Observa-se boa recuperação do contorno abdominal, adequada cicatrização e neoumbigo com aspecto harmonioso; B: Vista oblíqua; C: Vista em perfil direito.
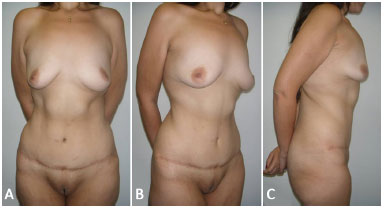
Figura 5. A: Vista frontal de 9 meses de pós-operatório da paciente demonstrada na Figura 2A,2B e 2C. Melhora significativa da deformidade de contorno abdominal e boa evolução cicatricial; B: Vista oblíqua; C: Vista de perfil direito.
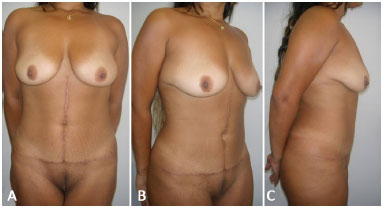
Figura 6. A: Vista frontal de 7 meses de pós-operatório da paciente demonstrada na Figuras 3A, 3B e 3C. Verifica-se ótima definição do contorno corporal com cicatrização adequada e neoumbigo bem posicionado; B: Vista oblíqua; C: Vista de perfil direito.
DISCUSSÃO
As grandes perdas ponderais pós cirurgia bariátrica resultam em deformidades significativas do contorno corporal1-5,11-15. A região abdominal é ponto crítico dessa deformidade, gerando consequências na vida pessoal e social dos pacientes1,2,9,14,15.
A busca do melhor tratamento para restaurar o contorno abdominal fez com que várias técnicas de abdominoplastia fossem relatadas1,2,7-10. A melhor técnica deve ser escolhida analisando a deformidade individual de cada paciente. Conhecer o perfil desses pacientes facilita que o cirurgião plástico esteja apto a fazer um correto diagnóstico clínico e buscar resultados satisfatórios.
A preponderância do gênero feminino encontrada neste estudo é um perfil reiterado por diversos autores que analisaram pacientes submetidos à abdominoplastia pós-perda ponderal significativa1,2,9-11,15-17. A idade média dos pacientes, próxima a 40 anos, também correspondeu à média encontrada em trabalhos similares na literatura1,2,17,18.
O tempo médio de 55 meses entre a realização da cirurgia bariátrica e a abdominoplastia foi maior que o tempo médio da revisão bibliográfica1,2,7,10. Essa característica provavelmente ocorre porque os autores aguardam a estabilidade ponderal após a cirurgia bariátrica para a abordagem cirúrgica do contorno abdominal.
O IMC médio dos pacientes na época da abordagem bariátrica é bem variável. A média encontrada de 43,8 Kg/m2 foi menor que a relatada em pacientes adultos por Tardelli et al.10
No momento da abdominoplastia a média de IMC dos pacientes foi de 27,5 Kg/m2. Esses valores são semelhantes aos encontrados por diversos autores2,16,18,19. Alguns desses autores usam o limite de 30,0 Kg/m2 para inclusão dos pacientes em estudo do contorno abdominal7.
No estudo atual esse limite não foi utilizado porque os autores acreditam que o IMC sozinho não pode ser contraindicação à abdominoplastia. Alguns pacientes possuíam IMC antes da cirurgia bariátrica próximo a 70,0 Kg/m2, sendo mais importante a avaliação comparativa da perda de peso, as deformidades geradas no contorno corporal desses pacientes e as condições clínicas dos mesmos.
A escolha dos autores pela técnica de abdominoplastia em âncora em todos os casos de abordagem prévia laparotômica ocorreu por dois fatores: a possibilidade de ressecção da cicatriz supraumbilical mediana prévia, que em muitos casos apresentavam-se com alargamento ou hipertrofia e a possibilidade de confecção do neoumbigo.
A escolha dos autores pela amputação umbilical e neonfaloplastia foi feita pela facilidade de execução, bons resultados estéticos e menores complicações locais, e reproduz a opinião de outros autores da revisão bibliográfica15,20. A técnica utilizada para a neonfaloplastia foi descrita anteriormente por um dos autores deste estudo11. Nas pacientes com abordagem laparoscópica prévia que apresentavam grande excesso transversal de flacidez cutânea optou-se também pela técnica de abdominoplastia em âncora, tendência evidenciada por diversos autores na literatura nos últimos anos9-11,15.
Naqueles pacientes que realizaram a cirurgia bariátrica por laparoscopia e apresentavam deformidade abdominal com preponderância do excesso de flacidez vertical e pouco excesso transversal indicou-se a abdominoplastia convencional, com cicatriz transversal supra púbica.
As complicações cirúrgicas encontradas ocorreram em 17,4% dos casos, com predominância das consideradas complicações menores. Foi inferior à média de 20% encontrada na revisão bibliográfica2,3,17,19,21. A maioria dos autores também apresentou preponderância de complicações menores sendo as alterações cicatriciais, os seromas e pequenas deiscências as mais frequentes. André5 e Cavalcante3 relataram complicações maiores como necroses parciais de retalhos e atelectasia com consequente pneumonia, sempre em baixos índices. O estudo atual reitera esse dado, com 0,3% de complicações maiores, que correspondeu a um caso de TVP.
A alta hospitalar dos pacientes ocorreu com 1 dia de pós-operatório e foi inferior à maioria dos estudos publicados, que em geral determinaram alta dos pacientes com 2 a 3 dias após a abordagem cirúrgica3,10.
Lage et al.1 também evidenciaram um perfil de alta precoce, que foi relacionado ao pequeno descolamento dos retalhos e estímulo precoce à deambulação, mesmos motivos que podem ser identificados neste estudo. Apenas pacientes com dificuldades para deambular e os casos de drenagem de hematoma receberam alta após o segundo dia. O acompanhamento pós-operatório seguiu o acompanhamento amplamente descrito na literatura, estendendo-se por um período médio de 1 ano1,2,5,10.
Acreditamos que a eficácia no tratamento das deformidades abdominais após grandes emagrecimentos deve-se à boa indicação da técnica cirúrgica para cada caso, não levando em conta a presença ou ausência de cicatriz mediana supraumbilical prévia na indicação da abdominoplastia em âncora.
A ausência de cicatriz mediana prévia não deve ser uma contraindicação à realização da abdominoplastia em âncora, porém sua presença facilita a aceitação do paciente por essa técnica. O cirurgião plástico deverá ser capaz de identificar qual a técnica que mais beneficiará o paciente e orientá-lo das opções disponíveis, já que a opinião do mesmo sempre deve ser considerada na decisão final.
CONCLUSÃO
O perfil epidemiológico dos pacientes com deformidade de contorno abdominal pós-cirurgia bariátrica nesse estudo assemelha-se ao apresentado na literatura atual, exceto pela alta hospitalar precoce.
A boa indicação da técnica cirúrgica para cada caso é crucial no tratamento das deformidades abdominais após grandes emagrecimentos.
A decisão sobre qual técnica melhor beneficiará cada paciente deve resultar da avaliação do cirurgião plástico considerando sempre a opinião do paciente.
COLABORAÇÕES
AD Análise e/ou interpretação dos dados; análise estatística; aprovação final do manuscrito; concepção e desenho do estudo; realização das operações e/ou experimentos; redação do manuscrito ou revisão crítica de seu conteúdo.
LN Análise e/ou interpretação dos dados; análise estatística; aprovação final do manuscrito; concepção e desenho do estudo; realização das operações e/ou experimentos; redação do manuscrito ou revisão crítica de seu conteúdo.
BBB Análise e/ou interpretação dos dados; análise estatística; aprovação final do manuscrito; realização das operações e/ou experimentos; redação do manuscrito ou revisão crítica de seu conteúdo.
FPS Análise e/ou interpretação dos dados; análise estatística; aprovação final do manuscrito; redação do manuscrito ou revisão crítica de seu conteúdo.
REFERÊNCIAS
1. Lage RR, Amado BN, Sizenando RP, Heitor BS, Ferreira BM. Dermolipectomia abdominal pós-gastroplastia: avaliação de 100 casos operados pela técnica do "peixinho". Rev Bras Cir Plást. 2011;26(4):675-9.
2. Tuma Jr P, Batista BPSN, Milan LS, Faria GEL, Milcheski DA, Ferreira MC. Abdominoplastia vertical para tratamento do excesso de pele abdominal após perdas ponderais maciças. Rev Bras Cir Plást. 2012;27(3):445-9.
3. Cavalcante HA. Abdominoplastia após perda de peso maciça: abordagens, técnicas e complicações. Rev Bras Cir Plást. 2010;25(1):92-9.
4. Zammerilla LL, Zou RH, Dong ZM, Winger DG, Rubin JP, Gusenoff JA. Classifying severity of abdominal contour deformities after weight loss to aid in patient counseling: a review of 1006 cases. Plast Reconstr Surg. 2014;134(6):888e-94e.
5. André FS. Cirurgia plástica após grande perda ponderal. Rev Bras Cir Plást. 2010;25(3):532-9.
6. Brasil. Conselho Federal de Medicina. Resolução no. 2.131/2015, de 12 de novembro de 2015. 13 Jan 2016; Seção 1. Brasília: Diário Oficial da União; 2016.
7. Rocha RI, Gemperli R, Modolin MLA, Cintra Junior W, Velhote MCP, Ferreira MC. Cirurgias plásticas para readequação de contorno corporal de pacientes submetidos a cirurgia bariátrica durante a adolescência. Rev Bras Cir Plást. 2012;27(4):588-93.
8. de Zwaan M, Georgiadou E, Stroh CE, Teufel M, Köhler H, Tengler M, et al. Body image and quality of life in patients with and without body contouring surgery following bariatric surgery: a comparison of pre- and post-surgery groups. Front Psychol. 2014;5:1310.
9. André FS. Abdominoplastia e lifting do púbis. Rev Bras Cir Plást. 2009;24(3):35-50.
10. Tardelli HC, Vilela DB, Schwartzmann GLES, Azevedo M, Mello Júnior AM, Farina Júnior JA. Padronização cirúrgica das abdominoplastias em âncora pós-gastroplastia. Rev Bras Cir Plást. 2011;26(2):266-74.
11. Donnabella A. Reconstrução anatômica da cicatriz umbilical. Rev Bras Cir Plást. 2013;28(1):119-23.
12. Koolen PG, Ibrahim AM, Kim K, Sinno HH, Lee BT, Schneider BE, et al. Patient selection optimization following combined abdominal procedures: analysis of 4925 patients undergoing panniculectomy/abdominoplasty with or without concurrent hernia repair. Plast Reconstr Surg. 2014;134(4):539e-50e.
13. Lievain L, Aktouf A, Auquit-Auckbur I, Coquerel-Beghin D, Scotte M, Milliez PY. Abdominoplasty complications: particularities of the post-bariatric patients within a 238 patients series. Ann Chir Plast Esthet. 2015;60(1):26-34.
14. Kornstein A. SERI Surgical Scaffold as an Adjunct for Circumferential Abdominoplasty and Lower Body Lift. Plast Reconstr Surg Glob Open. 2014;2(11):e244.
15. Reno BA, Mizukami A, Calaes IL, Staut JG, Claro BM, Baroudi R, et al. Neo-onfaloplastia no decurso das abdominoplastias em âncora em pacientes pós-cirurgia bariátrica. Rev Bras Cir Plást. 2013;28(1):114-8.
16. Fischer JP, Wes AM, Serletti JM, Kovach SJ. Complications in body contouring procedures: an analysis of 1797 patients from the 2005 to 2010 American College of Surgeons National Surgical Quality Improvement Program databases. Plast Reconstr Surg. 2013;132(6):1411-20.
17. Karthikesalingam A, Kitcat M, Malata CM. Abdominoplasty in patients with and without pre-existing scars: a retrospective comparison. J Plast Reconstr Aesthet Surg. 2011;64(3):369-74.
18. Iglesias M, Ortega-Rojo A, Garcia-Alvarez MN, Vargas-Vorackova F, Gonzalez-Chavez AM, Gonzalez-Chavez MA, et al. Demographic factors, outcomes, and complications in abdominal contouring surgery after massive weight loss in a developing country. Ann Plast Surg. 2012;69(1):54-8.
19. Staalesen T, Olsén MF, Elander A. Complications of abdominoplasty after weight loss as a result of bariatric surgery or dieting/postpregnancy. J Plast Surg Hand Surg. 2012;46(6):416-20.
20. Silva FN, Oliveira EA. Neo-onfaloplastia na abdominoplastia vertical. Rev Bras Cir Plást. 2010;25(2):330-6.
21. Zuelzer HB, Ratliff CR, Drake DB. Complications of abdominal contouring surgery in obese patients: current status. Ann Plast Surg. 2010;64(5):598-604.
1. Sociedade Brasileira de Cirurgia Plástica, São Paulo, SP, Brasil
2. Hospital Felício Rocho, Belo Horizonte, MG, Brasil
3. Faculdade de Medicina de Barbacena, Barbacena, MG, Brasil
Instituição: Hospital Felício Rocho, Belo Horizonte, MG, Brasil.
Autor correspondente:
Alfredo Donnabella
Rua dos Inconfidentes, 334/1801
Belo Horizonte, MG, Brasil CEP 30140-120
E-mail: adonnabella@uol.com.br
Artigo submetido: 23/3/2016.
Artigo aceito: 30/10/2016.
Conflitos de interesse: não há.


 Read in Portuguese
Read in Portuguese
 Read in English
Read in English
 PDF PT
PDF PT
 Print
Print
 Send this article by email
Send this article by email
 How to Cite
How to Cite
 Mendeley
Mendeley
 Pocket
Pocket
 Twitter
Twitter