

Original Article - Year 2015 - Volume 30 -
Reconstrução do complexo areolomamilar da mama queimada com retalho trilobado autonomizado
Reconstruction of a burned nipple-areola complex using an autonomized star flap
RESUMO
INTRODUÇÃO A reconstrução do complexo areolomamilar é a fase final da reconstrução mamária. As técnicas de reconstrução do mamilo mais utilizadas são com retalhos locais ou enxertos. A utilização destas técnicas em mamas que sofreram queimaduras apresenta resultados indesejados, em decorrência da menor vascularização da pele lesada. O objetivo deste trabalho foi avaliar a utilização do retalho trilobado autonomizado na reconstrução do mamilo em mamas queimadas.
MÉTODOS: Oito pacientes do sexo feminino tiveram seus mamilos reconstruídas em dois tempos cirúrgicos.
RESULTADOS: Não ocorreram complicações, como necrose, deiscência, perda completa da projeção do novo mamilo ou infecção. A projeção média ao término da cirurgia foi de 15,25 mm e, após seis meses de reconstrução, foi de 3 mm, permanecendo estável. Todas as pacientes ficaram satisfeitas com os resultados.
CONCLUSÃO: Concluímos que a autonomização deu segurança à reconstrução do mamilo em mamas queimadas e manteve projeção mínima satisfatória do mamilo reconstruído.
Palavras-chave: Mama queimada; Reconstrução de mamilo; Sequela de mama.
ABSTRACT
INTRODUCTION Reconstruction of the nipple-areola complex is the final stage of breast reconstruction. The most common nipple reconstruction techniques use local flaps or grafts. However, these techniques in cases of burns produce undesirable outcomes due to the decreased vascularization of damaged skin. The objective of this work was to evaluate the use of the autonomized star flap in the nipple reconstruction of burned breasts.
METHODS: Nipples were reconstructed in eight female patients in two surgeries each.
RESULTS: There were no complications such as necrosis, dehiscence, complete loss of projection of the new nipple, or infection. The mean projection at the end of surgery was 15.25 mm; 6 months after reconstruction, it was 3 mm, showing stability. All patients were satisfied with their results.
CONCLUSION: We conclude that autonomization leads to safe reconstruction of the nipple on burned breasts and maintains a satisfactory minimal projection of the reconstructed nipple.
Keywords: Burned breast; Nipple reconstruction; Breast sequelae.
A reconstrução do complexo areolomamilar (CAM) constitui a fase final da reconstrução mamária. Muitas técnicas têm sido descritas para a reconstrução do CAM, no entanto poucas têm sido descritas em mamas que apresentam sequelas de queimadura.
Dentre as técnicas utilizadas para reconstruir o mamilo, foram descritos os enxertos a partir do outro mamilo (parte do mamilo contralateral), enxertos compostos de cartilagem e pele da orelha, mucosa vaginal e diversos retalhos locais1,2. A enxertia de parte do mamilo contralateral é a mais favorável em termos de cor e textura3-5. No entanto, nem sempre há um mamilo em tamanho suficiente para ser dividido na outra mama, o enxerto nem sempre é integrado e a perda de projeção é muito grande, além, é claro, da morbidade da área doadora. Pode ainda ser combinada com o uso de próteses e enxertos de cartilagem6, a fim de se manter a projeção, mas, como qualquer corpo estranho, estão sujeitos a um maior risco de infecção e de extrusão ou reabsorção, no caso da cartilagem.
Por estas razões, muitos cirurgiões e pacientes recusam esta técnica e preferem as que utilizam tecidos locais para a reconstrução. As principais técnicas utilizadas se baseiam em desenhos que causam a elevação dos tecidos locais, podendo ou não estar associadas à colocação de um enxerto de cartilagem, em geral retirado da concha4,7.
Inúmeras técnicas de retalhos com diferentes desenhos, como retalhos trilobados, triângulos opostos, sutura em bolsa, retalho em fechadura ou skate, retalho em "S" e retalho em flecha, foram descritas5,6,8-11, cada uma com sua particularidade, vantagens e desvantagens. Em todos os casos, os objetivos são a similaridade com o CAM contralateral e a manutenção da projeção do mamilo reconstruído.
Dentre as técnicas para reconstrução com retalhos, uma das mais utilizadas é o retalho em estrela ou trilobado. Os diversos estudos na literatura mostraram baixo índice de complicações e pouca perda de projeção, variando de 41 a 60%, ao longo de um ano de pós-operatório, ocorrendo principalmente nos primeiros seis meses de pós-operatório12,13.
Para a reconstrução da aréola, as técnicas utilizadas são enxerto de pele de espessura parcial ou total (da mucosa vaginal, face interna da coxa ou da aréola contralateral) e a tatuagem intradérmica7,14.
Baseados na literatura, os autores começaram a fazer os casos de reconstruções do mamilo em mamas queimadas, com retalho trilobado. Os primeiros casos apresentaram, entretanto, necrose parcial ou completa dos retalhos (Figura 1), fato este não relatado na literatura14,15.
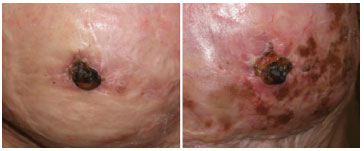
Figura 1. Dois exemplos de necrose completa dos retalhos em uma papila reconstruída.
Em função da necrose dos retalhos, os autores propuseram a técnica de autonomização16 dos mesmos na tentativa de diminuir essas complicações.
OBJETIVO
O objetivo deste estudo foi avaliar a evolução dos mamilos reconstruídos com retalho trilobado autonomizado, em mamas queimadas.
MÉTODOS
Foram estudadas oito mulheres, com idade entre 18 e 34 anos, no período de maio de 2011 a novembro de 2011, com queimaduras de segundo ou terceiro grau em mamas e ausência de complexo areolomamilar, utilizando-se a técnica do retalho trilobado autonomizado (Figura 2).
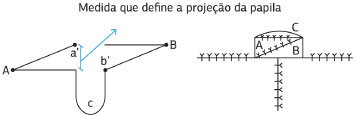
Figura 2. Esquema do retalho a ser confeccionado (desenho à esquerda): as linhas representam os cortes a serem realizados (A e B - retalhos laterais; C - retalho que cobre a nova papila); a ponta do retalho A se une ao ponto b' e a ponta do retalho B se une ao ponto a'. O resultado em perfil da papila ao término do segundo tempo cirúrgico (desenho à direita).
O posicionamento do novo mamilo foi realizado simetricamente ao mamilo contralateral e, na ausência deste, de maneira a ficar no ápice do cone mamário. A projeção desejada ao término da cirurgia era de 12 a 14 mm a partir da base, medida com paquímetro colocado na base do mamilo reconstruído na sua porção inferior. Os procedimentos foram realizados com anestesia local com lidocaína a 1%.
1º Tempo cirúrgico
Demarcação dos retalhos, de acordo com o Desenho 1 e incisão da pele até o subcutâneo, sem qualquer tipo de descolamento, realização da hemostasia e fechamento com sutura das incisões com pontos simples de fio de nylon monofilamentar 5-0 (Figura 2).
2º Tempo cirúrgico - 15 dias após o primeiro tempo cirúrgico
Realização das incisões nos mesmos locais da primeira operação, seguida do levantamento dos retalhos com descolamento subcutâneo, mantendo-se o pedículo em sua base. Seguia-se o emagrecimento do retalho (remoção parcial do subcutâneo) em função da necessidade para a montagem do mamilo. Procedia-se ao fechamento foi realizado com pontos simples de fio monofilamentar de nylon 5-0 sem tensão, e a área doadora em dois planos, com fio monofilamentar de nylon 4-0 subdérmico e fio de nylon monofilamentar 5-0 na pele (Figura 2).
Procedia-se ao curativo, após o segundo tempo cirúrgico era realizado com várias camadas de gaze de algodão com orifício na parte central, pelo qual se projetava o novo mamilo, impedindo-se assim sua compressão pelas vestimentas. Após a retirada dos pontos aos sete dias, iniciava-se a utilização de protetor de silicone de mamilo, convencionalmente adquirido em farmácias e utilizado por mulheres em fase de amamentação.
Avaliação dos resultados
Os seguimentos no pós-operatório foram mensais. Os mamilos reconstruídos foram avaliados tanto quanto à projeção quanto às complicações, como deiscência, necrose, dor e infecção. A projeção foi avaliada com paquímetro inicialmente ao término do segundo tempo cirúrgico, e depois aos 15 dias, 1, 3, 6 e 18 meses.
Aos 6 meses pós-reconstrução preguntou-se às pacientes quanto à satisfação com os resultados, se se submeteriam novamente ou se indicariam a cirurgia a outras pacientes, com possibilidade de respostas 'sim' ou 'não'.
RESULTADOS
Nas oito pacientes operadas não se observaram complicações quanto a anestesia, deiscência, infecção, dor ou necrose.
A projeção inicial média foi de 15,25 mm, com desvio padrão de ±1,47. Ao término do primeiro mês, perdeu-se, em média, 45% da projeção inicia, e ao terceiro mês, foi de 66%. Manteve-se de 15 a 40% da projeção inicial do mamilo aos 18 meses de reconstrução (Figuras 3 a 13).
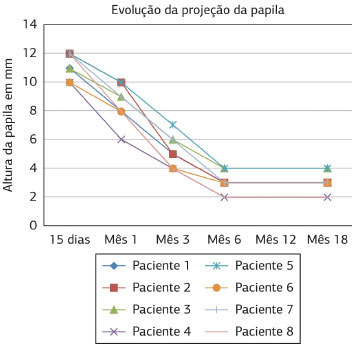
Figura 3. Evolução da projeção da papila reconstruída aos 15 dias, 1, 3, 6 e 18 meses de pós-operatório.
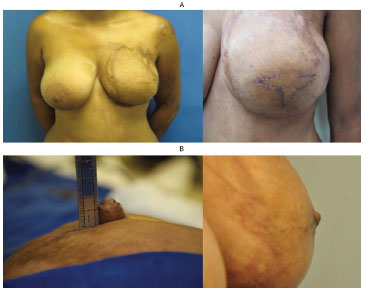
Figura 4. (A) Foto esquerda: mama esquerda sem reconstrução da papila. Foto direita: retalhos autonomizados, ainda com pontos, após o primeiro tempo cirúrgico. (B) Foto esquerda: aspecto da papila ao término do segundo tempo cirúrgico. Foto direita: aspecto da papila com 12 meses de seguimento de pós-operatório.
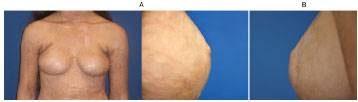
Figura 5. (A) Foto esquerda: mamas sem reconstrução; ambas as mamas tiveram suas papilas reconstruídas. Foto direita: aspecto da papila direita com 12 meses de seguimento de pós-operatório. (B) Aspecto da papila esquerda com 12 meses de seguimento de pós-operatório.
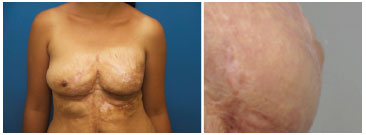
Figura 6. Foto esquerda: mama esquerda sem reconstrução da papila. Foto direita: aspecto da papila esquerda com 12 meses de seguimento de pós-operatório.
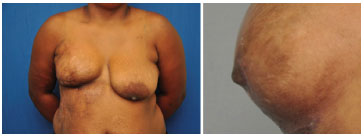
Figura 7. Foto esquerda: mama direita sem reconstrução da papila. Foto direita: aspecto da papila direita com 12 meses de seguimento de pós-operatório.
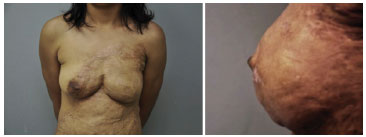
Figura 8. Foto esquerda: mama esquerda sem reconstrução da papila. Foto direita: aspecto da papila esquerda com 12 meses de seguimento de pós-operatório.
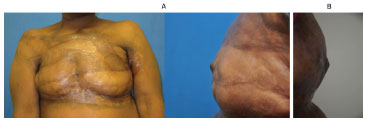
Figura 9. (A) Foto esquerda: mamas sem reconstrução; ambas as mamas tiveram suas papilas reconstruídas. Foto direita: aspecto da papila esquerda com 12 meses de seguimento de pós-operatório. (B) Aspecto da papila esquerda com 12 meses de seguimento de pós-operatório.
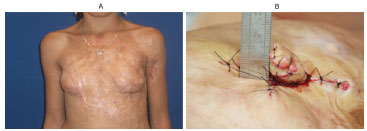
Figura 10. (A) Mama esquerda sem reconstrução. (B) Aspecto da papila esquerda ao término da segunda cirurgia.
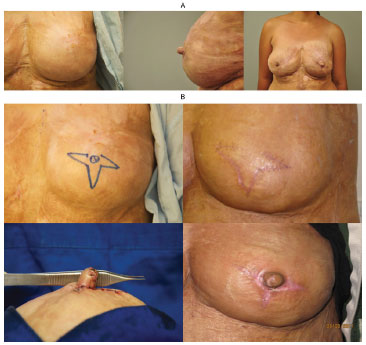
Figura 11. (A) Foto esquerda: mama sem reconstrução. Foto do meio e direita: aspecto da papila esquerda com 12 meses de seguimento de pós-operatório. (B) Sequência de reconstrução (esquerda para direita): marcação cirúrgica do primeiro tempo; aspecto da autonomização antes da realização do segundo tempo cirúrgico; papila reconstruída ao término do segundo tempo cirúrgico; resultado da papila reconstruída após três meses.
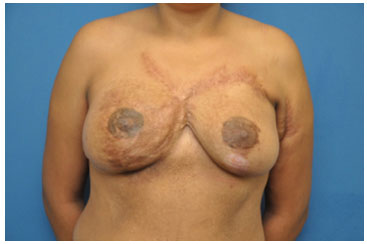
Figura 12. Resultado final da reconstrução das papilas e aréolas; no caso, tatuadas.
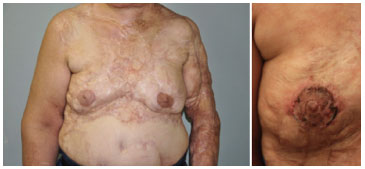
Figura 13. Foto esquerda: resultado final da reconstrução da papila e aréola direita; no caso, enxerto de pele. Foto direita: Sétimo pós-operatório do enxerto.
Todas as pacientes mostraram-se satisfeitas com o resultado, dizendo que fariam novamente a cirurgia e que indicariam a outra paciente o procedimento.
DISCUSSÃO
As alterações mais comumente encontradas nas sequelas de queimaduras mamárias estão relacionadas à forma e à má qualidade da cobertura cutânea - constituída por cicatrizes - com perda de elasticidade e/ou irregularidades da superfície cutânea. Assim, retrações cicatriciais causam grandes distorções no formato das mamas.
Além dessas alterações, pode ocorrer a destruição do complexo areolomamilar. Diversas técnicas cirúrgicas têm sido utilizadas para mitigar essas sequelas, normalmente procedendo-se à ampla liberação das retrações cicatriciais e à cobertura cutânea das áreas cruentas resultantes, seja com enxertos de pele de espessura parcial, seja retalhos locais ou à distância, ou ainda com a utilização de expansores de pele17.
A restauração do complexo areolomamilar é o estágio final da reconstrução mamária e constitui um desafio para o cirurgião plástico 18,19. Análises retrospectivas mostram que a satisfação das pacientes em relação à reconstrução mamária é diretamente relacionada com à presença do CAM20-22. Igualmente, pacientes com sequelas de queimaduras mamárias anseiam por mamas completas, ainda que com suas marcas e cicatrizes.
As principais metas na reconstrução do CAM são: manutenção da projeção mamilar, coloração da aréola e simetria de posicionamento13. Para isso, diversas técnicas surgiram e se desenvolveram nos últimos 30 anos, porém sem uma predileção universal pelos cirurgiões que trabalham com reconstrução mamária23.
As dificuldades normalmente encontradas com o uso de retalhos locais, são a necrose de pele do mamilo reconstruído, a infecção, a deiscência e, especialmente, a perda da projeção a longo prazo8,15. Especula-se que a causa dessa perda seja decorrência da deficiência das estruturas normais que compõem um mamilo, como músculo liso e ductos galactóforos, responsáveis pela firmeza característica da estrutura. Além disso, os tecidos sofrem não só com a retração do próprio retalho como também com a retração periférica pelo processo cicatricial24.
Vítimas de queimaduras geralmente têm um agravante adicional nas reconstruções do mamilo, que é a má qualidade dos tecidos vizinhos a serem utilizados na feitura dos retalhos locais, com tecidos com pouca elasticidade, espessura variada, derme mais fina, além de pobre vascularização15. Essas características levam a uma maior incidência de complicações cirúrgicas, especialmente as relacionadas à má vascularização, isto é, sofrimento ou necrose tecidual do mamilo reconstruído.
A literatura mostra poucos artigos foram publicados especificamente sobre o tema14,15,17,25. Devido à escassez de informações nessa área, foram estudados complementarmente, artigos versando sobre reconstrução do mamilo em reconstruções de mama pós-mastectomias. A técnica que se mostrou mais eficaz, quanto ao problema da perda de projeção ao longo do tempo foi o retalho trilobado ou em estrela3-6,8-13,20,21,23,24,26,27.
Apesar da técnica cuidadosa, em especial em relação à vascularização dos pequenos retalhos, nos dois primeiros casos operados (Figura 1), ocorreu completa ou quase completa necrose dos retalhos, inviabilizando o resultado, indicando uma vascularização inadequada da pele vizinha para a realização deste tipo de procedimento, fato não relatado na literatura.
Foi-se buscar nos princípios básicos da cirurgia plástica a tentativa de solução para o problema - a autonomização dos retalhos16,28. Utilizando-se este recurso simples, eliminou-se a ocorrência da necrose tecidual. Uma vez superada esta complicação, o maior desafio na reconstrução das papilas passou a ser a obtenção do resultado final em longo prazo, em função da perda completa da projeção dos mamilos reconstruídos, possivelmente em decorrência das tensões nos tecidos vizinhos. Este problema foi contornado com o aumento de 20% no tamanho dos mamilos reconstruídos. Obtiveram-se, assim, mamilos com 15mm de projeção ao término da cirurgia. Ainda assim, ao final de 6 meses os mamilos reconstruídos (Figura 4) apresentavam de cerca de 20 a 30% da projeção inicial.
Apesar da pouca elasticidade dos tecidos, não houve dificuldade no levantamento dos retalhos. Em todos os casos, porém, houve a necessidade de se adelgaçar significativamente o retalho, mantendo-se praticamente apenas a derme para ser possível a transposição dos retalhos e suturas sem tensão.
Os resultados iniciais parecem promissores, com tempo médio de acompanhamento das pacientes reconstruídas por cerca de 1,5 anos, mantendo os mamilos a projeção alcançada aos 6 meses de pós-operatório.
Avaliações dos aspectos psicológicos das pacientes mostram que, independentemente da técnica utilizada para a reconstrução do mamilo e os resultados obtidos, a grande maioria dos pacientes estão satisfeitos com o resultado e recomendam a técnica a outros pacientes, sugerindo que o que realmente importa pé a presença do mamilo, mesmo que os resultados não sejam os ideais18,19,22. Apesar de nenhum teste específico ter sido aplicado para esta investigação, a satisfação é demostrada pelo fato de outras pacientes solicitarem a reconstrução do mamilo depois de terem conversado e visto os resultados das pacientes operadas.
CONCLUSÃO
A utilização de retalhos autonomizados para a reconstrução do mamilo em mamas queimadas não demonstrou complicações e manteve aceitável projeção mamilar aos 18 meses, proporcionando satisfação às pacientes operadas.
REFERÊNCIAS
1. Mendelson BC. Results of nipple areola reconstruction. Aust N Z J Surg. 1983;53(1):63-6. http://dx.doi.org/10.1111/j.1445-2197.1983.tb02398.x. PMid:6338874.
2. Wiemer DR, Freeman BS. Bilateral reconstruction of the nipple-areola complex. Plast Reconstr Surg. 1976;58(3):310-3. http://dx.doi.org/10.1097/00006534-197609000-00009. PMid:785499.
3. Asplund O. Nipple and areola reconstruction. A study in 79 mastectomized women. Scand J Plast Reconstr Surg. 1983;17(3):233-40. http://dx.doi.org/10.3109/02844318309013123. PMid:6673090.
4. Kargül G, Deutinger M. [Reconstruction of the breast areola complex. Comparison of different techniques]. Handchir Mikrochir Plast Chir. 2001;33(2):133-7. PMid:11329892.
5. Richter DF, Reichenberger MA, Faymonville C. [Comparison of the nipple projection after reconstruction with three different methods]. Handchir Mikrochir Plast Chir. 2004;36(6):374-8. http://dx.doi.org/10.1055/s-2004-821031. PMid:15633081.
6. Guerra AB, Khoobehi K, Metzinger SE, Allen RJ. New technique for nipple areola reconstruction: arrow flap and rib cartilage graft for long-lasting nipple projection. Ann Plast Surg. 2003;50(1):31-7. http://dx.doi.org/10.1097/00000637-200301000-00006. PMid:12545106.
7. Muruci A, Dantas JJ, Noguerira LR. Reconstruction of the nipple-areola complex. Plast Reconstr Surg. 1978;61(4):558-60. http://dx.doi.org/10.1097/00006534-197804000-00010. PMid:345308.
8. Banducci DR, Le TK, Hughes KC. Long-term follow-up of a modified Anton-Hartrampf nipple reconstruction. Ann Plast Surg. 1999;43(5):467-9, discussion 469-70. http://dx.doi.org/10.1097/00000637-199911000-00001. PMid:10560860.
9. Gamboa-Bobadilla GM. Nipple reconstruction: the top hat technique. Ann Plast Surg. 2005;54(3):243-6. PMid:15725823.
10. Hugo NE, Sultan MR, Hardy SP. Nipple-areola reconstruction with intradermal tattoo and double-opposing pennant flaps. Ann Plast Surg. 1993;30(6):510-3. http://dx.doi.org/10.1097/00000637-199306000-00006. PMid:8368776.
11. Shestak KC, Gabriel A, Landecker A, Peters S, Shestak A, Kim J. Assessment of long-term nipple projection: a comparison of three techniques. Plast Reconstr Surg. 2002;110(3):780-6. http://dx.doi.org/10.1097/00006534-200209010-00010. PMid:12172139.
12. Eskenazi L. A one-stage nipple reconstruction with the "modified star" flap and immediate tattoo: a review of 100 cases. Plast Reconstr Surg. 1993;92(4):671-80. http://dx.doi.org/10.1097/00006534-199309001-00017. PMid:8356129.
13. Few JW, Marcus JR, Casas LA, Aitken ME, Redding J. Long-term predictable nipple projection following reconstruction. Plast Reconstr Surg. 1999;104(5):1321-4. http://dx.doi.org/10.1097/00006534-199910000-00012. PMid:10513912.
14. Pensler JM, Haab RL, Parry SW. Reconstruction of the burned nipple-areola complex. Plast Reconstr Surg. 1986;78(4):480-5. http://dx.doi.org/10.1097/00006534-198610000-00007. PMid:3532150.
15. Motamed S, Davami B. Postburn reconstruction of nipple-areola complex. Burns. 2005;31(8):1020-4. http://dx.doi.org/10.1016/j.burns.2005.06.014. PMid:16288961.
16. Dhar SC, Taylor GI. The delay phenomenon: the story unfolds. Plast Reconstr Surg. 1999;104(7):2079-91. http://dx.doi.org/10.1097/00006534-199912000-00021. PMid:11149772.
17. Ozgur F, Gokalan I, Mavili E, Erk Y, Kecik A. Reconstruction of postburn breast deformities. Burns. 1992;18(6):504-9. http://dx.doi.org/10.1016/0305-4179(92)90186-X. PMid:1489503.
18. Wilkins EG, Cederna PS, Lowery JC, Davis JA, Kim HM, Roth RS, et al. Prospective analysis of psychosocial outcomes in breast reconstruction: one-year postoperative results from the Michigan Breast Reconstruction Outcome Study. Plast Reconstr Surg. 2000;106(5):1014-25, discussion 1026-7. http://dx.doi.org/10.1097/00006534-200010000-00010. PMid:11039373.
19. Yurck D, Farrar W, Andersen BL. Breast cancer surgery: comparing surgical groups and determining individual differences in post-operative sexuality and body change stress. J Consult Clin Psychol. 2000;68:679-709.
20. Little JW. Nipple areolar reconstruction. In: Cohen M, editor. Mastery of plastic and reconstructive surgery. Boston: Little, Brown; 1994.
21. Kroll SS. Integrated breast mound reduction and nipple reconstruction with the wraparound flap. Plast Reconstr Surg. 1999;104(3):687-93. http://dx.doi.org/10.1097/00006534-199909010-00011. PMid:10456519.
22. Wellisch DK, Schain WS, Noone RB, Little JW 3RD. The psychological contribution of nipple addition in breast reconstruction. Plast Reconstr Surg. 1987;80(5):699-704. http://dx.doi.org/10.1097/00006534-198711000-00007. PMid:3671562.
23. Kroll SS. Nipple reconstruction with the double-opposing tab flap. Plast Reconstr Surg. 1999;104(2):511-4, discussion 515-7. http://dx.doi.org/10.1097/00006534-199908000-00030. PMid:10654699.
24. Farhadi J, Maksvytyte GK, Schaefer DJ, Pierer G, Scheufler O. Reconstruction of the nipple-areola complex: an update. J Plast Reconstr Aesthet Surg. 2006;59(1):40-53. http://dx.doi.org/10.1016/j.bjps.2005.08.006. PMid:16482789.
25. Thai KN, Mertens D, Warden GD, Neale HW. Reduction mammaplasty in postburn breasts. Plast Reconstr Surg. 1999;103(7):1882-6. http://dx.doi.org/10.1097/00006534-199906000-00012. PMid:10359249.
26. Weiss J, Herman O, Rosenberg L, Shafir R. The S nipple-areola reconstruction. Plast Reconstr Surg. 1989;83(5):904-6. http://dx.doi.org/10.1097/00006534-198905000-00026. PMid:2710842.
27. Cheng MS, Ho CM, Cheung WY, Or A, Wong WM. Nipple-areoa reconstruction in autologous breast reconstruction: Chinese patients' perspective. Ann Plast Surg. 2004;53(4):328-33. http://dx.doi.org/10.1097/01.sap.0000137247.53249.a1. PMid:15385765.
28. Morris SF, Taylor GI. Predicting the survival of experimental skin flaps with a knowledge of the vascular architecture. Plast Reconstr Surg. 1993;92(7):1352-61. PMid:8248411.
1. Hospital das Clínicas, Faculdade de Medicina, Universidade de São Paulo (USP), São Paulo, SP, Brasil
2. Sociedade Brasileira de Cirurgia Plástica, São Paulo, SP, Brasil
Instituição: Trabalho realizado no Hospital das Clínicas, Faculdade de Medicina, Universidade de São Paulo, São Paulo, SP, Brasil.
Autor correspondente:
Luiz Philipe Molina Vana
Rua Batataes, 460 - Jardim Paulista
São Paulo, SP, Brasil CEP 01423-010
E-mail: philipe@uol.com.br
Artigo submetido: 23/5/2014.
Artigo aceito: 31/8/2014.


 Read in Portuguese
Read in Portuguese
 Read in English
Read in English
 PDF PT
PDF PT
 Print
Print
 Send this article by email
Send this article by email
 How to Cite
How to Cite
 Mendeley
Mendeley
 Pocket
Pocket
 Twitter
Twitter