

Case Reports - Year 2011 - Volume 26 -
Hematoma após mamaplastia de aumento em paciente portadora de doença de von Willebrand
Hematoma after augmentation mammaplasty in a patient with von Willebrand's disease
RESUMO
Os autores relatam o caso de uma paciente submetida a mamaplastia de aumento, não diagnosticada previamente como portadora de doença de von Willebrand, que teve dois episódios de hematoma no pós-operatório. Entre os distúrbios de coagulação, a doença de von Willebrand deve ser considerada na avaliação pré-operatória, pois afeta cerca de 1% a 3% da população, não é diagnosticada na maioria das pessoas, além de ser duas vezes mais frequente que a hemofilia. A paciente evoluiu bem no pós-operatório e medidas preventivas e terapêuticas são discutidas neste artigo.
Palavras-chave: Doenças de von Willebrand. Hematoma. Mamoplastia. Transtornos da coagulação sanguínea. Transtornos de proteínas de coagulação.
ABSTRACT
We present the case of a patient submitted to augmentation mammaplasty who developed 2 hematoma episodes as a result of von Willebrand's disease, which was not previously diagnosed. As a routine part of preoperative evaluation, the patient should always be tested for von Willebrand's disease. This disease affects 1-3% of the population and occurs twice as often as hemophilia. In our case, the patient recovered quite satisfactorily. Preventive and therapeutic approaches are discussed in this paper.
Keywords: von Willebrand diseases. Hematoma. Mammaplasty. Blood coagulation disorders. Coagulation protein disorders.
A doença de von Willebrand é hereditária, autossômica, dominante, causada por diminuição ou disfunção da glicoproteína chamada de fator von Willebrand (FvW), responsável por uma etapa da agregação plaquetária. A doença decorre de uma mutação no cromossomo 12 e caracteriza-se por deficiência qualitativa ou quantitativa do FvW1,2. Existem raros casos de doença adquirida por deficiência do fator VIII.
Essa doença, descrita pela primeira vez pelo médico finlandês von Willebrand3, em 1926, atinge cerca de 1% a 3% da população mundial e é relatada com mais frequência em mulheres, provavelmente pelas maiores chances de diagnóstico por distúrbios hemorrágicos no período menstrual.
Classificação
A doença de von Willebrand apresenta a seguinte classificação:
Tipo 1 - é o tipo mais comum, atingindo 60% a 80% dos casos. É um defeito quantitativo, em que a deficiência do FvW fica entre 20% a 50% do normal. Causa sangramentos leves a moderados. Tipo 2 - é também um defeito qualitativo, e acomete de 20% a 30% dos casos. Pode ser caracterizado em quatro subtipos: 2A: subtipo mais comum, em que o FvW tem dificuldade de se unir às plaquetas e há diminuição da presença de grandes multímeros; 2B: o FvW tem grande afinidade de união às plaquetas, por isso diminui a circulação livre do FvW; 2M: não há ausência dos grandes multímeros, porém não tem a mesma capacidade de ligação às plaquetas; 2N: o FvW perde a capacidade de ligação com o fator VIII. Tipo 3 - é o tipo mais grave, caracterizado pela deficiência total do FvW. O paciente pode ter sangramentos graves. Doença de von Willebrand adquirida - está relacionada a outras doenças, como doenças linfoides, mieloma múltiplo, macroglobulinemia, doenças mieloproliferativas, alguns tumores e doenças autoimunes. De modo geral, pode ser ocasionada por anticorpos anti-FvW ou não.
Diagnóstico
O tempo de tromboplastina parcial ativada (TTPA) pode estar prolongado, assim como o tempo de sangramento. A simples dosagem do fator VIII não diagnostica a doença de von Willebrand, pois pode estar diminuída como nos casos de hemofilia A.
A contagem de plaquetas geralmente é normal, assim como o coagulograma.
A dosagem do antígeno von Willebrand é feita por ensaio imunológico, apresentando boa resposta para os tipos 1 e 3, já que nem sempre o caso do tipo 2 tem baixa concentração do FvW.
RELATO DO CASO
Paciente do sexo feminino, com 34 anos de idade, branca, 49 kg, submetida a duas cesarianas e, posteriormente, a miniabdominoplastia, sem alterações, com queixa de hipomastia. Os exames clínico, cardiológico e ginecológico e a avaliação pré-anestésica eram normais, bem como os exames laboratoriais pré-operatórios (hemograma, coagulograma, glicemia, ureia e creatinina).
O primeiro procedimento cirúrgico realizado foi a inclusão de próteses de silicone nas mamas, sob anestesia local, com bloqueio dos nervos intercostais e sedação realizada pelo anestesista. Foram colocadas próteses de 240 cc, via areolar, sendo a cirurgia concluída sem anormalidades. Realizada drenagem a vácuo.
A paciente evoluiu sem alterações, e o dreno foi retirado no segundo dia de pós-operatório, com saída de pequena quantidade de líquido serossanguinolento.
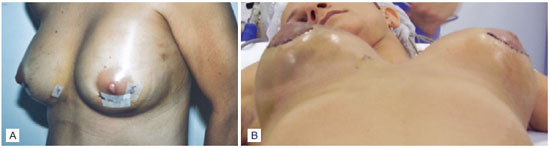
No quarto dia de pós-operatório, foi identificado hematoma extenso na mama esquerda (Figura 1A), sendo realizado o segundo procedimento cirúrgico com drenagem do hematoma sob anestesia geral. A paciente apresentava sangramento difuso, sendo realizadas hemostasia rigorosa, reintrodução da prótese e drenagem por aspiração a vácuo.
Foi solicitada avaliação da hematologista, sendo realizados exames laboratoriais, incluindo estudo completo da coagulação sanguínea. No terceiro dia de pós-operatório da drenagem do hematoma, o dreno foi retirado, pois apresentava saída de apenas 20 ml de líquido serossanguinolento em 24 horas, e a paciente recebeu alta médica.
No décimo terceiro dia de pós-operatório do primeiro procedimento cirúrgico e no nono dia após o segundo procedimento cirúrgico, a paciente apresentou hematoma bilateral das mamas (Figura 1B), extenso no lado direito e moderado no esquerdo.
Foi, então, realizado o terceiro procedimento cirúrgico, com drenagem do hematoma de ambas as mamas, sob anestesia geral. Na ocasião foi feita hemostasia rigorosa, reintrodução de ambas as próteses e drenagem a vácuo.
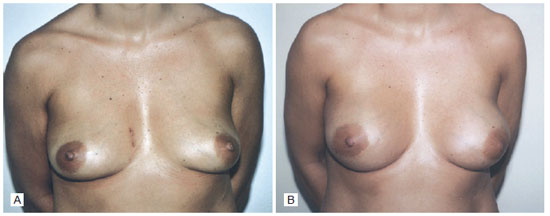
A paciente recebeu alta três dias após o terceiro procedimento cirúrgico e os drenos foram mantidos até o décimo dia, quando o volume de líquido drenado foi próximo a 5 ml. A paciente evoluiu bem, sem intercorrências (Figura 2).
No momento da alta médica, a paciente apresentava todos os exames laboratoriais normais, com exceção das seguintes alterações: atividade do cofator da ristocetina: 23% (N: 56% a 187%), e antígeno do FvW: 20% (N: 50% a 150%).
Diagnosticou-se, após o terceiro procedimento cirúrgico, a doença de von Willebrand tipo 1.
Após alta médica, e por sugestão da hematologista, foram realizados exames complementares na filha da paciente, constatando-se a presença do mesmo tipo da doença de von Willebrand1.
DISCUSSÃO
O diagnóstico prévio não foi feito no caso relatado em decorrência dos seguintes fatores:
ausência de queixas referentes a distúrbios da coagulação; ausência de qualquer antecedente familiar de coagulopatias, pois foi descoberto, após a alta médica, que a paciente era adotada, desconhecendo seu histórico familiar; não utilização de medicamento que pudesse interferir na coagulação; relato de duas cesarianas prévias, sem qualquer problema de sangramento; relato de miniabdominoplastia na parte infraumbilical quatro anos antes, com o mesmo cirurgião, sem problemas de sangramento no trans e no pós-operatório; presença de exames laboratoriais normais, inclusive coagulograma.
Foram encontrados, na literatura, vários casos descritos de procedimentos cirúrgicos com diagnóstico prévio de doença de von Willebrand, o que facilitou a instituição de terapêutica adequada4-6.
O inusitado deste caso é que o diagnóstico foi realizado posteriormente, pelos motivos já expostos, o que dificultou o tratamento.
Nas duas cesarianas não ocorreu sangramento, uma vez que, durante a gravidez, ocorre aumento do fator VIII como proteção natural da paciente.
Na miniabdominoplastia realizada quatro anos antes, além de ser uma cirurgia de menor porte, seguida de rigorosa hemostasia, foram passados pontos de fixação interna (Baroudi7) e foram feitas drenagem a vácuo e compressão com malha elástica, considerados fatores que preveniram um possível sangramento.
Na cirurgia de inclusão das próteses de silicone nas mamas, apesar da hemostasia também rigorosa, o sangramento ocorreu tardiamente, quatro dias após a operação inicial e treze dias após o segundo procedimento cirúrgico. O atrito das próteses texturizadas (rugosas) na superfície cruenta de uma paciente com predisposição para sangramento (portadora de doença de von Willebrand tipo 1 não-diagnosticada) pode ter facilitado a formação dos hematomas tardios.
Acreditamos que a hemostasia extremamente rigorosa e a manutenção dos drenos por um período de dez dias foram fatores importantes na prevenção de outro hematoma, após a terceira operação.
História clínica de sangramento e antecedentes familiares são importantes, uma vez que exames específicos para doença de von Willebrand não integram a rotina de exames pré-operatórios em cirurgia plástica.
Em caso de suspeita de doença de von Willebrand, deve-se realizar dosagem de TTPA, de fator VIII, de cofator ristocetina e de antígeno de von Willebrand, assim como solicitar acompanhamento de hematologista, evitando-se possíveis complicações. Esses não são exames de rotina no pré-operatório normal, pois, à exceção do TTPA, os demais são realizados em centros maiores e com resultados mais demorados.
REFERÊNCIAS
1. Kessler CM. Deficiências dos fatores de coagulação. In: Goldman L, Bennet JC, eds. Tratado de medicina interna. 21a ed. Rio de Janeiro: Guanabara Koogan; 2001. p.1121-3.
2. Nitu-Walley IC, Griffioen A, Harrington C, Lee CA. Retrospective review of the management of elective surgery with desmopressin and clotting factor concentrates in patients with von Willebrand disease. Am J Hematol. 2001;66(4):280-4.
3. von Willebrand EA. Hereditär pseudohemofili. Finska Läkaresällskapets Handlingar. 1926;67:87-112.
4. Saroute ANR, Brandão CMA, Guedes MAV, Cavalheiro Filho C, Pomerantzeff PMA. Paciente portadora de doença de von Willebrand submetida a cirurgia da valva mitral: uma estratégia para o controle da coagulopatia. Arq Bras Cardiol. 2007;88(1):e4-e6.
5. Matos Júnior RM, Godoy RC, Gobbo MC, Lian Júnior J, Duz GL. Rinoplastia em paciente com doença de von Willebrand: relato de caso. Rev Bras Anestesiol. 2007;57(6):678-83.
6. Marques MPC, Leite EST. Cuidados nos pacientes com hemofilia e doença de von Willebrand na cirurgia eletiva otorrinolaringológica. Rev Bras Otorrinolaringol. 2003;69(1):40-6.
7. Baroudi R, Ferreira CA. Seroma: how to avoid it and how to treat it. Aesthet Surg J. 1988;18(6):439-41.
1. Doutor em Cirurgia pela Universidade Federal de Minas Gerais (UFMG); Professor Titular de Cirurgia Plástica na Universidade de Taubaté, Taubaté, SP, Brasil.
2. Hematologista Responsável pelo Serviço de Hemoterapia do Hospital Regional de Taubaté, Taubaté, SP, Brasil.
3. Anestesiologista, Coordenador do Serviço de Anestesiologia do Hospital Regional de Taubaté, Taubaté, SP, Brasil.
4. Médico Residente de Cirurgia Plástica do Instituto de Cirurgia Plástica Santa Cruz, Taubaté, SP, Brasil.
5. Médico Residente de Cirurgia Geral do Hospital Regional de Taubaté, Taubaté, SP, Brasil.
Correspondência para:
Marco Willians Baena Destro
Rua Joaquim Tavares, 50 - Centro
Taubaté, SP, Brasil - CEP 12020-280
E-mail: marcodestro@uol.com.br
Artigo submetido pelo SGP (Sistema de Gestão de Publicações) da RBCP.
Artigo recebido: 29/10/2009
Artigo aceito: 1º/3/2010
Trabalho realizado no Hospital Regional de Taubaté, Taubaté, SP, Brasil.


 Read in Portuguese
Read in Portuguese
 Read in English
Read in English
 PDF PT
PDF PT
 Print
Print
 Send this article by email
Send this article by email
 How to Cite
How to Cite
 Mendeley
Mendeley
 Pocket
Pocket
 Twitter
Twitter