

Original Article - Year 2011 - Volume 26 -
Tratamento cirúrgico de úlceras por pressão: experiência de dois anos
Surgical treatment of pressure ulcer: two years experience
RESUMO
Introdução: Úlceras por pressão são definidas como lesões cutâneas ou de partes moles de etiologia isquêmica, secundárias ao aumento da pressão externa, predominando sobre proeminência óssea. A classificação em estágios é importante na elaboração de estratégias terapêuticas. Os princípios fundamentais no tratamento cirúrgico são: debridamento e exérese de bursa subjacente e tecido ósseo envolvido, seguida de cobertura tecidual. Este estudo teve por objetivo relatar a experiência em reparação de úlceras por pressão, analisando características dos pacientes, resultados e complicações. Métodos: Em 17 pacientes, foram tratadas 33 úlceras por pressão, sendo a localização sacral a mais prevalente. O desenvolvimento de úlceras por pressão no ambiente hospitalar correspondeu a 82% dos casos. As opções de tratamento foram: debridamento, síntese primária, retalhos cutâneos ao acaso, retalho cutâneo romboide, retalhos miocutâneos de glúteo máximo em V-Y, retalhos fasciocutâneos de fascia lata clássicos, retalho fasciocutâneo de fascia lata em V-Y, e retalhos fasciocutâneos posteriores da coxa em V-Y. Resultados: Complicações ocorreram em 39% dos casos. A anemia pré-operatória foi associada a complicações. Conclusões: O conhecimento da patogênese da úlcera por pressão e o correto manejo do paciente de risco podem evitá-la na maioria dos casos. É indispensável a participação multiprofissional e dos familiares para o tratamento do paciente portador de úlcera por pressão, pois complicações, recidivas e incidência de novas úlceras são comuns. Fatores de risco para complicações, como anemia, devem ser evitados, para obtenção de melhor prognóstico e fechamento adequado da úlcera.
Palavras-chave: Úlcera por pressão. Retalhos cirúrgicos. Complicações pós-operatórias.
ABSTRACT
Background: Pressure ulcers are defined as lesions of ischemic etiology in the skin or soft tissue. These lesions are secondary to increased external pressure and usually occur over bony prominences. Classification of various stages of pressure ulcers is important for the development of therapeutic strategies. The fundamental surgical treatments are debridement and excision of underlying bursa and involved bone tissue, followed by tissue coverage. This study reports our experience in repairing pressure ulcers and analyzes patient characteristics, outcomes, and complications. Methods: A total of 33 pressure ulcers were treated in 17 patients, the most prevalent of which was sacral ulcer. The development of pressure ulcers in hospitals accounted for 82% of the cases. Treatment options included debridement, primary synthesis, random skin flaps, rhomboid skin flap, myocutaneous flaps of the gluteus maximus in V-Y, classic fasciocutaneous flaps of fascia lata, fasciocutaneous flap of fascia lata in V-Y, and posterior fasciocutaneous flaps of the thigh in V-Y. Results: Complications occurred in 39% of cases. Preoperative anemia was associated with complications. Conclusions: Pressure ulcers can be avoided in most cases, given sufficient knowledge of their pathogenesis and correct management of patients at risk. Multi-professional and family participation is essential for the treatment of patients with pressure ulcers since complications, recurrence, and the incidence of new ulcers are common. Complication risk factors such as anemia should be avoided in order to provide a better prognosis and proper closure of the ulcer.
Keywords: Pressure ulcer. Surgical flaps. Postoperative complications.
Úlceras por pressão (UP) são definidas como lesões cutâneas ou de partes moles, superficiais ou profundas, de etiologia isquêmica, secundária a aumento de pressão externa, e localizam-se, usualmente, sobre proeminência óssea1,2. As UP são classificadas em estágios, importantes para a elaboração de estratégias terapêuticas3,4.
As UP têm fatores etiológicos intrínsecos e extrínsecos ao paciente. Existem quatro fatores extrínsecos que podem levar ao aparecimento dessas lesões: pressão, cisalhamento, fricção e umidade5. A pressão é considerada o principal fator causal, e o efeito patológico no tecido pode ser atribuído a intensidade da pressão, duração da pressão e tolerância tecidual6. Quando a pressão externa for maior que a pressão de perfusão capilar tecidual (32 mmHg), haverá isquemia. Em posição supina, a pressão varia de 40 mmHg a 60 mmHg nas regiões sacral, calcânea e occipital; pressão > 75 mmHg leva à formação de UP em região isquiática. As UP são maiores sobre proeminências ósseas7. Em um estudo com 649 pacientes e 1.604 UP, a região mais acometida foi a isquiática, local de maior pressão entre cadeirantes. As úlceras sacrais, calcâneas e trocantéricas são mais frequentes em pacientes acamados8,9.
Dentre os fatores intrínsecos, destacam-se a idade, o estado nutricional, a perfusão tecidual, o uso de alguns medicamentos (depressores do sistema nervoso central e hipotensores) e as doenças crônicas (diabetes melito, doenças cardiovasculares, acidente vascular, etc.)6,10-13.
As UP podem se desenvolver em 24 horas e levar até cinco dias para sua manifestação. Todos os profissionais da área médica responsáveis pelo acompanhamento do paciente devem estar familiarizados com os principais fatores de risco. Nesse sentido, a observação das medidas profiláticas para eliminar forças de pressão contínua, cisalhamento ou fricção é de vital importância para evitar a formação de UP14.
A classificação mais utilizada é a do National Pressure Ulcer Advisory Panel, em que são descritos quatro estágios progressivos de lesão tecidual:
estágio I - pele intacta, porém com hiperemia que persiste por mais de uma hora após o alívio da pressão; estágio II - lesão da derme, com ou sem infecção; estágio III - lesão do subcutâneo e/ou músculo; estágio IV - lesão do osso e/ou da articulação, com ou sem infecção15-18.
Os princípios fundamentais do tratamento das UP mantêm-se até os dias de hoje, desde os relatos de Conway & Griffith19, em 1956: debridamento da úlcera com exérese da bursa subjacente e, quando necessário, do tecido ósseo envolvido, seguida de cobertura tecidual20,21.
O retalho para cobertura deverá ser o maior possível, e as linhas de sutura devem ser colocadas fora da área de pressão. A elaboração do retalho não deve violar os territórios dos retalhos adjacentes, com o objetivo de preservar futuras opções de tratamento20.
Vários métodos podem ser utilizados para reconstrução, como fechamento primário21, enxertos dérmicos22, e retalhos cutâneos23,24, fasciocutâneos25-30, musculocutâneos31,32 ou musculares33,34. Todos são eficazes, porém não evitam a recidiva18,35,36.
Frequentemente, após procedimentos cirúrgicos de grande porte, aliados a todos os esforços no sentido da prevenção e educação do paciente, há recorrência da úlcera ou nova lesão20.
A taxa de recidiva após cirurgia com retalhos tem variado de 3% a 82%, nos últimos 50 anos37. A recidiva da úlcera, em um estudo de acompanhamento de pacientes de 1 mês a 71 meses, foi de 69%, com média de nove meses do pós-operatório38. A taxa de complicação é de aproximadamente 36%37,38.
O bom estado nutricional e o manejo adequado da glicemia podem melhorar a taxa de sucesso cirúrgico. Pacientes com albumina sérica < 3,2 ng/dl estão associados à deiscência do retalho37. Outros estudos relatam a inconsistência da afirmação de que proteína sérica abaixo do normal leva a déficit na cicatrização, mas, com frequência, a cirurgia é postergada até que a albumina sérica atinja níveis normais39.
O objetivo deste estudo é relatar a experiência na reparação de UP, analisando características dos pacientes, complicações e resultados obtidos.
MÉTODO
No período de março de 2008 a março de 2010 (24 meses), foi realizado um estudo descritivo, longitudinal, dos pacientes portadores de UP, internados em hospitais particulares.
Foi elaborado um protocolo no qual se avaliaram os seguintes dados: gênero, idade, ambiente no qual as UP se desenvolveram, localização e classificação, segundo o National Pressure Ulcer Advisory Panel18, tratamento realizado, complicações pós-operatórias, taxa de sucesso e recorrência em um mês após o ato cirúrgico.
Exames laboratoriais pré-operatórios, como glicemia capilar, albumina sérica e hemoglobina, foram considerados para correlação com possíveis complicações pós-operatórias37,39.
Para avaliação dos fatores de risco no desenvolvimento de UP, foram considerados: idade, ocorrência de lesão medular, incontinência vesical ou fecal, deficiência de albumina e hemoglobina sérica.
As UP foram avaliadas quanto à localização: sacral, isquiática, trocantérica, calcânea, occipital e orelha.
Em relação ao tipo de tratamento, foi discriminada apenas a opção cirúrgica por técnicas reconhecidas: debridamento sem cobertura tecidual, fechamento primário21, retalho cutâneo romboide24, retalhos ao acaso23,24, retalhos miocutâneos de glúteo máximo em V-Y40-42, retalhos fasciocutâneos de fascia lata clássicos43, retalhos fasciocutâneos de fascia lata em V-Y, e retalhos fasciocutâneos posteriores da coxa em V-Y20,44.
O debridamento foi realizado após marcação da úlcera com azul de metileno, para completa retirada da bursa45. Drenos de sucção foram utilizados nos casos em que o cirurgião julgou necessário.
O tratamento foi avaliado por meio das taxas de sucesso e recorrência das UP. A taxa de sucesso foi considerada como fechamento da úlcera um mês após o procedimento cirúrgico15. A taxa de recorrência foi determinada pelo reaparecimento da lesão após cicatrização com tempo superior a um mês. Em relação ao pós-operatório, foi avaliada a presença ou não de complicações e foram discriminados: infecção pós-operatória no sítio cirúrgico, hematoma, deiscência de sutura (menores, com extensão < 3 cm; e maiores, com extensão > 3 cm), e necrose de retalhos total (> 30%) ou parcial (< 30%).
As UP foram consideradas crônicas caso o tempo de aparecimento fosse superior a três meses15.
O teste de Mann-Whitney foi aplicado para análise estatística.
RESULTADOS
Foram avaliados 17 pacientes, sendo 10 do gênero masculino e 7 do gênero feminino, com idade entre 21 e 89 anos (média de 64 anos).
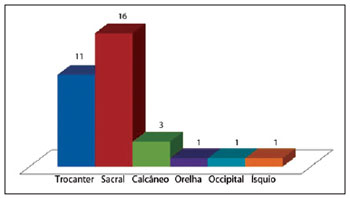
Foram tratadas cirurgicamente 33 UP, sendo a localização sacral a de maior prevalência (16 casos), seguida pelas regiões trocantérica, calcânea, ísquiática, occipital e orelha (Figura 1).
O desenvolvimento das UP no ambiente hospitalar correspondeu a 82% dos casos. As UP provenientes do domicílio foram responsáveis por 18%.
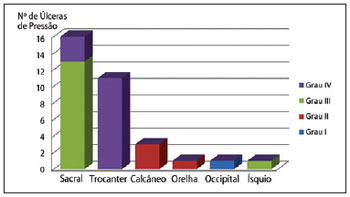
Segundo a classificação do National Pressure Sore Advisory Panel (1989), a prevalência de úlceras grau III e IV foi de 42% e grau II, de 15%. As úlceras nos estágios III e IV foram prevalentes nas regiões sacral e trocantérica (Figura 2).
O tratamento cirúrgico proposto foi baseado na classificação, no local de acometimento, no estado geral do paciente e na disponibilidade de área doadora de retalho.
Todos os pacientes submetidos a tratamento cirúrgico com a utilização de retalhos para cobertura tecidual também foram submetidos a debridamento de tecido de granulação e bursa no mesmo tempo cirúrgico. No caso de úlceras graus III e IV, os pacientes foram submetidos a ostectomia parcial para exérese de necrose e/ou redução de proeminências ósseas (Figura 3).
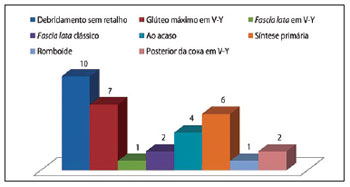
Em um paciente, foi realizada cobertura de úlceras trocantérica e sacral com retalho fasciocutâneo V-Y posterior da coxa. A distribuição do tratamento para cada região acometida por UP pode ser observada na Figura 4.
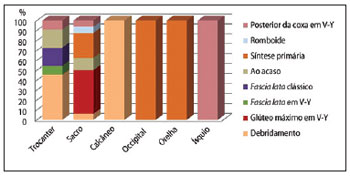
Figura 4 - Distribuição por região acometida por úlceras por pressão e tipo de tratamento empregado.
Com relação aos fatores de risco, foram encontrados 15 pacientes acamados sem lesão medular e 2 com lesão medular, sendo um caso de paraplegia e um de hemiplegia, ambos com acidente traumático por projétil de arma de fogo. O paciente com hemiplegia apresentou úlcera em ísquio.
Apenas 1 paciente não possuía incontinência, 10 pacientes possuíam incontinências fecal e vesical, e 6 apresentavam apenas incontinência vesical.
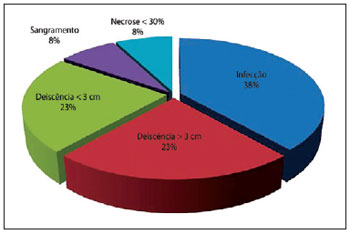
Das 33 UP tratadas, 20 (61%) não apresentaram complicações. As complicações referentes às 13 (39%) úlceras estão representadas na Figura 5, e 18% das complicações corresponderam ao tratamento de úlceras sacrais com retalhos V-Y de glúteo máximo.
Dentre os exames laboratoriais, a glicemia foi mantida dentro da normalidade no pré e no pós-operatório. Um paciente apresentou albumina sérica e hemoglobina dentro da normalidade. A média de albumina sérica encontrada foi de 2,7 ng/dl, com igual distribuição entre os casos complicados e não-complicados. Nenhuma relação entre proteína sérica abaixo de níveis normais e complicações pós-operatórias foi encontrada. Um paciente apresentou hemoglobina < 10 ng/dl no pré-operatório.
O teste de Mann-Whitney aplicado às variáveis demonstrou significância estatística (P < 0,05) para hemoglobina com complicações associadas aos pacientes com níveis entre 10 ng/dl e 11 ng/dl.
A taxa de sucesso avaliada por paciente após um mês da cirurgia foi de 53% (9 pacientes). Recidiva de UP ocorreu em 3 (18%) pacientes, em média de seis meses de acompanhamento, 2 pacientes não puderam ser avaliados após um mês da cirurgia em decorrência de óbito por outras causas, e 2 pacientes foram considerados portadores de úlcera crônica, um com úlcera sacral e outro com úlcera isquiática (Figuras 6 a 29).
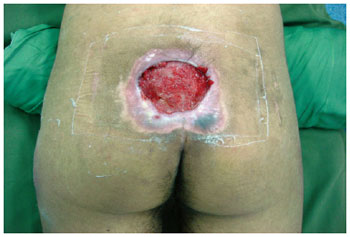
Figura 6 - Úlcera sacral em paciente jovem (21 anos), vítima de trauma raquimedular por projétil de arma de fogo.
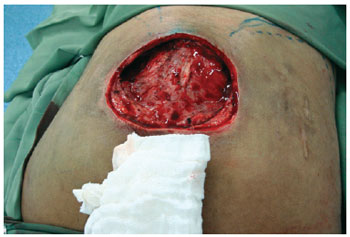
Figura 7 - Intraoperatório de úlcera sacral após debridamento.
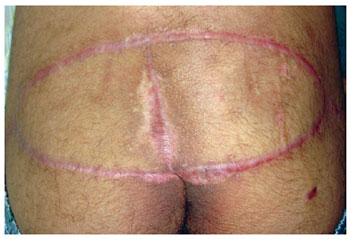
Figura 8 - Pós-operatório no quarto mês. Retalho de glúteo máximo em V-Y, bilateral.
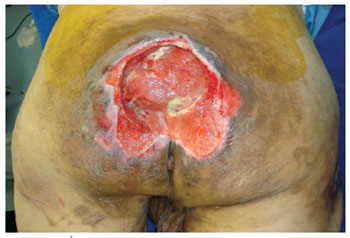
Figura 9 - Úlcera sacral em paciente idoso (68 anos), com história de acidente vascular cerebral (AVC).
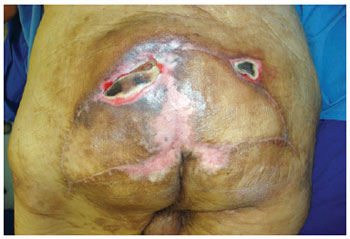
Figura 10 - Recidiva no 8º mês de pós-operatório.
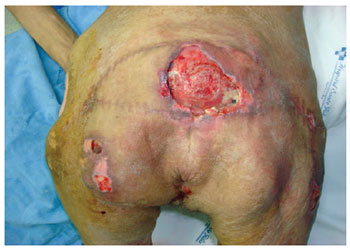
Figura 11 - Múltiplas recidivas em paciente de 43 anos com AVC. Observam-se várias áreas com cicatriz cirúrgica.
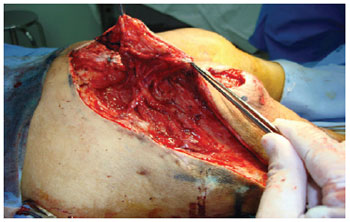
Figura 12 - Retalho posterior da coxa com extensão glútea. Observa-se a manutenção da irrigação da área de prévia mobilização do retalho de glúteo máximo em V-Y.
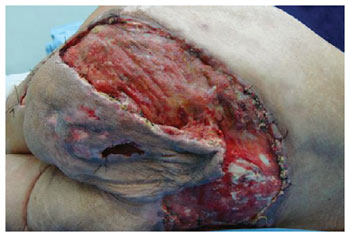
Figura 13 - Deiscência do retalho posterior da coxa em V-Y com extensão glútea. Observa-se a viabilidade do retalho.
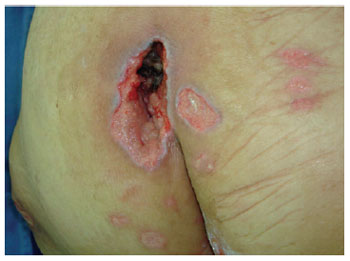
Figura 14 - Úlcera sacral com pequenas dimensões.
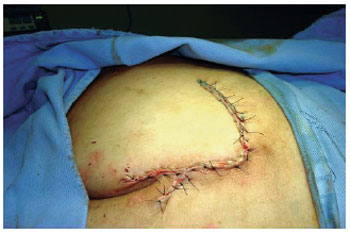
Figura 15 - Retalho ao acaso de rotação.
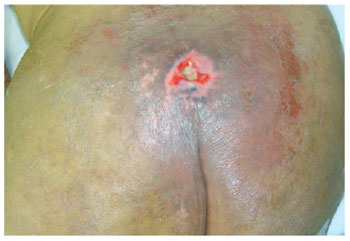
Figura 16 - Úlcera sacral com pequenas dimensões.
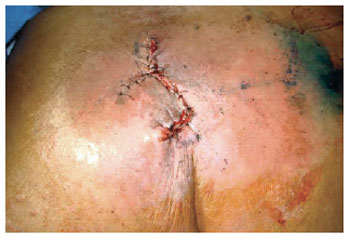
Figura 17 - Retalho romboide.
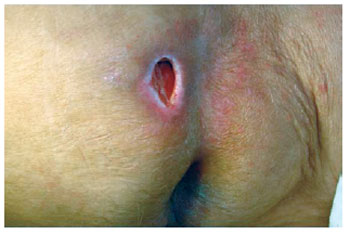
Figura 18 - Úlcera sacral com flacidez de pele e disponibilidade tecidual local.
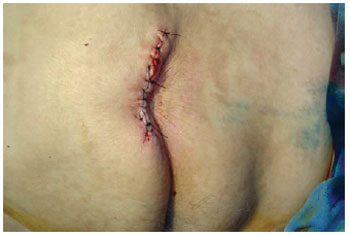
Figura 19 - Fechamento primário em úlcera sacral.
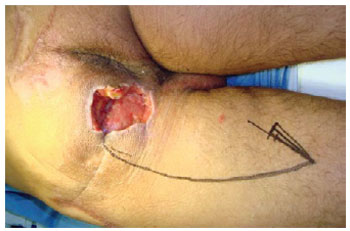
Figura 20 - Úlcera isquiática em paciente de 50 anos de idade, vítima de trauma raquimedular por projétil de arma de fogo. Planejamento de retalho posterior da coxa em V-Y.
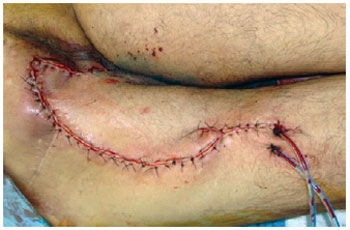
Figura 21 - Retalho posterior da coxa em V-Y.
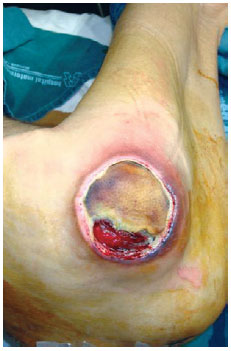
Figura 22 - Úlcera trocantérica em paciente idoso, de 71 anos de idade.
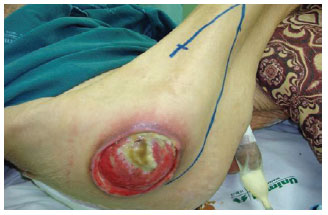
Figura 23 - Úlcera trocantérica em paciente idoso, de 71 anos de idade. Planejamento de retalho de fascia lata em V-Y.
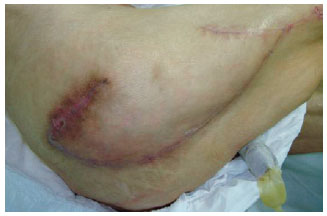
Figura 24 - Úlcera trocantérica em paciente idoso, de 71 anos de idade. Planejamento de retalho de fáscia lata.
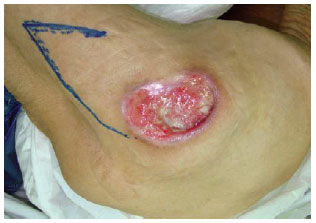
Figura 25 - Pós-operatório de 1 mês do paciente referido nas Figuras 22 a 24.
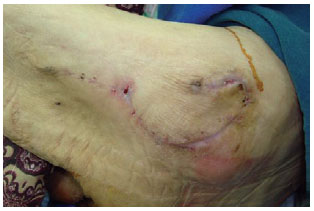
Figura 26 - Pós-operatório de 4 meses do paciente referido nas Figuras 22, 23 e 24.
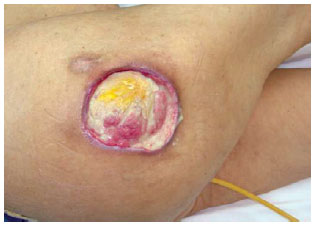
Figura 27 - Úlcera trocantérica.
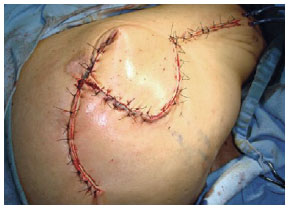
Figura 28 - Retalho de fascia lata associado a retalho ao acaso.
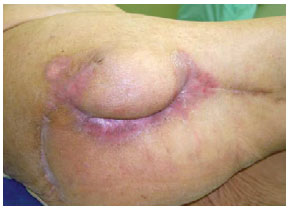
Figura 29 - Pós-operatório de 9 meses do paciente referido nas Figuras 27 e 28.
DISCUSSÃO
A casuística apresenta, em sua maioria, pacientes doentes crônicos e idosos, com média de idade de 64 anos, demonstrando correlação com outros estudos para o mesmo tipo de população5.
A avaliação do cirurgião plástico só foi solicitada quando ocorreu perda de pele total, o que justifica a falta de relatos de UP grau I neste estudo.
Debridamento isolado, sem confecção de retalho para cobertura, foi realizado em decorrência da gravidade clínica do paciente, com UP classificação grau II, além da localização das lesões em áreas de bom prognóstico para cicatrização, como a região calcânea. As UP de calcâneo grau II submetidas a debridamento cicatrizaram, em média, com 21 dias.
Segundo estudo realizado para avaliação clínica e epidemiológica das UP em pacientes internados no Hospital São Paulo (São Paulo, SP), em 68% dos casos as UP foram desenvolvidas em ambiente hospitalar e 32% foram provenientes da própria residência, de casas de repouso e de outras clínicas5. Neste estudo, os casos de UP desenvolvidas no ambiente hospitalar corresponderam a 82% e 18% foram provenientes do domicílio. É provável que esses pacientes recebam melhor tratamento no domicilio, por meio de assistência familiar e enfermagem domiciliar, que no ambiente hospitalar. Esses dados são de grande importância para indicar a necessidade de orientação e sistematização no tratamento hospitalar de pacientes com fatores de risco para UP. A menor incidência de UP provenientes do domicílio pode estar relacionada à diferença entre as populações estudadas neste e no estudo citado. Neste estudo, a população foi proveniente de hospitais particulares, com melhores recursos para cuidados no domicílio. A incidência elevada de UP em ambiente hospitalar decorre da falta de conhecimento sobre prevenção de UP pelas equipes de enfermagem e médica, visto que não foi observada, em nenhum caso, prescrição de mudança de decúbito por profissionais não-cirurgiões.
Um fator importante na gênese das UP é a umidade excessiva, encontrada principalmente nas incontinências vesical e fecal6. No presente estudo, encontrou-se apenas um paciente sem incontinência. A umidade macera a pele, principalmente quando em fricção, levando a lesões superficiais suscetíveis a infecção.
A maior incidência de UP ocorreu na região sacral, pela maior frequência do decúbito dorsal na população de pacientes portadores de doenças crônicas e idosos. O retalho de glúteo máximo em V-Y foi o mais utilizado, representando 21% dos casos. Esse retalho, quando utilizado unilateralmente, é de fácil mobilização, o que possibilita alcançar o lado contralateral e permite que a linha de sutura fique longe da zona de pressão20.
Apenas em duas UP foram realizados retalhos musculocutâneos de glúteo máximo em V-Y, bilateralmente, pelo grande diâmetro da área acometida. Em 71,5% das úlceras sacrais, foi realizado retalho de glúteo máximo em V-Y unilateral, com o objetivo de preservar área doadora do retalho nos casos de recidiva de UP na região.
As úlceras trocantéricas ocorrem com maior frequência nos pacientes que utilizam o decúbito lateral. Foram realizadas reconstruções com retalhos fasciocutâneos de fascia lata clássico, fascia lata em V-Y e debridamento sem retalho nos pacientes com necrose tecidual e clinicamente instáveis.
As UP nas regiões occipital e orelha, que corresponderam a úlceras grau II, foram submetidas a fechamento com síntese primária, além de 4 úlceras sacrais grau III. UP pouco extensas, com disponibilidade de tecido adjacente, foram fechadas primariamente, para preservar área doadora de retalho, em caso de recidiva ou nova úlcera.
O retalho posterior da coxa em V-Y apresentou boa vitalidade e pode ser realizado com base medial ou lateral. Permite reparação de lesões isoladas ou múltiplas em um só tempo cirúrgico20. Dois casos foram realizados com esse retalho, um com reparo de úlceras sacral e trocantérica em um mesmo tempo cirúrgico e outro em região de ísquio. Houve uma única ocorrência de úlcera em ísquio neste estudo, evoluindo com deiscência do retalho < 3 cm, o que corresponde a alta incidência de complicações nessa região, em outros estudos46,47.
Retalhos cutâneos ao acaso foram utilizados preferencialmente em áreas de recidiva de úlceras, com cicatrizes de reconstrução anterior, e em pacientes clinicamente instáveis, que necessitavam de tempo cirúrgico menor.
Após a confecção dos retalhos, é de importância fundamental o fechamento da área doadora sem tensão. A seleção do procedimento de reconstrução depende de vários fatores: nível da lesão medular, local da úlcera, história de ulceração prévia e cirurgias, prognóstico, hábitos diários, estado nutricional, e outros problemas médicos associados.
Do total de casos com complicações pós-operatórias (32%), metade ocorreu na região sacral. Essa incidência elevada na região pode estar relacionada ao contato com fezes e urina nas proximidades da cicatriz cirúrgica, visto que apenas um paciente não apresentava incontinência fecal ou vesical.
A tentativa de correção de albumina e hemoglobina para níveis normais antes do ato cirúrgico não foi alcançada em alguns pacientes, em decorrência de doenças crônicas. Não foi encontrada relação entre deficiência de albumina e complicações pós-operatórias, mas observou-se que as complicações ocorreram predominantemente com hemoglobina < 11 ng/dl (média, 10,35 ng/dl), com significância estatística (P < 0,05).
Apesar de um paciente com UP sacral apresentar hemoglobina < 10 ng/dl sem complicações pós-operatórias, a anemia está associada à deiscência e à necrose de retalho.
A baixa taxa de recidiva da úlcera (18% em seis meses) provavelmente está relacionada ao curto tempo de acompanhamento, visto que estudos relatam taxas acima de 26%48. Esse fato também pode ser explicado pelos poucos casos relatados de úlcera isquiática, pois essas são as que apresentam maior recidiva46,47.
A taxa de sucesso de 53%, após um mês de tratamento, com fechamento completo da úlcera e sem recidiva, observada em média por seis meses, corroborou os resultados encontrados em outros trabalhos43.
Avaliação de rotina da pele de pacientes com mobilidade prejudicada pode funcionar como fator preventivo, pois as UP, em sua fase inicial, se apresentam com discreta mudança na coloração cutânea ou mesmo nenhuma alteração. Isso se deve ao não diagnóstico, por profissionais de saúde, entre a resposta fisiológica normal da pele (eritema reativo), resposta patológica (eritema não-reativo), evoluindo para estágios posteriores, caso não seja afastado o estímulo causal.
A experiência adquirida neste estudo contribuiu para melhor abordagem terapêutica cirúrgica e não-cirúrgica, como orientação da equipe hospitalar, de familiares e de pacientes, na prevenção de UP.
CONCLUSÕES
O conhecimento da patogênese e o correto manejo do paciente de risco podem, na maioria dos casos, evitar as UP.
É indispensável a participação de pacientes, familiares e/ou profissionais que acompanham para o sucesso do tratamento do portador de UP, visto que complicações e recidivas são comuns.
Fatores de risco para complicações, como anemia, devem ser evitados, para melhor prognóstico e fechamento adequado das UP.
AGRADECIMENTOS
Ao Dr. Joel Veiga Filho, membro titular da Sociedade Brasileira de Cirurgia Plástica, pela orientação durante a execução deste trabalho.
REFERÊNCIAS
1. Santos LLR, Ferreira LM, Sabino Neto MS. Úlcera por pressão. In: Ferreira LM, ed. Manual de cirurgia plástica. São Paulo: Atheneu; 1995. p.214-7.
2. Ferreira LM, Calil JA. Etiopatogenia e tratamento das úlceras por pressão. Diagn Tratamento. 2001;6:36-40.
3. Frisoli Jr A, Haddad A, Toniolo Neto J, Ferreira LM. Úlcera por pressão. Gerontologia. 1995;3:193-200.
4. Shea JD. Pressure sores: classification and management. Clin Orthop Relat Res. 1975;(112):89-100.
5. Blanes L, Duarte IS, Calil JA, Ferreira LM. Avaliação clínica e epidemiológica das úlceras por pressão em pacientes internados no Hospital São Paulo. Rev Assoc Med Bras. 2004;50(2):182-7.
6. Bryant RA, Shannon ML, Pieper B, Braden BJ, Morris DJ. Pressure ulcers. In: Bryant RA, ed. Acute and chronic wounds: nursing management. St. Louis: Mosby; 1992. p.105-63.
7. Lindan O, Greenway RM, Piazza JM. Pressure distribution on the surface of human body. I. Evaluation in lying and sitting positions using a "bed of springs and nails". Arch Phys Med Rehabil. 1965;46:378-85.
8. Dansereau JG, Conway H. Closure of decubiti in paraplegics. Report of 2000 cases. Plast Reconstr Surg. 1964;33:474-80.
9. Costa MP, Sturtz G, Costa FPP, Ferreira MC, Barros Filho TEP. Epidemiologia e tratamento das úlceras de pressão: experiência de 77 casos. Acta Ortop Bras. 2005;13(3):124-33.
10. Bergstrom N, Braden B, Kemp M, Champagne M, Ruby E. Multi-site study of incidence of pressure ulcers and the relationship between risk level, demographic characteristics, diagnoses, and prescription of preventive interventions. J Am Geriatr Soc. 1996;44(1):22-30.
11. Dealey C. Cuidando de feridas: um guia para enfermeiras. São Paulo: Atheneu; 1992. p.83-126.
12. Allman RM. Pressure ulcers among the elderly. N Engl J Med. 1989;320(13):850-3.
13. Pinchcofsky-Devin GD, Kaminski MV Jr. Correlation of pressure sores and nutritional status. J Am Geriatr Soc. 1986;34(6):435-40.
14. Krasner D, Margolis DJ, Ordona RU, Rodeheaver GT. Prevention and management of pressure ulcers: treatment of chronic wounds. Number 6 in a Series.
15. Foster RD, Anthony JP, Mathes SJ, Hoffman WY, Young D, Eshima I. Flap selection as a determinant of success in pressure sore coverage. Arch Surg. 1997;132(8):866-73.
16. Powel PH. Pressure sore. In: Selected Readings in Plastic Surgery, 7(39):1-27.
17. Yarkony GM. Pressure ulcers: a review. Arch Phys Med Rehabil. 1994;75(8):908-17.
18. National Pressure Ulcer Advisory Panel. Pressure ulcers: incidence, economics, risk assessment. Consensus Development Conference Statement. West Dundee: S-N Publications; 1989.
19. Conway H, Griffith BH. Plastic surgery for closure of decubitus ulcers in patients with paraplegia: based on experience with 1,000 cases. Am J Surg. 1956;91(6):946-75.
20. Calil JA, Ferreira LM, Neto MS, Castilho HT, Garcia EB. Avaliação clínica do retalho fascio-cutâneo da região posterior da coxa em V-Y. Rev Assoc Med Bras. 2001;47(4):311-9.
21. Conway H, Kraissl CJ, Clifford III RH. The plastic surgical closure of decubitus ulcers in patients with paraplegia. Surg Gynecol Obstet. 1947;85(3):321-32.
22. Wesser DR, Kahn S. The reversed dermis graft in the repairs of decubitus ulcers. Plast Reconstr Surg. 1967;40(3):252-4.
23. Campbell RM, Converse JM. The saddle-flap for surgical repair of ischial decubitus ulcers. Plast Reconstr Surg. 1954;14(6):442-3.
24. Luscher NJ, Kuhn W, Zäch GA. Rhomboid flaps in surgery for decubital ulcers: indications and results. Ann Plast Surg. 1986;16(5):415-21.
25. Rosen JM, Mo ST, Liu A. Experience with the island inferior gluteal thigh flap compared with other local flaps for the reconstruction of the pelvic area. Ann Plast Surg. 1990;24(6):498-509.
26. Hurwitz DJ, Swartz WM, Mathes SJ. The gluteal thigh flap: a reliable, sensate flap for the closure of buttocks and perineal wounds. Plast Reconstr Surg. 1981;68(4):521-32.
27. Rubin JA, Whetzel TP, Stevenson TR. The posterior thigh fasciocutaneous flap: vascular anatomy and clinical application. Plast Reconstr Surg. 1995;95(7):1228-39.
28. Maruyama Y, Ohnishi K, Takeuchi S. The lateral thigh fascio-cutaneous flap in the repair of ischial and trochanteric defects. Br J Plast Surg. 1984;37(1):103-7.
29. Paletta C, Bartell T, Shehadi S. Applications of the posterior thigh flap. Ann Plast Surg. 1993;30(1):41-7.
30. Yamamoto Y, Ohura T, Shintomi Y, Sugihara T, Nohira K, Igawa H. Superiority of the fasciocutaneous flap in reconstruction of sacral pressure sores. Ann Plast Surg. 1993;30(2):116-21.
31. Scheflan M, Nahai F, Bostwick J 3rd. Gluteus maximus island musculocutaneous flap for closure of sacral and ischial ulcers. Plast Reconstr Surg. 1981;68(4):533-8.
32. Ramirez OM. The sliding plication gluteus maximus musculocutaneous flap for reconstruction of sacrococcygeal wounds. Ann Plast Surg. 1990;24(3):223-30.
33. Ger R. The surgical management of decubitus ulcers by muscle transposition. Surgery. 1971;69(1):106-10.
34. Klein NE, Luster S, Green S, Moore T, Capen D. Closure of defects from pressure sores requiring proximal femoral resection. Ann Plast Surg. 1988;21(3):246-50.
35. Arregui J, Cannon B, Murray JE, O'Leary JJ Jr. Long-term evaluation of ischiectomy in the treatment of pressure ulcers. Plast Reconstr Surg. 1965;36(6):583-90.
36. Pers M, Snorrason K, Nielsen IM. Primary results following surgical treatment of pressure sores. Scand J Plast Surg. 1986;20(1):123-4.
37. Keys KA, Daniali LN, Warner KJ, Mathes DW. Multivariate predictors of failure after flap coverage of pressure ulcers. Plast Reconstr Surg. 2010;125(6):1725-34.
38. Disa JJ, Carlton JM, Goldberg NH. Efficacy of operative cure in pressure sore patients. Plast Reconstr Surg. 1992;89(2):272-8.
39. Estrella EP, Lee EY. A retrospective, descriptive study of sacral ulcer flap coverage in nonambulatory patients with hypoalbuminemia. Ostomy Wound Manage. 2010;56(3):52-9.
40. Ichioka S, Okabe K, Tsuji S, Ohura N, Nakatsuka T. Distal perforator-based fasciocutaneous V-Y flap for treatment of sacral pressure ulcers. Plast Reconstr Surg. 2004;114(4):906-9.
41. Lee HB, Kim SW, Lew DH, Shin KS. Unilateral multilayered musculocutaneous V-Y advancement flap for treatment of pressure sore. Plast Reconstr Surg. 1997;100(2):340-5.
42. Jósvay J, Sashegyi M, Kelemen P, Donáth A. Modified tensor fascia lata musculofasciocutaneous flap for the coverage of trochanteric pressure sores. J Plast Reconstr Aesthet Surg. 2006;59(2):137-41.
43. Maciel SC, Tavares Filho JM, Belerique M. Retalhos glúteos em V-Y para reparação de úlceras sacras, isquiáticas e trocantéricas, sem secção ou sacrifício do músculo glúteo máximo. Rev Soc Bras Cir Plast. 1999;14(2):55-64.
44. Calil JA. Aplicação clínica do retalho fáscio-cutâneo em V-Y da região posterior da coxa [tese de doutorado]. São Paulo: Universidade Federal de São Paulo; 1999.
45. Jones NF, Wexler MR. Delineation of the pressure sore bursa using methylene blue and hydrogen peroxide. Plast Reconstr Surg. 1981;68(5):798-9.
46. Relander M, Palmer B. Recurrence of surgically treated pressure sores. Scand J Plast Reconstr Surg Hand Surg. 1988;22(1):89-92.
47. Kierney PC, Engrav LH, Isik FF, Esselman PC, Cardenas DD, Rand RP. Results of 268 pressure sores in 158 patients managed jointly by plastic surgery and rehabilitation medicine. Plast Reconstr Surg. 1998;102(3):765-72.
48. Souza Filho MVP, Cardoso DP, Girão RA. Tratamento cirúrgico das úlceras de pressão com retalhos cutâneos e musculocutâneos. Experiência de três anos no Hospital Geral Dr. Waldemar de Alcântara. Rev Bras Cir Plast. 2009;24(3):274-80.
Cirurgião plástico, membro titular da Sociedade Brasileira de Cirurgia Plástica, Manaus, AM, Brasil.
Correspondência para:
Ricardo Goes Figueiras
Rua Rio Madeira, 6 - Quadra 37 - Vieiralves
Manaus, AM, Brasil - CEP 69053-030
E-mail: rgoes@vivax.com.br
Artigo submetido pelo SGP (Sistema de Gestão de Publicações) da RBCP.
Artigo recebido: 16/3/2011
Artigo aceito: 9/8/2011
Trabalho realizado em hospitais da rede particular de Manaus: Hospital Santa Júlia, Hospital UNIMED, Hospital Adventista e Hospital Nilton Lins, Manaus, AM, Brasil.


 Read in Portuguese
Read in Portuguese
 Read in English
Read in English
 PDF PT
PDF PT
 Print
Print
 Send this article by email
Send this article by email
 How to Cite
How to Cite
 Mendeley
Mendeley
 Pocket
Pocket
 Twitter
Twitter