

Original Article - Year 2011 - Volume 26 -
Avaliação da qualidade de cicatrizes em mamoplastia de aumento por via submamária e transareolomamilar: um estudo longitudinal prospectivo
Scar quality assessment following transareolomammillary and inframammary augmentation mammaplasty: a prospective longitudinal study
RESUMO
Introdução: O aumento das mamas se tornou um dos procedimentos mais realizados em Cirurgia Plástica. A cirurgia de aumento dos seios é quase inteiramente determinada por três variáveis: localização da incisão, plano de alocação da prótese e tipo de implante. Não há provas incontestáveis que apóiem a superioridade de uma combinação de opções sobre outra. O objetivo deste estudo é comparar, através da análise do cirurgião e das pacientes submetidas ao procedimento, a qualidade da cicatriz originada pela cirurgia de aumento mamário utilizando a via submamária e transareolomamilar. Método: Estudo longitudinal prospectivo para investigar pacientes submetidas a aumento mamário estético. Foi utilizada a Escala Paciente e Observador de Avaliação da Cicatriz para mensuração da qualidade cicatricial na revisão de um ano. Resultados: Quarenta e nove mulheres foram submetidas a mamoplastia de aumento primária por via inframamária (22 pessoas) ou abordagem transareolomamilar (27 pessoas), em um seguimento médio de 13 meses. O grupo transareolomamilar apresentou melhores resultados na avaliação do paciente. Entre os cirurgiões, a avaliação de ambos os grupos apresentou resultados semelhantes. Conclusões: Concluímos, com base nas escalas utilizadas e nos dados clínicos obtidos, que a via transareolomamilar demonstrou qualidade superior na avaliação de pacientes. Não houve diferença estatisticamente significativa entre as duas incisões na análise dos cirurgiões. Estudos adicionais envolvendo maior número de pacientes são necessários para comparar o resultado de cada uma das incisões avaliadas.
Palavras-chave: Mamoplastia. Implantes de mama. Implante mamário. Géis de silicone.
ABSTRACT
Introduction: Breast augmentation surgery has become one of the most common procedures in plastic surgery. It is almost entirely determined by 3 variables: location of the incision, pocket plane for implant placement, and type of implant. There is no evidence supporting the superiority of one combination of options over another. The aim of this prospective study was to compare the quality of the scars caused by inframammary and transareolomammillary augmentation mammaplasty in terms of surgeon and patient assessments. Methods: The study included women who underwent cosmetic breast augmentation surgery via inframammary and transareolomammillary incisions. The Patient and Observer Scar Assessment Scale was used for comparing the scar quality 1 year after the surgery. Results: Of 49 patients, 22 and 27 patients underwent primary augmentation mammaplasty via inframammary and transareolomammillary incisions, respectively. Their average follow-up period was 13 months. The transareolomammillary group had better patient assessment scores. However, the surgeon assessment scores of both groups were similar. Conclusions: According to the patients, transareolomammillary augmentation mammaplasty yielded better scar quality, but the surgeons noted no significant difference in scar quality between the inframammary and the transareolomammillary incisions. Additional studies involving a higher number of patients are required to confirm these results.
Keywords: Mammaplasty. Breast implants. Breast implantation. Silicone gels.
Mamoplastia de aumento é uma das cirurgias estéticas mais realizadas na época atual. O propósito desta cirurgia é aumentar o volume das mamas visando à obtenção de melhoria na autoimagem da paciente, diminuindo sua insatisfação relacionada com tamanho, forma e aparência mamária. Várias técnicas vêm sendo utilizadas ao longo do tempo para alcançar estas finalidades e o procedimento mais utilizado na atualidade é a introdução de próteses de silicone.
Ao planejar uma mamoplastia de aumento com próteses de silicone, três seriam as variáveis principais: localização da incisão, plano de alocação da prótese e tipo de implante1-3.
Não existe evidência incontestável que ampare a superioridade de uma combinação dentro destas escolhas sobre outra. Entretanto, algumas configurações anatômicas, tanto em casos primários quanto em novas intervenções, poderão ser mais bem tratadas com uma combinação específica dentre as opções disponíveis que podem diferir da abordagem preferencial do cirurgião. Em função disto, acredita-se que o conhecimento e a flexibilidade diante dos diferentes diagnósticos e tratamentos sejam imprescindíveis para que bons resultados sejam alcançados nesta intervenção cirúrgica4.
O objetivo deste estudo é comparar, por meio da análise do cirurgião e das pacientes submetidas ao procedimento, a qualidade da cicatriz originada pela cirurgia de aumento mamário utilizando a via submamária e transareolomamilar.
MÉTODO
Foi delineado um estudo longitudinal prospectivo envolvendo as pacientes que procuraram os autores, visando à realização de cirurgia para aumento mamário, sendo selecionadas para participar dele com base nos critérios de inclusão e de exclusão contidos nos Quadros 1 e 2.


O aconselhamento em relação à escolha da via de acesso foi realizado a partir do tamanho da aréola. Nos casos de diâmetro areolar transversal igual ou superior a 4 cm, a via de abordagem preferencial foi a transareolomamilar. Já quando o diâmetro areolar era inferior a 4 cm, ou quando o volume da prótese era superior a 250 ml, a via submamária era a indicada. Todavia, a decisão final da localização da incisão foi realizada pela paciente com base neste aconselhamento do cirurgião, não sendo influenciada a rotina de atendimento pelo presente estudo.
Todos os procedimentos foram realizados sob anestesia peridural, com sedação endovenosa. Foi realizada infiltração pré-incisional com solução composta por 200 ml de solução salina a 0,9% com 0,5 mg de adrenalina, visando à vasoconstrição local.
A incisão na pele foi feita com lâmina 15 na via submamária e lâmina 11 na transareolomamilar. Foi feito descolamento até o plano de colocação da prótese com bisturi eletrônico, manobras digitais e tesoura. Utilizando-se o mamilo como referencial, foi executado descolamento cranial, caudal e medial cerca de 1 cm maior que o diâmetro da base da prótese. Frequentemente foi ultrapassado o sulco submamário, independentemente da incisão realizada, para que a prótese pudesse ser acomodada sem dobras. Não foram feitos descolamentos laterais mais amplos do que metade do diâmetro da base para evitar lesões nervosas.
Hemostasia foi feita por eletrocoagulação na medida em que a cirurgia progredia e, após descolar os dois lados, fez-se o controle de pequenos sangramentos com utilização de afastador com fibra ótica. As luvas cirúrgicas foram trocadas e lavadas com água destilada e secas com compressas esterilizadas, antes da introdução de cada prótese. As próteses foram lavadas com soro fisiológico, foram tocadas somente pelo cirurgião, e introduzidas com manobras digitais, de modo que sua maior projeção se situasse na localização do mamilo ao final da cirurgia.
Nas incisões submamárias, as suturas foram feitas nos planos mamário e intradérmico, com pontos separados de nylon monofilamentar 5.0 para os planos profundos e 4.0 para a sutura contínua intradérmica. Já nas incisões transareolomamilares, foram utilizados somente pontos simples com nylon 5-0 em ambos os planos. Aplicou-se, ao término do procedimento, fita microporosa e sutiã modelador suavemente compressivo. As suturas foram retiradas após 14 dias. Não foram utilizados drenos.
Para a analgesia pós-operatória, utilizou-se Dipirona 8 mg por kg de peso, endovenosa (EV), de 6 em 6 h e Tenoxican 0,3 mg por kg de peso, EV, de 12 em 12 h e, se necessário, Meperidina 0,5 mg por kg de peso, EV, até de 3 em 3 h. Os procedimentos foram realizados em centro cirúrgico hospitalar, com o pós-operatório imediato ocorrendo na sala de recuperação da unidade. Não foram utilizados antibióticos ou corticoesteroides no pós-operatório.
Cada paciente foi alocada em um dos dois grupos. No grupo I, as pacientes foram submetidas à cirurgia de aumento mamário utilizando a via submamária. No grupo II, as próteses foram alocadas através da via transareolomamilar. Todos os dados referentes ao procedimento e ao acompanhamento pré e pós-operatório foram anotados em protocolo específico.
Quando as pacientes retornaram para a revisão de 12 meses de pós-operatório foi aplicada a Escala Paciente e Observador de Avaliação da Cicatriz (EPOAC)7. Esta escala consiste em duas escalas numéricas: a preenchida pelo paciente, que contém seis itens (dor, prurido, coloração, endurecimento, espessura e irregularidade) e a do observador, que contém cinco itens (vascularização, espessura, relevo, maleabilidade e pigmentação). Todos os itens das duas escalas são numerados de 1 até 10. A contagem 10 reflete a pior cicatriz ou sensação imaginável, já a 1 reflete uma pele normal. As contagens totais mais baixas, 6 e 5, respectivamente, refletem a pele normal, enquanto que contagens totais mais altas, 60 e 50, respectivamente, refletem a pior cicatriz imaginável7,8.
O cálculo do tamanho da amostra foi baseado em α = 0,05 com um poder de estimativa de 0,80 utilizando o programa de computador PS: Power and Sample Size (Vanderbilt University Medical Center, Nashville, EUA). O valor mínimo da amostra calculada foi considerado como o tamanho de amostra a ser obtido inicialmente neste estudo9. Isto resultou em 14 indivíduos em cada grupo.
Depois da tabulação de dados, foi realizada a análise estatística dos mesmos por meio de testes não-paramétricos para amostras independentes (Qui quadrado, Teste T e Mann-Whitney U) utilizando o programa de computador SPSS 11.0 (SPSS Incorporation, Chicago, EUA). Foi considerado como estatisticamente significativo um valor inferior a 95%, indicado por p<0,05. Os resultados foram estudados após estratificação dos casos por: idade das pacientes, tempo de acompanhamento, distância do mamilo ao sulco submamário, tabagismo, cor, índice de massa corporal (IMC), duração da cirurgia, volume das próteses e plano do implante.
RESULTADOS
Fizeram parte deste estudo quarenta e nove pacientes. Os implantes utilizados foram das marcas Allergan, Mentor e Eurosilicone. Ficaram alocadas, então, 22 pacientes no grupo I e 27 pacientes no grupo II.
Conforme pode ser observado na Tabela 1, os dois grupos não demonstraram diferença estatisticamente significativa em termos de idade das pacientes, distância do mamilo ao sulco submamário, tabagismo, duração da cirurgia, IMC, plano do implante e volume da prótese.

Em relação à qualidade da cicatriz pós-operatória, quando analisados os valores da escala do paciente, o Grupo II demonstrou índices estatisticamente significativos menores em relação ao Grupo I, refletindo melhor avaliação das pacientes com a cicatriz transareolomamilar. Na análise dos valores da escala do observador, verificou-se que ocorreram índices semelhantes nos dois grupos, não havendo diferença estatisticamente significativa entre eles. Na análise total da EPOAC, não foi encontrada significância estatística na relação entre os dois grupos (Tabela 2).

Na Figura 1, pode ser avaliado o resultado obtido por meio de aumento mamário com cicatriz submamária, em fotografia com os braços elevados para melhor visualização da cicatriz. Na Figura 2, pode ser observado o resultado de uma cirurgia de aumento mamário com incisão transareolomamilar.
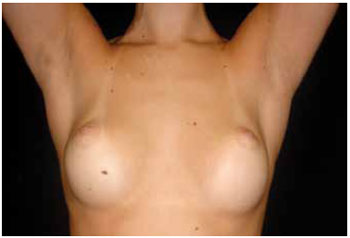
Figura 1 - Treze meses de pós-operatório, próteses de 250 ml, via submamária.
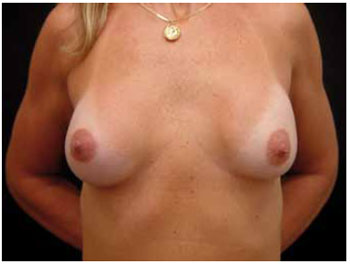
Figura 2 - Treze meses de pós-operatório, próteses de 250 ml, via transareolomamilar.
Não ocorreram infecções de ferida operatória, extrusões, contraturas capsulares, reintervenções ou drenagens de coleções durante o período estudado. Ocorreram dois casos de deiscência superficial de sutura cutânea, um em cada grupo, que foram tratados com curativos e pomada à base de fibrinolisina, desoxirribonuclease e cloranfenicol. Na revisão de 12 meses, uma paciente de cada grupo desejou fazer reparação na cicatriz por motivos estéticos. A Figura 3 mostra as duas pacientes que desejaram aprimoramento das cicatrizes.
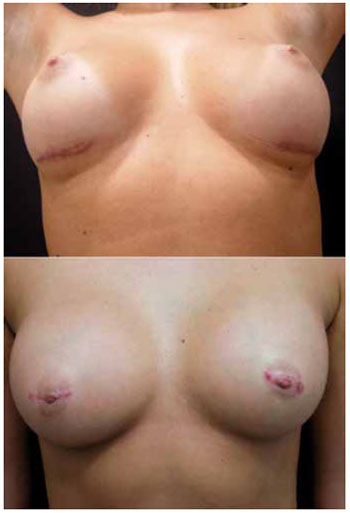
Figura 3 - Cicatrizes submamárias (acima) e transareolomamilares (abaixo) necessitando correção.
DISCUSSÃO
Czerny de Heidelberg é considerado o precursor da cirurgia de aumento mamário, por ter ressecado um lipoma de dorso e o enxertado na mama, em 1895. No desenvolvimento da cirurgia para aumento mamário foi utilizado tecido adiposo autólogo, bem como foram injetadas ou implantadas substâncias como esferas de vidro, marfim, borracha, cartilagem bovina, microplaquetas de polietileno, esponja da espuma do poliéster, entre outros, todavia nenhum destes procedimentos era cientificamente aceitável. Na década de 60, dois cirurgiões, Gerow Frank e Thomas Cronin, propuseram implante com uma cobertura sólida preenchida com gel de silicone. Esta nova prótese teve sucesso imediato, tornando obsoletos os outros métodos de aumento mamário. Os revestimentos dos implantes foram modificados regularmente, e diversas alternativas de incisão, cuidados na inserção e variações de posicionamento dos implantes foram desenvolvidos10.
A incisão para colocação de próteses mamárias produz uma cicatriz. As cicatrizes podem conduzir a alterações funcionais, cosméticas e psicológicas. O tecido da cicatriz é geralmente diferente da pele saudável por cor aberrante, espessura aumentada, área de superfície irregular e perda da elasticidade. As características da cicatriz dependem do tamanho, da posição, da técnica de sutura e do tratamento da ferida, bem como da idade, raça, alimentação, morbidades associadas, uso de medicações e predisposição genética11.
Para a realização de uma pesquisa baseada em evidências é necessário transformar o aspecto qualitativo de avaliação da cicatriz em uma forma quantitativa12. A EPOAC foi empregada em função de ser uma ferramenta confiável na quantificação da qualidade da cicatriz, com uma boa consistência interna e por ter sido testada e aprovada previamente em cicatrizes lineares8. Neste estudo, foi observado que a escala é de fácil aplicabilidade e que, apesar de não representar diretamente a satisfação com uma cicatriz, se constituiu em excelente instrumento para comparações entre os dois grupos.
Na atualidade, as incisões se tornaram menores para melhorar os resultados estéticos, enquanto que, ao mesmo tempo, os volumes dos implantes mamários aumentaram. A localização da incisão depende basicamente das preferências individuais de cada cirurgião. Sabe-se que a posição da incisão é um fator determinante do grau do trauma tissular, exposição do implante às bactérias endógenas, dano sensitivo potencial, visibilidade e hemostasia1,3,13.
Existem variadas opções de incisões para esta cirurgia, neste estudo optou-se pela comparação entre a via submamária e a transareolomamilar, em função de serem as técnicas preferenciais do cirurgião. Cabe ainda ressaltar que na revisão bibliográfica não foram encontrados estudos que comparassem estas duas cicatrizes por meio de uma escala numérica.
A incisão submamária permite acesso direto à loja onde será colocado o implante, sem penetrar no parênquima mamário. Tem cerca de 4,0 cm de extensão, é paralela ao sulco e localizada cerca de 1 cm acima deste. Dois terços de sua extensão são colocados lateralmente ao eixo vertical da mama. É uma abordagem padrão, não apresenta nenhuma limitação para qualquer tipo de mama e deixa uma cicatriz muito bem aceita pela maioria das pacientes. Oferece uma excelente exposição de todas as áreas de descolamento e para a confecção do espaço retromamário ou retropeitoral. Por esta via, não se secciona ou se cria nenhum traumatismo adicional a qualquer tecido, exceto pele e tecido subcutâneo. Sua principal crítica é referente ao seu aspecto estético3,14. Os resultados deste estudo coincidem com esta desvantagem descrita em diversos artigos, visto que na avaliação das pacientes esta cicatriz tem uma qualidade inferior à transareolomamilar. A Figura 4 demonstra um bom resultado nesta cicatriz.

Figura 4 - Cicatrizes submamárias de bom resultado, pós-operatório de 12 meses, próteses de 200 ml.
A incisão transareolomamilar tem uma localização transversal no centro do complexo aréolo-mamilar (CAM), devendo ser executada até 2 mm antes de suas bordas. Existe maior dificuldade na confecção da loja e colocação da prótese. A literatura aponta que teoricamente poderia haver risco aumentado de infecção pela incisão dos canais lactíferos, visto que a secreção encontrada no seu interior contém microorganismos capazes de determinar infecção pós-cirúrgica. Teme-se que esta incisão poderia dificultar a lactação, gerar fibrose capsular em função de maior contaminação e, com o passar dos anos, a necessidade de cicatrizes adicionais no caso de correção da ptose mamária. Porém, inexistem estudos demonstrando qualquer um destes possíveis efeitos, e a literatura consultada aponta que ela, além de preservar a vascularização e inervação do CAM, produz bons resultados estéticos2,5,15. Neste estudo, esta incisão, quando comparada à submamária, produziu cicatrizes de melhor aspecto estético na avaliação das pacientes. A Figura 5 demonstra um bom resultado nesta cicatriz.
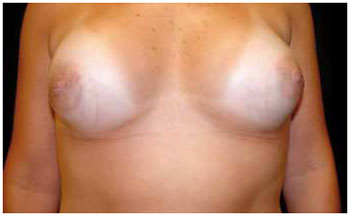
Figura 5 - Cicatrizes transareolomamilares de bom resultado, pós-operatório de 12 meses, próteses de 200 ml.
Ao estudar a cicatrização por meio de uma escala onde as pacientes e o cirurgião opinam independentemente, foram verificadas avaliações semelhantes entre os observadores, que consideraram as cicatrizes submamárias de melhor qualidade. Todavia, somente teve significância estatística a análise das pacientes. Ocorreu tendência de que na avaliação do cirurgião e, por conseguinte, no total da EPOAC, as cicatrizes transareolomamilares demonstrassem melhor qualidade, contudo não foram registradas diferenças estatisticamente significativas.
Os dois grupos estudados demonstraram ser comparáveis pela análise das variáveis inerentes à cicatrização. O fato de ter sido obtido um valor de p inferior a 0,05 na avaliação das pacientes denota que dificilmente tal diferença ocorreu devido ao acaso. Entretanto, não foi utilizado um teste para definir grau de expectativa e de exigência em relação às cicatrizes, podendo o resultado deste estudo ser oriundo de alterações destes fatores entre os grupos.
Não se sabe ao certo porque as pacientes qualificaram a cicatriz submamária como de pior qualidade. Postula-se que seja em função de que na EPOAC existem duas perguntas na escala da paciente referentes a prurido e dor. Possivelmente estes sintomas, que não foram avaliados pelo cirurgião, sejam responsáveis pela diferença entre as escalas. Todavia, outros estudos deverão ser conduzidos para confirmar estes resultados e definir detalhadamente os motivos desta diferença comparativa.
CONCLUSÃO
Conclui-se, com base nas escalas utilizadas e pelos dados clínicos coletados que, na comparação da qualidade das cicatrizes transareolomamilar e submamária para a cirurgia de aumento mamário, a via transareolomamilar demonstrou ter qualidade superior na análise das pacientes. Na análise do cirurgião, não houve diferença estatisticamente significativa entre as duas vias de abordagem. Estudos adicionais envolvendo número maior de pacientes se fazem necessários, para melhor comparação das cicatrizes oriundas de cada uma das incisões avaliadas.
REFERÊNCIAS
1. Barbosa MV, Nahas FX, Ferreira LM. A safe way to insert breast implants. Plast Reconstr Surg. 2005;116(6):1824-5.
2. Pitanguy I. Evaluation of body contouring surgery today: a 30-year perspective. Plast Reconstr Surg. 2000;105(4):1499-514.
3. Amaral PB, Rezende KL, Valente DS. Mamaplastia de aumento. In: Carreirão S, Cardim V, Goldenberg D, orgs. Cirurgia plástica. Rio de Janeiro:Atheneu;2005. p.597-605.
4. Hidalgo DA. Breast augmentation: choosing the optimal incision, implant, and pocket plane. Plast Reconstr Surg. 2000;105(6):2202-16.
5. Pitanguy I. Transareolar incision for breast augmentation. Aesthetic Plast Surg. 1978;2:363-72.
6. Regnault P. Breast ptosis. Definition and treatment. Clin Plast Surg. 1976;3(2):193-203.
7. Draaijers LJ, Tempelman FR, Botman YA, Tuinebreijer WE, Middelkoop E, Kreis RW, et al. The patient and observer scar assessment scale: a reliable and feasible tool for scar evaluation. Plast Reconstr Surg. 2004;113(7):1960-5.
8. van de Kar AL, Corion LU, Smeulders MJ, Draaijers LJ, van der Horst CM, van Zuijlen PP. Reliable and feasible evaluation of linear scars by the Patient and Observer Scar Assessment Scale. Plast Reconstr Surg. 2005;116(2):514-22.
9. Dupont WD, Plummer WD Jr. Power and sample size calculations. A review and computer program. Control Clin Trials. 1990;11(2):116-28.
10. Glicenstein J. History of augmentation mammaplasty. Ann Chir Plast Esthet. 2005;50(5):337-49.
11. Lemchem HF, Irigaray JH. Ferida pós-operatória: conduta na evolução normal e nas complicações. In: Pitrez FAB, Pioner SR, eds. Pré e pós-operatório em cirurgia geral e especializada. Porto Alegre:Artmed;1999. p.163-71.
12. Valente DS, Borile G, Tostes F, Chem E, Leonardi DF, Chem RC. Medicina baseada em evidências e conceitos de epidemiologia clínica. In: Maciel E, Serra MC, eds. Tratado de queimaduras. São Paulo:Atheneu;2004. p.23-7.
13. Tebbetts JB, Adams WP. Five critical decisions in breast augmentation using five measurements in 5 minutes: the high five decision support process. Plast Reconstr Surg. 2005;116(7):2005-16.
14. Doncatto L, Ribeiro L, Graf R, Neves RI. Debate sobre uso de implantes de silicone. Rev Soc Bras Cir Plast. 2006;21(4):246-50.
15. Kompatscher P, Schuler C, Beer GM. The transareolar incision for breast augmentation revisited. Aesthetic Plast Surg. 2004;28(2):70-4.
Cirurgião plástico; Membro do Serviço de Cirurgia Plástica do Hospital Mãe de Deus Center, Porto Alegre, RS, Brasil.
Correspondência para:
Denis Souto Valente
Rua Veríssimo do Amaral, 580-1706 - Jardim Europa
Porto Alegre, RS, Brasil - CEP 91360-470
E-mail: denisvalente@hotmail.com
Artigo submetido pelo SGP (Sistema de Gestão de Publicações) da RBCP
Artigo recebido: 24/1/2011
Artigo aceito: 23/3/2011
Trabalho realizado no Sistema de Saúde Mãe de Deus de Porto Alegre, Porto Alegre, RS, Brasil.


 Read in Portuguese
Read in Portuguese
 Read in English
Read in English
 PDF PT
PDF PT
 Print
Print
 Send this article by email
Send this article by email
 How to Cite
How to Cite
 Mendeley
Mendeley
 Pocket
Pocket
 Twitter
Twitter