

Case Reports - Year 2010 - Volume 25 -
Carcinoma das células de Merkel: relato de 2 casos
Merkel cell carcinoma: two cases report
RESUMO
Introdução: O carcinoma das células de Merkel (CCM) corresponde a uma forma incomum e agressiva de neoplasia maligna cutânea. Normalmente acomete pacientes acima de 60 anos em áreas cronicamente expostas ao sol. As células de Merkel se localizam na camada basal da epiderme, estão associadas aos mecanorreceptores locais e têm função neuroendócrina pouco compreendida. Integram o sistema neuroendócrino-imuno-cutâneo (N.I.C.S.). Com o uso de novos marcadores imunohistoquímicos, houve aumento no número de casos relatados. No entanto, a baixa incidência desta neoplasia dificulta a realização de estudos com maior nível de evidência científica. O tratamento do CCM envolve cirurgia, radioterapia e quimioterapia, persistindo na literatura discussões a respeito da abordagem mais efetiva. O prognóstico não é bom, sendo observados elevados índices de recidivas locais e metástases, linfonodais e à distância. Objetivo: Este trabalho tem como objetivo o relato de dois casos de CCM tratados em nosso serviço, bem como a revisão da literatura. Relato dos casos: Em ambos os casos, o CCM não foi a suspeita clínica inicial, sendo confirmado após biópsia incisional, que demonstrou neoplasia neuroendócrina. Em relação ao primeiro caso, com lesão na região anterior do tronco, foi realizado tratamento cirúrgico e indicada radioterapia complementar, a qual não foi realizada por óbito do paciente, 4 semanas após a cirurgia, por causas não relacionadas. No segundo caso, de localização pré-auricular, houve perda do seguimento ambulatorial após diagnóstico.
Palavras-chave: Carcinoma de célula de Merkel. Tumores neuroendócrinos. Carcinoma neuroendócrino. Imunohistoquímica.
ABSTRACT
Introduction: Merkel cell carcinoma (MCC) is an uncommon and aggressive cutaneous malignant tumor. It usually occurs in patients above the seventh decade of life, in chronically sun-exposed areas. Merkel cells are located in the basal layer of epidermis, are associated with the local mechanoreceptors, and have neuroendocrine function poorly understood. They integrate the neuroendocrine-imune-cutaneous system (N.I.C.S.). With new imunohistochemistry markers, there was an increase in the number of the cases reported. Nevertheless, the low incidence of this tumor difficult realization of studies with higher scientific level. The treatment of MCC comprehends surgery, radiotherapy and chemotherapy, remaining in the literature discussion about the better treatment. The prognostic isn't good, being observed high levels of local recidives and metastatic disease, in linfonodes and distant sites. Objective: This paper has the objective of two case reports of MCC treated in our institution, including the literature review. Case reports: In both cases, the MCC wasn't the first clinical suspect, based on their appearance, being confirmed after incisional biopsy, which demonstraded neuroendocrine tumor. In the first case, the lesion was located in the anterior chest, the surgical treatment has been done and the radiotherapy was indicated; this treatment has not been done because the patient died four weeks after the surgery, for no related causes. In the second, the lesion was in the pre auricular location, the patient did not return to consult after the diagnosis.
Keywords: Carcinoma, Merkel cell. Neuroendocrine tumors. Carcinoma, neuroendocrine. Immunohistochemistry.
Inicialmente descrito por Toker, em 1972, como carcinoma trabecular da pele, o carcinoma das células de Merkel (CCM) persiste como neoplasia incomum e pouco compreendida1-11. A incidência estimada nos Estados Unidos é de 0,23 caso/100.000 pessoas6,8,12,13. A baixa incidência dificulta a realização de estudos com maior nível de evidência científica. Observa-se aumento no número de casos relatados, principalmente após surgimento de novos marcadores imunohistoquímicos 4-6,12,14-16.
Mesmo após a padronização da nomenclatura em 1980, diversos nomes já foram utilizados: apudoma cutâneo, carcinoma primário de pequenas células da pele, carcinoma neuroendócrino, carcinoma primário indiferenciado da pele, carcinoma anaplásico da pele e tumor de células de Merkel2,5,12,17,18.
Ocorre tipicamente em pacientes brancos, acima de 65 anos, e em áreas expostas ao sol. Existe discreta predominância na incidência em homens4,6-11,13-22. Frequentemente existem antecedentes de outras neoplasias malignas cutâneas. Os locais mais frequentemente acometidos são a cabeça e o pescoço (40-50%), seguidos por tronco e membros4,6-8,10,11,13-18,23-26. Na avaliação inicial, cerca de 75% dos pacientes têm doença localizada. A disseminação linfonodal é precoce e frequente, com aproximadamente 20% dos casos apresentando linfonodos clinicamente positivos4,6,8,10,11,13,14,19,20,27.
Dentre os principais objetivos deste trabalho estão alertar para a possibilidade do CCM, frequentemente não considerada como hipótese inicial em neoplasias cutâneas, bem como demonstrar as dificuldades e dúvidas existentes em relação às opções de tratamento.
RELATO DOS CASOS
Caso 1
Paciente do sexo masculino, 77 anos, apresentando tumor em região anterior e central do tronco (manúbrio esternal) com cerca de 12 meses de evolução, com crescimento progressivo. A lesão apresentava coloração violácea e características ovóide e elevada, com cerca de 6 x 7,5 x 2 cm, nas maiores dimensões, era firme, móvel e indolor (Figura 1).
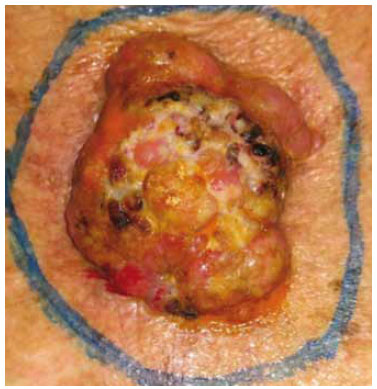
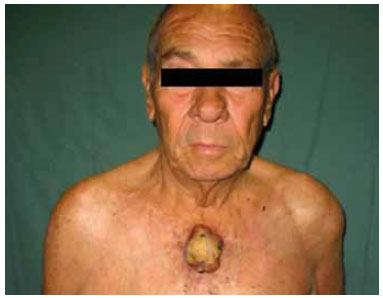
Figura 1 - Paciente do sexo masculino, 77 anos, apresentando tumor em região anterior e central do tronco, com cerca de 6 x 7,5 x 2 cm.
Não havia linfonodomegalias em região cervical, supraclavicular ou axilar. Sem outras alterações ao exame físico segmentar. Antecedente de exposição solar crônica (ocupacional) e comorbidades clínicas: hipertensão arterial, diabete melitus, insuficiência renal crônica (diálise peritonial). O paciente relatou exérese prévia de neoplasias cutâneas (carcinomas basocelulares). Foi realizada biópsia incisional com laudo de neoplasia neuroendócrina, considerando a hipótese diagnóstica de CCM.
O estadiamento complementar, após realização de tomografia computadorizada de tórax e pescoço, além de ultrassonografia de abdome, foi negativo para lesões nestas regiões. O estadiamento clínico foi T2N0M0 (estadio II).
A conduta proposta foi de ressecção local com margens de 1,5 cm lateralmente e na profundidade, incluindo fáscias musculares e periósteo, além de radioterapia pós-operatória para campos linfonodais e tumoral, considerando a gravidade das comorbidades clínicas do paciente (Figura 2). A congelação das margens no intra-operatório foi negativa. A reconstrução foi realizada com retalho fáscio-cutâneo locorregional (Figuras 3 e 4). O paciente recebeu alta hospitalar no 5o dia pós-operatório, após evolução sem intercorrências.

Figura 2 - Lesão em detalhe. Margem cirúrgica de 1,5 cm demarcada.
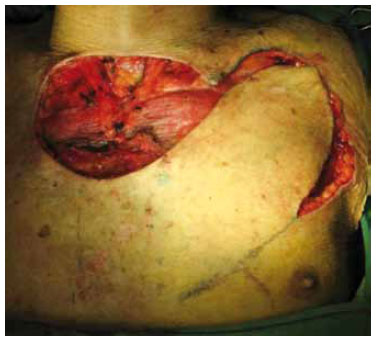
Figura 3 - Neoplasia ressecada: retalho fáscio-cutâneo locorregional incisado e dissecado.
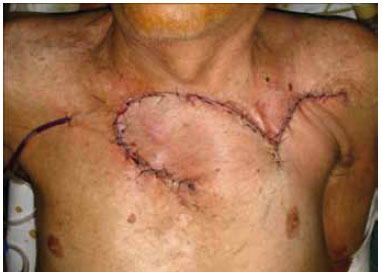
Figura 4 - Aspecto final.
Após 4 semanas, antes do início do tratamento complementar, houve descompensação grave das comorbidades clínicas (diabete melitus e insuficiência renal crônica), levando o paciente a óbito. O exame anatomopatológico demonstrou neoplasia dérmica imatura, com proliferação de células pequenas, monomórficas, com núcleos hipercromáticos e ovais, escasso citoplasma e inúmeras figuras de mitose; observou-se também mantos ou trabéculas estendendo-se até o subcutâneo, com áreas de necrose. Após estudo imunohistoquímico (citoqueratina 20 positivo, enolase positivo, sinaptofisina positivo, cromogranina A positivo, proteína S100 negativo, CD117 positivo), foi confirmado o diagnóstico de CCM, com margens livres, além de carcinoma basocelular em região lateral do tumor principal.
Caso 2
Paciente do sexo masculino, 76 anos, apresentando nódulo em região pré-auricular direita, com cerca de 3 meses de evolução. A lesão apresentava característica eritematosa, brilhante, móvel e indolor, com aproximadamente 2 x 2,5 x 0,5 cm. Encaminhado de outro serviço com hipótese diagnóstica inicial de neoplasia de parótida. Não havia linfonodomegalias em região cervical. Sem outras alterações ao exame físico. Antecedente de exposição solar crônica. Sem comorbidades ou antececentes cirúrgicos.
Foi realizada biópsia incisional com laudo de neoplasia neuroendócrina, sugestivo de CCM. A imunohistoquímica foi semelhante ao caso anterior. O paciente, proveniente de zona rural de outro município, somente retornou após 3 meses, já com o aparecimento de linfonodomegalia submandibular. Foi realizada PAAF, a qual evidenciou células neoplásicas. O estadiamento clínico foi T2N1M0 (estadio III). O paciente não retornou para novas consultas ambulatoriais após este diagnóstico.
DISCUSSÃO
A célula de Merkel (CM), descrita em 1875, está localizada na camada basal da epiderme, correspondendo a 0,2-5% do total de células desta camada. Não pode ser identificada por colorações normais na microscopia ótica e não pode ser isolada ou cultivada com as técnicas atuais. Tem função neuroendócrina pouco compreendida e está associada aos mecanorreceptores locais. A origem da CM também não é conhecida, podendo ser uma migração de células da crista neural com posterior diferenciação ou então diferenciação de precursores epidérmicos locais4-6,13,17,18,21,22,25. O principal marcador imunohistoquímico para a célula normal é a citoqueratina 20 (CK20). Os marcadores neuroendócrinos - enolase neurônio-específica, cromogranina A e sinaptofisina - também são positivos. Recentemente foi descrito o marcador FM1-43. Não há expressão do CD 117 (c-kit) presente na neoplasia3,6,8,12,14,17,18,20-25. Não está definido se o CCM se origina da CM ou de seus precursores4,17,18,21,25,26.
O CCM apresenta interessantes aspectos imunológicos. A imunosupressão é um fator de risco estabelecido. Os pacientes submetidos a transplantes de órgãos sólidos, principalmente rim, portadores de AIDS ou leucemia linfóide crônica têm risco aumentado para esta neoplasia, reforçando o papel da imunidade do tipo celular3,6,8,12-19,21,22,27.
Para o correto diagnóstico diferencial, são necessárias técnicas de microscopia eletrônica ou imunohistoquímica, sendo que os tumores mais importantes são: carcinoma metastático de pequenas células, melanoma, linfoma, carcinoma indiferenciado, sarcoma Ewing, rabdomiossarcoma e neuroblastoma. Além dos marcadores já citados para a célula normal, o CCM apresenta reação negativa para proteína S100, citoqueratina 7 (CK7) e LCA 453,5-8,12,17,18,26.
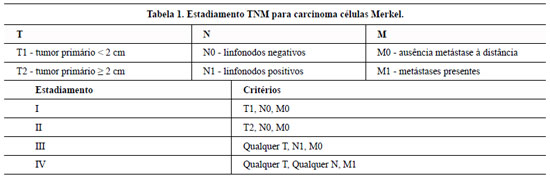
Clinicamente, o CCM apresenta-se como uma placa, nódulo ou tumor, normalmente único, de coloração avermelhada-púrpura ou rosácea. Ao toque, são lesões firmes e indolores. A maioria das lesões tem menos de 2 cm de diâmetro e evolui rapidamente3,5-9,12,13,18-20,27. Esses aspectos foram encontrados em ambos os casos relatados. A partir da análise de 195 casos, Heath et al.19 propuseram a regra mnemônica "AEIOU" (Assyptomatic/lack of tenderness, Expandig rapidly, Immune suppression, Older than 50 years and Ultraviolet exposed site). Relataram 88% de lesões assintomáticas e 63% com crescimento rápido. Em 89% dos casos encontraram 3 ou mais dos itens citados; com exceção da imunossupressão, os demais 4 itens desta regra estavam presentes nos casos tratados em nosso serviço. O estadiamento proposto por Allen et al.10, do Memorial Sloan Kettering, está demonstrado na Tabela 111,24.
O tratamento está baseado na exérese cirúrgica completa, associada ou não a tratamentos adjuvantes pós-operatórios. Objetivando margens histológicas negativas, são propostas margens macroscópicas de 1-3 cm5,7-9,12-14,17,18,21-24. Eventualmente tais extensões podem ser impraticáveis em locais como a face5,7,8,12-14,21. A técnica de Mohs pode ser utilizada8,14,18,22,26.
Considerando índices de doença linfonodal subclínica entre 25-50%, diversos autores preconizam a pesquisa de linfonodo sentinela4,5,8,9,12,14,15,23,24,26. Deve ser considerado o fato de que pode haver dificuldades técnicas, principalmente em cabeça e pescoço, com índices de sucesso variando de 45-90%4,9,15,21,23. Na presença de linfonodos positivos (estadio III), clínica ou histologicamente, deve ser realizada a linfadenectomia.
A radioterapia pós-operatória, para o leito tumoral e cadeia linfática, é defendida considerando um melhor controle local e diminuição nos índices de recidivas. O CCM é uma neoplasia radiosensível4,7-9,12-14,16,21-23,26. Algumas séries relatam aumento na sobrevida dos pacientes7,12,14,16,21,23,26, sendo que outros grupos não confirmam esta hipótese4,13,14,24. A quimioterapia é indicada por alguns autores para doença disseminada (estadio IV), com boas taxas de resposta inicial, porém sem manutenção de resultados e com elevados índices de toxicidade4,7-9,12,13,21,26. A conduta proposta para o caso 1 deve ser considerada como de exceção. Optou-se pela realização de uma cirurgia de menor porte e radioterapia pós-operatória em decorrência das graves comorbidades clínicas do paciente e pela dificuldade prevista para a localização do(s) linfonodo(s) sentinela na transição cérvico-torácica.
O prognóstico não é bom, observando-se elevada incidência de recidivas locais (20-75%), metástase linfonodal (30-70%) e à distância (25-50%). A sobrevida média em 5 anos é de 30-75%4-9,13,14,24,26. O principal fator preditivo em relação à sobrevida é o estadiamento inicial4,6,9,13,14,24,26. Os principais locais para metástases à distância são: fígado, ossos, pulmões e sistema nervoso central. A sobrevida média destes pacientes é de 6-12 meses5,7,8,12,17,21,24.
O tratamento adequado deve permitir diminuição dos elevados índices de disseminação locorregional e sistêmica, bem como aumentar a sobrevida dos pacientes4-6,8,13,14,18,22,24,26. A detecção precoce pode ser influenciada pela indicação de biópsia incisional em lesões suspeitas, principalmente aquelas com aspecto "inflamatório", crescimento rápido e indolores6,12,16,18,20,27. Persitem controvérsias em relação ao tratamento, considerando as formas de tratamento cirúrgico, indicações de radioterapia e quimioterapia.
REFERÊNCIAS
1. Toker C. Trabecular carcinoma of the skin. Arch Dermatol. 1972;105(1):107-10.
2. Cullen KW, Subbuswamy SG, Lamberty BG. Small cell carcinoma of skin: a report of two cases. Br J Plast Surg. 1985;38(4):575-8.
3. Urbatsch A, Sams WM Jr, Urist MM, Sturdivant R. Merkel cell carcinoma occurring in renal transplant patients. J Am Acad Dermatol. 1999;41(2 Pt 2):289-91.
4. Medina-Franco H, Urist MM, Fiveash J, Heslin MJ, Bland KI, Beenken SW. Multimodality treatment of Merkel cell carcinoma: case series and literature review of 1024 cases. Ann Surg Oncol. 2001;8(3):204-8.
5. Pan D, Narayan D, Ariyan S. Merkel cell carcinoma: five case reports using sentinel lymph node biopsy and a review of 110 cases. Plast Reconstr Surg. 2002;110(5):1259-65.
6. Agelli M, Clegg LX. Epidemiology of primary Merkel cell carcinoma in the United States. J Am Acad Dermatol. 2003;49(5):832-41.
7. Eng TY, Boersma MG, Fuller CD, Cavanaugh SX, Valenzuela F, Herman TS. Treatment of Merkel cell carcinoma. Am J Clin Oncol. 2004;27(5):510-5.
8. Pectasides D, Pectasides M, Economopoulos T. Merkel cell cancer of the skin. Ann Oncol. 2006;17(10):1489-95.
9. Sandel HD 4th, Day T, Richardson MS, Scarlett M, Gutman KA. Merkel cell carcinoma: does tumor size or depth of invasion correlate with recurrence, metastasis or patient survival? Laryngoscope. 2006;116(5):791-5.
10. Allen PJ, Zhang ZF, Coit DG. Surgical management of Merkel cell carcinoma. Ann Surg. 1999;229(1):97-105.
11. Yiengpruksawan A, Coit DG, Thaler HT. Merkel cell carcinoma. Prognosis and management. Arch Surg. 1991;126(12):1514-9.
12. Veness MJ, Palme CE, Morgan GJ. Merkel cell carcinoma: a review of management. Curr Opin Otolaryngol Head Neck Surg. 2008;16(2):170-4.
13. Gillenwater AM, Hessel AC, Morrison WH, Burgess M, Silva EG, Roberts D, et al. Merkel cell carcinoma of the head and neck: effect of surgical excision and radiation on recurrence and survival. Arch Otolaryngol Head Neck Surg. 2001;127(2):149-54.
14. Jabbour J, Cumming R, Scolyer RA, Hruby G, Thompson JF, Lee S. Merkel cell carcinoma: assessing the effect of wide local excision, lymph node dissection, and radiotherapy on recurrence and survival in early-stage disease. Results from a review of 82 consecutive cases diagnosed between 1992 and 2004. Ann Surg Oncol. 2007;14(6):1943-52.
15. Gupta SG, Wang LC, Peñas PF, Gellenthin M, Lee SJ, Nghiem P. Sentinel lymph node biopsy for evaluation and treatment of patients with Merkel cell carcinoma: the Dana-Farber experience and meta-analysis of the literature. Arch Dermatol. 2006;142(6):685-90.
16. Garneski KM Nghiem P. Merkel cell carcinoma adjuvant therapy: current data support radiation but not chemotherapy. J Am Acad Dermatol. 2007;57(1):166-9.
17. Al-Ghanzal SK, Arora DS, Simpson RH, Saxby P. Merkel cell carcinoma of the skin. Br J Plast Surg. 1996;49(7):491-6.
18. Eng TY, Boersma MG, Fuller CD, Goytia V, Jones WE 3rd, Nguyen DD. A comprehensive review of the treatment of Merkel cell carcinoma. Am J Clin Oncol. 2007;30(6):624-36.
19. Heath M, Jaimes N, Lemos B, Mostaghimi A, Wang LC, Peñas PF, et al. Clinical characteristics of Merkel cell carcinoma at diagnosis in 195 patients: the AEIOU features. J Am Acad Dermatol. 2008;58(3):375-81.
20. Heymann WR. Merkel cell carcinoma: insights into pathogenesis. J Am Acad Dermatol. 2008;59(3):503-4.
21. Lawenda BD, Thiringer JK, Foss RD, Johnstone PA. Merkel cell carcinoma arising in the head and neck: optimizing therapy. Am J Clin Oncol. 2001;24(1):35-42.
22. Eich HT, Eich D, Staar S, Mauch C, Stützer H, Groth W, et al. Role of postoperative radiotherapy in the management of Merkel cell carcinoma. Am J Clin Oncol. 2002;25(1):50-6.
23. Tai P. Merkel cell carcinoma: update on biology and treatment. Curr Opin Oncol. 2008;20(2):196-200.
24. Allen PJ, Bowne WB, Jaques DP, Brennan MF, Busam K, Coit DG. Merkel cell carcinoma: prognosis and treatment of patients from a single institution. J Clin Oncol. 2005;23(10):2300-9.
25. Boulais N, Misery L. Merkel cells. J Am Acad Dermatol. 2007;57(1):147-65.
26. Henness S, Vereecken P. Management of Merkel tumours: an evidence-based review. Curr Opin Oncol. 2008;20(3):280-6.
27. Vlad R, Woodlock TJ. Merkel cell carcinoma after chronic lymphocytic leukemia: case report and literature review. Am J Clin Oncol. 2003;26(6):531-4.
1. Cirurgião Plástico; Mestrando em Cirurgia pelo Departamento de Cirurgia da Santa Casa de Misericórdia de São Paulo; Preceptor do Serviço de Cirurgia Plástica.
2. Médico Residente do Serviço de Cirurgia Plástica da Santa Casa de Misericórdia de São Paulo.
3. Cirurgiã Plástica; Mestre em Cirurgia pelo Departamento de Cirurgia da Santa Casa de Misericórdia de São Paulo.
4. Mestre e Doutor em Cirurgia pelo Departamento de Cirurgia da Santa Casa de Misericórdia de São Paulo. Chefe do Serviço de Cirurgia Plástica.
Trabalho realizado no Serviço de Cirurgia Plástica da Santa Casa de São Paulo, São Paulo, SP, Brasil.
Artigo submetido pelo SGP (Sistema de Gestão de Publicações) da RBCP.
Correspondência para:
Daniel Francisco Mello
Rua Canuto do Val, 88, apto. 183 - Vila Buarque
São Paulo, SP - CEP 01224-040
E-mail: mello_plastica@ig.com.br
Artigo recebido: 16/2/2009
Artigo aceito: 30/5/2009


 Read in Portuguese
Read in Portuguese
 Read in English
Read in English
 PDF PT
PDF PT
 Print
Print
 Send this article by email
Send this article by email
 How to Cite
How to Cite
 Mendeley
Mendeley
 Pocket
Pocket
 Twitter
Twitter