

Original Article - Year 2010 - Volume 25 -
Avaliação do percentual de assimetria labial e nasal em pacientes com fissura lábio-palatina submetidos a queiloplastia primária
Assessment of lip and nasal asymmetry after primary cleft lip repair
RESUMO
Objetivos: 1- Avaliar o percentual de assimetria do lábio e nariz de pacientes portadores de fissura lábio-palatina unilateral completa e incompleta submetidos à queiloplastia primária com a técnica de Mohler com as modificações de Cutting para a região nasal. 2- Comparar o percentual de assimetria labial pré-operatória com a pós-operatória. Método: No período de janeiro de 2007 a junho de 2009, trinta e quatro pacientes portadores de fissura lábio-palatina unilateral foram submetidos à queiloplastia primária. Obteve-se as medidas de área e distância entre 2 pontos de elementos anatômicos identificados na fotografia em 2 dimensões através do programa Adobe Photoshop CS4 Extended®. Foi utilizado o teste de Wilcoxon para comparação estatística entre os valores da assimetria labial pré-operatória e assimetria labial pós-operatória. Resultados: O índice de assimetria labial médio pré-operatório foi de 43,16 % ± 3,93 %. O índice de assimetria labial médio pós-operatório foi de 4,04 % ± 1,02 %. Observou-se diferença estatisticamente significante entre a assimetria labial pré e pós-operatória (P< 0,001). O índice médio de assimetria nasal no seguimento pós-operatório foi de 19,5 %, variou de 4 a 45 %. Conclusão: Os resultados obtidos demonstraram a eficácia da técnica de queiloplastia primária para a correção das assimetrias labiais e nasais inerentes a deformidade do paciente fissurado.
Palavras-chave: Fenda labial. Fissura palatina. Rinoplastia.
ABSTRACT
Objectives: The aims of this study were the following: 1- To evaluate the lip asymmetry preoperatively and postoperatively as well as nasal postoperative asymmetry in patients who underwent cleft lip repair using Cutting extended Mohler technique. 2- To compare preoperative and postoperative lip asymmetry in cleft patients. Method: Thirty four patients were operated from January 2007 to June 2009. Seven patients were discarded for not having complete documentation data. Photogrammetric analysis was performed using Photoshop CS4 Extended® software, which allows measurements of philtral columns and nasal nostrils. Wilcoxon test was used for comparison between lip preoperative asymmetry and postoperative asymmetry. A value of p<0.05 was considered to be statistically significant. Results: The average preoperative lip asymmetry was 43.16 % ± 3.93 %. The average postoperative lip asymmetry was 4.04 % ± 1.02 %. Postoperatively, the average nasal asymmetry was 19.5 % (range, 4 to 45 %). Statistically significant difference between lip preoperative asymmetry and lip postoperative asymmetry was observed (p<0.001). Conclusions: The results observed herein have shown the efficacy of Cutting extended Mohler technique for cleft lip repair. The nose still needs to be addressed more aggressively, aiming higher rate of nasal symmetry.
Keywords: Cleft lip. Cleft palate. Rhinoplasty.
Histórico
A história da cirurgia do fissurado sobrepõe-se à história da cirurgia plástica. Os princípios delineados para a manipulação dos tecidos moles nos pacientes portadores de fissura lábio-palatina evoluíram gradativamente e integraram-se ao arsenal de princípios da cirurgia plástica moderna.
As primeiras tentativas cirúrgicas para a correção da fissura lábio-palatina datam do ano de 390 a.C., na China, e foram realizadas com a aproximação das extremidades da fenda labial1. No início do século XIV, Jehan Yperman foi o primeiro a descrever com detalhes a queiloplastia primária unilateral e bilateral. Em 1564, Ambroise Paré ilustrou o procedimento no qual obteve fechamento da fenda labial em linha reta2. Paré3 foi o primeiro cirurgião a publicar os princípios da cirurgia plástica e escreveu a célebre frase "A cirurgia é uma arte". Em 1597, Gaspar Tagliacozzi descreveu com ilustrações as etapas cirúrgicas da queiloplastia primária4. No século XVIII, Lorenz Heister, em seu tratado denominado "Chirurgie", enfatizou a necessidade de instrumentos cirúrgicos delicados para o adequado manuseio do lábio fissurado2.
William Rose5, em 1879, descreveu a utilização de incisão curva com ângulo de 60 graus entre a narina e o vermelho labial durante a queiloplastia. O cirurgião foi o primeiro a observar a necessidade de incisão ligeiramente curva na região do pró-lábio, para diminuir significativamente o índice de retração cicatricial e, portanto, evitar a depressão do vermelho labial durante o seguimento pós-operatório. James Thompson6 tentou mimetizar a coluna filtral contralateral em linha angulada semelhante a de Rose e enfatizou a importância do reposicionamento da base do nariz no lado fissurado.
A cirurgia do lábio estava em constante evolução e ainda havia inúmeras perguntas sem respostas. Os resultados obtidos demonstravam o lábio ainda curto e o nariz com a deformidade remanescente, estigmatizante e característica do paciente portador de fissura lábio-palatina.
Blair & Robinson7, Blair & Letterman8 também fizeram suas contribuições com a utilização do fechamento do lábio em linha reta. Além de pouca atuação na região nasal, as limitações cirúrgicas do fechamento em linha reta são evidentes a todo cirurgião plástico que se dedica a esta área, sendo que a principal delas é a retração cicatricial observada durante o período de seguimento pós-operatório.
A primeira tentativa de recriar o arco do Cupido foi realizada por Hagedorn9. Le-Mesurier, em 1949, descreveu retalhos quadrangulares no elemento medial para recriar o arco do Cupido10. Os cirurgiões plásticos se refinavam gradativamente na procura do restabelecimento das estruturas anatômicas.
O cirurgião plástico brasileiro Duarte Cardoso11 descreveu, em 1952, técnica de queiloplastia com retalhos triangulares e preservação do arco do Cupido. Entusiasmado com os resultados de Cardoso, Charles Tennison publicou, em 1954, os importantes princípios da queiloplastia primária, demonstrando a necessidade do reposicionamento do músculo orbicularis oris e confecção de retalhos triangulares com o objetivo de evitar a retração cicatricial do lábio e preservar o arco do Cupido. Alguns princípios cirúrgicos descritos por Tennison resistiram ao tempo e até hoje norteiam os cirurgiões plásticos que atuam nesta área12.
Em 1959, Randall13,14 publicou na revista oficial da Sociedade Americana de Cirurgia Plástica, Plastic and Reconstructive Surgery, modificação da técnica de Tennison, tornando mais harmônico o direcionamento dos retalhos triangulares.
Spina & Lodocici15 e Spina et al.16 realizaram importantes contribuições para o tratamento do paciente fissurado. Eles descreveram a classificação da fissura lábio-palatina mais utilizada no Brasil, como também técnica de queiloplastia primária com retalhos triangulares.
Ralph Millard foi discípulo de Sir Harold Gillies e ajudou-o a publicar um dos primeiros livros da cirurgia plástica moderna, o qual delineou os princípios da especialidade17. Na guerra da Coréia, em 1954, a técnica cirúrgica de queiloplastia primária mais utilizada no mundo foi desenvolvida por Millard, que foi um cirurgião atento às estruturas anatômicas normais e obediente aos princípios desenvolvidos por seu mentor Sir Gillies18. Foi na guerra da Coréia que Millard operou o primeiro paciente utilizando a técnica de rotação e avanço. Satisfeito com o reposicionamento das estruturas anatômicas e confiante na grande contribuição que havia feito, apresentou a técnica em 1955, no Congresso Internacional de Cirurgia Plástica ocorrido em Estocolmo. Após sua apresentação, Millard recebeu duras críticas, pois alguns cirurgiões consideraram que a técnica era obsoleta19. No mesmo ano, alguns cirurgiões do mundo já reconheciam o grande impacto da técnica de rotação e avanço. A técnica de Millard apresenta grandes vantagens, uma vez que permite adaptações e modificações individuais, levando em conta a gravidade da deformidade de cada paciente.
Em 1972, Mohler descreveu uma modificação da técnica de Millard, recriou um retalho de columela (retalho "C") um pouco menor que o de Millard e estendeu a cicatriz para 2 mm verticalmente na região nasal, permitindo maior alongamento columelar20-22.
A rinoplastia primária
Em 1975, McComb23 enfatizou a necessidade da rinoplastia primária durante a queiloplastia por meio da sutura das cartilagens alares em um ponto anatômico mais alto do que as triangulares, proporcionando uma sobrecorreção das estruturas anatômicas. Atualmente, os cirurgiões que trabalham com o paciente fissurado admitem a importância da rinoplastia primária durante a queiloplastia.
Millard22 inicialmente colocou pouca ênfase no nariz. O retalho de columela "C" possuía dupla função; alongar a columela e recriar o assoalho nasal. Após alguns anos de experiência com a técnica de rotação e avanço, o próprio autor reconheceu a importância de intensificar os esforços cirúrgicos na região nasal, propondo três manobras para elevação da cartilagem alar. A cartilagem alar deformada passou a ser suturada junto à porção superior do septo nasal e as crura mediais das cartilagens alares passaram a ser suturadas com pontos simples. Também estendeu a incisão do retalho em avanço para dentro do intróito nasal, possibilitando o manejo cirúrgico da região nasal fissurada, cuja base encontra-se normalmente alargada24.
As modificações cirúrgicas de Cutting e Mulliken para as rinoplastias primárias proporcionaram significativa melhora na simetria nasal dos pacientes fissurados25-27. Cutting25 intensificou o trabalho da região nasal, alterou os pontos captonados de McComb e transformou-os em pontos percutâneos com o nó fixado na região interna do nariz. Os pontos ao passarem pela pele pela segunda vez obedecem ao mesmo trajeto e orifício gerado pela primeira passagem da agulha. Esta manobra evita que a pele da criança fique marcada e tem o mesmo efeito dos pontos captonados25. Mulliken descola completamente toda a região da cartilagem alar e reposiciona-a em região anatomicamente mais apropriada. Adicionalmente, inclui uma placa absorvível que previne a recidiva da deformidade nasal26.
Apesar do grande esforço para obtenção da simetria nasal, existe sempre grande tendência à recidiva da deformidade nasal.
Ortopedia dos maxilares ou modelagem naso-alveolar
A ortopedia dos maxilares foi uma técnica de aproximação pré-cirúrgica das placas palatinas descrita inicialmente por McNeil28. O autor sugeriu que a aproximação pré-cirúrgica das placas palatinas resultava em significativa melhora da fala, alimentação e deglutição, além de facilitar o tratamento ortodôntico em idade apropriada28. Em 1980, Millard e Latham29 desenvolveram o aparelho ortopédico de Latham com o objetivo de tracionar para frente a placa palatina posterior.
A técnica de modelagem nasoalveolar passiva desenvolvida por Grayson et al.30 permite a aproximação das placas palatinas sem a utilização de trações sobre o palato. O aparelho de Grayson tem uma extensão para o nariz que permite a remodelação pré-cirúrgica da cartilagem alar fissurada e diminui a extensão da cirurgia primária30.
Incidência
A incidência da fissura lábio-palatina varia conforme a raça e o local da população estudada. No Brasil, estima-se que 1 criança para cada 1000 nascidos vivos seja portador de fissura lábio-palatina31. Souza et al.32 estudaram 12.782 prontuários de maternidades e encontraram a prevalência de 0,47 por 1.000 nascidos vivos. No sul do país, entre o período de 1970 a 1974, foi encontrada a prevalência de 0,88 por 1.000 nascidos vivos33.
Cronologia do tratamento
O protocolo de tratamento mais utilizado atualmente é o fechamento do lábio com 3 a 4 meses de idade e o fechamento do palato em tempo único, com 1 ano de idade. Buzzo34, em 2007, demonstrou que no Brasil os pacientes portadores de fissura lábio-palatina apresentam distúrbios nutricionais e problemas sociais graves que, muitas vezes, impossibilitam o fechamento do lábio na idade de 3 a 4 meses. O enxerto ósseo alveolar é realizado entre 7 e 9 anos de idade, quando o dente canino está próximo à sua irrupção. A cirurgia ortognática é realizada entre 16-17 anos de idade. A cirurgia final do paciente fissurado é a rinoplastia secundária para correção da deformidade nasal residual35,36.
Classificação
Em 1972, Spina et al.16 descreveram a classificação mais utilizada nos centros nacionais, dividindo as fissuras em 4 grupos: Grupo I - Fissuras pré-forame incisivo; Grupo II - Fissura transforame incisivo; Grupo III - Fissura pós-forame incisivo; Grupo IV - Fissuras raras de face.
Tendo em vista a evolução da técnica cirúrgica para o tratamento do paciente fissurado, a alta incidência desta condição na população, a complexidade do tratamento e as dificuldades de mensuração dos resultados, foi proposto este estudo, cujos objetivos foram:
Objetivos gerais: avaliar o percentual de assimetria do lábio e nariz de pacientes portadores de fissura lábio-palatinas unilaterais completas e incompletas submetidos à queiloplastia primária com a técnica de Mohler, com a abordagem nasal preconizadas por Cutting. Objetivo específico: comparar o percentual de assimetria labial pré-operatória com a assimetria labial pós-operatória.
MÉTODO
Trinta e quatro pacientes com fissura lábio-palatina unilateral foram submetidos à queiloplastia a Mohler com abordagem primária do nariz, entre janeiro de 2007 a junho de 2009. A idade dos pacientes variou entre 3 meses a 25 anos. Apenas 2 pacientes apresentaram idade avançada (6 e 25 anos de idade), sendo que os demais pacientes foram todos submetidos à cirurgia entre 3 e 6 meses de vida. Todos os responsáveis pelos pacientes assinaram termo de consentimento livre esclarecido autorizando a cirurgia e a veiculação das imagens fotográficas em fórum científico. O presente trabalho foi aprovado pelo Comitê de Ética da Instituição.
Critérios de exclusão
Sete pacientes foram desconsiderados por não apresentarem documentação fotográfica adequada (foco e distância) e/ou seguimento pós-operatório menor que 3 meses e/ou medidas antropométricas durante o ato cirúrgico.
Procedimento anestésico
O procedimento anestésico utilizado foi a anestesia geral com a fixação do tubo feito pelo cirurgião exatamente no meio do mento, com objetivo de evitar distorções anatômicas. A infiltração foi realizada com 2 ml de lidocaína na região nasal e maxilar. O lábio não foi infiltrado. Estes detalhes técnicos facilitaram a identificação de falta ou excesso de vermelho labial ao término da cirurgia.
Marcação pré-operatória
A marcação pré-operatória foi realizada com azul de metileno. Foram utilizadas lupas de aumento da marca Heine®, para melhor identificação e precisão na marcação das referências anatômicas. O ponto mais baixo do arco do Cupido foi marcado como ponto 1, sendo que o ponto 2 correspondeu à coluna filtral do lado não fissurado e o ponto 3 correspondeu à replicação da distância 1-2. Para um paciente de 4 meses de idade, a distância ideal entre os pontos 1-2 é de 3 mm, formando desta maneira o arco do Cupido medindo 6 mm (distância entre os pontos 2-3).
O ponto 4 foi o mais importante da marcação pré-operatória. Esse ponto foi identificado na região de maior pigmentação cutânea da linha branca, normalmente a 1 mm medialmente ao ponto preconizado por Cutting, desta forma menor quantidade de tecido foi perdida. O ponto 5 foi demarcado na região da asa nasal fissurada, aproximadamente 1 mm dentro do intróito narinário. O ponto 6 foi demarcado na região da asa nasal não fissurada. Segundo Cutting, a distância entre os pontos 4-5 deve ser a mesma entre os pontos 6-2. Ao tracionar a narina fissurada com gancho duplo observou-se um movimento do ponto 4 que variou entre 1 a 2 mm, por este motivo o ponto 4 foi marcado na região de maior pigmentação cutânea da linha branca.
A distância entre os pontos 4-5 foi reproduzida para os pontos 4-7 no interior da região gengival, base da abertura piriforme. O ponto 7 foi a região de referência da base do retalho lateral também conhecido como retalho "L". O ponto 8 foi desenhado na base da região columelar25 (Figura 1).
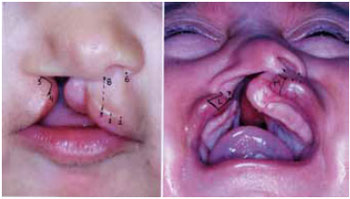
Figura 1 - Marcação pré-operatória em paciente com fissura lábio-palatina unilateral completa direita.
Verificação de medidas antropométricas
Após a marcação pré-operatória, todos os pontos foram cuidadosamente medidos com compasso cirúrgico e anotados no prontuário do paciente.
União dos pontos anatômicos e formação dos retalhos locais
A união dos pontos 3-8 e o ponto 3 com o intróito do nariz formou o retalho columelar (descrito como retalho "C"), que foi utilizado para alongar a columela no lado fissurado. A união dos pontos 4-7 e 4-5 formou o retalho lateral (descrito como retalho "L"). O tecido lateral remanescente à criação do retalho C formou o retalho de mucosa (retalho M). Os pontos marcados foram tatuados com azul de metileno e agulha fina.
Técnica operatória
A cirurgia foi iniciada com a incisão da pele com lâmina de bisturi número 15 na área pré-marcada em região do pró-labio em direção a 2 mm na columela nasal. Criou-se, então, o retalho de columela "C" (Figura 2). A lâmina de bisturi número 11 de extremidade pontiaguda foi posicionada na linha branca do lábio no ponto de marcação número 3. O vermelho labial foi incisado e as artérias labiais superiores foram cauterizadas com eletrocautério em nível 7 de intensidade.
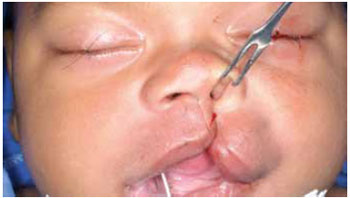
Figura 2 - Fotografia intra-operatória. Nota-se a incisão no pró-lábio e confecção do retalho de columela "C".
Através da incisão columelar, o descolamento nasal foi iniciado com a ponta da tesoura angulada de Converse virada para a região cefálica, sendo levemente invertida na altura das cartilagens alares. Um amplo descolamento nasal foi realizado (Figura 3).
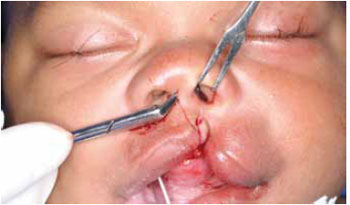
Figura 3 - Fotografia intra-operatória demonstrando o início do descolamento nasal com a tesoura angulada de Converse.
A união dos pontos 4 e 5 foi realizada com a lâmina de bisturi número 15, obedecendo a transição entre a pele e a mucosa do lábio.
A lâmina de bisturi número 11 foi situada no ponto de marcação número 4 para a incisão do vermelho labial. Esta incisão foi perpendicular ao vermelho labial, obedecendo criteriosamente um ângulo reto. O ponto 4 foi unido ao ponto 7 formando um triângulo. As artérias labiais superiores foram cauterizadas com eletrocautério em nível 7 de intensidade. O retalho L foi elevado. A elevação cuidadosa do retalho L fornece acesso à região da base nasal fissurada, abertura piriforme, bem como a região maxilar. Após a obtenção do acesso cirúrgico à região nasal e maxilar, a região da mucosa gengivobucal foi incisada (2 cm de incisão) em direção à junção pterigo-maxilar, que serviu de orientação anatômica ao plano incisional. Esta incisão facilitou o acesso ao descolamento da maxila e favoreceu o avanço do retalho lateral. O descolamento supraperiostal da maxila foi realizado, e foi proporcionalmente intensificado, de acordo com a gravidade da fenda. Quanto mais grave a deformidade, mais agressivo foi o descolamento supraperiostal.
O descolamento da asa nasal foi reforçado com a utilização da tesoura angulada de Converse através do espaço gerado pela incisão do retalho lateral. As fibras anômalas que fixam a base nasal à estrutura óssea maxilar na região da abertura piriforme foram ressecadas, manobra que permitiu a elevação cefálica da base nasal acometida (Figura 4).
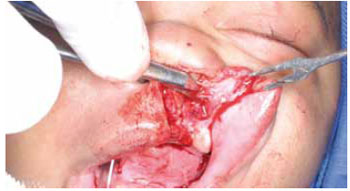
Figura 4 - Fotografia intra-operatória demonstrando a ressecção das fibras anômalas que fixam a base nasal às estruturas ósseas da maxila na região da abertura piriforme.
A hemostasia foi cuidadosamente checada. O eventual sangramento foi cauterizado com eletrocautério de ponta fina e delicada do tipo Colorado® em nível 7 de intensidade.
A extremidade do retalho L (correspondente a 10 a 12 mm de mucosa) foi descartada.
A extremidade do retalho L foi suturada na região nasal lateral com fio de vicryl 4-0 com agulha cilíndrica. O retalho septal, também denominado de retalho "S", foi elevado na porção anterior do septo. O "corpo" do retalho L foi suturado à extremidade do retalho "S" para formar o forro nasal. A sutura foi realizada com fio de vicryl 4-0 e agulha cilíndrica.
A porção medial do lábio foi alongada e rodada inferiormente através de uma incisão na região da base da columela e músculo orbicularis oris. Esta incisão (conhecida pela terminologia inglesa "back-cut") promoveu a rotação labial, de modo que a distância entre os pontos 8-2 foi semelhante à distância entre os pontos 8-3.
Uma nova incisão no frênulo labial foi realizada com a tesoura de Converse. Esta incisão facilitou a rotação caudal do vermelho labial. O músculo orbicularis oris foi dissecado na região medial e lateral. Na região constituída pelo arco do Cupido, o isolamento do músculo foi realizado na extensão de 1 mm. No segmento lateral, a extensão da dissecção do músculo orbicularis oris variou entre 2 a 3 mm.
O processo de fechamento do lábio foi iniciado. A mucosa labial dos segmentos medial e lateral foi suturada com fio de vicryl 4-0 e agulha cilíndrica. A região interna do retalho C, também conhecido como retalho M (retalho de mucosa), foi utilizada para o fechamento da mucosa e confecção do sulco gengivobucal nos casos graves.
O músculo orbicularis oris foi suturado com fio nylon 6-0 e agulha cilíndrica no sentido caudal-cranial com pontos de Donate (7 a 8 pontos) que facilitaram a eversão da banda muscular, mimetizando a coluna filtral.
O último ponto desta etapa consistiu na sutura da derme da base nasal do segmento lateral à base do septo. Este ponto recriou a angulação natural do assoalho nasal normal.
Subsequentemente, um gancho duplo delicado foi colocado na asa nasal acometida e todo o segmento fissurado foi tracionado em direção cranial. Com esta manobra cirúrgica evidenciou-se claramente o excesso de retalho C, normalmente 1 a 2 mm, que foi ressecado com tesoura de Converse.
A sutura da columela foi realizada com o mesmo fio de nylon 6-0 e agulha cilíndrica. Neste momento, o auxiliar tracionou ao máximo, com delicadeza, a asa nasal fissurada. Esta tração cefálica permitiu o alongamento máximo da columela, que foi o objetivo final do retalho C. A pele foi suturada com o mesmo fio de nylon com a distância de 0,5 mm entre as suturas. Neste momento, a tatuagem realizada durante a marcação pré-operatória foi de fundamental importância. Os pontos azuis da região da linha branca foram cuidadosamente suturados com 1 ponto e 3 nós. O vermelho labial foi suturado com fio de vicryl 4-0 e agulha cilíndrica.
O ponto de transição da mucosa seca e molhada no vermelho labial foi identificado em ambas vertentes labiais. Estes pontos foram unidos com a utilização de fio de vicryl 4-0 e agulha cilíndrica. Esta transição entre a mucosa seca e molhada foi particularmente importante nos pacientes de cor escura ou parda. Nos pacientes claros, esta transição não foi tão marcante. A sutura da mucosa labial foi realizada em zig-zag, conforme preconizado por Noordoff e adotado por Cutting e Mulliken. Este fechamento em zig-zag é conhecido pela terminologia inglesa "Noordoff back-cut".
A rinoplastia foi realizada com 6 pontos percutâneos na região da asa nasal lateral e domus nasal com fio de vicryl 4-0. O ponto foi iniciado dentro do intróito nasal, a agulha cilíndrica foi retirada na região do sulco do nariz. O mesmo orifício de saída da agulha foi utilizado para a entrada da agulha. O ponto foi fixado com 3 nós dentro do intróito do nariz. Estes pontos recriaram a anatomia do sulco do nariz, normalmente ausente nos casos graves devido à deformação da cruz lateralis da cartilagem alar fissurada. O último ponto desta etapa foi realizado na região da cartilagem alar, aproximadamente 2 mm da crura medialis, sob a mesma técnica, mas com agulha reta. Dois pontos foram realizados na região superior da columela. Um modelador nasal de silicone da marca Silimed® foi inserido dentro dos intróitos nasais e fixado com fio de nylon 3-0 e agulha cilíndrica. Este modelador foi mantido por 4 a 8 semanas, conforme a aceitação dos familiares25,37. O tempo médio de cirurgia foi de 3 horas.
Retirada de pontos
Os pontos de nylon foram retirados pelo próprio cirurgião, 5 a 6 dias após o procedimento cirúrgico. A retirada dos pontos foi realizada dentro do centro cirúrgico, com o paciente sob sedação.
Procedimento de registro ou documentação
Todos os pacientes foram fotografados em estúdio profissional com 3 flashes. A câmera fotográfica utilizada foi a da marca Nikon D300®, com objetiva Nikon macro 2,8, 100 mm® e a distância padronizada foi de 0,5 metros. A velocidade dos disparos fotográficos foi estabelecida em 1/125 s, de acordo com a velocidade dos flashes. A abertura da objetiva ficou estabelecida em 14 para pacientes de pele clara e 11 para pacientes de pele escura. Todos os cuidados foram tomados para a padronização das fotografias, embora tenha havido limitações devido à falta de colaboração dos pacientes pediátricos.
Foram obtidos no mínimo 3 fotografias do pré e pós-operatório com a visão frontal e, pré e pós-operatório, com visão crânio-caudal. As fotografias foram incluídas em programa de computador Adobe Photoshop CS4 Extended®. Este programa de computador forneceu as medidas da área e da distância entre 2 pontos de elementos anatômicos identificados na fotografia em 2 dimensões.
As medidas da columela nasal e do arco do Cupido obtidos no ato operatório com auxílio de um compasso cirúrgico foram utilizadas como escala para a aferição das medidas realizadas na fotografia pelo programa de computador.
Os dois elementos anatômicos estudados foram o lábio e o nariz, cujos procedimentos de mensuração são descritos a seguir.
Mensuração do lábio
A mensuração do lábio foi realizada por meio do cálculo do comprimento de ambas as colunas filtrais.
As medidas da coluna filtral do lado fissurado e da coluna filtral do lado não fissurado foram aferidas por meio das fotografias frontais em 2 dimensões, no período pré e pós-operatório, tendo com referência de escala a medida antropométrica do arco do Cupido obtida no intra-operatório com compasso cirúrgico.
A equação matemática descrita por Mulliken possibilitou a aferição do índice de assimetria entre as colunas filtrais26; diferença entre as medidas do comprimento das colunas filtrais do lado fissurado e não fissurado (em porcentual %) = Comprimento da coluna filtral não fissurada (mm) - Comprimento da coluna filtral fissurada (mm) / Comprimento da coluna filtral não fissurada (mm) x 100.
Esta fórmula matemática fornece o percentual de assimetria entre a coluna filtral não fissurada e a coluna filtral fissurada, tanto no período pré quanto no pós-operatório (Figura 5).
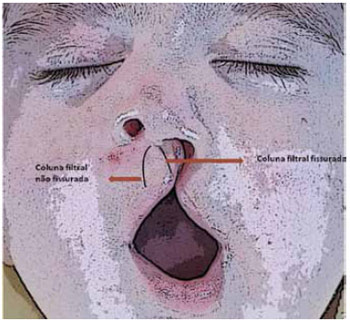
Figura 5 - Ilustração demonstrando a marcação da coluna filtral fissurada e não fissurada. As medidas lineares foram utilizadas para o cálculo do percentual de assimetria labial nos períodos pré ou pós-operatórios.
Mensuração do nariz
A mensuração do nariz foi realizada por meio do cálculo da área dos intróitos do nariz.
As medidas das áreas dos intróitos narinários foram aferidas por meio das fotografias crânio-caudais pós-operatórias, tendo como referência de escala a medida antropométrica da columela obtida no intra-operatório com compasso cirúrgico.
A equação matemática descrita por Mulliken possibilitou a aferição da assimetria entre os contornos das cartilagens alares entre os lados fissurados e não fissurados no período pós-operatório26. Diferença entre o contorno das cartilagens alares (em porcentual %) = Área do intróito narinário do lado fissurado (mm2) (A1) - Área do intróito narinário do lado não fissurado (mm2) (A2) / Área do intróito narinário do lado não fissurado (mm2) (A1) X 100 (Figura 6).

Figura 6 - Ilustração demonstrando a marcação da área do intróito nasal. Nota-se o cálculo da área do intróito fissurado (A1) e do intróito não fissurado (A2). As medidas foram utilizadas para o cálculo do percentual de assimetria nasal.
Análise estatística
Foi utilizado o teste de Wilcoxon para comparação estatística entre os valores da assimetria labial pré e pós-operatória. O teste de Wilcoxon é um teste não-paramétrico utilizado para comparar as variáveis duas a duas. O nível de significância adotado no presente estudo foi de 0,05.
RESULTADOS
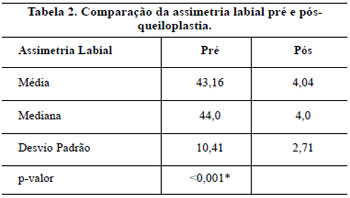
O índice de assimetria labial médio pré-operatório foi de 43,16% ± 3,93%. O índice de assimetria labial médio pós-operatório foi de 4,04% ± 1,02%. O índice médio de assimetria nasal no seguimento pós-operatório foi de 19,5%, variando de 4 a 45% (Tabela 1 e Figura 7). Observou-se diferença estatisticamente significante entre a assimetria labial antes e após a queiloplastia primária (p< 0,001) (Tabela 2).
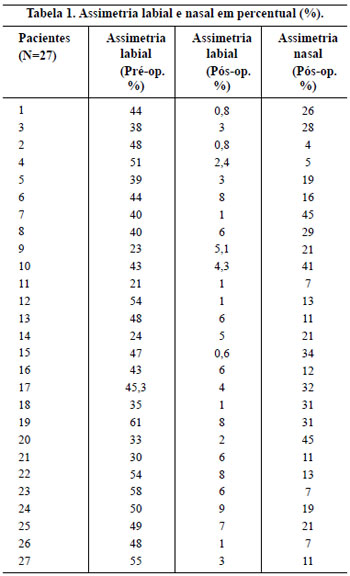
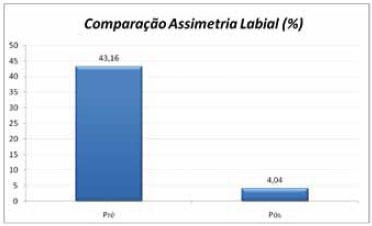
Figura 7 - Gráfico demonstrando o percentual de assimetria labial nos períodos pré e pós-operatórios.
Um paciente de 4 meses apresentou cicatriz hipertrófica no lábio. Não foi observado durante o seguimento pós-operatório nenhuma outra complicação e/ou intercorrência cirúrgica.
As Figuras 8 a 13 ilustram alguns casos incluídos nesse estudo.
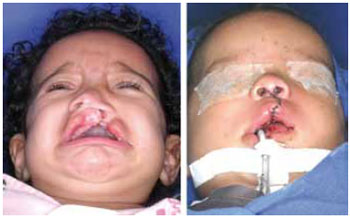
Figura 8 - Fotografia demonstrando pré e pós-operatório imediato de paciente com fissura lábio-palatina unilateral completa esquerda. Observa-se a simetria das estruturas do nariz no pós-operatório imediato (direita).
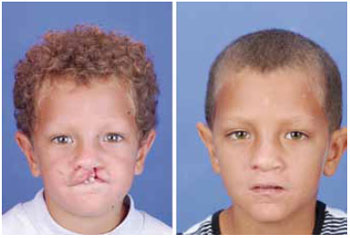
Figura 9 - Fotografia pré-operatória de paciente com 6 anos de idade com fissura lábio-palatina unilateral esquerda completa (esquerda). Fotografia pós-operatória após 1 ano da queiloplastia primária com abordagem nasal (direita).
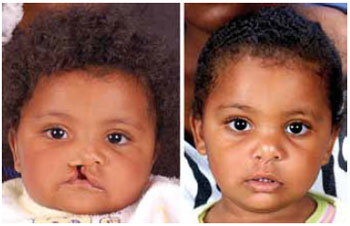
Figura 10 - Fotografia pré-operatória de paciente com 3 meses de idade com fissura lábio-palatina unilateral direita completa (esquerda). Fotografia pós-operatória após 15 meses da queiloplastia primária com abordagem nasal (direita).
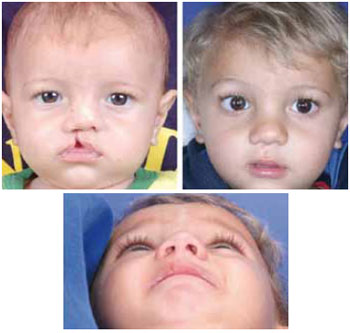
Figura 11 - Fotografia pré-operatória de paciente com fissura lábio-palatina unilateral incompleta direita (esquerda). Fotografia pós-operatória do mesmo paciente (direita). Nota-se 4% de assimetria nasal após a queiloplastia primária (abaixo).
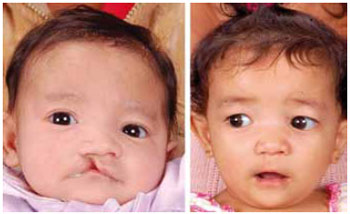
Figura 12 - Fotografia pré-operatória de paciente com fissura lábio-palatina unilateral incompleta direita (esquerda). Fotografia pós-operatória do mesmo paciente (direita).
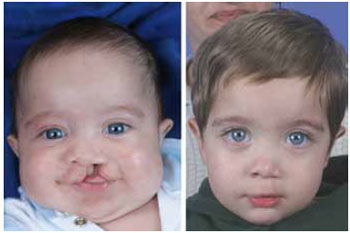
Figura 13 - Fotografia pré-operatória de paciente com fissura lábio-palatina unilateral completa esquerda (esquerda). Fotografia pós-operatória do mesmo paciente após 19 meses da queiloplastia primária (direita).
DISCUSSÃO
As metodologias para a aferição dos resultados obtidos com a cirurgia de queiloplastia primária foram apresentadas por inúmeros autores nas últimas duas décadas, e variam desde a inspeção visual dos resultados por pares, como também aferição de medidas anatômicas utilizando a fotografia em 2 dimensões e, mais recentemente, em 3 dimensões. A aferição de resultados cirúrgicos efetuados por pares é um método bastante subjetivo, embora na grande maioria das vezes seja realizada com critérios pré-determinados38.
A aferição dos resultados realizada por fotografia em 2 dimensões e, mais recentemente, em 3 dimensões é um método objetivo de análise de resultados, embora seja necessário equipamento adequado e técnica de padronização fotográfica. Mínimas alterações na distância do fotógrafo e paciente podem levar às alterações nas medidas finais aferidas em cada fotografia. Portanto, a obtenção de razões matemáticas, como descrito por Mulliken, reduz o erro decorrente de eventual alteração de distância entre fotógrafo e paciente26. Dentre os métodos de aferição de resultados sugeridos na literatura, optou-se pela aferição de medidas por meio da fotografia em 2 dimensões, por se tratar de um método objetivo, confiável e replicável, sem os altos custos da fotografia em 3 dimensões.
A técnica de queiloplastia de Mohler é uma variação da técnica de Millard. Mohler descreveu a possibilidade da utilização do retalho C para preenchimento do espaço deixado pela rotação do segmento do pró-lábio com a incisão do "back-cut". As críticas às modificações de Mohler foram a possibilidade de produzir o lábio curto, uma vez que o retalho L não foi utilizado para o alongamento labial. Os dados obtidos neste trabalho demonstraram 4% de assimetria labial pós-operatória. A identificação e sutura da musculatura do lábio, orbicularis oris, foi uma etapa cirúrgica fundamental para a diminuição das retrações cicatriciais após a queiloplastia de Mohler25. Esse detalhe técnico contribuiu para os baixos índices finais de assimetria labial observado neste trabalho (4%) e ausência de lábio curto.
A incisão na coluna filtral do segmento fissurado na técnica de Mohler tende a mimetizar, como uma imagem em espelho, a coluna filtral contralateral, portanto a cicatriz resultante é sempre mais retilínea em comparação à cicatriz arqueada de Millard. Observou-se nos resultados deste trabalho que a posição da cicatriz final do lábio mimetizou a coluna filtral não fissurada, dentro das linhas estéticas da face.
A deformidade nasal nos pacientes fissurados é causada por três alterações anatômicas importantes. O desvio do septo nasal, a distorção significativa da cartilagem alar provocada pela separação das estruturas ósseas e tecidos moles, e o desnivelamento ósseo da região maxilar e alveolar originado pelo afastamento das placas palatinas. O desnivelamento ósseo das arcadas alveolares e maxilares exerce um vetor de força caudal sobre a asa nasal, bem como em todas as estruturas do nariz, sendo esta a maior limitação anatômica para a obtenção da simetria nasal final. Cutting descreveu a inclusão de suturas percutâneas que exercem um vetor de força contrária à força caudal primária originada pela fenda alveolar decorrente do afastamento das placas palatinas21. No entanto, o vetor de força caudal pode ser maior do que o vetor gerado pelas suturas percutâneas. Este fenômeno ocorre principalmente nos casos graves que não foram submetidos à ortopedia dos maxilares. A recidiva da deformidade nasal sempre ocorre nestes pacientes específicos (casos graves sem ortopedia dos maxilares).
Mulliken & Martinez-Pérez27 observaram 23% de assimetria nasal pós-operatória em pacientes fissurados unilaterais. Após a modificação da técnica e colocação de placa absorvível de sustentação sobre a cartilagem alar, os autores descreveram queda da assimetria nasal para 8,6%. Inúmeros autores descreveram modificações táticas para a obtenção de simetria nasal em pacientes portadores de fissura lábio-palatina unilateral, mas poucos aferiram objetivamente a eficácia destas modificações39-44.
Segundo Kane et al.45, a cirurgia secundária do nariz foi necessária em 30 a 40% dos pacientes fissurados, entretanto estas avaliações foram subjetivas e baseadas em critérios pessoais. Por este motivo foi utilizado neste estudo os parâmetros de Mulliken, para a aferição das estruturas anatômicas e quantificação dos resultados.
O índice de assimetria nasal observado neste trabalho (19,5%) foi maior do que o índice observado por Mulliken (8,6%) após a inclusão da placa absorvível sobre as cartilagens alares. No Brasil, os fissurados em sua extensa maioria são tratados pelo Sistema Único de Saúde (SUS) e as placas absorvíveis têm alto custo, o que torna o procedimento inviável financeiramente à realidade nacional. Por outro lado, a busca da excelência nos resultados em associação com o baixo custo do procedimento cirúrgico é sempre o grande incentivo à criatividade do cirurgião plástico em nosso país.
CONCLUSÃO
A técnica de queiloplastia à Mohler com modificações de Cutting para a região nasal é uma variação da técnica de Millard e oferece ao cirurgião inúmeros recursos para obtenção de simetria labial e nasal. A obtenção de simetria nasal primária nos pacientes submetidos à queiloplastia é um grande desafio ao cirurgião plástico e é hoje o último estágio na evolução das técnicas de queiloplastia. No presente trabalho, foi possível demonstrar a redução da assimetria do lábio após a cirurgia (p<0,001). O índice final médio de assimetria labial (4%) comprovou a eficácia da técnica cirúrgica. A assimetria nasal pós-operatória descrita pelo autor do presente trabalho foi maior que a encontrada por Mulliken. Modificações futuras deverão ser feitas com o objetivo de diminuir o índice de assimetria nasal pós-operatória.
REFERÊNCIAS
1. Boo-Chai K. An ancient Chinese text on a cleft lip. Plast Reconstr Surg. 1966;38(2):89-91.
2. Millard DR Jr. Cleft Craft. The evolution of its surgery. Vol. I. The unilateral deformity. Boston:Little, Brown and Company; 1976.
3. Paré A. Livres de la chirurgie. Paris:Jean de Roger; 1564.
4. Gnudi MT, Wester JP. The life and times of Gaspare Tagliacozzi. Surgeon of Bologna. Cópia nº 1403. Los Angeles:Zeitlin & Ver Brugge; 1976.
5. Rose W. On harelip and cleft palate. London: Lewis; 1891.
6. Thompson JE. An artistic and mathematically accurate method of repairing the defects in cases of harelip. Surg Gynecol Obstet. 1912;14:498-502.
7. Blair VP, Robinson RR. Primary closure of harelip. Surg Gynecol Obstet. 1948;86(4):502-4.
8. Blair VP, Letterman GS. The role of the switched lower lip flap in upper lip restorations. Plast Reconst Surg. 1950;5(1):1-25.
9. Hagedorn W. Die operation der Hasenscharte mit Zickzarknaht. Zentralbl. Chir. 1892;19:281.
10. LeMesurier AB. A method of cutting and suturing lip in the treatment of complete unilateral clefts. Plast Reconstr Surg. 1949;4(1):1-12.
11. Cardoso AD. A new technique for harelip. Plast Reconst Surg. 1952;10(2):92-5.
12. Tennison CW. The repair of the unilateral cleft lip by the stencil method. Plast Reconstr Surg. 1952;9(2):115-20.
13. Randall P. A triangular flap operation for the primary repair of unilateral clefts of the lip. Plast Reconstr Surg. 1959;23(4):331-47.
14. Randall P. Growth of cleft lip following a triangular flap repair. Plast Reconst Surg. 1986;77:238-9.
15. Spina V, Lodovici O. Conservative technique for treatment of unilateral cleft lip: reconstruction of the midline tubercle of the vermilion. Br J Plast Surg. 1960;13:100-7.
16. Spina V, Psillakis JM, Lapa F, Ferreira MC. Classificação das fissuras lábio palatinas:sugestão de modificação.Rev Hosp Clin Fac Med S Paulo. 1972;27:5-6.
17. Gillies HD, Millard DR Jr. The principles and art of plastic surgery. 1st ed. Boston: Little,Brown & Company; 1957.
18. Millard DR Jr. Principalization of plastic surgery. 1st ed. Boston:Little Brown & Company; 1986.
19. Millard DR Jr. Saving faces. Autobioghaphy. 1st ed. Boston: Write Stuff Interprise; 2003.
20. Mohler LR. Unilateral cleft lip repair. Plast Reconst Surg. 1987;80(4):511-7.
21. Cutting CB, Dayan JH. Lip height and lip width after extended Mohler unilateral cleft lip repair. Plast Reconstr Surg. 2003;111(1):17-23.
22. Millard DR Jr. Complete unilateral clefts of the lip. Plast Reconstr Surg. 1960;25:595-605.
23. McComb H. Treatment of the unilateral cleft lip nose. Plast Reconstr Surg. 1975;55(5):596-601.
24. Millard DR Jr, Morovic CG. Primary unilateral cleft nose correction: a 10-year follow up. Plast Reconstr Surg. 1998;102(5):1331-8.
25. Cutting C. Cleft lip nasal reconstruction. In: Rees T, LaTrenta G, eds. Aesthetic Plastic Surgery. Philadelphia: Saunders; 1994. p.497-532.
26. Wong GB, Burvin R, Mulliken JB. Resorbable internal splint: an adjunct to primary correction of unilateral cleft lip-nasal deformity. Plast Reconstr Surg. 2002;110(2):385-91.
27. Mulliken JB, Martínez-Pérez D. The principle of rotation advancement for repair of unilateral complete cleft lip and nasal deformity: technical variations and analysis of results. Plast Reconstr Surg. 1999;104(5):1247-60.
28. McNeil CK. Orthodontic procedures in the treatment of congenital cleft palate. Cleft Palate J. 1965;2:332-9.
29. Latham RA. The pathogenesis of the skeletal deformity associated with unilateral cleft lip and palate. Cleft Palate J. 1969;6:404-14.
30. Grayson BH, Santiago PE, Brecht LE, Cutting CB. Presurgical nasoalveolar molding in infants with cleft lip and palate. Cleft Palate Craniofac J. 1999;36(6):486-98.
31. Nagem-Filho H, Moraes N, Rocha RGF. Contribuição para o estudo da prevalência das más formações congênitas lábio-palatais na população escolar de Bauru. Rev Fac Odontol São Paulo. 1968;6:111-28.
32. Souza JMP, Buchalla CM, Laurenti R. Estudo da morbidade e da mortalidade perinatal em maternidades. III-Anomalias congênitas em nascidos vivos. Rev Saúde Pública. 1987;21:5-12.
33. Cândido TT. Epidemiologia das fendas de lábio e/ou palato: estudo de recém-nascidos em dois hospitais de Porto Alegre, no período de 1970 a 1974 [Tese de doutorado]. Porto Alegre: Universidade Federal do Rio Grande do Sul; 1978.
34. Buzzo CL. Prêmio Silvio Zanini ao melhor trabalho da área de Cirurgia Plástica Craniofacial apresentado no 44º Congresso Brasileiro de Cirurgia Plástica da Sociedade Brasileira de Cirurgia Plástica; 2007 Nov 14-17; Curitiba, Brasil.
35. Raposo-do-Amaral CE. Prêmio Silvio Zanini ao melhor trabalho da área de Cirurgia Plástica Craniofacial apresentado no 45º Congresso Brasileiro de Cirurgia Plástica da Sociedade Brasileira de Cirurgia Plástica; 2008 Nov 12-15; Brasília, Brasil.
36. Raposo-do-Amaral CA, Raposo-do-Amaral CE, Carone DR, Guidi MC, Buzzo CL. Estudo do avanço maxilar e das complicações em pacientes fissurados e não-fissurados submetidos a cirurgia ortognática. Rev Bras Cir Plást. 2008;23(4):263-7.
37. Noordhoff MS. Reconstruction of vermilion in unilateral and bilateral cleft lips. Plast Reconstr Surg. 1984;73(1):52-61.
38. Bearn DR, Sandy JR, Shaw WC. Photogrammetric assessment of the soft tissue profile in unilateral cleft lip and palate. Cleft Palate Craniofac J. 2002;39(6):597-603.
39. McComb HK, Coghlan BA. Primary repair of the unilateral cleft lip nose: completion of a longitudinal study. Cleft Palate Craniofac J. 1996,33(1):23-30.
40. Salyer KE. Primary correction of the unilateral cleft lip nose: a 15-year experience. Plast Reconstr Surg. 1986;77(4):558-68.
41. Salyer KE. Early and late treatment of unilateral cleft nasal deformity. Cleft Palate Craniofac J. 1992;29(6):556-69.
42. McComb H. Primary correction of unilateral cleft lip nasal deformity: 10-year review. Plast.Reconstr Surg. 1985;75(6):791-9.
43. Boo-Chai K. Primary repair of the unilateral cleft lip nose in the Oriental: a 20-year follow-up. Plast Reconstr Surg. 1987;80(2):185-94.
44. Stal S, Brown RH, Higuera S, Hollier LH Jr, Byrd SH, Cutting CB, et al. Fifty years of the Millard rotation-advancement: looking back and moving forward. Plast Reconstr Surg. 2009;123(4):1364-77.
45. Kane AA, Pilgram TK, Moshiri M, Marsh JL. Long-term outcome of cleft lip nasal reconstruction in childhood. Plast Reconstr Surg. 2000;105(5):1600-8.
1. Membro titular da Sociedade Brasileira de Cirurgia Plástica; Membro titular da Associação Brasileira de Cirurgia Crânio - Maxilo - Facial, International Scholar da Sociedade Americana de Cirurgia Plástica. Vice-Presidente do Hospital SOBRAPAR.
Trabalho realizado no Serviço de Cirurgia Plástica Crâniofacial do Hospital SOBRAPAR, Campinas, SP. Trabalho apresentado para ascensão a Membro Titular da Sociedade Brasileira de Cirurgia Plástica. Trabalho vencedor do Prêmio Nemer Chidid/Allergan 2009.
Artigo recebido: 27/11/2009
Artigo aceito: 20/1/2010
Correspondência para:
Cassio E. Raposo-do-Amaral.
Rua Alameda das Palmeiras, 25 - Bairro Gramado
Campinas, SP, Brasil - CEP 13094-776
E-mail: cassioeduardo@sobrapar.com.br


 Read in Portuguese
Read in Portuguese
 Read in English
Read in English
 PDF PT
PDF PT
 Print
Print
 Send this article by email
Send this article by email
 How to Cite
How to Cite
 Mendeley
Mendeley
 Pocket
Pocket
 Twitter
Twitter