

Original Article - Year 2009 - Volume 24 -
Biópsia do nervo sural: técnica, indicações e resultados
Sural nerve biopsy: technique, indications and results
RESUMO
A biópsia de nervo pode ser útil no diagnóstico de neuropatias periféricas quando não for possível determinar a causa por métodos convencionais como eletromiografia ou testes de sensibilidade. Nós revisamos as indicações desse procedimento, descrevemos a técnica e discutimos os resultados.
Palavras-chave: Nervo sural. Biópsia. Doenças do sistema nervoso periférico.
ABSTRACT
A sural nerve biopsy may be useful to enable the clinician to diagnose of peripheral neuropathy, when no clear underlying cause has been determined with conventional assessment such as electrophysiology or quantitative sensory testing. We review the indications of this procedure, describe the technique, and discuss the results.
Keywords: Sural nerve. Biopsy. Peripheral nervous system diseases.
A biópsia de nervo é um procedimento útil para definir e classificar certas neuropatias periféricas. Em alguns casos, é difícil chegar ao diagnóstico em decorrência da pouca especificidade do achado das lesões das fibras neurais1-3. Além disso, têm sido descritas complicações consequentes à biópsia, como neuroma, alodínia, desconforto e áreas de hipoestesia ou anestesia4-6. Preferencialmente utiliza-se o nervo sural para estudo, por ser exclusivamente sensitivo e fácil acesso devido a sua localização superficial.
Os progressos alcançados no diagnóstico com os avanços da neurofisiologia, neurogenética e da microscopia eletrônica têm melhorado o conhecimento, e diminuído as indicações para biópsia de nervo7.
Existem, entretanto, dúvidas quanto à utilidade e ao auxílio da biópsia de nervo no diagnóstico e no tratamento em diferentes quadros clínicos8,9. O objetivo deste estudo é descrever a técnica, as indicações e os resultados das biópsias de nervo sural realizadas pela equipe de Cirurgia Plástica do Hospital Sarah/ Brasília.
MÉTODO
Avaliou-se retrospectivamente os pacientes admitidos e acompanhados pela equipe de Neurologia e submetidos a biópsia de nervo sural, pela Cirurgia Plástica do Hospital Sarah/ Brasília, entre janeiro de 2001 e dezembro de 2007. Dados relativos a sexo, faixa etária, indicação, antecedentes, resultado histopatológico e diagnóstico foram coletados.
Utilizou-se para análise estatística o programa Epi-Info 3.2.2.
O trabalho foi avaliado e aprovado pelo Comitê de Ética do Hospital Sarah.
Técnica cirúrgica
Empregou-se técnica semelhante à descrita por outros autores. Em decúbito dorsal, com o tornozelo em rotação medial, realizou-se anestesia local com lidocaína ou bupivacaína após assepsia e anti-sepsia. Incisão longitudinal ou em Z, medindo 6 cm, no terço distal da perna, localizada no ponto médio entre o maléolo lateral e o tendão de Aquiles, 5 a 6 cm acima do tornozelo. Identificou-se o nervo sural no tecido subcutâneo, seccionou-se um segmento médio de 2 cm de comprimento. Suturou-se com monocryl 4-0 (Figura 1).
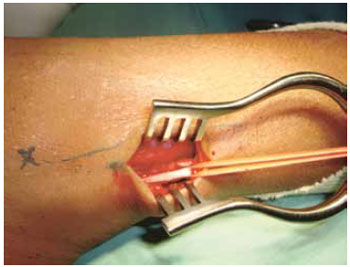
Figura 1 - Técnica cirúrgica.
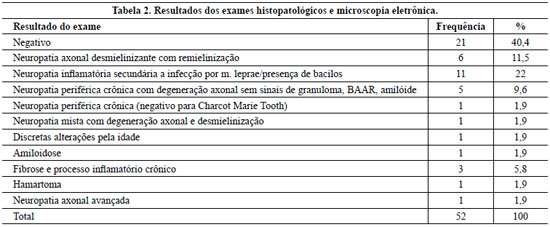
O material foi processado e analisado com os métodos de coloração de Fite Faraco, Holmes, Luxol, Fast Blue, Tricrômico de Gomori, Vermelho Congo, PAS; Tricrômico de Masson. Imunohistoquímica, microscopia óptica e eletrônica foram empregadas na análise deste material.
RESULTADOS
Foram realizadas 52 biópsias de nervo sural, em 33 homens e 29 mulheres, com média de idade de 50 anos (5-79 anos), no período entre janeiro de 2001 e dezembro de 2007 (Figura 2). Os procedimentos foram indicados quando não foi possível esclarecer o diagnóstico pela história clínica, exames neurológico, neurofisiológico e laboratorial.
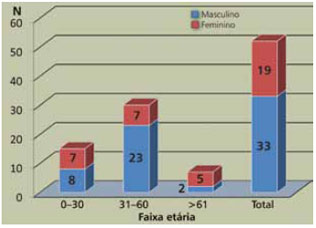
Figura 2 - Distribuição das biópsias de nervo realizadas entre janeiro de 2001 e dezembro de 2007, quanto à faixa etária e ao sexo.
As hipóteses diagnósticas estão descritas na Tabela 1. Em 21 (40%) casos não constava outros antecedentes mórbidos, em 10 (19%) pacientes havia antecedentes de hanseníase, em cinco (10%), de diabetes e, em três, de Charcot Marie. Encontrou-se como principal suspeita diagnóstica as neuropatias inflamatórias em 18 (34,6%) pacientes. A hanseníase foi diagnosticada pela presença do bacilo álcool-ácido resistente (Figura 3) em 11 (22%) pacientes, apresentou sensibilidade de 80%, especificidade de 92%, valor preditivo positivo de 72% e negativo de 95%. Foram encontrados também um caso devido a amiloidose e dois casos decorrentes de diabetes (Figura 4).
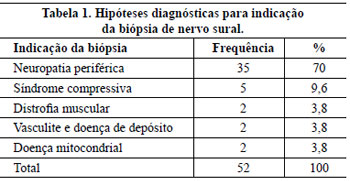
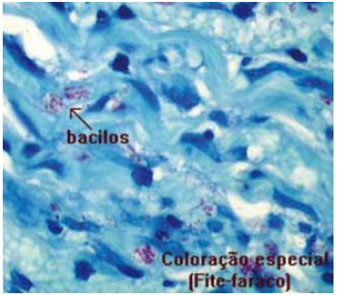
Figura 3 - Estudo de segmento de nervo sural sob microscopia óptica com a coloração de Fite-faraco, visualizando-se na seta os bacilos álcool-ácido resistentes.
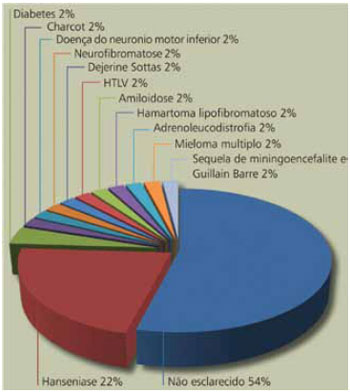
Figura 4 - Distribuição da frequência das biópsias de nervo.
Em 63% dos casos, encontraram-se alterações histopatológicas reveladas pelos métodos empregados, muito embora 54% tenham permanecido sem diagnóstico. As complicações apresentadas no pós-operatório imediato foram: infecção em dois casos; hematoma em um; deiscência em dois; e redução da sensibilidade na face lateral do pé e tornozelo em todos os casos, essa complicação foi observada até o tempo de seguimento médio de três meses, alguns casos já existentes antes da biópsia.
DISCUSSÃO
As causas mais frequentes de neuropatia são inflamatórias, embora outras etiologias sejam relatadas. Vários autores1-4,7-9 descreveram a importância da biópsia no auxílio diagnóstico e no tratamento de neuropatias, porém o espectro limitado de alterações morfológicas dificulta o diagnóstico e, além disso, pode ocasionar complicações e alterações sensitivas locais definitivas10.
Utilizou-se para estudo a biópsia de um segmento do nervo sural medindo em média 2 cm, escolhido pela facilidade da localização, superficialmente na região posterior e superior do maléolo lateral7-9. A técnica descrita foi semelhante a de Bevilacqua et al.11; esses autores realizam a retirada de alguns fascículos, referindo a recuperação da sensibilidade em 18 meses, em 90% dos casos. Pollock et al.8 observaram que não houve diferença quanto à técnica de retirada somente de fascículos ou de todo o nervo para biópsia. Muito embora para investigação de hanseníase, doença endêmica no Brasil, o resultado dependerá da quantidade de bacilo presente na amostra. Obviamente que, quanto maior o tamanho da amostra, menor a chance de resultados falso-negativos e, por isso, realizamos a retirada de segmento integral do nervo. Optou-se pela incisão longitudinal ou zigue-zague, e consideramos que ambas forneceram boa exposição do nervo e qualidade final da cicatriz. Como complicações Ruth et al.9 descreveram 10% de infecção e retardo na cicatrização em 12%; Neund referiu dor em 50% dos seus casos, parestesia em 30%, disestesia em 32% e redução da sensibilidade em 82%; Dahlin relatou a deiscência da ferida em 87% dos pacientes, com presença de dor e perda da sensibilidade na área operada, às vezes com sintomas transitórios. Estes autores consideraram a biópsia de nervo limitada para as neuropatias inflamatórias, imunológicas, colagenosese, possivelmente, para os casos de neuropatias hereditárias. Eles recomendaram substituí-la por técnicas de genética molecular, menos invasiva e evitá-la nos casos de neuropatia de origem desconhecida. Kumar & Jacob12, em estudo de 50 pacientes, observaram alteração da sensibilidade na região da biópsia em 89% dos casos e parestesia em 39%. Schoeller et al.13 relataram a realização de procedimento microcirúrgico para o reparo de nervo sural biopsiado, para o controle da dor neuropática consequente à biópsia.
Grant14 descreveu que a biópsia de nervo só deveria ser realizada se houvesse um dos seguintes critérios: evidência de uma desordem neurológica, diferente da neuropatia diabética; se a doença investigada fosse capaz de causar alterações relevantes no nervo que permitissem o diagnóstico por este método ou a identificação da neuropatia pudesse influenciar no tratamento, como, por exemplo, no Brasil, a hanseníase. O diagnóstico de hanseníase pode ser feito pela biópsia de nervo nas formas neurais em 37% dos casos. Nesse estudo, foi possível confirmar o diagnóstico de hanseníase com a presença do bacilo em 22% dos casos. Outros achados histopatológicos, constantes na Tabela 2, poderiam sugerir o diagnóstico de hanseníase. De acordo com Lovalho15, quando estudou o valor da biópsia de nervo no diagnóstico da hanseníase, o nervo é lesado pela presença do bacilo e por outros fatores, como edema, lesões vasculares, reação granulomatosa e necrose. A biópsia tem papel importante nas formas neurais puras e para avaliar a efetividade do tratamento16. Nesta casuística foi possível identificar bacilos em pacientes anteriormente tratados, ou seja, recidiva da doença em oito casos, sem aumentar o quadro de dor neuropática presente em casos de hanseníase. É relevante assinalar que, mesmo diante de um quadro clínico fortemente indicativo, antecedentes de hanseníase e tratamento prévio, a biópsia foi realizada como exigência dos serviços de saúde. As recidivas recorrentes sem tratamento ocasionam maior comprometimento neural, daí a importância de diferenciar entre recidiva e estado reacional para tratamento adequado16,17.
CONCLUSÃO
A biópsia de nervo é um procedimento invasivo que faz parte do arsenal diagnóstico das neuropatias. A retirada de segmento do nervo sural traz pequenos riscos de complicações. Nesse estudo foi possível o diagnóstico em 46% das biópsias estudadas, sendo 22% desses consequentes a hanseníase, doença passível de tratamento.
REFERÊNCIAS
1. Tindall SC, Barnett DW. Techniques and indications for muscle and nerve biopsy. In: Tindall GT, Cooper PR, Barrow DL, editors. The practice of neurosurgery. vol. 1. Baltimore:Williams & Wilkins;1996. p.243-8.
2. Stevens JC, Lofgren EP, Dyck PJ. Biopsy of peripheral nerves. In: Dyck PJ, Thomas PK, Griffin JW, et al, editors. Peripheral neuropathy. Philadelphia:Saunders;1975. p.410-23.
3. Theriault M, Dort J, Sutherland G, Zochodne DW. A prospective quantitative study of sensory deficits after whole nerve biopsies in diabetic and nondiabetic patients. Surgical approach and the role of collateral sprouting. Neurology. 1998;50(2):480-4.
4. Perry JR, Bril V. Complications of sural nerve biopsy in diabetic versus non-diabetic patients. Can J Neurol Sci. 1994;21(1):34-7.
5. Poburski R, Malin JP, Stark E. Sequelae of sural nerve biopsies. Clin Neurol Neurosurg. 1985;87(3):193-8.
6. Solders G. Discomfort after fascicular sural nerve biopsy. Acta Neurol Scand. 1988;77(6):503-4.
7. Gabriel CM, Howard R, Kinsella N, Lucas S, McColl I, Saldanha G, et al. Prospective study of the usefulness of sural nerve biopsy. J Neurol Neurosurg Psychiatry. 2000;69(4):442-6.
8. Pollock M, Nukada H, Taylor P, Donaldson I, Carroll G. Comparison between fascicular and whole sural nerve biopsy. Ann Neurol. 1983;13(1):65-8.
9. Ruth A, Schulmeyer FJ, Roesch M, Woertgen C, Brawanski A. Diagnostic and therapeutic value due to suspected diagnosis, long-term complications, and indication for sural nerve biopsy. Clin Neurol Neurosurg. 2005;107(3):214-7.
10. Perry JR, Bril V. Complications of sural nerve biopsy in diabetic versus non-diabetic patients. Can J Neurol Sci. 1994;21(1):34-7.
11. Bevilacqua NJ, Rogers LC, Malik RA, Armstrong DG. Technique of the sural nerve biopsy. J Foot Ankle Surg. 2007;46(2):139-42.
12. Kumar S, Jacob J. Variability in the extent of sensory deficit after sural nerve biopsy. Neurol India. 2004;52(4):436-8.
13. Schoeller T, Huemer GM, Shafighi M, Gurunluoglu R, Wechselberger G, Piza-Katzer H. Microsurgical repair of the sural nerve after nerve biopsy to avoid associated sensory morbidity: a preliminary report. Neurosurgery. 2004;54(4):897-900.
14. Grant IA. Differential diagnosis of diabetic neuropathies. In: Dyck PJ, Thomas PK, editors. Diabetic neuropathy. 2nd ed. Philadelphia:WB Saunders;1999. p.415-44.
15. Lovalho AF. Valor da biópsia de nervo periférico para o diagnóstico e acompanhamento dos pacientes com hanseníase. A experiência do Hospital das Clínicas da Faculdade de Medicina de Ribeirão Preto da USP através de um estudo retrospectivo [Tese de mestrado]. Ribeirão Preto: Universidade de São Paulo, Faculdade de Medicina de Ribeirão Preto;1999. 112 p.
16. Chimelli L. Valor da biópsia de nervo no diagnóstico da hanseníase: auxílio à clínica nos casos de forma neural pura e reativação. Hansen Int Special. 1998;89-92.
17. Araújo MG. Hanseníase no Brasil. Rev Soc Bras Med Tropical. 2003;36(3):373-82.
I. Membro Titular da Sociedade Brasileira de Cirurgia Plástica; Médico Cirurgião Plástico do Hospital Sarah Brasília, DF.
II. Doutor em Ortopedia; Cirurgião-Chefe da Rede Sarah de Hospitais de Reabilitação.
Trabalho realizado na Rede Sarah de Hospitais de Reabilitação, Brasília, DF.
Este artigo foi submetido pelo SGP (Sistema de Gestão de Publicações) da RBCP.
Artigo recebido: 19/12/2008
Artigo aceito: 21/5/2009


 Read in Portuguese
Read in Portuguese
 Read in English
Read in English
 PDF PT
PDF PT
 Print
Print
 Send this article by email
Send this article by email
 How to Cite
How to Cite
 Mendeley
Mendeley
 Pocket
Pocket
 Twitter
Twitter