ISSN Online: 2177-1235 | ISSN Print: 1983-5175
Blepharoptosis treatment for chronic progressive external ophtalmoplegia
Correção da blefaroptose na oftalmoplegia crônica progressiva
Original Article -
Year2009 -
Volume24 -
Issue
1
Kátia Tôrres BatistaI, Hugo José de AraújoI
ABSTRACT
Introduction: Palpebral ptosis is a superior eyelid abnormal opening due partial or total elevator muscle function, caused by acquired or congenital pathology. Methods: In this paper, we describe the evolution and results gotten with the dynamic palpebral suspension with fascial sling to tarsal and to frontal muscle. Results: Six patients with chronic progressive external ophtalmoplegia blepharoptosis were operated between 2000 and 2008. We described satisfactory results with the technique.
Keywords:
Blepharoptosis. Eyelid diseases/surgery. Eye/surgery.
RESUMO
Introdução: Ptose palpebral corresponde à abertura anormal da pálpebra superior em decorrência da perda parcial ou total da função do músculo elevador (músculo levantador da pálpebra superior), ocasionada por doença adquirida ou congênita. Método: Neste trabalho, descreve-se a evolução e os resultados obtidos com a suspensão palpebral dinâmica com enxerto de fáscia lata fixada ao tarso e músculo frontal. Resultados: No período entre 2000 a 2007, foram operados seis pacientes portadores de blefaroptose bilateral consequente a oftalmoplegia crônica progressiva, os quais apresentaram resultado satisfatório com a técnica descrita.
Palavras-chave:
Blefaroptose. Doenças palpebrais/cirurgia. Olho/cirurgia.
INTRODUÇÃO
A ptose palpebral se caracteriza pelo posicionamento da margem da pálpebra superior em um nível mais baixo do que o normal, na posição primária do olhar. Clinicamente pode ocasionar alterações oculares, diminuição da acuidade visual e ambliopia. São várias as causas de blefaroptose: neurogênica, miogênica, aponeurótica, mecânica, congênita ou adquirida. Dentre as causas congênitas encontra-se a oftalmoplegia crônica progressiva externa ou miopatia mitocondrial, que se caracteriza pela lenta e progressiva queda da motilidade ocular e ptose palpebral1. Pode ser classificada em três entidades: a distrofia muscular óculo-faríngea - que ocasiona a paralisia dos músculos da faringe -, a síndrome de Kearns-Sayre e a miopatia ocular pura2,3.
Para o diagnóstico da doença mitocondrial utilizam-se critérios genéticos, histopatológicos e laboratoriais, pois existe uma variedade de apresentação clínica, evolução, alterações genéticas e bioquímicas. A microscopia óptica da biópsia muscular revela a presença de fibras do tipo vermelho-rasgadas ("ragged red") e na microscopia eletrônica aparecem alterações mitocondriais. Mais recentemente, têm sido demonstradas deleções do DNA mitocondrial2.
A miopatia ocular pura possui herança autossômica dominante. a ptose se manifesta em todas as faixas etárias, seguida de oftalmoplegia externa progressiva bilateral e simétrica que leva, nos estágios finais, a impossibilidade de movimentação dos bulbos oculares. Raramente há diplopia. A fraqueza dos músculos da face e da cintura escapular ocorre em 20% dos casos3. A correção da ptose é cirúrgica e consiste na suspensão palpebral dinâmica com o uso de enxertos de fáscia lata, temporal, tendão, transposição muscular ou implante de silicone1,4-7. O objetivo deste artigo é descrever os critérios para o diagnóstico da oftalmoplegia crônica progressiva, indicação e os resultados da correção cirúrgica utilizando-se a suspensão palpebral com enxerto autólogo de fáscia lata.
MÉTODO
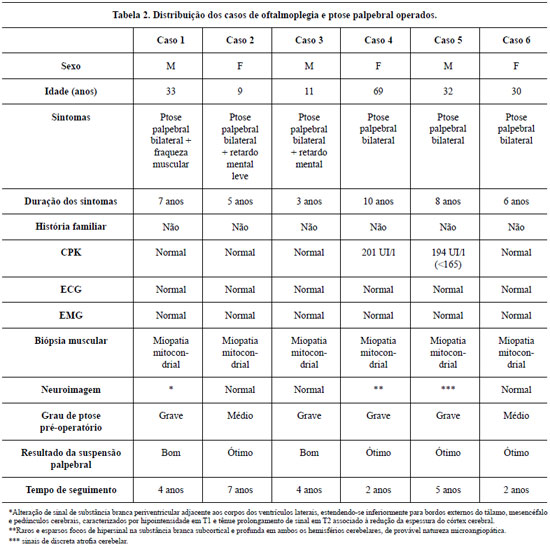
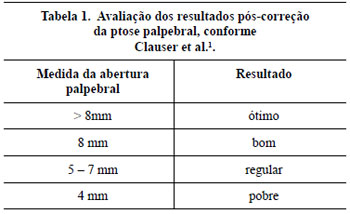
Seis pacientes foram admitidos e estudados entre 2000 e 2007, apresentavam ptose palpebral e o diagnóstico clínico e laboratorial da miopatia foi realizado pelos exames: dosagem de CPK, EMG, biópsia muscular para pesquisa de células vermelho-rasgadas (Figura 1) e microscopia eletrônica. Indicou-se a suspensão palpebral com enxerto de fáscia lata para os graus médio e grave (3 a 4 mm) de ptose, segundo Clauser et al.1. Na avaliação pós-operatória, considerou-se o resultado conforme a Tabela 1. Avaliou-se o músculo frontal pela capacidade de franzir a testa e elevar os supercílios.
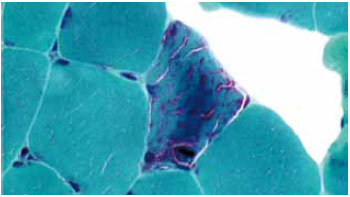
Figura 1 - Células vermelho - rasgadas vista à microscopia óptica de biópsia muscular.
Obteve-se termo de consentimento esclarecido dos pacientes e avaliação do Comitê de Ética e Pesquisa para publicação.
Técnica cirúrgica
Foi realizada a suspensão palpebral, sob anestesia geral, inicialmente de um lado e depois de seis meses, do outro lado. Empregou-se a técnica de Johnson4 modificada, com duas incisões transversas 3 mm acima da margem palpebral até a exposição do tarso, interligadas às duas incisões no supercílio para exposição do músculo frontal. Por incisão longitudinal medindo 4 cm na coxa removeu-se segmento de fáscia lata medindo no máximo 9 x 0,5cm.
O enxerto foi passado através dos túneis, utilizando-se pinça Kelly, e suturado com fio inabsorvível de prolene 6-0, à superfície tarsal e no músculo frontal. Ajustou-se a tensão da fáscia mantendo-se como limite a margem palpebral sobre a margem superior da íris. Nos casos de excesso cutâneo, realizou-se também a ressecção segmentar de elipse de pele (Figura 2).
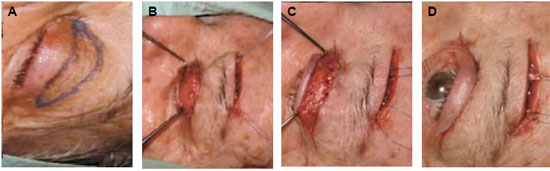
Figura 2 - Transoperatório de correção de ptose palpebral bilateral; A e B: marcação e incisão; C e D: passagem do enxerto da fáscia lata e sutura na pálpebra superior e no músculo frontal.
RESULTADOS
A ocorrência de oftalmoplegia crônica progressiva varia desde a infância até a terceira idade, e não há predomínio de sexo1. Os sintomas de ptose são progressivos e, nesta série de casos, observou-se evolução mínima de 2 anos e máxima de 10 anos, com predomínio para ptose grave, conforme descrito na Tabela 2. A confirmação do diagnóstico foi feita pela biópsia muscular do músculo bíceps braquial ou músculo orbital, apresentando no estudo microscópico a presença de células vermelho-rasgadas e, na microscopia eletrônica, a miopatia mitocondrial (Figura 1).
Todos os pacientes apresentaram bons a excelentes resultados no pós-operatório (Figura 3). Dois casos apresentaram hiperemia conjuntival, tratada pela proteção ocular e uso de pomada oftálmica. Não houve casos de lagoftalmo, as cicatrizes ficaram bem posicionadas, sem necessidade de revisão cirúrgica. O tempo de seguimento foi, em média, de quatro anos.
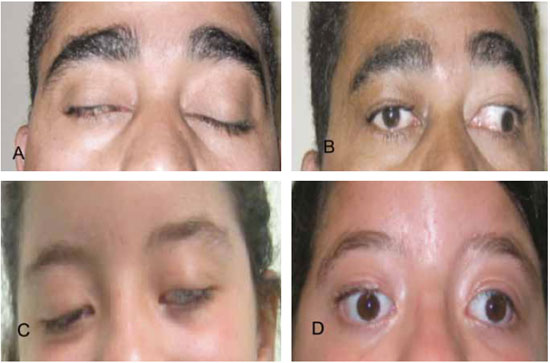
Figura 3 - Caso 1 (A e B) e Caso 2 (C e D) no pré e pós-operatório de correção de ptose palpebral.
DISCUSSÃO
Na literatura são descritos relatos de casos de indivíduos portadores de ptose palpebral consequente à oftalmoplegia crônica progressiva. Normalmente são adultos jovens, embora Caballero et al.2, no seu estudo de seis casos ao longo de 10 anos, tenham descrito pacientes com idade de 60 anos, com início dos sintomas havia pelo menos 26 anos. Clinicamente, a oftalmoplegia progressiva manifesta-se por ptose palpebral bilateral por comprometimento da musculatura extrínseca do olho, mantendo o funcionamento do músculo frontal4. O diagnóstico diferencial deve ser feito com a miastenia gravis forma ocular, orbitopatia de Basedow graves, distrofia oculofaringeal e síndrome de Kearns Sayre3. Nesta amostra e de outros autores2, a eletromiografia foi normal e o diagnóstico histológico foi obtido por meio de biópsia de músculo bíceps braquial ou orbicular do olho, com os achados típicos de células vermelho rasgadas2,3,8,9. Os pacientes apresentavam blefaroptose de grau médio, em dois casos, e grave, em quatro casos.
Estaticamente, a margem palpebral mede 2 mm em relação à íris e à excursão normal dinâmica, suprimindo-se a função do músculo frontal, mede de 12 a 17 mm1. Para o tratamento da ptose palpebral, optou-se pela suspensão frontal dinâmica e obteve-se abertura maior do que 8 mm. A técnica utilizada é empregada desde 1954 por Johnson4 e já consagrada para correção de outras causas de ptose, todavia, pouco se tem descrito quanto ao seu uso na oftalmoplegia crônica progressiva. Outros materiais podem ser usados para a suspensão4,7,10, mas preferimos o enxerto autólogo de fáscia lata, em decorrência da fácil obtenção, boa integração, possibilidade de retirada de maior segmento e baixa morbidade, além disso, nos casos de perda do reflexo de Bell com hipercorreção, é possível a remoção da fáscia ou seu reposicionamento para prevenção de úlceras de córnea.
CONCLUSÃO
Os autores recomendam a aplicação desta técnica para pacientes portadores desta rara e disfuncional doença. A chave do sucesso para essa cirurgia é o diagnóstico correto, atenção aos pontos principais da técnica, tensão aplicada na fixação da fáscia na superfície tarsal e no músculo frontal, a abertura palpebral funcional e os cuidados no pós-operatório.
REFERÊNCIAS
1. Clauser L, Tieghi R, Galiè M. Palpebral ptosis: clinical classification, differential diagnosis, and surgical guidelines: an overview. J Craniofac Surg. 2006;17(2):246-54.
2. Caballero PE, Candela MS, Alvarez CI, Tejerina AA. Chronic progressive external ophthalmoplegia: a report of 6 cases and a review of the literature. Neurologist. 2007;13(1):33-6.
3. Grebos SP, Almeida T, Barbosa KH, Buquera MA, Moreira ATR. Miopatia mitocondrial: relato de dois casos. Arq Bras Oftalmol. 2005;68(5):675-8.
4. Johnson CC. Blepharoptosis: a general consideration of surgical methods; with the results in 162 operations. Am J Ophtalmol. 1954;38(2):129-62.
5. Tillett CW, Tillett GM. Silicone sling in the correction of ptosis. Am J Ophthalmol. 1966;62(3):521-3.
6. Pearl RM. Improved technique for fascial sling reconstruction of severe congenital ptosis. Plast Reconstr Surg. 1995;95(5):920-3.
7. Tellioglu AT, Saray A, Ergin A. Frontalis sling operation with deep temporal fascial graft in blepharoptosis repair. Plast Reconstr Surg. 2002;109(1):243-8.
8. Kang DH, Koo SH, Ahn DS, Park SH, Yoon ES. Correction of blepharoptosis in oculopharyngeal muscular dystrophy. Ann Plast Surg. 2002;49(4):419-23.
9. Kiyomoto BH, Tengan CH, Moraes CT, Oliveira AS, Gabbai AA. Mitochondrial DNA defects in Brazilian patients with chronic progressive external ophtalmoplegia. J Neurol Sci. 1997;152(2):160-5.
10. Crawford JS. Repair of ptosis using frontalis muscle and fascia lata: a 20-year review. Ophthalmic Surg. 1977;8(4):31-40.
I. Membro Titular da Sociedade Brasileira de Cirurgia Plástica (SBCP).
Correspondência para:
Kátia Tôrres Batista
SQN 115 bloco I apto 205 - Asa Norte
Brasília, DF - CEP 70772-090
E-mail: katiatb@terra.com.br
Trabalho desenvolvido na Rede Sarah de Hospitais de Reabilitação, Brasília, DF.
Artigo recebido: 22/7/2008
Artigo aceito: 21/10/2008
 All scientific articles published at www.rbcp.org.br are licensed under a Creative Commons license
All scientific articles published at www.rbcp.org.br are licensed under a Creative Commons license