

Case Report - Year 2026 - Volume 41Issue 1
Relato de caso: uso de matriz dérmica após avulsão de pele da fronte em paciente da saúde pública
Case Report: Use of Dermal Matrix after Forehead Skin Avulsion in a Public Healthcare System Patient
RESUMO
Introdução A matriz dérmica acelular (MDA) é um material de alto custo que substitui a derme, permitindo a regeneração do tecido remanescente, com mínimo risco de rejeição imunológica. O presente trabalho relata um caso de uso de MDA em avulsão de pele da fronte, sobrancelha e pálpebra superior em um serviço de cirurgia plástica do SUS.
Relato de Caso Um paciente do sexo masculino, com 47 anos de idade, sofreu um acidente envolvendo uma colisão entre automóveis e apresentou perda de substância na região frontal direita, com avulsão total da pele do couro cabeludo até o supercílio direito, com exposição óssea, sem fraturas. Optou-se por hemostasia e troca de curativos a cada 3 dias. A MDA com curativo compressivo de Brown foi colocada sobre a ferida após 15 dias do trauma, que apresentava formação de tecido de granulação. O paciente evoluiu bem e retornou 1 mês depois para retirada da MDA e enxertia parcial de pele. Após 2 dias, o paciente sofreu uma queda da própria altura que resultou no descolamento de terço inferior do enxerto. Emseguida, realizamos um enxerto de pele total da região supraorbital direita. Após 11meses deste procedimento, o enxerto com MDA levou a um ótimo resultado reconstrutivo.
Discussão A utilização da MDA permitiu a manutenção apropriada da funcionalidade da face sem retrações. Os cuidados pós-operatórios também impactaram no sucesso do procedimento. A queda de mesmo nível do paciente comprometeu parte do enxerto de pele, mas a reabordagem assegurou o fechamento completo da ferida sem complicações posteriores.
Conclusão Os benefícios da MDA se sobrepõem às limitações financeiras do uso do material.
Palavras-chave: aloenxertos; cirurgia plástica; derme acelular; procedimentos em cirurgia plástica; Sistema Único de Saúde
ABSTRACT
Introduction Acellular dermal matrix (ADM) is a high-cost material for dermis replacement. It allows the regeneration of the remaining tissue, with minimal risk of immunological rejection. The present study reports a case of ADM use to treat a skin avulsion affecting the forehead, eyebrow, and upper eyelid at a plastic surgery service from the Brazilian Unified Health System.
Case Report A 47-year-old male patient suffered a traffic accident and presented loss of substance in the right frontal region, with total avulsion of the skin from the scalp to the right eyebrow, with bone exposure but no fractures. We opted for hemostasis and dressing changes every 3 days. We placed ADM with a tie-over dressing on the wound 15 days after the trauma, when it presented granulation tissue. The patient progressed well and returned 1 month later for ADM removal and partial skin graft. After 2 days, the patient suffered a fall from his own height that resulted in the detachment of the lower third of the graft. Then, we performed a total skin graft from the right supraorbital region. After 11 months of this procedure, the ADM graft led to an excellent reconstructive outcome.
Discussion The use of ADM enabled the appropriate maintenance of facial functionality without retraction. Postoperative care also influenced procedural success. The patient's fall from his own height compromised part of the skin graft, but the reapproach ensured complete wound closure with no further complications.
Conclusion The benefits of ADM use outweigh its financial limitations.
Keywords: acellular dermis; allografts; plastic surgery; plastic surgery procedures; Unified Health System
Introdução
O avanço das técnicas de cirurgia plástica reconstrutora permitiu a sobrevivência de inúmeros pacientes em casos de perda extensa do revestimento, como nas queimaduras e traumas.1-3 Essa sobrevida, consequentemente, tem sido acompanhada de aumento proporcional do número de pacientes que apresentam resultados pouco satisfatórios, com sequelas estéticas e funcionais.1 Para melhorar o resultado desse tipo de reconstrução, o uso de matrizes dérmicas tem sido cada vez mais frequente.
As matrizes dérmicas acelulares (MDA) são produtos de biotecnologia que substituem a derme, a camada mais profunda da pele,1 permitindo a regeneração do tecido remanescente, sua revascularização e também dando suporte a região. É um tecido constituído por substância similar à derme, com pele processada, ou fabricado com matriz de colágeno dérmico e outras proteínas de matriz.3 Por ser acelular, o risco de rejeição imunológica é praticamente nulo.
As matrizes podem ser constituídas unicamente por colágeno e glicosaminoglicanos (GAG) mimetizando a derme, ou por uma camada de colágeno e uma segunda camada formada por uma lâmina de silicone mimetizando a epiderme temporária,4 que é o caso da MDA que foi utilizada no presente trabalho. Para a fabricação da matriz dérmica, podem ser usadas: membranas de colágeno suíno derivado da submucosa do jejuno de suínos ou de colágeno da derme e elastina porcina; matrizes dérmicas de origem bovina constituídas por proteínas extracelulares e colágeno; matrizes dérmicas de origem ovina; e matrizes dérmicas de origem humana derivada de pele humana de cadáver, que, no entanto, não são liberadas pela Agência Nacional de Vigilância Sanitária (ANVISA) para utilização no Brasil.3 A decisão de qual substituto cutâneo empregar é tomada de acordo com o tipo, tamanho e profundidade da ferida, bem como comorbidades presentes, preferências do paciente e experiência do cirurgião.3
No processo de cicatrização, a derme é gradualmente substituída por fibroblastos do paciente que infiltram a matriz para a produção de colágeno. A neovascularização da derme ocorre, e a camada de silicone (presente em algumas matrizes dérmicas) impede a perda de líquido e bloqueia a proliferação bacteriana. Após a integração da neoderme, que dura em média 3 semanas, essa lâmina de silicone é substituída por um enxerto fino e parcial de pele com integração favorável ao leito dérmico.2 Entretanto, estudos mostram que a utilização de terapia à vácuo sobre a matriz diminui o tempo de integração de 3 semanas para 10 a 15 dias, pois esta associação ajuda a manter a matriz imobilizada e previne infecções na ferida, além de diminuir o acúmulo de líquido no leito da matriz.5
Sabe-se que a perda da espessura total da pele pode tornar as lesões complexas e de difícil cicatrização, o que aumenta o tempo de recuperação do paciente quando estas não são adequadamente tratadas.6,7 O uso das matrizes dérmicas também resulta em cicatrizes menos fibróticas, o que reduz as retrações cicatriciais e facilita os movimentos,1 além de proporcionar cobertura cutânea de melhor qualidade com menor morbidade de área doadora.6
Embora apresente benefícios, o tratamento com substitutos cutâneos ainda não é coberto pelo Sistema Único de Saúde (SUS) na maioria dos hospitais. Nos centros de tratamento de queimados, pode-se utilizar matriz dérmica para sequelas de queimaduras, sendo esse tratamento coberto pelo SUS. De modo que as MDA são empregadas no sistema público nas seguintes situações: disponibilizadas pelo SUS, doadas por empresas ou viabilizadas em serviços de referência como protocolo de pesquisa.
O presente estudo visa relatar um caso de uso da matriz dérmica em paciente com avulsão da fronte, sobrancelha e pálpebra superior, em um Serviço de Cirurgia Plástica do SUS, tendo sido aprovado pelo Comitê de Ética em Pesquisa do Complexo Hospitalar do Trabalhador sob o protocolo número 80029624.8.0000.5225.
Relato de caso
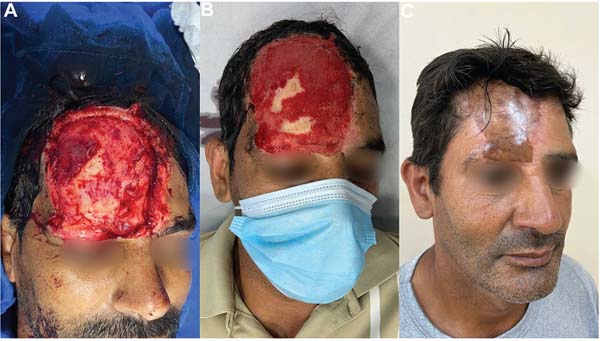
Um paciente do sexo masculino, com 47 anos de idade, foi conduzido ao pronto-socorro (PS) após acidente envolvendo uma colisão entre automóveis. A perda de substância da lesão na região frontal direita do paciente tinha aproximadamente 11,4 x 9,7 cm, apresentando avulsão total da pele do couro cabeludo até o supercílio direito, com exposição óssea, mas sem fraturas visíveis ou crepitação à palpação. Foi realizada hemostasia e curativo para cobertura do ferimento. Após liberação do pronto-socorro, fez retorno ambulatorial e troca de curativos vaselinados a cada 3 dias. Quinze dias após o trauma, a lesão evoluiu com formação de tecido de granulação de bom aspecto, sendo realizada sua regularização cirúrgica e hemostasia meticulosa.
Só então foi realizada a colocação da MDA com sutura contínua com náilon 5.0 e curativo compressivo de Brown. A MDA utilizada foi a matriz de camada dupla NEVELIA Bylayer Matrix (SYMATESE), sendo constituída por uma camada de silicone e uma camada de colágeno de origem bovina tipo 1 purificado e estabilizado. O material foi doado por um representante comercial, não resultando em custos financeiros para o paciente ou para o Serviço de Cirurgia Plástica.
O paciente evoluiu bem e sem queixas, e retornou 1 mês depois para retirada da lâmina de silicone que recobria a matriz e enxertia de pele parcial sob a MDA já bem integrada no seu leito, com tecido retirado da coxa direita. Foi feito curativo de malha de acetato de celulose na área doadora, e na área receptora curativo de Brown como descrito acima.
Após 2 dias, o paciente retornou ao ambulatório por ter sofrido uma queda da própria altura devido a uma crise convulsiva, o que levou ao descolamento do terço inferior do enxerto; entretanto, o restante da matriz que não se descolou estava na posição correta. Devido à perda do enxerto próximo à pálpebra e para evitar a retração da mesma, foi então realizado enxerto de pele total da região supraorbital direita (com área doadora da região inguinal direita).
Resultados
Após 11 meses desse procedimento, o enxerto com a MDA levou a um adequado resultado reconstrutivo principalmente sem retrações cicatriciais importantes (►Fig. 1).
Discussão
Os retalhos locais ou pediculados são a primeira linha de tratamento para a feridas que possuem leito inadequado com exposição da calota craniana com preservação de periósteo.7
Tanto no âmbito estético quanto no funcional, a morbidade das áreas doadoras dos retalhos cutâneos, musculares e miocutâneos é tipicamente maior quando comparada à área doadora de enxerto de pele parcial. Entretanto, o paciente em questão apresentava grande área de perda de tecidos, e a utilização de retalhos livres ou microcirúrgicos implicaria em retalhos com grande espessura e com possível discrepância na correspondência de cor (color match) com a pele circundante da área receptora, fator crucial para um resultado estético satisfatório.4,8
Entre os retalhos livres mais populares na reconstrução do couro cabeludo está o retalho anterolateral da coxa, mas o paciente tinha um panículo adiposo espesso nesta região, o que levaria uma espessura muito grande de tecido para a área receptora. A reconstrução microcirúrgica e aplicação de retalhos mais finos, como o retalho inguinal e o chinês (antebraquial radial) também foram considerados, mas levariam maior tempo de internação e recuperação para o paciente. A primeira opção para casos de avulsão de couro cabeludo seria o reimplante, que não foi considerado pois o paciente havia perdido o tecido na cena do trauma. Retalhos locais de couro cabeludo também permitiriam reconstituir a área pilosa perdida. Após discussão dessas opções com o paciente, optou-se por uma cirurgia de menor porte.8
Em abordagens com enxertos autólogos é possível a aplicação de curativo à vácuo para acelerar a granulação do tecido. Entretanto, é sabido que a aplicação de terapia de pressão negativa em osso com poucas áreas de periósteo não resulta em granulação adequada, e sendo a área da lesão muito próxima ao globo ocular, para promover correta vedação hermética seria necessária a cobertura do globo ocular do paciente com filme transparente ou uso de algumas estratégias como pastas de hidrocoloide, gerando maior desconforto. Como a granulação se desenvolveu rapidamente nesse paciente, a colocação do vácuo foi descartada, pois demandaria mais tempo de internamento.5
A combinação de matrizes dérmicas e enxertos de pele pode proporcionar excelentes resultados na reconstrução de ferimentos complexos com exposição da calota craniana, sendo que a aplicação de MDA neste caso teria como principal vantagem ser um procedimento mais simples, podendo ser utilizado em centros secundários, onde não há disponibilidade de reconstruções mais complexas.7,9 No caso apresentado, a escolha do plano terapêutico combinado (MDA e enxerto de pele parcial) corrobora com o que a literatura indica diante da limitação de tecido adjacente para cobertura cutânea via retalhos locais e pela boa evolução da ferida, com crescimento de tecido de granulação adequado para enxerto após 2 semanas. Preferiu-se esperar a formação de ferida granular, pois a MDA depende de um leito bem vascularizado para ser invadida por células do hospedeiro (fibroblastos, queratinócitos), o que aumenta as chances da matriz se integrar adequadamente.4,6 A partir deste cenário, optou-se por implementar a MDA associada ao enxerto de pele parcial a fim de evitar retrações dérmicas, cicatrizes patológicas e ainda permitir a manutenção apropriada da funcionalidade de uma área nobre como a face.6
Nesse sentido, considerando que a diminuição da espessura total da derme tende a transformar as feridas em lesões crônicas de difícil cicatrização, prolongando o tempo de recuperação do indivíduo se não forem tratadas corretamente, e que determinadas patologias ou condições específicas comprometem as estruturas anatômicas da pele de forma parcial ou completa,4 a utilização de MDA se revelou uma alternativa para um tratamento mais seguro e eficaz.
Contudo, os desafios da técnica desenvolvida ainda englobam o alto custo dos materiais, profissionais capacitados para o correto emprego do material e o tempo prolongado até a integração, gerando mais custos para o sistema de saúde além da necessidade de cirurgia adicional, quando comparado a utilização de retalhos.3,9
Devido à queda acidental sofrida pelo paciente com descolamento parcial do enxerto, observou-se desenvolvimento de hipercromia importante na região, o que resultou em uma discrepância de cor mais aparente do que qualquer área doadora de retalho ofereceria. Esse fato ressalta o impacto direto dos cuidados pós-operatórios no sucesso do procedimento. Ainda que a queda de mesmo nível do paciente tenha comprometido parte do enxerto de pele, com a reabordagem, foi possível assegurar o fechamento completo da ferida sem posteriores complicações. O resultado funcional e estético a longo prazo foi satisfatório.
Mais pesquisas devem ser elaboradas para conseguir uma MDA mais barata e torná-la uma escolha econômica e aplicável no cenário nacional, o maior desafio de empregar a técnica. Em geral, o número de relatos e série de casos sobre MDA na reconstrução de ferimentos na face é limitado. Recomenda-se que mais pesquisas sobre o assunto sejam desenvolvidas, especialmente na área da cirurgia plástica reconstrutiva.
Conclusão
Foi possível descrever a técnica cirúrgica com o uso de MDA e o cuidado pós-operatório. Embora o uso deste material ainda apresente limitações financeiras, os benefícios do uso da biotecnologia na cirurgia plástica reparadora são sobrepostos.
Referências
1. Stella R. Matriz dérmica regenera com melhor qualidade lesão por queimadura. Jornal da USP; 2017. Disponível em: https://jornal.usp.br/?p=69000
2. Aldunate JLCB, Milcheski DA, Chang AA, Nakamoto HA, Tuma P Junior, Ferreira MC. Utilização de matriz dérmica associada à terapia a vácuo e enxertia de pele em queimaduras profundas. experiência inicial. Rev Bras Queimaduras 2013;12(02):83-86
3. Ferreira MC, Paggiaro AO, Isaac C, Teixeira Neto N, Santos GBd. Substitutos cutâneos: conceitos atuais e proposta de classificação. Rev Bras Cir Plást 2011;26(04):696-702. Doi: 10.1590/S1983-51752011000400028
4. Cruz LGB. Uso de matriz dérmica acelular heteróloga em cirurgia plástica reparadora. Rev Bras Cir Plást 2016;31(01):88-94. Doi: 10.5935/2177-1235.2016RBCP0013
5. Jeschke MG, Rose C, Angele P, Füchtmeier B, Nerlich MN, Bolder U. Development of new reconstructive techniques: use of Integra in combination with fibrin glue and negative-pressure therapy for reconstruction of acute and chronic wounds. Plast Reconstr Surg 2004;113(02):525-530. Doi: 10.1097/01.PRS.0000100813.39746.5A
6. Gierek M, Łabuś W, Kitala D, et al. Human Acellular Dermal Matrix in Reconstructive Surgery-A Review. Biomedicines 2022;10(11): 2870. Doi: 10.3390/biomedicines10112870
7. Desai SC, Sand JP, Sharon JD, Branham G, Nussenbaum B. Scalp reconstruction: an algorithmic approach and systematic review. JAMA Facial Plast Surg 2015;17(01):56-66. Doi: 10.1001/jamafacial.2014.889
8. Innocenti A, Menichini G, Innocenti M. Six-years experience in major scalp defect reconstruction with free flap: analysis of the results. Acta Biomed 2022;92(06):e2021301. Doi: 10.23750/abm.v92i6.10089
9. Milcheski DA, Lobato RC, Jesus MNdSd, Mota WM, Chi A, Gemperli R. Lesão complexa e auto-infligida de couro cabeludo secundária a delírio de infestação parasitária tratada com matriz dérmica e enxertia. Disponível em: https://cdn.publisher.gn1.link/relatos-docbc.org.br/pdf/n8a18.pdf
1. Faculdade Evangélica Mackenzie do Paraná, Curitiba, PR, Brasil
2. Faculdades Pequeno Príncipe, Curitiba - PR, Brasil
3. Universidade Positivo, Curitiba - PR, Brasil
4. Serviço de Cirurgia Plástica, Complexo Hospitalar do Trabalhador, - Curitiba, PR,
Brasil
* Estudo realizado no Complexo Hospitalar do Trabalhador (CHT), Curitiba, PR, Brasil.
Endereço para correspondência Anna Heloisa Tavares, Rua Bruno Filgueira, 369 - sala 1402 - Batel, Curitiba - PR, 80010-010, Brasil (e-mail: annahelotavares@gmail.com).
Artigo submetido: 23/10/2024.
Artigo aceito: 13/10/2025.
Editor-chefe: Dov Charles Goldenberg.
Conflito de Interesses
Os autores não têm conflito de interesses a declarar.



 Read in Portuguese
Read in Portuguese
 Read in English
Read in English
 PDF PT
PDF PT
 Print
Print
 Send this article by email
Send this article by email
 How to Cite
How to Cite
 Mendeley
Mendeley
 Pocket
Pocket
 Twitter
Twitter