

Case Report - Year 2025 - Volume 40Issue 1
Mastite granulomatosa idiopática após implante de prótese de silicone - Relato de caso
Idiopathic Granulomatous Mastitis after Silicone Prosthesis Implantation - Case Report
RESUMO
Mastite granulomatosa idiopática (MGI) é uma doença rara e de etiologia desconhecida. Neste relato de caso, apresentamos uma paciente de 45 anos com histórico de amamentação de 40 meses, que realizou implante de prótese em ambos os seios e desenvolveu MGI; porém, não se sabe em que momento a doença foi desencadeada. Realizamos a retirada das próteses, pois produzia seroma continuamente durante um ano e não havia diagnóstico definitivo. Coma piora dos sintomas depois de dois anos da cirurgia do implante, chegou-se ao diagnóstico clínico de MGI. A paciente desenvolveu uma fístula que durou 11 meses, sendo retirada por procedimento cirúrgico e tratamento com imunossupressor. Até o final deste relato, a doença permanece em remissão apesar de ainda haver nódulos em ambos os seios. Devido às controvérsias de tratamento, a paciente requer acompanhamento mensal.
Palavras-chave: diagnóstico diferencial; elastômeros de silicone; fístula; infecção persistente; mastite granulomatosa
ABSTRACT
Idiopathic granulomatous mastitis (IGM) is a rare disease of unknown etiology. In the present case report, we discuss a 45-year-old patient, with a 40-month breastfeeding history, who underwent prosthesis implant in both breasts and developed IGM. However, we do not know when the disease developed. We removed the prostheses because they produced seroma continuously for a year, and there was no definitive diagnosis. With symptoms worsening until approximately two years after implant surgery, we established the clinical diagnosis of IGM.We aimed to discuss whether the trauma due to implantation could have triggered the disease. We requested several imaging exams and biopsies, and the clinical diagnosis predominated. The patient developed a fistula that lasted for 11 months. She underwent surgery to remove it and treatment with immunosuppressants. Until the end of this report, her illness remained in remission, although there are still nodules in both breasts. Due to treatment controversies, the patient requires monthly follow-up.
Keywords: diagnosis, differential; fistula; granulomatous mastitis; silicone elastomer; persistent infection
Introdução
A mastite granulomatosa idiopática (MGI) foi inicialmente descrita em 1972 por Kessler e Wolloch.1 Trata-se de uma inflamação crônica benigna da mama de etiologia desconhecida,1,2 cuja prevalência é maior em mulheres jovens, não brancas, em idade fértil e com histórico de amamentação recente, que normalmente tiveram o último filho dentro de cinco anos do início do quadro clínico. Em contrapartida, existem relatos de casos em mulheres nulíparas e em homens.2,3
O diagnóstico é frequentemente tardio e o tratamento controverso, impactando negativamente a qualidade de vida. Não há consenso sobre o manejo adequado, incluindo a escolha de medicamentos ou necessidade de cirurgia.1
Karanlik et al. concluíram que a cirurgia com corticoterapia seria a forma mais adequada de tratamento.5 Achados do estudo de Sheybani et al. indicam que o tratamento combinado de prednisona e metotrexato controla a doença, mas a descontinuidade pode produzir recidivas.6
A MGI somente pode ser confirmada após descartadas todas a doenças que podem apresentar granulomas nas mamas, além de apresentar características semelhantes às do carcinoma.2,3,7 Outras doenças normalmente confundidas com MGI são sarcoidose, tuberculose e poliangiite granulomatosa.5
Embora a autoimunidade seja considerada um fator preponderante para a etiologia da doença, outros fatores também são propostos, como distúrbios hormonais e doenças infecciosas.1,6,8 Fatores mais específicos também são descritos, como trauma,9,10 implantes de silicone rompidos, necrose de gordura,11 e hiperprolactinemia induzida por medicamentos antipsicóticos. A infecção pela bactéria Corynebacterium kroppenstedtii ocorre em muitos casos.4,11
Considerando-se a insipiência de dados sobre tratamento, diagnóstico e devido ao manejo controverso, o objetivo deste estudo é descrever um caso atípico de MGI que surgiu após implante de silicone sem extravasamento ou rompimento da prótese.
Relato de Caso
Relatamos o caso de uma paciente do sexo feminino, com 45 anos de idade e histórico de amamentação de 2 filhos (de 4 e 40 meses). Em 2019, ela encerrou a amamentação e, em 2020, realizou implante de próteses de silicone, sem mastopexia ou contraindicações prévias. A paciente apresentava transtorno de pânico, déficit de atenção e usava metilfenidato (Ritalina; Novartis), canabidiol e clonazepam (Rivotril; Roche) ocasionalmente.
Antes do implante, a paciente era ativa fisicamente, mas fumava e consumia álcool nos finais de semana, hábitos interrompidos após o início dos sintomas. Após a cirurgia, desenvolveu dor e linfoadenomegalia na axila direita (►Figura 1), evoluindo para edema e produção de seroma na mama direita. Foram realizadas diversas punções de líquido estéril em 2021, com ultrassom indicando “nódulo heterogêneo.”
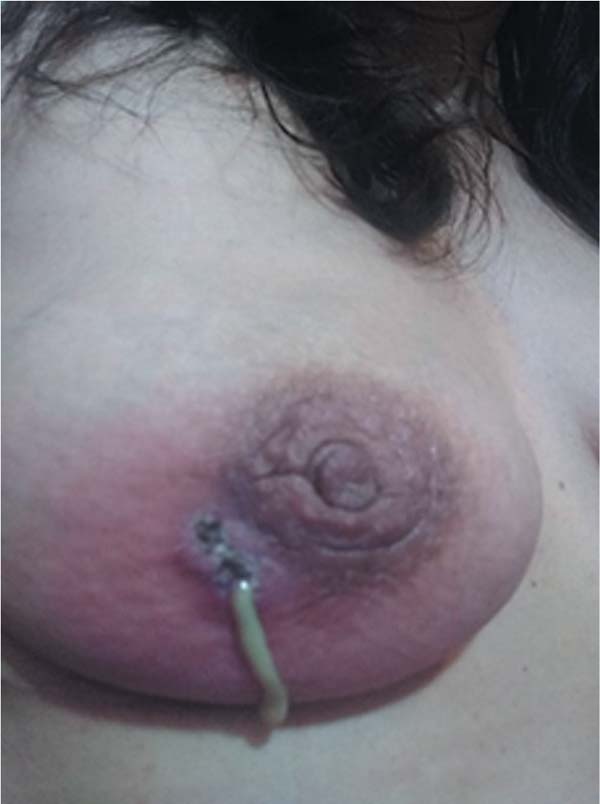
Em 2022, a prótese foi removida e a análise da cápsula revelou metaplasia sinovial. Contudo, em março do mesmo ano, a paciente apresentou inflamação mamária recorrente, com mastite, abscessos e fístulas (►Figura 2). Terapias antibacterianas forneceram alívio temporário, mas os sintomas retornavam poucos dias após o término do tratamento. A paciente sofreu com dor constante, limitação de movimentos, feridas abertas, inapetência, vômitos, diarreia, perda de peso e fraqueza.
Sessões de hiperoxigenação realizadas em setembro de 2022 não foram eficazes. Em dezembro, após nova cirurgia para retirada de fístula, a biópsia sugeriu mastite crônica idiopática. O uso de imunossupressores e antibióticos resultou em melhora clínica. Atualmente, a paciente permanece com nódulos bilaterais, poucos episódios de dor, mas com risco de recorrência.
Discussão
A MGI é uma inflamação crônica sem fator desencadeante definido, que pode estar associada a traumas, infecções ou corpos estranhos.2 Estudos sugerem que implantes de silicone podem liberar partículas que provocam reações autoimunes, exacerbadas pela presença de seroma. No caso apresentado, o seroma não foi correlacionado diretamente à MGI, mas tanto o seroma quanto a MGI podem ser desencadeados por traumas cirúrgicos.10,12
Como o primeiro sintoma da paciente foi a produção de seroma tardio, pesquisou-se a associação direta entre a produção de seroma e mastite granulomatosa, o que não foi encontrado. Por outro lado, o estudo de Fleury e colaboradores investigou granuloma induzido por silicone da cápsula do implante mamário (SIGBIC, do inglês silicone-induced granuloma of the breast implant capsule). Analisaram 2.891 imagens de ressonância magnética dos seios (BMRI, do inglês breast magnetic resonance imaging) e selecionaram 830 para avaliação de implante mamário. As BMRIs de 27,1% dos implantes apresentaram sinais de SIGBIC e destes havia seroma intracapsular em 12,7% dos casos.12 Os autores relataram a escassez de literatura principalmente nos casos de seroma tardio, nos quais a BMRI deve ser realizada com contraste, o que raramente ocorre.12 No caso da paciente, não foi realizado BMRI durante o período em que permaneceu com as próteses.
A incidência de MGI é bilateral, enquanto a lesão, fístula ou abcesso tem prevalência unilateral, com raras exceções. Embora a patogênese exata do MIG seja desconhecida, temse ciência de que passa por vários estágios. Os abcessos se desenvolvem após múltiplos focos de lóbulos deformados provocados por inicialmente uma lobulite inespecífica seguida de uma infiltração linfoplasmocitária reativa e, consequente, necrose supurativa levando à formação granulomatosa.13
Porém, a teoria mais aceita para a patogênese é a de um processo de secreção não puerperal por distúrbio hormonal. Essa secreção causa ectasia ductal13 e leva à dilatação dos ductos mamários com consequente estase de secreções. A estase pode resultar em ruptura mecânica ou química desses ductos internamente e, consequente, levar à inflamação permanente13-15 e autoimunidade desencadeada por traumas ou alterações químicas.15 Além disso, a doença costuma aparecer no período de 5 anos após a lactação.1,3,15 Portanto, essa seria uma explicação plausível para o caso desta paciente, pois ela passou por um período de amamentação de 40 meses, além da possível reação ao trauma do implante. A paciente não fazia uso de anticoncepcional oral.
Há também uma possível associação entre MGI e histórico psiquiátrico. Estudos indicam que C. kroppenstedtii está presente em 37% dos casos de MGI em pacientes com transtornos psiquiátricos.14
O diagnóstico deve ser realizado também por histologia tecidual da região afetada. A mamografia pode ajudar, mas não estabelece um diagnóstico definitivo, pois massas únicas podem ser confundidas com abcesso mamário. A ultrassonografia pode mostrar distorção da arquitetura do parênquima, formação de fístula7 e contribui para visualizar resposta ao tratamento.15 Já a ressonância magnética possui baixa especificidade.15 Em todos esses exames que a paciente realizou, nenhum deles determinou MGI.
O tratamento da paciente envolveu, além da retirada das próteses, antibioticoterapia por longos períodos. Uma cirurgia de retirada da fístula foi conduzida após 1 ano e 2 meses. E, finalmente, imunossupressão com prednisolona 80 mg ao dia por 60 dias. Hoje a doença se encontra em remissão.
O tratamento é desafiador e inclui imunossupressores, corticosteroides e mastectomia em casos graves. Embora invasiva, a mastectomia é considerada uma solução definitiva para recidivas ou falha de tratamentos conservadores.16
Conclusão
No relato apresentado, não houve conclusão do motivo que desencadeou a doença, pois a paciente sofreu trauma do implante de silicone, amamentou no período de 5 anos antes do início dos sintomas, possuía histórico de uso de substância psicotrópica, e não há certeza sobre autoimunidade. Este caso ressalta a importância de considerar a possibilidade de MGI em pacientes com implante de silicone, mesmo sem o rompimento das próteses.
REFERENCES
1. Maione C, Palumbo VD, Maffongelli A, Damiano G, Buscemi S, Spinelli G, et al. Diagnostic techniques and multidisciplinary approach in idiopathic granulomatous mastitis: a revision of the literature. Acta Biomed 2019;90(01):11-15. Doi: 10.23750/ abm.v90i1.6607
2. Wolfrum A, Kümmel S, Theuerkauf I, Pelz E, Reinisch M. Granulomatous Mastitis: A Therapeutic and Diagnostic Challenge. Breast Care (Basel) 2018;13(06):413-418. Doi: 10.1159/000495146
3. Pala EE, Ekmekci S, Kilic M, Dursun A, Colakoglu G, Karaali C, et al. Granulomatous Mastitis: A Clinical and Diagnostic Dilemma. Turk Patoloji Derg 2022;38(01):40-45. Doi: 10.5146/tjpath.2021. 01554
4. Ennasser H, Raoudi JE, Taheri H, Saadi H, Mimouni A. [Idiopathic granulomatous mastitis: 4 case-reports and literature review]. Pan Afr Med J 2020;37:128. Doi: 10.11604/pamj.2020.37.128.25301
5. Karanlik H, Ozgur I, Simsek S, Fathalizadeh A, Tukenmez M, Sahin D, et al. Can Steroids plus Surgery Become a First-Line Treatment of Idiopathic Granulomatous Mastitis? Breast Care (Basel) 2014;9 (05):338-342. Doi: 10.1159/000366437
6. Sheybani F, Sarvghad M, Naderi H, Gharib M. Treatment for and clinical characteristics of granulomatous mastitis. Obstet Gynecol 2015;125(04):801-807. Doi: 10.1097/AOG.0000000000000734
7. Tekgöz E, Çolak S, Çinar M, Yilmaz S. Treatment of idiopathic granulomatous mastitis and factors related with disease recurrence. Turk J Med Sci 2020;50(05):1380-1386. Doi: 10.3906/ sag-2003-93
8. Erhan Y, Veral A, Kara E, Ozdemir N, Kapkac M, Ozdedeli E, et al. A clinicopthologic study of a rare clinical entity mimicking breast carcinoma: idiopathic granulomatous mastitis. Breast 2000;9 (01):52-56. Doi: 10.1054/brst.1999.0072
9. Kornfeld HW, Mitchell KB. Management of idiopathic granulomatous mastitis in lactation: case report and review of the literature. Int Breastfeed J 2021;16(01):23. Doi: 10.1186/ s13006-021-00370-8
10. Illman JE, Terra SB, Clapp AJ, Hunt KN, Fazzio RT, Shah SS, Glazebrook KN. Granulomatous diseases of the breast and axilla: radiological findings with pathological correlation. Insights Imaging 2018;9(01):59-71. Doi: 10.1007/s13244-017-0587-9
11. Wong SCY, Poon RWS, Chen JHK, Tse H, Lo JYC, Ng TK, et al. Corynebacterium kroppenstedtii Is an Emerging Cause of Mastitis Especially in Patients With Psychiatric Illness on Antipsychotic Medication. Open Forum Infect Dis 2017;4(02):ofx096. Doi: 10.1093/ofid/ofx096
12. Fleury EdFC, D’Alessandro GS, Wludarski SCL. Silicone-Induced Granuloma of Breast Implant Capsule (SIGBIC): Histopathology and Radiological Correlation. J Immunol Res 2018;2018:6784971. Doi: 10.1155/2018/6784971
13. Altintoprak F, Kivilcim T, Ozkan OV. Aetiology of idiopathic granulomatous mastitis. World J Clin Cases 2014;2(12): 852-858. Doi: 10.12998/wjcc.v2.i12.852
14. Al-Khaffaf B, Knox F, Bundred NJ. Idiopathic granulomatous mastitis: a 25-year experience. J Am Coll Surg 2008;206(02): 269-273. Doi: 10.1016/j.jamcollsurg.2007.07.041
15. Gudimani SC, Rohit KC, Mithun VV, Gowda CK, Deepa AB. Idiopathic granulomatous mastitis: diagnostic and therapeutic challenges to general surgeon. Breast Dis 2015;35(01):67-72. Doi: 10.3233/BD-140375
16. Zhou F, Liu L, Liu L, Yu L, Wang F, Xiang Y, et al. Comparison of Conservative versus Surgical Treatment Protocols in Treating Idiopathic Granulomatous Mastitis: A Meta-Analysis. Breast Care (Basel) 2020;15(04):415-420. Doi: 10.1159/000503602
1. Programa de Pós-Graduação em Ciências da Saúde, Universidade do Sul de Santa Catarina,
Tubarão, SC, Brasil
Endereço para correspondência Fabiana Schuelter-Trevisol, Programa de Pós-Graduação em Ciências da Saúde, Universidade do Sul de Santa Catarina, Tubarão, SC, 88704-900, Brasil (e-mail: fastrevisol@gmail.com fabiana.trevisol@ulife.com.br).
Article received: September 05, 2024.
Article accepted: July 14, 2025.
Conflito de interesses
As autoras não têm conflito de interesses a declarar.





 Read in Portuguese
Read in Portuguese
 Read in English
Read in English
 PDF PT
PDF PT
 Print
Print
 Send this article by email
Send this article by email
 How to Cite
How to Cite
 Mendeley
Mendeley
 Pocket
Pocket
 Twitter
Twitter