

Articles - Year 2003 - Volume 18 -
Um Protocolo de Prevenção de Trombose Venosa Profunda em Cirurgia Plástica
A Prevention Protocol for Deep Vein Thrombosis in Plastic Surgery
RESUMO
A ocorrência de trombose venosa profunda tem sido cada vez mais discutida na cirurgia plástica. Embora os seus índices sejam pequenos, a repercussão de suas complicações é importante. Após rever a literatura, os autores constataram não haver um protocolo específico para esta especialidade que possa servir de base de avaliação e conduta. Os autores propõem um protocolo específico com fatores de risco avaliados em sistema de pontos que, uma vez somados, conferem o grau de risco, que pode ser pequeno, médio e alto. Para cada nível de risco são sugeridas medidas de prevenção farmacológicas e não farmacológicas. Os autores concluem que este protocolo é de fácil execução na rotina clínica, pode ser copiado e repetido e, também, servir de parâmetro de avaliação para futuras pesquisas.
Palavras-chave: Trombose venosa profunda; anticoagulantes; embolia pulmonar; profilaxia
ABSTRACT
Deep vein thrombosis is increasingly being discussed in plastic surgery. Although the incidence is low, there are major repercussions due to its complications. After reviewing the literature, the authors realized that there is no specific protocol for the condition that can be a basis for assessment and management. The authors propose a specific protocol with risk factors assessed within a scoring system, that once totaled, translates the level of risk that may be low, moderate or high. Prevention, pharmacological and non-pharmacological measures are suggested for each level. The authors conclude that the protocol is easy to use in clinical practice, can be copied and repeated, and can also work as a parameter for evaluating future studies.
Keywords: Deep vein thrombosis; anticoagulants; pulmonary embolism; prophylaxis
As complicações ocasionadas por trombose venosa profunda (TVP) e embolia pulmonar em Cirurgia Plástica têm recebido uma atenção significativa nos últimos anos(1,2,3,4).
Entretanto, são poucos os estudos sobre os índices de TVP na Cirurgia Plástica. Teimourian, em 1989, e Reinisch, em 1998, relataram resultados de pesquisas realizadas por questionário enviado a cirurgiões plásticos americanos. Reinish relatou 0,39% de TVP e 0,16% de embolia pulmonar venosa após cirurgia estética da face(5). Foram descritos alguns relatos de casos de embolia por trombose venosa e gordurosa, relacionados com a dermolipectomia abdominal isolada ou associada à lipoaspiração(6).
Em outras especialidades médicas, são cada vez mais freqüentes os estudos científicos na tentativa de normalização dos procedimentos de profilaxia da TVP. Vários tipos de protocolos já foram divulgados e testados(7).
Na Cirurgia Plástica, a American Society of Plastic Surgery organizou um Grupo de Estudo (Task Force), cujo resultado foi publicado em 1999 por McDevitt(3). Nessa publicação, foram discutidos os fatores de risco e indicadas algumas medidas profiláticas, mas não foi criado um protocolo que pudesse ser repetido nos vários centros, o que ajudaria a comparar pesquisas clínicas e forneceria dados reais sobre a incidência e morbidade na TVP na Cirurgia Plástica.
Em 1999, ao serem implementados os protocolos cirúrgicos das cirurgias plásticas mais freqüentes realizadas no Hospital Israelita Albert Einstein, em São Paulo, Brasil, notou-se que não havia um protocolo específico de profilaxia de TVP para cirurgias plásticas e foi então criado um Grupo de Estudo, composto por cirurgiões plásticos e médicos da terapia intensiva, com a intenção de investigar e identificar os pacientes que poderiam ser de risco para TVP em cirurgias plásticas, em especial as cirurgias consideradas primordialmente estéticas(8). Uma vez reconhecido o risco, estudou-se um esquema de profilaxia de acordo com o grau de risco do paciente.
O objetivo principal foi o de criar um protocolo simples, objetivo e fácil de ser consultado, no qual o Médico Cirurgião Plástico pudesse identificar e quantificar os fatores de risco no período pré-operatório e que pudesse ajudá-lo a indicar a melhor conduta para evitar a TVP e suas complicações. O protocolo deveria poder ser integralmente repetido por outros centros médicos, permitindo a comparação dos dados obtidos.
RESULTADOS
Os fatores de risco de formação da TVP são comuns para qualquer paciente, entretanto, ao analisar somente as cirurgias plásticas eletivas, dificilmente encontraremos as condições que seguramente requisitam um cuidado clínico maior já pré-estabelecido em literatura médica, pois muitas das condições clínicas que aumentam o risco de TVP já contra-indicam a realização do procedimento, embora existam exceções, como nos casos de urgências ou reconstruções.
Por outro lado, determinadas cirurgias ou condutas são específicas da Cirurgia Plástica e aumentam o risco da TVP, graças ao tipo de decúbito e prazo de permanência do paciente durante o ato cirúrgico, pelo tempo de cirurgia, pelas conseqüências fisiopatológicas do trauma cirúrgico e limitações de atividade no pós-operatório.
Outras situações de risco são muito freqüentes em nossa especialidade, como o fato de que a maioria dos pacientes de cirurgias estéticas é formada por mulheres nas faixas etárias em que é mais evidente o uso de anticoncepcionais ou é feita a reposição hormonal, situações que reconhecidamente aumentam o risco de TVP(9).
Por essa razão, decidimos criar uma tabela de fatores de risco específica para a cirurgia plástica, de acordo com situações que podemos encontrar na nossa rotina, formada por dois grupos distintos: um de fatores considerados clínicos, envolvendo também medicação ingerida que pode facilitar a TVP, e um outro grupo composto de ocorrências e condutas cirúrgicas, no intra e pós-operatório, que parecem facilitar a ocorrência de TVP, muitas delas específicas da cirurgia plástica e que dificilmente encontraremos citadas em outras especialidades (Tabela I).
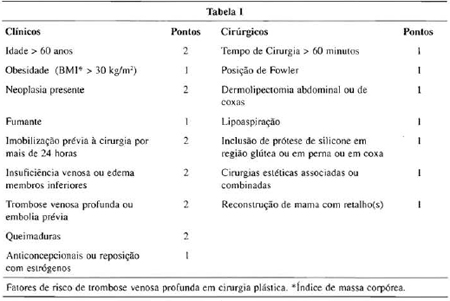
O sistema de avaliação do risco foi baseado no sistema de pontos relatado por Weinman, em 1994, que atribui um número de pontos para cada item de acordo com o grau de risco(10). O resultado da soma total em número de pontos identifica o grau de risco, que foi classificado em baixo, moderado e alto. A classificação e a quantificação do grau de risco facilitam o enquadramento da conduta, que dividimos em medidas farmacológicas e não farmacológicas (Tabela II).
De acordo com o escore obtido na Tabela I, o risco do paciente é classificado em baixo, moderado ou alto. A profilaxia apropriada é indicada na Tabela II.

As medidas não farmacológicas não apresentam efeitos colaterais de importância clínica, entretanto aumentam o custo do procedimento. A finalidade fundamental é a de ativar o fluxo de retorno sanguíneo dos membros inferiores. Sabe-se que mais de 95% dos trombos são formados na perna em conseqüência da falta de movimentação dos músculos da panturrilha, importante para o retorno de sangue. Em cirurgias mais longas com completa inatividade dos membros inferiores, a probabilidade de estase e trombose aumenta gradativamente com o tempo. Uma vez ocorrida a TVP, a possibilidade de liberação de parte proximal de um trombo e sua embolização, principalmente pulmonar, é grande, muitas vezes ocorrendo horas após o fim da cirurgia, quando o membro inferior finalmente é mobilizado(10,11,12).
Em procedimentos prolongados, a manipulação dos membros inferiores e a deambulação precoce são muito importantes (Fig. 1). Quando o grau de risco é maior, é importante o uso de compressão pneumática intermitente (Fig. 2), desde o início da anestesia até a recuperação e o início da deambulação, seguindo o aparelho com o paciente para o leito de internação.
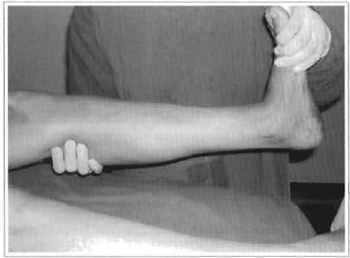
Fig. 1 - Flexão de pé durante o ato cirúrgico para ativar musculatura da panturrilha nos casos em que não é possível o uso de aparelhos de compressão imermitente.

Fig. 2 - Utilizaçaõ de aparelho de compressão pneumática nos membros inferiores.
O uso de meias elásticas com pressão graduada é recomendado para os pacientes com história prévia de insuficiência venosa ou de fenômenos tromboembólicos. Essas meias são largamente usadas em Cirurgia Geral, Neurocirurgia e em pacientes internados em Terapia Intensiva (Fig. 3)(7). O seu uso deve ser prolongado por alguns dias, principalmente quando a cirurgia envolve membros inferiores, como no caso das lipoaspirações e implantes de próteses.
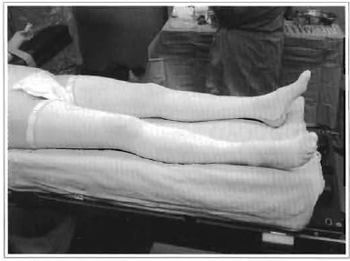
Fig. 3 - Meia elástica com graduação de pressão.
As medidas farmacológicas incluem as medicações mais freqüentemente indicadas na profilaxia da TVP. Entretanto, é controverso o seu uso pela falta de dados objetivos sobre as alterações de sangramento durante e após o ato operatório, e é importante citar que não há nenhum relato científico sobre as possíveis conseqüências que elas possam acarretar na cirurgia plástica(3). Torna-se importante utilizar todos os meios não farmacológicos de prevenção que forem acessíveis, em especial nos casos de risco moderado, na tentativa de evitar o uso de anticoagulantes, isto até que esteja metodizado o seu uso.
A decisão do uso de anticoagulantes deve considerar também o tipo de anestesia a ser empregada. A punção raquidiana é evitada quando do emprego profilático de anticoagulantes. Outros consideram a anestesia geral em cirurgias prolongadas com os membros inferiores inativos como um fator de risco, mas que poderia ser evitado se fossem tomados os cuidados de rotina(5).
Em conclusão, consideramos este protocolo como uma evolução em relação às medidas sugeridas pela ASPS, na qual a descrição e classificação dos fatores de risco é extensa e não conecta diretamente com as medidas clínicas necessárias, além de não permitir a criação de uma base de dados que pode ser repetida integralmente, favorecendo os relatos comparativos(3). É importante que tenhamos uma real avaliação do índice de TVP na Cirurgia Plástica para diminuir cada vez mais a freqüência de complicações.
BIBLIOGRAFIA
1. Few JW, Marcus JR, Placik OJ. Deep vein thrombosis prophylaxis in the moderate to high-risk patient undergoing lower extremity liposuction [letter]. 1999;104:309.
2. Jewell ML. Prevention of deep vein thrombosis in aesthetic surgery patients. Aesth Plast Surg. 2001;21:161-3.
3. McDevitt NB. Deep vein thrombosis prophylaxis. Plast Reconstr Surg. 1999;104:1923-8.
4. Teimourian B, Rogers WBIII. A national survey of complications associated with suction lipectomy: A comparative study. Plast Reconstr Surg. 1989;84:628-31.
5. Reinish JF, Rosso RF, Bresnick SD. Deep vein thrombosis and pulmonary embolus following face lift: A study on incidence and prophylaxis. Plast Surg Forum. 1998;21:159.
6. Rao RB, Ely SF, Hoffman RS. Deaths related to liposuction. N Engl J Med. 1999;340(19):1471-5.
7. Baruzzi ACA, Knobel E. Profilaxia da trombose venosa profunda. Rev Bras Clin Terap. 1996;22:61-4.
8. Hospital Israelita Albert Einstein. Protocolos de Conduta. São Paulo; 1999.
9. Daly E, Vessey MP, Hawkins MM, Carson JL, Gough P, Marsh S. Risk of venous thromboembolism in users of hormone replacement therapy. Lancet. 1996;348:977-80.
10. Weinmann EE, Salzman EW. Deep-vein thrombosis. N Engl J Med. 1994;331:1630-45.
11. Huber O, Bounameaux H, Borst F, Rohner A. Postoperative pulmonary embolism after hospital discharge: an underestimated risk. Arch Surg. 1992;127:310-3.
12. Kakkar VV, Howe CT, Flanc C, Clarke MB. Natural history of postoperative deep-vein thrombosis. Lancet. 1969;2:230-2.
I. Cirurgião Plástico da Equipe de Retaguarda em Cirurgia Plástica do Hospital Israelita Albert Einstein. Cirurgião Plástico do Instituto Dante Pazzanese de Cardiologia de São Paulo.
II. Médico Cardiologista do Centro de Terapia Intensiva de Adultos do Hospital Israelita Albert Einstein - São Paulo.
III. Médico Chefe do Centro de Terapia Intensiva de Adultos do Hospital Israelita Albert Einstein - São Paulo.
Endereço para correspondência:
Jaime Anger
Av. Brigadeiro Luiz Antônio, 3889
São Paulo - SP - 01401-001
Fone: (11) 3887-8524
e-mail: janger@link.com.br


 Read in Portuguese
Read in Portuguese
 Read in English
Read in English
 PDF PT
PDF PT
 Print
Print
 Send this article by email
Send this article by email
 How to Cite
How to Cite
 Mendeley
Mendeley
 Pocket
Pocket
 Twitter
Twitter