

Case Report - Year 2024 - Volume 39 -
Ressecção do tumor e colocação de enxerto de pele parcial no couro cabeludo em um paciente com neurofibromatose tipo 1
Tumor resection and partial skin graft placement on the scalp in a patient with Neurofibromatosis type 1
RESUMO
A neurofibromatose tipo 1 (NF1) é um distúrbio neurocutâneo hereditário no qual se formam tumores no sistema nervoso (neurofibromas). Os neurofibromas são os tumores benignos mais comuns na NF1. O tipo, o tamanho, o número e a localização dos neurofibromas devem ser considerados para a escolha do tratamento. Apresentamos um caso de NF1, no qual foi realizada uma ampla ressecção do couro cabeludo devido à presença de múltiplos neurofibromas. Associado a isso, a reconstrução foi realizada com retalhos de avanço mais autoenxerto de pele parcial, com resultados favoráveis e boa cobertura das áreas onde os tumores foram removidos.
Palavras-chave: Transplante autólogo; Neurofibromatose 1; Neurofibroma; Couro cabeludo; Procedimentos de cirurgia plástica
ABSTRACT
Neurofibromatosis type 1 (NF1) is an inherited neurocutaneous disorder in which tumors form in the nervous system (neurofibromas). Neurofibromas are the most common benign tumors in NF1. The type, size, number, and location of the neurofibromas should be considered for the choice of treatment. We present a case of NF1, in which a wide scalp resection was performed due to the presence of multiple neurofibromas. Associated with this, reconstruction was performed with advancement flaps plus partial skin autograft with favorable results and good coverage of the areas where the tumors were removed.
Keywords: Transplantation, autologous; Neurofibromatosis 1; Neurofibroma; Scalp; Plastic surgery procedures
INTRODUÇÃO
O couro cabeludo é uma área de considerável espessura, pouca elasticidade e abundante vascularização. Essas características dificultam os procedimentos cirúrgicos na área devido ao aparecimento de complicações como sangramento intraoperatório profuso. Apresentamos um caso de neurofibromatose tipo 1 (NF1) em que foi realizada ressecção ampla do couro cabeludo devido à presença de múltiplos neurofibromas e reconstrução com retalhos avançados mais autoenxerto parcial de pele (APS).
HISTÓRICO DE CASO
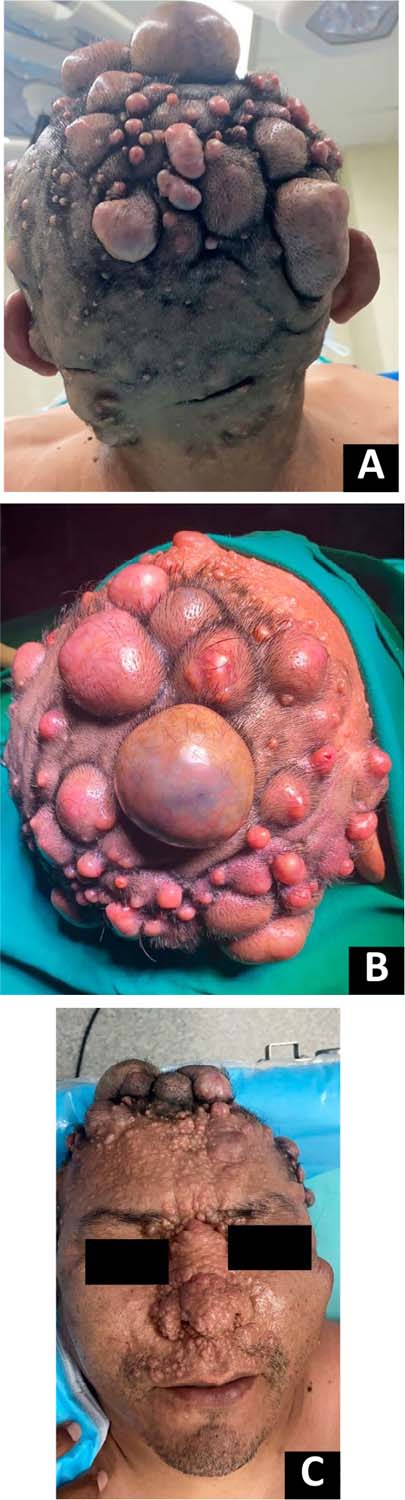
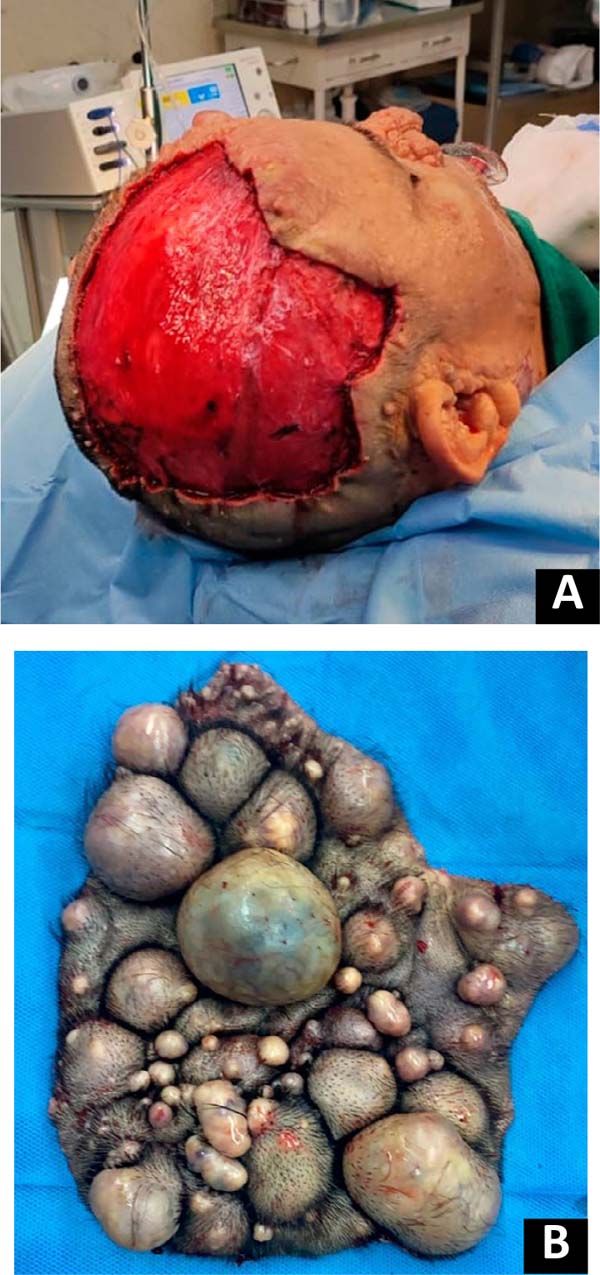
Paciente do sexo masculino, 44 anos, com história de NF1, hipertensão e diabetes mellitus tipo 2, procurou o serviço de Cirurgia Plástica e Reconstrutiva do Hospital Nacional Eduardo Rebagliati Martins, em Lima, Peru, devido à presença de múltiplos tumores de formatos e tamanhos variados no couro cabeludo, alguns deles com secreção purulenta e dor. Há dez anos foi realizada ressecção cirúrgica local de neurofibromas no nariz. Ao exame físico, foram observados múltiplos neurofibromas no couro cabeludo e face (Figura 1), manchas café com leite na flexura axilar e nódulos de Lisch.
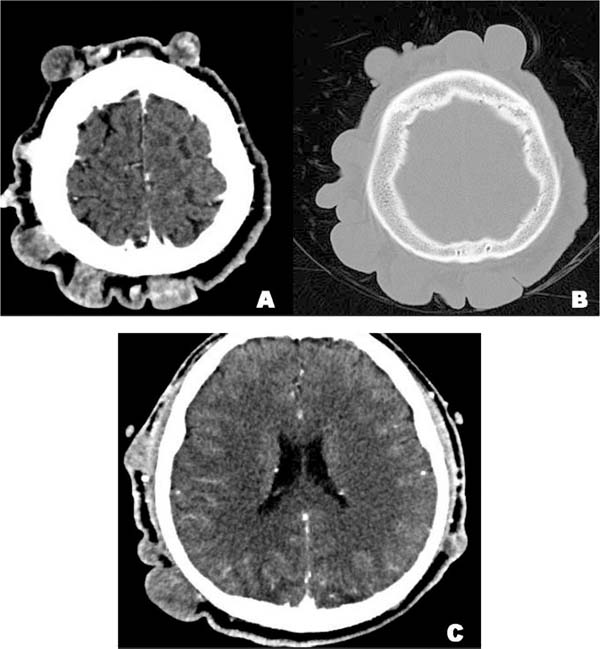
Na tomografia computadorizada de cabeça e pescoço observam-se no couro cabeludo formações nodulares dispersas, de diferentes tamanhos, com densidade equivalente a partes moles, e com realce irregular na imagem após administração de contraste, características correspondentes a neurofibromas (Figura 2A). O tecido ósseo circundante estava íntegro, sem presença de erosões ou sinais de extensão intracraniana (Figura 2B/2C).
Devido à clínica, ao tamanho e à ampla distribuição dos neurofibromas, optou-se pela realização de excisão cirúrgica parcial do couro cabeludo. O procedimento envolveu uma abordagem em duas etapas devido à impraticabilidade da excisão individual de neurofibromas extensos e progressivos no couro cabeludo. A primeira etapa incluiu a ressecção radical das áreas afetadas do couro cabeludo, seguida da colocação de APS para rápida cobertura.
Esta decisão considerou as preferências do paciente e a explicação das opções de tratamento. A transferência livre de tecido foi escolhida, em vez de retalhos locais para tratar defeitos do couro cabeludo, com o objetivo de prevenir falha de adesão e aumento do defeito. O uso do APS para reconstrução do couro cabeludo foi preferido pela sua simplicidade e funcionalidade.
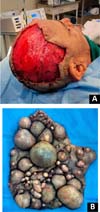
Em relação à intervenção cirúrgica, após administração de anestesia geral com intubação endotraqueal, as lesões foram marcadas com azul de metileno e, em seguida, infiltrada solução tumescente de Klein no plano subperiosteal. Com um bisturi número 15, é feito um corte perpendicular ao couro cabeludo no desenho pré-marcado. Com eletrocautério, foi realizada dissecção até o plano periosteal, retirando o couro cabeludo com os neurofibromas (Figura 3). Os retalhos de avanço são confeccionados com pontos de Baroudi (suturas de tensão progressiva) em todas as bordas, conseguindo a redução do defeito resultante.
O APS foi colhido com dermátomo elétrico, a área doadora foi a face anterolateral da coxa direita. O APS foi preparado colocando-o sobre gaze parafinada, com microaberturas difusas feitas com bisturi 11, e após colocação foi suturado com curativo tie-over. Um curativo hidrocoloide e uma bandagem compressiva foram colocados na área doadora. O paciente teve recuperação pós-operatória sem complicações.
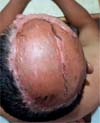
O APS é descoberto no 10º dia, encontrando-se boa integração, sem presença de úlceras residuais, hematomas ou seromas (Figura 4). Na área doadora foi constatado um processo de reepitelização, optando-se pela colocação de novo curativo hidrocoloide acrescido de bandagem oclusiva. O paciente recebeu alta, não houve necessidade de nenhum tipo de cobertura sobre a área doadora e o APS teve uma boa evolução.
DISCUSSÃO
A NF1 é uma doença genética autossômica dominante com envolvimento de múltiplos órgãos e tem prevalência global aproximada de 1 caso por 3.000 nascidos vivos1. Todos os casos apresentam mutação germinativa do gene NF1, porém há grande variabilidade na apresentação das características clínicas1. A principal característica clínica da NF1 é o neurofibroma, um tumor da bainha nervosa formado a partir de nervos espinhais, periféricos ou cranianos.
Os neurofibromas são os tumores benignos mais frequentes na NF1 e diferentes tipos foram descritos, como neurofibromas cutâneos, subcutâneos e plexiformes2. Outras características clínicas incluem lesões pigmentares (mácula café com leite), anormalidades esqueléticas, anormalidades comportamentais e gliomas de baixo grau1.
O achado dermatológico mais comum e marcante da NF1 é a presença de vários neurofibromas cutâneos (cNFs) de diferentes tamanhos e formas2. Os cNFs têm diversos componentes celulares (células de Schwann, fibroblastos, macrófagos e mastócitos) e são sustentados por uma matriz extracelular dentro da derme1,3.
Os cNFs têm vários estágios, dependendo de sua aparência clínica: o estágio nascente (não clinicamente observável), o estágio plano (afinamento ou hiperpigmentação da pele), o estágio séssil (pápula elevada), o estágio globular (uma base de 20 a 30mm e altura) e o estágio pedunculado (conteúdo dérmico sustentado por uma haste visível)4. Os sintomas neurológicos concomitantes comuns aos cNFs são dor e prurido, e a secagem inadequada após molhar pode causar maceração, ruptura da pele e infecções superficiais5.
Deve-se notar que a desfiguração física de múltiplos neurofibromas está associada a menor qualidade de vida devido à carga psicossocial, baixa autoestima e interferência nas atividades diárias, sociais e econômicas6. Por isso, justifica-se o tratamento, principalmente com a presença de sintomas graves e/ou desfiguração estética4. No nosso caso, foi evidenciada a presença de múltiplos neurofibromas, principalmente no couro cabeludo, o que causou importante desfiguração estética na cabeça, dor concomitante e sinais de infecção como secreção purulenta.
Atualmente, não existe um padrão-ouro aceito para o tratamento de cNFs5. Para a escolha do tratamento, deve-se considerar o tipo, tamanho, número e localização do neurofibroma4. A excisão cirúrgica ainda é o método mais eficaz, porém, não previne a formação de futuros neurofibromas5. Pessoas com NF1 geralmente apresentam uma extensa carga tumoral que cobre uma grande área de sua superfície corporal e, devido à progressão da doença, os procedimentos cirúrgicos realizados geralmente são em vários estágios4.
No nosso caso, devido à progressão e extensão extensa dos neurofibromas no couro cabeludo, a excisão individual de cada neurofibroma não foi viável, pelo que se optou por realizar uma abordagem cirúrgica mais robusta em 2 tempos, primeiro com ressecção radical do neurofibroma. Área afetada do couro cabeludo e posterior colocação do APS, obtendo resultados favoráveis em curto prazo7. Esta decisão de tratamento foi tomada levando em consideração as preferências e necessidades do paciente, que fez a escolha após lhe terem sido explicadas todas as opções de tratamento.
Outra técnica terapêutica que poderia ter sido utilizada é a dos retalhos locais de couro cabeludo (avanço ou rotação) previamente ampliados com expansores teciduais, pois apresentam algumas vantagens como melhor acabamento estético em cor e textura, resistência e durabilidade em longo prazo8. Porém, para cobrir defeitos do couro cabeludo, é aconselhável realizar transferência livre de tecido em vez de retalhos locais, pois a falha na aderência dos retalhos pode aumentar o defeito9. Para a reconstrução do couro cabeludo, foi colocado um APS por ser a forma mais simples e funcional que garantia uma rápida cobertura da área exposta10. Porém, a identificação e a excisão desses tumores no início do seu desenvolvimento teriam proporcionado melhores resultados estéticos.
Embora o uso do APS seja uma técnica conveniente para a reconstrução de grandes defeitos do couro cabeludo, esses enxertos apresentam algumas desvantagens11. A alopecia seria uma das consequências futuras da colocação do APS12. Um transplante capilar autólogo de áreas preservadas do couro cabeludo poderia ser uma alternativa para a alopecia, porém esta técnica é reservada para pequenas áreas13. Além disso, as células de Schwann são consideradas células tumorais dos cNFs2 e constituem uma importante população celular na derme14, daí sua presença no APS e no transplante capilar autólogo pode levar ao desenvolvimento futuro de cNFs na área. Ainda, a mobilização dos APS é limitada e não semelhante à do couro cabeludo normal, sendo por vezes bastante frágeis e suscetíveis a forças de cisalhamento11. No nosso paciente priorizamos uma reconstrução que permitisse cobrir todo o couro cabeludo e observar facilmente o aparecimento de tumores no futuro.
CONCLUSÃO
Neste relato, descrevemos o manejo cirúrgico de múltiplos cNFs no couro cabeludo em um paciente com NF1. A ressecção do couro cabeludo afetado e a reconstrução da área ressecada com retalhos de avanço e colocação de autoenxerto parcial de pele deram resultados aceitáveis que terão impacto positivo na qualidade de vida do paciente no futuro.
REFERÊNCIAS
1. Gutmann DH, Ferner RE, Listernick RH, Korf BR, Wolters PL, Johnson KJ. Neurofibromatosis type 1. Nat Rev Dis Primers. 2017;3:17004.
2. Allaway RJ, Gosline SJC, La Rosa S, Knight P, Bakker A, Guinney J, et al. Cutaneous neurofibromas in the genomics era: current understanding and open questions. Br J Cancer. 2018;118(12):1539-48.
3. LE LQ, Kesterson RA, Gutmann DH. Defining the Research Landscape for Dermal Neurofibromas. Oncol Times. 2016;38(18):14-5.
4. Chamseddin BH, Hernandez LN, Solorzano D, Vega J, Le LQ. Robust surgical approach for cutaneous neurofibroma in neurofibromatosis type 1. JCI Insight. 2019;4(11):e128881.
5. Chamseddin BH, Le LQ. Management of cutaneous neurofibroma: current therapy and future directions. Neurooncol Adv. 2019;2(Suppl 1):i107-i116.
6. Taylor LA, Lewis VL Jr. Neurofibromatosis Type 1: Review of Cutaneous and Subcutaneous Tumor Treatment on Quality of Life. Plast Reconstr Surg Glob Open. 2019;7(1):e1982.
7. Park H, Min J, Oh TS, Jeong WS, Choi JW. Scalp Reconstruction Strategy Based on the Etiology of the Scalp Defects. J Craniofac Surg. 2022;33(8):2450-4.
8. Costa DJ, Walen S, Varvares M, Walker R. Scalp Rotation Flap for Reconstruction of Complex Soft Tissue Defects. J Neurol Surg B Skull Base. 2016;77(1):32-7.
9. Bas S, Oner C, Eren HI, Hacikerim Karsidag S, Yilmaz A. Reconstruction of Complex Scalp Defects in Different Locations: Suggestions for Puzzle. Sisli Etfal Hastan Tip Bul. 2021;55(3):349-58.
10. Desai SC, Sand JP, Sharon JD, Branham G, Nussenbaum B. Scalp reconstruction: an algorithmic approach and systematic review. JAMA Facial Plast Surg. 2015;17(1):56-66.
11. Lee KK, Mehrany K, Swanson NA. Scalp Reconstruction. In: Rohrer TE, Cook JL, Kaufmann A, eds. Flaps and Grafts in Dermatologic Surgery. Chapter 10. Edinburgh: Saunders; 2007. p. 117-24.
12. Lane C, Lin A, Goyal N. Scalp and Calvarium Reconstruction. Otolaryngol Clin North Am. 2023;56(4):741-55.
13. Leedy JE, Janis JE, Rohrich RJ. Reconstruction of acquired scalp defects: an algorithmic approach. Plast Reconstr Surg. 2005;116(4):54e-72e.
14. Bray ER, Chéret J, Yosipovitch G, Paus R. Schwann cells as underestimated, major players in human skin physiology and pathology. Schwann cells as underestimated, major players in human skin physiology and pathology. Exp Dermatol. 2020;29(1):93-101.
1. Universidad Nacional De San Agustín de
Arequipa, Peru
Autor correspondente: Elizbet Susan Montes-Madariaga Urb. José Luis Bustamante y Rivero, Cerro Colorado, Arequipa, Peru, E-mail: emontesma@unsa.edu.pe
Artigo submetido: 07/06/2023.
Artigo aceito: 04/02/2024.
Conflitos de interesse: não há.



 Read in Portuguese
Read in Portuguese
 Read in English
Read in English
 PDF PT
PDF PT
 Print
Print
 Send this article by email
Send this article by email
 How to Cite
How to Cite
 Mendeley
Mendeley
 Pocket
Pocket
 Twitter
Twitter