

Original Article - Year 2023 - Volume 38 -
Radioterapia pós-operatória com feixe de elétrons sobre cicatriz queloideana: avaliação epidemiológica em hospital de ensino
Postoperative radiotherapy with an electron beam on keloid scar: epidemiological evaluation in a teaching hospital
RESUMO
Introdução: Os queloides correspondem a um dos espectros mais agressivos dos distúrbios da cicatrização. Possuem fisiopatologia ímpar e múltiplos fatores genéticos e celulares específicos, ainda não totalmente elucidados. Até o momento, revisões literárias encontraram influência da genética, local da lesão e etnia sobre a incidência e taxa de recorrência. Ademais, já foi constatada a necessidade de associação de um método adjuvante com a excisão cirúrgica, mas ainda sem definição da melhor terapia.
Método: Realizada uma análise retrospectiva de prontuários para avaliação do perfil dos pacientes submetidos a radioterapia pós-operatória com feixe de elétrons para o tratamento de queloides no Hospital das Clínicas da Faculdade de Medicina de Botucatu, entre 2015 e 2019.
Resultados: Foram avaliados os dados de 131 pacientes, com um total de 269 cicatrizes queloideanas tratadas. A média da duração do tratamento foi de 51 dias e do número de sessões, de 17. Houve predominância de pacientes brancos (78%) e de mulheres (70%), sendo incisão cirúrgica a principal causa de formação (49%) e a orelha a localização mais identificada (33%). As mulheres tiveram mais chance de completar o tratamento proposto (p=0,04), enquanto os não alfabetizados completaram menos do que aqueles que tinham pelo menos ensino fundamental ou médio completo (p<0,0001).
Conclusão: A radioterapia pós-operatória em cicatrizes queloideanas é um tratamento consagrado na literatura e uma importante ferramenta do cirurgião plástico. Conhecer o perfil dos pacientes que necessitam desta terapia é fundamental para criar métodos que melhorem a adesão e o resultado da mesma.
Palavras-chave: Queloide; Cicatriz; Radioterapia adjuvante; Procedimentos cirúrgicos reconstrutivos; Registros médicos
ABSTRACT
Introduction: Keloids are one of the most aggressive spectrums of healing disorders. They have a unique pathophysiology and multiple specific genetic and cellular factors, which have not yet been fully elucidated. So far, literature reviews have found the influence of genetics, injury site, and ethnicity on the incidence and rate of recurrence. Furthermore, the need to associate an adjuvant method with surgical excision has already been verified, but the best therapy has yet to be defined.
Method: A retrospective analysis of medical records was carried out to assess the profile of patients who underwent postoperative radiotherapy with an electron beam to treat keloids at the Hospital das Clínicas da Faculdade de Medicina de Botucatu between 2015 and 2019.
Results: Data from 131 patients were evaluated, with 269 keloid scars treated. The average duration of treatment was 51 days, and the number of sessions was 17. White patients were predominant (78%) and women (70%), with surgical incision being the main cause of formation (49%) and ear the most identified location (33%). Women were more likely to complete the proposed treatment (p=0.04), while non-literates completed less than those who had at least completed primary or secondary education (p<0.0001).
Conclusion: Postoperative radiotherapy for keloid scars is a well-established treatment in the literature and an important tool for plastic surgeons. Knowing the profile of patients who need this therapy is essential to create methods that improve adherence and results.
Keywords: Keloid; Scar; Radiotherapy, adjuvant; Reconstructive surgical procedures; Medical records
INTRODUÇÃO
A cicatrização, sendo um processo dinâmico e multifatorial dividido em três fases – inflamatória, proliferativa e remodeladora –, é um dos mais importantes mecanismos de defesa do corpo humano, ao evitar a perda sanguínea e garantir a reparação tecidual. Porém, como é um processo dinâmico, diversos fatores conhecidos e desconhecidos podem afetá-lo positivamente, resultando em uma recuperação do tecido lesado mais adequada.
Assim, quando o local é a pele, almeja-se um retorno ao estado mais próximo possível do anterior, o qual, a depender do mecanismo e tipo de trauma, não é alcançado1. A despeito de todos os esforços do mecanismo celular de recuperação, muitos casos não atingem o aspecto estético ou funcional desejado2.
A partir da classificação das cicatrizes foi possível a elaboração de protocolos para seu tratamento, os quais diferenciam-se em terapêuticas leves ou mais invasivas, a depender da gravidade do caso. Desse modo, por serem consideradas mais graves, as cicatrizes classificadas como queloides demandam estratégias terapêuticas diferenciadas3, 4.
Os queloides, primeiramente descritos e denominados por Alibert, em 18065, foram apresentados como um crescimento de forma semelhante à projeção de galhos, ou às pinças de um caranguejo, que a partir do grego khele derivou-se a palavra em inglês keloid, sendo traduzida para o português como queloide.
Considerado um tumor benigno, ele é caracterizado pela ampliação dos limites da lesão inicial com curso de atividade prolongado, além de possuir fisiopatologia ímpar e múltiplos fatores genéticos e celulares específicos, sendo muitas de suas variáveis ainda não totalmente compreendidas6. Ao nível histológico, há inflamação crônica da derme reticular, com aumento do número de fibroblastos e colágeno, especificamente do tipo I, eosinofílicos e hialinizados.
Até o momento, sabe-se que há um maior desenvolvimento e crescimento de queloides durante a puberdade, além de haver um aumento durante a gestação e uma diminuição após a menopausa7. Entre os fatores promotores do seu surgimento, pode-se destacar os genéticos, o local da lesão inicial e a etnia8.
Embora ainda não totalmente elucidada, há diversas constatações que sugerem a influência genética como fator de predisposição à formação de queloides. Como exemplo, algumas famílias possuem múltiplos membros afetados, além de ser mais frequente a prevalência em gêmeos. Ao avaliar tais famílias, percebe-se possíveis padrões de heterogeneidade autossômica dominante, mas também foram descritos casos sugerindo herança recessiva ou ligada ao cromossomo X6.
Já a etnia, além de se associar ao componente genético, possui especial destaque quando avaliada junto aos fototipos de pacientes segundo a escala de Fitzpatrick9. Por ser mais frequente em negros, hispânicos e orientais, pode-se traçar uma possível relação com a atividade dos melanócitos durante o processo de cicatrização.
Ademais, o local do queloide pode afetar diretamente a sua taxa de recorrência. Com base na literatura atual, revisões sistemáticas e metanálises têm demonstrado altas taxas de recorrência na região do tronco, sendo até três vezes maiores que na região da cabeça e pescoço, incluindo orelhas, ou mesmo quando comparadas aos membros. Acredita-se, portanto, que a variação de forças de tensão da pele nas diferentes regiões do corpo, possivelmente, gere essas diferenças estatisticamente significativas10.
Apesar da sua não letalidade, o queloide causa prejuízo na qualidade de vida mental e emocional, segundo demonstrado em estudos recentes, o que é recuperado após o tratamento11.
Para o seu tratamento, é importante ressaltar que a excisão exclusiva, sem associação com um método adjuvante, possui altas taxas de recorrência, próximas a 50%, havendo aumento a cada nova tentativa, especialmente nos quatro primeiros anos12.
Vários estudos vêm tentando demonstrar a grande importância da associação de terapias, porém ainda sem um resultado definitivo para este problema. Novas tecnologias estão sendo associadas aos tratamentos clássicos, mas também sem apresentarem máxima eficácia13, 14.
Entre os tratamentos clássicos, pode-se destacar a infiltração intralesional de medicamentos, como corticosteroides e 5-fluoracil, além das várias modalidades de radioterapia (RT) adjuvante: RT convencional, RT com feixe de elétrons, RT em dose única e RX convencional15, 16.
A radioterapia interfere na formação de queloides ao inibir a liberação de histamina pelos mastócitos, diminuindo a proliferação de fibroblastos e inibindo o TGF-Beta1, o que suprime a produção de colágeno17. Já a radioterapia externa após a excisão cirúrgica de queloides, proposta nos anos 196018, mostrava que isoladamente poderia amenizar os sintomas, porém falhava em resolver a lesão quando não era associada a uma excisão cirúrgica. Além disso, demonstrou-se que o atraso na realização da radioterapia após excisão resultava em mais altas taxas de recorrência.
Entretanto, devido ao seu potencial carcinogênico, a radioterapia com adjuvante no tratamento de queloides desperta grande preocupação. Em 2009, uma revisão da literatura encontrou 5 casos descritos que relataram essa ocorrência. Contudo, não era possível definir se haviam sido utilizadas doses adequadas nos casos relatados, assim como se houve proteção eficaz ao redor dos tecidos adjacentes19. Sendo assim, a conclusão é de que o risco de carcinogênese não impede a realização do procedimento, desde que sejam tomadas medidas de cuidados aos tecidos circundantes, o que inclui proteção à tireoide e às glândulas mamárias, especialmente em crianças e adolescentes19.
Posteriormente, a possibilidade de tratamento com as formas de radioterapia interna ou intersticial, conhecida como braquiterapia, foi introduzida20. Nesta modalidade, há uma grande capacidade de focalizar a radiação sobre a área alvo, requerendo uma dose menor e sendo mais eficiente, com menos radionecrose local e efeitos adversos sobre os tecidos saudáveis próximos ao queloide. Entretanto, ainda assim há maior custo hospitalar devido à prolongada internação e ao uso de materiais específicos e pouco disponíveis19.
Trabalho realizado no Brasil destacou a importância da RT com feixe de elétrons; sendo, por isso, mantida esta possibilidade de tratamento na atual rotina de abordagem dessas lesões em nossa instituição21, 22.
A cicatriz queloideana ainda permanece sendo um desafio médico, tanto pela difícil definição dos fatores fisiológicos que influenciam sua formação quanto pela necessidade de associação de terapias que, em alguns casos, não resultam em cura nem evitam o surgimento de novas lesões e recidivas.
OBJETIVO
Sendo assim, o objetivo deste trabalho é apresentar uma análise retrospectiva dos pacientes submetidos a radioterapia pós-operatória no Hospital das Clínicas da Faculdade de Medicina de Botucatu em um período de quatro anos para traçar o perfil epidemiológico deles.
MÉTODO
Protocolo de tratamento com radioterapia pós-operatória
Os pacientes são encaminhados ao setor de Radioterapia para avaliação clínica e agendamento da primeira sessão de radioterapia com fotoelétrons utilizando o aparelho acelerador linear Clinac 2100-C (Varian-USA), com energia de 4 milhões de elétron-volts (Mev). São programados esquemas de 32Gray divididos em 16 sessões, 5 dias por semana. Ao término das 16 sessões, os pacientes são reavaliados para necessidade de doses de reforço (“boost”) de 8Gray em 4 sessões.
A radioterapia foi indicada para todos os pacientes encaminhados que haviam sido submetidos a alguma terapia prévia sem sucesso para tratamento de queloides ou com recidivas, e que iriam ser submetidos a cirurgia de ressecção de queloides.
A primeira sessão é sempre agendada nas primeiras 24 a 48 horas após a cirurgia de ressecção dos queloides, tanto em adultos quanto crianças.
Análise de prontuários
Análise retrospectiva de prontuários para avaliação do perfil dos pacientes que foram submetidos a radioterapia pós-operatória para tratamento de queloides no Hospital das Clínicas da Faculdade de Medicina de Botucatu (HC-FMB) no período de janeiro de 2015 a janeiro de 2019, cujos dados do prontuário permitiram a inclusão no estudo.
Foram incluídos todos os pacientes, tanto do sexo feminino quanto masculino, adultos e crianças, que foram submetidos ao protocolo de tratamento do serviço de Radioterapia do HC-FMB UNESP.
Foram excluídos os pacientes cujos prontuários não possuíssem os dados confirmatórios de tratamento de cicatriz queloideana com cirurgia, realizado no mesmo hospital ou em serviço externo, e radioterapia.
Por se caracterizar como um estudo transversal, foi possível aplicar parcialmente a iniciativa STROBE (Strengthening the Reporting of Observational Studies in Epidemiology)23 para guiar a revisão.
Variáveis pesquisadas – Dados epidemiológicos
Durante a análise de prontuários, buscou-se determinar as variáveis a seguir: idade, sexo, grau de escolaridade, cidade de origem, raça, causa da cicatriz, tratamentos prévios, local do queloide, tempo de tratamento, dose e número de aplicações da radioterapia.
Coleta de dados
A metodologia de coleta dos dados utilizou formulário desenvolvido especialmente para esse estudo (Anexo I), preenchido pelo pesquisador no Departamento de Cirurgia Plástica durante a avaliação do prontuário médico dos pacientes inclusos no estudo. A coleta dos dados foi realizada após aprovação do Comitê de Ética em Pesquisa.
Análise dos dados dos prontuários
Esses dados foram tabulados com o uso do software Microsoft Excel® para realização de análise estatística descritiva.
Para as variáveis qualitativas, foi realizado o teste não-paramétrico do Qui-quadrado de Pearson; enquanto, para as variáveis quantitativas, foram utilizadas a análise de variância para comparar as diferentes médias e os desvios-padrão relativos ao ano de atendimento e teste t de Student para comparar as médias e desvios-padrão de acordo com o sexo do paciente.
Também foi utilizado o estimador de Kaplan-Meier para estudo do tempo de tratamento e sua conclusão segundo várias variáveis (sexo, especialidade que fez o encaminhamento para radioterapia, cidade de origem, escolaridade, tratamentos prévios, raça, etiologia do queloide e localização).
O software utilizado para análise estatística foi SAS versão 9.2. O intervalo de confiança foi de 95%, considerando o valor de p estatisticamente significativo quando menor que 0,05.
RESULTADOS
Após análise de prontuários, identificamos 27 pessoas tratadas no ano de 2015, 43 em 2016, 21 em 2017 e 40 em 2018, totalizando 131 pacientes. Alguns deles tiveram mais de uma lesão irradiada, com um total final de 269 cicatrizes queloideanas tratadas.
A duração do tratamento variou de 1 a 92 dias após a primeira irradiação, com média de 51 dias. O número de sessões ficou entre 1 e 25, com média de 17. A Tabela 1 demonstra a média e o desvio-padrão para as variáveis idade, dose, número de aplicações e tempo de tratamento em dias de acordo com os anos avaliados, sendo que em 2018 e 2017 houve um maior número de sessões do que nos anos anteriores.
| Ano | p | ||||
|---|---|---|---|---|---|
| 2015 | 2016 | 2017 | 2018 | ||
| Idade (em anos) | 31,5 | 29,2 | 33,5 | 31,9 | 0,17 |
| 12,9 | 10,7 | 11,8 | 10,9 | ||
| Doses | 3164,0 | 3394,7 | 3668,2 | 3994,8 | <0,001 |
| 991,1 | 834,6 | 835,4 | 574,0 | ||
| Número de aplicações | 15,7 | 17,0 | 18,5 | 19,9 | <0,001 |
| 5,0 | 4,2 | 4,3 | 2,9 | ||
| Tempo (em dias) | 36,1 | 37,4 | 46,1 | 56,2 | <0,001 |
| 19,6 | 17,7 | 16,2 | 17,7 | ||
A raça dos pacientes foi de maioria branca (78,8%), seguida por pretos (10%), pardos (3,7%) e amarelos (1,1%). Não houve distinção de raça descrita no prontuário em 6,3% dos casos, além de não ser possível classificar os pacientes segundo a escala de Fitzpatrick (Tabela 2).
| Ano | Raça | Total | ||||
|---|---|---|---|---|---|---|
| Amarela | Branca | Parda | Preta | SI | ||
| 2015 | - | 37 | 6 | 2 | 5 | 50 |
| 0,0 | 74% | 12% | 4% | 10% | 100(%) | |
| 2016 | - | 70 | - | 6 | - | 76 |
| 0,0 | 92,1% | 0,0 | 7,9% | 0,0 | 100(%) | |
| 2017 | - | 39 | 3 | 15 | 9 | 66 |
| 0,0 | 59,1% | 4,6% | 22,7% | 13,6% | 100(%) | |
| 2018 | 3 | 66 | 1 | 4 | 3 | 77 |
| 3,9% | 85,7% | 1,3% | 5,2% | 3,9% | 100(%) | |
| Total | 3 | 212 | 10 | 27 | 17 | 269 |
| 1,1% | 78,8% | 3,7% | 10% | 6,3% | 100(%) | |
Segundo o estimador de Kaplan-Meier, não houve diferença entre as raças no quesito de completar ou não o tratamento com radioterapia (Figura 1).
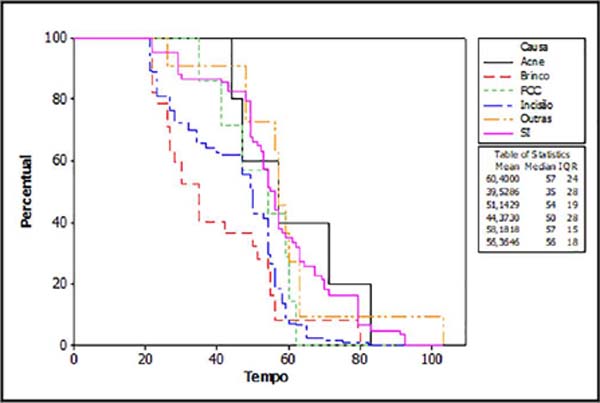
Como causas da formação dos queloides, foram descritas incisão cirúrgica em 49% das lesões, seguidas por brincos em 11%. Não houve informação adequada sobre a etiologia da lesão em 30% dos casos. Outras causas de incidência menor que 2% foram em ordem decrescente: traumas (ferimentos corto-contusos), acne, tumores, surgimento espontâneo, mordedura e foliculite (Tabela 3). Segundo estimador de Kaplan-Meier (Figura 2), aqueles pacientes com cicatrizes queloidianas secundárias a acne ou de causa indeterminada tenderam a completar mais o tratamento do que as causadas por brinco e incisão cirúrgica (p<0,0001).
| Causa | Ano | Total | |||
|---|---|---|---|---|---|
| 2015 | 2016 | 2017 | 2018 | ||
| Acne | - | 1 | 2 | 2 | 5 |
| 0,0 | 1,3% | 3% | 2,6% | 1,9% | |
| Brinco | 18 | 14 | - | - | 32 |
| 36% | 18,4% | 0,0 | 0,0 | 11,9% | |
| Espontâneo | - | - | - | 1 | 1 |
| 0,0 | 0,0 | 0,0 | 1,3% | 0,4% | |
| FCC | 2 | 4 | - | 1 | 7 |
| 4,0% | 5,3% | 0,0 | 1,3% | 2,6% | |
| Foliculite | 0 | 1 | 1 | - | 2 |
| 0,0 | 1,3% | 1,5% | 0,0 | 0,7% | |
| Incisão | 19 | 37 | 34 | 42 | 132 |
| 38% | 48,7% | 51,5% | 54,5% | 49,1% | |
| Mordedura | 2 | - | - | - | 2 |
| 4% | 0,0 | 0,0 | 0,0 | 0,7% | |
| Queimadura | 1 | 2 | - | - | 3 |
| 2% | 2,6% | 0,0 | 0,0 | 1,1% | |
| SI | 6 | 17 | 27 | 31 | 81 |
| 12% | 22,4% | 40,9% | 40,3% | 30,1% | |
| Tumor | 1 | - | 2 | - | 3 |
| 2% | 0,0 | 3% | 0,0 | 1,1% | |
| Verruga | 1 | - | - | - | 1 |
| 2% | 0,0 | 0,0 | 0,0 | 0,4% | |
| Total | 50 | 76 | 66 | 77 | 269 |
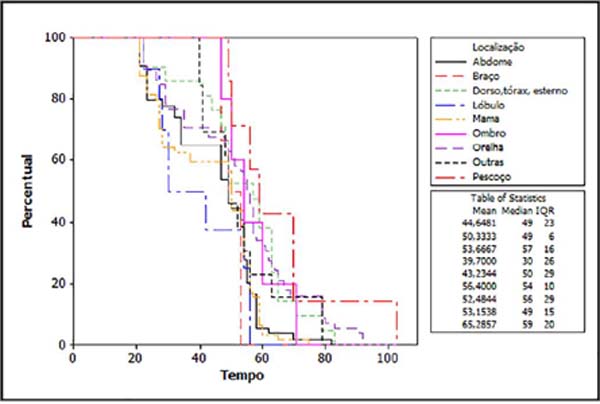
Várias localizações foram identificadas, sendo as mais prevalente as orelhas – incluindo lóbulo (33%), mamas (23%) e abdome (22%). As outras localidades descritas foram, em ordem decrescente: tórax, pescoço, região inguinal, esterno, braço, axila, mão, coxa, perna e lábio (Tabela 4). Utilizando o estimador de Kaplan-Meier (Figura 3), observamos maior chance de completar o tratamento aqueles com lesões em pescoço, dorso e tórax (incluindo esterno), do que aqueles com lesões em abdome e lóbulo da orelha (p<0,0001).
| Localização | Ano | Total | |||
|---|---|---|---|---|---|
| 2015 | 2016 | 2017 | 2018 | ||
| Abdome | 11 | 14 | 21 | 15 | 61 |
| 22% | 18,4% | 31,8% | 19,5% | 22,7% | |
| Axila | - | - | - | 2 | 2 |
| 0,0 | 0,0 | 0,0 | 2,6% | 0,7% | |
| Bacia | - | - | - | 2 | 2 |
| 0,0 | 0,0 | 0,0 | 2,6% | 0,7% | |
| Braço | - | 5 | - | 1 | 6 |
| 0,0 | 6,6% | 0,0 | 1,3% | 2,2% | |
| Coxa | 1 | - | - | - | 1 |
| 2% | 0,0 | 0,0 | 0,0 | 0,4% | |
| Dorso | 1 | - | 2 | 2 | 5 |
| 2% | 0,0 | 3% | 2,6% | 1,9% | |
| Esterno | 2 | 1 | 2 | 1 | 6 |
| 4% | 1,3% | 3% | 1,3% | 2,2% | |
| Face | - | - | 3 | - | 3 |
| 0,0 | 0,0 | 4,5% | 0,0 | 1,1% | |
| Inguinal | 3 | - | - | - | 3 |
| 6% | 0,0 | 0,0 | 0,0 | 1,1% | |
| Lábio | 1 | - | - | - | 1 |
| 2% | 0,0 | 0,0 | 0,0 | 0,4% | |
| Lóbulo | 12 | - | - | - | 12 |
| 24% | 0,0 | 0,0 | 0,0 | 4,5% | |
| Mama | 6 | 23 | 10 | 25 | 64 |
| 12% | 30,3% | 15,2% | 32,5% | 23,8% | |
| Mão | - | 1 | - | - | 1 |
| 0,0 | 1,3% | 0,0 | 0,0 | 0,4% | |
| Ombro | 2 | 2 | - | 1 | 5 |
| 4% | 2,6% | 0,0 | 1,3% | 1,9% | |
| Orelha | 10 | 24 | 20 | 22 | 76 |
| 20% | 31,6% | 30,3% | 28,6% | 28,3% | |
| Perna | - | 1 | - | - | 1 |
| 0,0 | 1,3% | 0,0 | 0,0 | 0,4% | |
| Pescoço | 1 | 2 | 3 | 3 | 9 |
| 2% | 2,6% | 4,5% | 3,9% | 3,3% | |
| Punho | - | - | 1 | - | 1 |
| 0,0 | 0,0 | 1,5% | 0,0 | 0,4% | |
| Tórax | - | 3 | 4 | 3 | 10 |
| 0,0 | 3,9% | 6,1% | 3,9% | 3,7% | |
| Total | 50 | 76 | 66 | 77 | 269 |
A maioria das lesões encaminhadas vieram de cirurgiões e cirurgiãs plásticos (63%), seguidas por Dermatologia (12%), Cirurgia de Cabeça e Pescoço (3%) e Mastologia (0,4%). Em 20% dos casos, não havia informação da especialidade que encaminhou o paciente ao setor de Radioterapia.
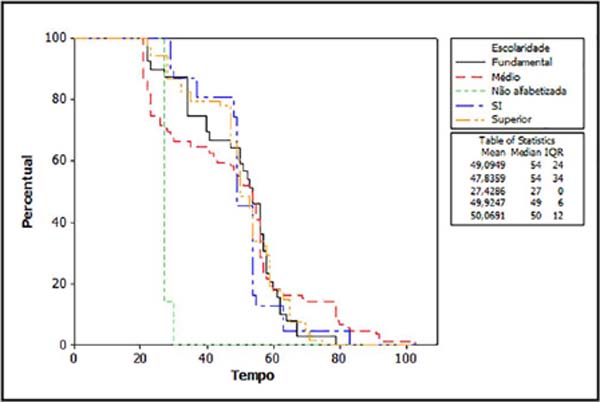
Em relação à escolaridade, 38% completaram ou cursavam o ensino médio, enquanto 29% completaram ou cursavam o ensino superior, 15% e 2% completaram ou cursavam o ensino fundamental II e I, respectivamente. Ao todo, 3% dos pacientes não eram alfabetizados e em 11% dos casos não havia essa informação (Tabela 5). Segundo o estimador de Kaplan-Meier (Figura 4), pacientes não alfabetizados completaram menos o tratamento do que aqueles com classe fundamental e média completas (p<0,0001).
| Escolaridade | Ano | Total | |||
|---|---|---|---|---|---|
| 2015 | 2016 | 2017 | 2018 | ||
| Fundamental 1 | 1 | 1 | 3 | 1 | 6 |
| 2% | 1,3% | 4,6% | 1,3% | 2,2% | |
| Fundamental 2 | 15 | 11 | 8 | 6 | 40 |
| 30% | 14,5% | 12,1% | 7,8% | 14,9% | |
| Médio | 16 | 34 | 25 | 28 | 103 |
| 32% | 44,7% | 37,9% | 36,4% | 38,3% | |
| Não alfabetizada | 1 | - | 2 | 6 | 9 |
| 2% | 0,0 | 3% | 7,8% | 3,4% | |
| SI | 5 | 1 | 19 | 7 | 32 |
| 10% | 1,3% | 28,8% | 9,1% | 11,9% | |
| Superior | 12 | 29 | 9 | 29 | 79 |
| 24% | 38,2% | 13,6% | 37,7% | 29,4% | |
| Total | 50 | 76 | 66 | 77 | 269 |
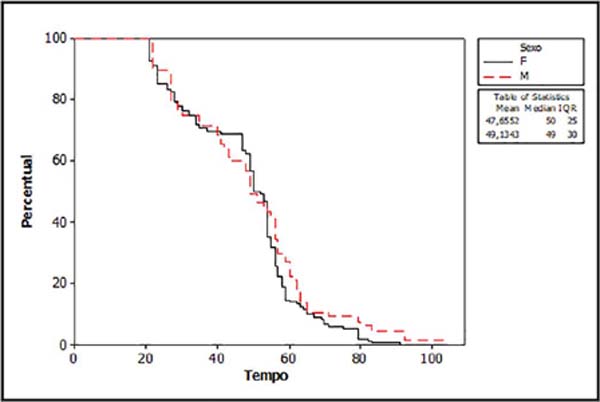
Houve predomínio de mulheres realizando este tratamento, correspondendo a 70% das lesões tratadas. Além disso, observamos que as mulheres tendem a completar mais o tratamento que os homens (Tabela 6), de forma estatisticamente significativa (p=0,04). Esta constatação é confirmada também quando se avalia o número e volume de doses maiores nas mulheres, com valores de p de 0,03 e 0,02. A média de idade das mulheres também foi maior, sendo de 34 anos para elas e 24 anos para eles. Utilizando o estimador de Kaplan-Meier para avaliar a relação entre sexo e tempo de tratamento como fatores para completar ou não as sessões de radioterapia, não houve diferença estatisticamente significativa (Figura 5).
Outra avaliação interessante foi o fato de as pacientes mulheres apresentarem maior média de idade do que os homens, com um número maior de dose de radiação recebida e por conseguinte maior número de aplicações, porém em um tempo total de tratamento semelhante ao dos homens (Tabela 7).
| Sexo | P | ||
|---|---|---|---|
| Masculino | Feminino | ||
| Idade (em anos) | 24,9 | 34,2 | <0,0001 |
| 10.5 | 10,7 | ||
| Doses | 3417,5 | 3664,0 | 0,03 |
| 1030,8 | 759,4 | ||
| Número de aplicações | 17,0 | 18,3 | 0,02 |
| 5,2 | 3,9 | ||
| Tempo (em dias) | 43.6 | 45,2 | 0,56 |
| 22,3 | 18,1 | ||
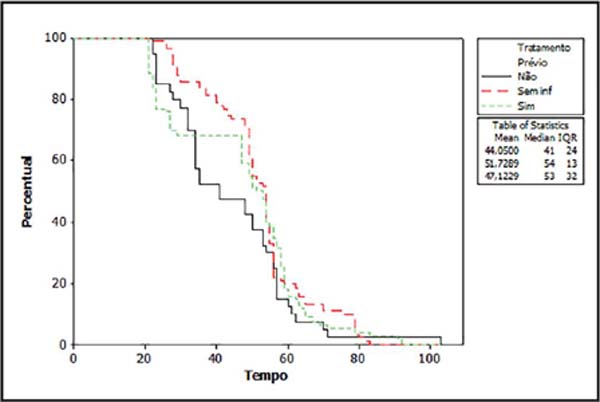
Em 43% das lesões, já havia sido tentado algum tratamento prévio sem sucesso, e em 41% das vezes isto não foi possível de determinar. Utilizando o estimador de Kaplan-Meier, não foi observada diferença estatística para se completar o esquema de radioterapia naqueles que realizaram ou não outros tratamentos previamente (Figura 6).
Segundo o estimador de Kaplan-Meier (Figura 7), os pacientes encaminhados pelas especialidades de Dermato -logia e Cirurgia de Cabeça e Pescoço tenderam a completar mais o tratamento do que os encaminhados pela Cirurgia Plástica (p=0,002).
DISCUSSÃO
Os queloides, por serem uma alteração benigna, podem facilmente ter seu tratamento negligenciado por vários motivos. Assim sendo, consideramos fundamental que o médico que conduz este tipo de tratamento, além de conhecer as técnicas disponíveis, também saiba identificar e orientar seus pacientes sobre a evolução do tratamento e a importância de completá-lo, especialmente pelo fato de ter altas taxas de recidiva quando não é feito adequadamente.
A partir da análise dos prontuários, observamos alguns achados que podem orientar nossa atenção durante os atendimentos para alcançarmos melhores resultados para os pacientes.
Alguns estudos demonstram maior prevalência e incidência de queloides sobre a população negra de origem africana24, porém, em nossa revisão, observamos maior predomínio de pacientes declarados brancos. Isso pode estar relacionado ao fato histórico e social de no Brasil os negros terem sua saúde negligenciada, não procurando os serviços de saúde para tratar condições benignas.
Há que se considerar também a grande miscigenação da população brasileira, que faz com que muitos pacientes declarados brancos tenham raízes africanas. A região de Botucatu apresenta uma colonização predominante de europeus, que pode interferir também nestes dados. Felizmente, o fator racial não se mostrou determinante para que o paciente completasse ou não o tratamento.
A localização da cicatriz sugere ser relacionada à formação de queloides, visto que as áreas que mais sofrem estiramento ou alongamento têm frequência maior de cicatrizes patológicas25. Em nosso estudo, observamos maior prevalência deles em orelhas, mamas e abdome. Outras regiões do corpo, como a face e couro cabeludo, foram menos frequentes ou ausentes. Estes dados têm semelhança com a literatura26. Ademais, houve maior chance de completar o tratamento em casos de lesões em pescoço, dorso e tórax, quando comparados aos casos de lesões em abdome e lóbulo da orelha. Assim, não ficou claro se áreas expostas influenciam no engajamento a um tratamento prolongado.
Notamos que as causas da formação de queloides foram predominantemente de incisões cirúrgicas, com quase metade dos casos, seguida por brincos. Tais pacientes tenderam a completar menos o tratamento se comparados àqueles com cicatrizes queloidianas secundárias a acne ou de causa indeterminada, com significância estatística.
Outro dado interessante foi que pacientes não alfabetizados completaram menos o tratamento do que aqueles com ensino fundamental e médio completos, o que indica uma influência da escolarização sobre a adesão ao tratamento completo.
Observamos que a idade média dos pacientes ficou entre 24 e 34 anos, caracterizando uma população jovem e economicamente ativa, ou seja, pessoas que estão inseridas no mercado de trabalho e perderão muitos dias úteis de serviço durante o tratamento, que tem média de 43 a 45 dias. Isto pode ter um grande impacto negativo na conclusão do tratamento, favorecendo recidivas ao longo do tempo.
Alguns estudos demonstram predomínio de surgimento de queloides em mulheres, com possível relação com os níveis de estrógeno27. Existem muitos relatos de piora dos sintomas durante a gravidez, por exemplo. Em nossa análise, as mulheres procuraram mais o serviço de saúde que os homens, o que justifica a sua grande predominância, mais de dois terços, no número total de casos; além de as pacientes do sexo feminino tenderam a completar mais o tratamento se comparadas aos do sexo masculino.
Ademais, as mulheres apresentaram média de idade superior à dos homens, recebendo maiores números de dose de radiação realizadas em mais aplicações; contudo, o tempo total de tratamento foi semelhante, o que pode sugerir que os pacientes do sexo masculino estão comparecendo em datas fora do prazo, alongando o tempo, porém sem completá-lo adequadamente. Estes dados vão ao encontro do que conhecemos sobre os homens procurarem menos os serviços de saúde28, além de serem menos aderentes aos tratamentos que lhe são propostos.
Ao revisarmos a literatura médica, observamos que existem muitas formas descritas para tratamento das cicatrizes queloideanas. Devido ao grande desafio que é o tratamento definitivo e eficaz desta cicatriz patológica, constantemente surgem novas modalidades terapêuticas, assim como combinações de tratamentos prévios.
A radioterapia reduz a ação dos fibroblastos nos queloides de maneira dose - dependente29. Atualmente, após sua grande evolução no século XX, ela apresenta-se em duas principais formas: interna e externa. A braquiterapia é estudada como opção interna, enquanto o feixe de elétrons e os raios-x são as formas mais comuns de aplicação externa. Apesar de algumas pesquisas indicarem superioridade da braquiterapia em prevenir a recorrência do queloide30, muitas metanálises não conseguiram confirmar isso de maneira estatisticamente significativa13.
Ao associar-se a excisão cirúrgica com a radioterapia precoce, foram encontrados resultados superiores11.
É importante salientar que os sinais e sintomas adversos à radioterapia são similares aos dos corticoides, envolvendo eritema, descamação e despigmentação; porém, a queixa de dor não é frequente19. Em nossa revisão, não conseguimos identificar adequadamente essas queixas devido ao fato de as descrições não relatarem claramente se houveram ou não tais queixas.
Como limitações deste estudo, não foi possível avaliar a atual taxa de recidiva do HC-FMB com as terapias propostas, bem como reavaliar clinicamente os pacientes que tiveram seus dados revisados nos prontuários.
CONCLUSÃO
A radioterapia pós-operatória sobre queloides é um tratamento consagrado na literatura médica e uma ferramenta importante no arsenal de cirurgiões plásticos que conduzem estas cicatrizes patológicas. O tratamento costuma ser de longa duração e deve ser iniciado precocemente após a cirurgia, exigindo comprometimento dos pacientes para atingir os melhores resultados.
Houve predomínio de mulheres e pacientes brancos procurando e recebendo o tratamento completo, enquanto pessoas com baixa escolaridade não conseguiram completar adequadamente o tratamento, podendo apresentar menores taxas de sucesso terapêutico.
Portanto, mudar o método de abordagem dos pacientes com menos escolaridade e aqueles do sexo masculino ajudará a melhorar a adesão e os resultados a curto e longo prazo para estes pacientes.
REFERÊNCIAS
1. Barrientos S, Stojadinovic O, Golinko MS, Brem H, Tomic-Canic M. Growth factors and cytokines in wound healing. Wound Repair Regen. 2008;16(5):585-601.
2. Wang PH, Huang BS, Horng HC, Yeh CC, Chen YJ. Wound healing. J Chin Med Assoc. 2018;81(2):94-101.
3. Gold MH, Berman B, Clementoni MT, Gauglitz GG, Nahai F, Murcia C. Updated international clinical recommendations on scar management: part 1--evaluating the evidence. Dermatol Surg. 2014;40(8):817-24.
4. Gold MH, McGuire M, Mustoe TA, Pusic A, Sachdev M, Waibel J, et al; International Advisory Panel on Scar Management. Updated international clinical recommendations on scar management: part 2--algorithms for scar prevention and treatment. Dermatol Surg. 2014;40(8):825-31.
5. Addison T. On the Keloid of Alibert, and on True Keloid. Med Chir Trans. 1854;37:27-47.
6. Glass DA 2nd. Current Understanding of the Genetic Causes of Keloid Formation. J Investig Dermatol Symp Proc. 2017;18(2):S50-3.
7. Wolfram D, Tzankov A, Pülzl P, Piza-Katzer H. Hypertrophic scars and keloids--a review of their pathophysiology, risk factors, and therapeutic management. Dermatol Surg. 2009;35(2):171-81.
8. Son D, Harijan A. Overview of surgical scar prevention and management. J Korean Med Sci. 2014;29(6):751-7.
9. Hochman B, Farkas CB, Isoldi FC, Ferrara SF, Furtado F, Ferreira LM. Distribuição de queloide e cicatriz hipertrófica segundo fototipos de pele de Fitzpatrick. Rev Bras Cir Plást. 2012;27(2):185-9.
10. Ogawa R, Okai K, Tokumura F, Mori K, Ohmori Y, Huang C, et al. The relationship between skin stretching/contraction and pathologic scarring: the important role of mechanical forces in keloid generation. Wound Repair Regen. 2012;20(2):149-57.
11. Siotos C, Uzosike AC, Hong H, Seal SM, Rosson GD, Cooney CM, et al. Keloid Excision and Adjuvant Treatments: A Network Meta-analysis. Ann Plast Surg. 2019;83(2):154-62.
12. Ogawa R. The most current algorithms for the treatment and prevention of hypertrophic scars and keloids. Plast Reconstr Surg. 2010;125(2):557-68.
13. van Leeuwen MC, Stokmans SC, Bulstra AE, Meijer O W, Heymans MW, Ket JC, et al. Surgical Excision with Adjuvant Irradiation for Treatment of Keloid Scars: A Systematic Review. Plast Reconstr Surg Glob Open. 2015;3(7):e440.
14. Shin JY, Lee J W, Roh SG, Lee NH, Yang KM. A Comparison of the Effectiveness of Triamcinolone and Radiation Therapy for Ear Keloids after Surgical Excision: A Systematic Review and Meta-Analysis. Plast Reconstr Surg. 2016;137(6):1718-25.
15. Kim JH, Koo JM, Park TH. Optimizing Radiotherapy for Keloids: A Meta-Analysis Systematic Review Comparing Recurrence Rates Between Different Radiation Modalities. Ann Plast Surg. 2018;80(1):91-2.
16. Xu J, Yang E, Yu NZ, Long X. Radiation Therapy in Keloids Treatment: History, Strategy, Effectiveness, and Complication. Chin Med J (Engl). 2017;130(14):1715-21.
17. Lee SY, Park J. Postoperative electron beam radiotherapy for keloids: treatment outcome and factors associated with occurrence and recurrence. Ann Dermatol. 2015;27(1):53-8.
18. van den Brenk HA, Minty CC. Radiation in the management of keloids and hypertrophic scars. Br J Surg. 1960;47:595-605.
19. Ogawa R, Yoshitatsu S, Yoshida K, Miyashita T. Is radiation therapy for keloids acceptable? The risk of radiation-induced carcinogenesis. Plast Reconstr Surg. 2009;124(4):1196-201.
20. Nicoletis C, Chassagne D. Interstitial irradiation by iridium 192 in the prevention of recurrence after surgical excision of keloid cicatrices. Ann Chir Plast. 1967;12(3):237-42.
21. Oliveira Júnior B, Lastória JC, Pereira HR, Silveira L, Oliveira LVA, Stolf HO. Estudo comparativo entre o tratamento radioterápico com elétrons e betaterapia, após cirurgia de queloides. Surg Cosmet Dermatol. 2009;1(2):53-7.
22. Oliveira Júnior B, Schellini SA, Lastória JC, Carvalho LR, Stolf HO, Oliveira ALP. Tratamento de queloides usando radioterapia pós-operatória com elétrons: Estudo comparativo e randomizado com dois esquemas. Surg Cosmet Dermatol. 2013;5(1):16-26.
23. Malta M, Cardoso LO, Bastos FI, Magnanini MM, Silva CM. STROBE initiative: guidelines on reporting observational studies. Rev Saúde Pública. 2010;44(3):559-65.
24. Kiprono SK, Chaula BM, Masenga JE, Muchunu J W, Mavura DR, Moehrle M. Epidemiology of keloids in normally pigmented Africans and African people with albinism: population-based cross-sectional survey. Br J Dermatol. 2015;173(3):852-4.
25. Dohi T, Padmanabhan J, Akaishi S, Than PA, Terashima M, Matsumoto NN, et al. The Interplay of Mechanical Stress, Strain, and Stiffness at the Keloid Periphery Correlates with Increased Caveolin-1/ROCK Signaling and Scar Progression. Plast Reconstr Surg. 2019;144(1):58e-67e.
26. Wang JC, Fort CL, Hom DB. Location Propensity for Keloids in the Head and Neck. Facial Plast Surg Aesthet Med. 2021;23(1):59-64.
27. Noishiki C, Hayasaka Y, Ogawa R. Sex Differences in Keloidogenesis: An Analysis of 1659 Keloid Patients in Japan. Dermatol Ther (Heidelb). 2019;9(4):747-54.
28. Gomes R, Nascimento E F, Araújo FC. Why do men use health services less than women? Explanations by men with low versus higher education. Cad Saúde Pública. 2007;23(3):565-74.
29. Ji J, Tian Y, Zhu YQ, Zhang LY, Ji SJ, Huan J, et al. Zhou XZ, Cao JP. Ionizing irradiation inhibits keloid fibroblast cell proliferation and induces premature cellular senescence. J Dermatol. 2015;42(1):56-63.
30. Mankowski P, Kanevsky J, Tomlinson J, Dyachenko A, Luc M. Optimizing Radiotherapy for Keloids: A Meta-Analysis Systematic Review Comparing Recurrence Rates Between Different Radiation Modalities. Ann Plast Surg. 2017;78(4):403-11.
1. Hospital das Clínicas da Faculdade de Medicina de Botucatu, Cirurgia Plástica,
Botucatu, SP, Brasil.
2. Hospital das Clínicas da Faculdade de Medicina de Botucatu, Radioterapia, Botucatu,
SP, Brasil.
Autor correspondente: Balduino Ferreira de Menezes-Neto Unesp - Pronto Socorro Rua Doutor Adolfo Pardini Filho, 1028, Chácara Recreio Vista Alegre, Botucatu, SP, Brasil. CEP: 18608-760 E-mail: balduinofmneto@gmail.com
Artigo submetido: 23/01/2022.
Artigo aceito: 13/09/2022.
Conflitos de interesse: não há.

















 Read in Portuguese
Read in Portuguese
 Read in English
Read in English
 PDF PT
PDF PT
 Print
Print
 Send this article by email
Send this article by email
 How to Cite
How to Cite
 Mendeley
Mendeley
 Pocket
Pocket
 Twitter
Twitter