

Original Article - Year 2023 - Volume 38 -
Mamoplastia bipediculada e estruturada "em três pilares"
Bipedicled and structured mammoplasty "in three pillars"
RESUMO
Introdução: A mamoplastia redutora tem uma história longa e estabelecida. Desde o final do século XIX, foram descritas inúmeras técnicas para redução e elevação do tecido mamário, buscando não apenas o melhor resultado estético, como também maior segurança em relação a vascularização e inervação areolar. O presente estudo tem como propósito a descrição de uma nova técnica de mamoplastia bipediculada e estruturada: segura, reprodutível, de baixa curva de aprendizado e com resultados estéticos previsíveis.
Método: De janeiro de 2015 a agosto de 2021, 86 pacientes foram submetidas ao tratamento cirúrgico de mamoplastia com a utilização da técnica em questão. A análise dos casos foi realizada de forma retrospectiva, através de avaliação de prontuários e revisão de fotografias de pré e pós-operatório.
Resultados: A sustentação e projeção atingidas foram duradouras. Não houve ocorrência de hematomas ou necrose do complexo areolomamilar ou de quaisquer outras áreas.
Conclusão: Trata- se de uma técnica de alta reprodutibilidade, fácil execução, alta aplicabilidade e versatilidade, resultados estéticos e funcionais extremamente satisfatórios para cirurgião e paciente, além de, principalmente, um alto grau de segurança.
Palavras-chave: Mamoplastia; Implantes de mama; Mama; Procedimentos cirúrgicos reconstrutivos; Mamilos
ABSTRACT
Introduction: Reduction mammoplasty has a long and established history. Since the end of the 19th century, numerous techniques for reducing and elevating breast tissue have been described, seeking the best aesthetic result and greater safety in relation to areolar vascularization and innervation. The purpose of the present study is to describe a new bipedicled and structured mammoplasty technique: safe, reproducible, with a fast-learning curve and predictable esthetic results.
Method: From January 2015 to August 2021, 86 patients underwent surgical treatment of mammoplasty using the technique in question. The analysis of the cases was carried out retrospectively through the evaluation of medical records and review of pre and postoperative photographs.
Results: The support and projection achieved were lasting results. There were no hematomas or necrosis of the nipple-areola complex or other areas.
Conclusion: The technique has high reproducibility, easy execution, high applicability and versatility, extremely satisfactory aesthetic and functional results for surgeon and patient, and above all, a high degree of safety.
Keywords: Mammaplasty; Breast implants; Breast; Reconstructive surgical procedures; Nipples.
INTRODUÇÃO
A mamoplastia redutora é uma das cirurgias plásticas mais realizadas em todo o mundo. Segundo dados da American Society of Plastic Surgeons, foram mais de 40 mil procedimentos nos Estados Unidos no ano de 20181.
Ao contrário de muitos procedimentos cirúrgicos, a mamoplastia redutora tem uma história longa e estabelecida. Desde o final do século XIX e início do século XX, foram descritas inúmeras técnicas para redução do tecido mamário, buscando não apenas o melhor resultado estético, como também maior segurança em relação à vascularização e à inervação areolar2. Thorek, em 1922, descreveu a amputação do polo inferior da mama e no enxerto livre de mamilo3.
Em 1956, Wise4 fez uso desses conceitos de marcação pré-operatória, das ressecções do parênquima geométricas e do posicionamento do complexo areolomamilar (CAM) quando ele introduziu seu padrão de ressecção da pele. O modelo de Wise tornou-se uma das técnicas mais populares até hoje2.
As décadas de 1960 e 1970 apresentaram várias e diferentes opções que tinham o intuito de melhorar o pedículo nas mamoplastia redutoras2. Strombeck5, em 1960, utilizou um retalho horizontal bipediculado para manter o complexo areolomamilar, baseando-se nas perfurantes medial e lateral para perfusão associadas ao pedículo dermoglandular descrito por Schwartzman por volta de 19306. Já o pedículo dermoglandular superolateral foi descrito por Skoog7, em 1963, ao passo que Pitanguy e Weiner descreveram o pedículo dermoglandular baseado no pedículo superior cerca de 10 anos depois, em 19738. McKissock9,10, um ano antes, transformou a técnica bipedicular horizontal de Strombeck em técnica bipedicular vertical.
Muitos outros cirurgiões ao redor do mundo começaram a desenvolver técnicas de mamoplastia redutora usando uma cicatriz pequena e baseados no pedículo superior ao longo das décadas de 1980 e 19902.
Apesar dos diversos estudos e técnicas descritos na literatura que abordam a mamoplastia redutora, há uma escassez referente a estudos atuais que descrevem procedimentos que utilizam dois ou mais pedículos na redução do tecido mamário, bem como consistentes resultados, taxas de sucesso e de complicações1.
O presente estudo tem como propósito a descrição de uma nova técnica de mamoplastia redutora bipediculada e estruturada: segura, principalmente pela maior preservação da irrigação da mama, de fácil compreensão e reprodutibilidade, baixa curva de aprendizado e com resultados estéticos promissores. E, acima de tudo, com a manutenção do formato natural da mama, trazendo satisfação às pacientes.
OBJETIVO
Apresentar e descrever uma nova técnica de mamoplastia bipediculada e estruturada para tratamento do excesso, flacidez e ptose do tecido mamário, facilmente reprodutível, simples, segura e eficiente.
MÉTODO
A partir de janeiro de 2015 os autores passaram a utilizar a técnica descrita a seguir em suas mamoplastias, com aumento progressivo da frequência de seu uso. A partir de 2016, passaram a utilizar a técnica em todos os seus os casos de mastopexia sem prótese e mamoplastia redutora.
De janeiro de 2015 a agosto de 2021, 86 pacientes foram submetidas ao tratamento cirúrgico de mamoplastia com a utilização da técnica em questão. Neste período, a técnica foi executada pelos autores tanto em ambientes de clínicas quanto em ambientes hospitalares. Foram excluídas da análise de dados as pacientes que necessitaram o uso de implantes de silicone.
A análise dos casos foi realizada de forma retrospectiva, através de análise de prontuários e revisão de fotografias de pré e pós-operatório. A elaboração do artigo seguiu os princípios de Helsinque.
O volume retirado de cada mama variou de zero gramas até 1200 gramas. A ascensão do complexo areolomamilar variou de 3 a 15cm, com a marcação do ponto A apresentando média de distância para a fúrcula esternal de 19,6cm.
Descrição da técnica
A técnica de mamoplastia bipediculada estruturada consiste basicamente em dividir a mama em três partes – que chamaremos de pilares. Dessa forma divide-se a mama em um pilar lateral (L), um medial (M) e um intermédio (I). Nesse sentido, a porção intermédia será fixada e estruturada através de pontos de sutura. Já a lateral e a medial irão envolver a intermédia, já estruturada, da mesma forma.
Marcação: realizamos a marcação da ascensão do complexo areolomamilar através de manobra bidigital e com utilização dos moldes de Strombeck-Wise5. Acreditamos que o tipo de marcação de mamoplastia redutora empregado não seja um fator influente na técnica.
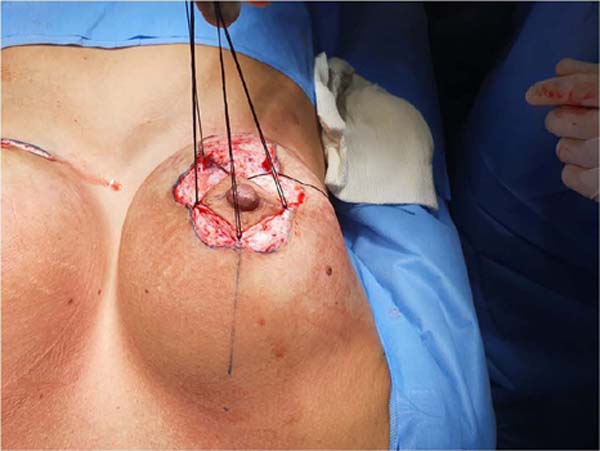
A cirurgia é iniciada com a desepidermização periareolar à Schwartzman6, preservando a inervação e a circulação advindas do plexo subdérmico, sendo confeccionado o retalho areolar de pedículo superior descrito por Pitanguy8 (Figura 1).
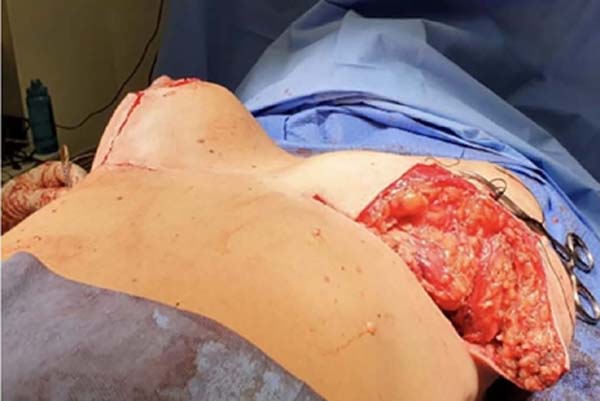
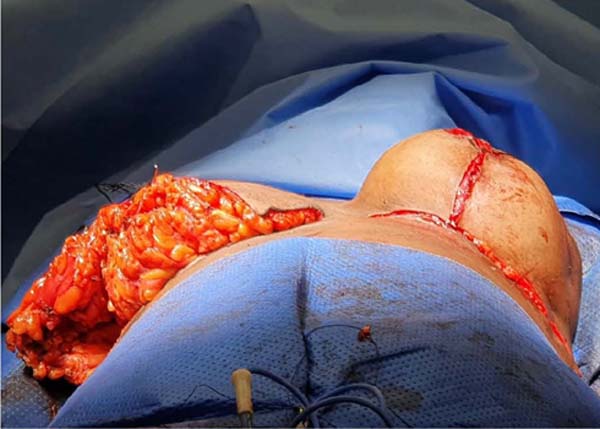
A seguir é realizada incisão transversal 3cm caudal à aréola, unindo a outras duas incisões longitudinais nesse retalho caudal ptosado a ser ressecado. Estas incisões descem até a base da mama no sulco mamário inferior. Neste momento é realizada a ressecção de todo o polo inferior excedente da mama, quando há excessos ou se deseja diminuir o volume (Figura 2). O descolamento retroglandular deve limitar-se à região inframamária, não devendo alcançar, cranialmente, o quinto espaço intercostal. Assim, preserva-se o pedículo central (ou glandular) contendo as artérias perfurantes intercostais para irrigação do complexo areolomamilar. Além destas, preserva-se o quarto nervo intercostal, de fundamental importância para a sensibilidade do CAM11. O que resta é um bloco único que vai da musculatura clavicular até o quinto espaço intercostal.
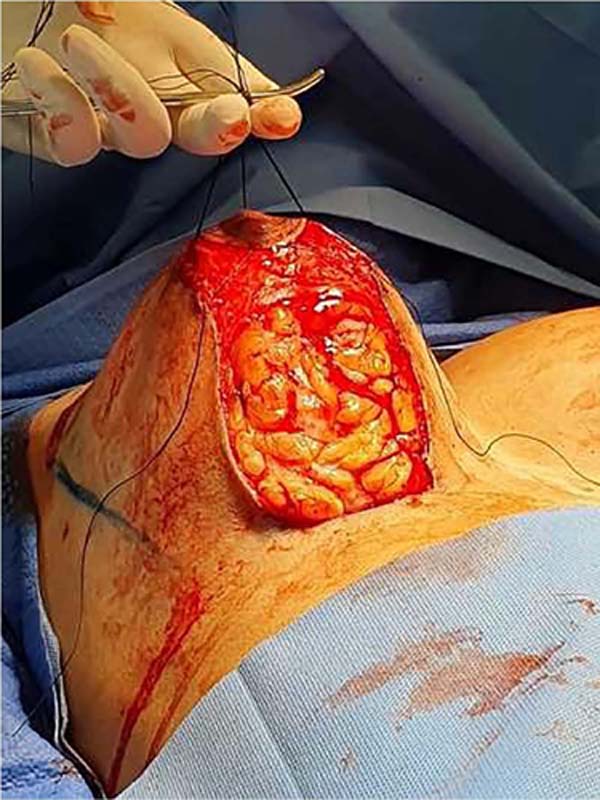
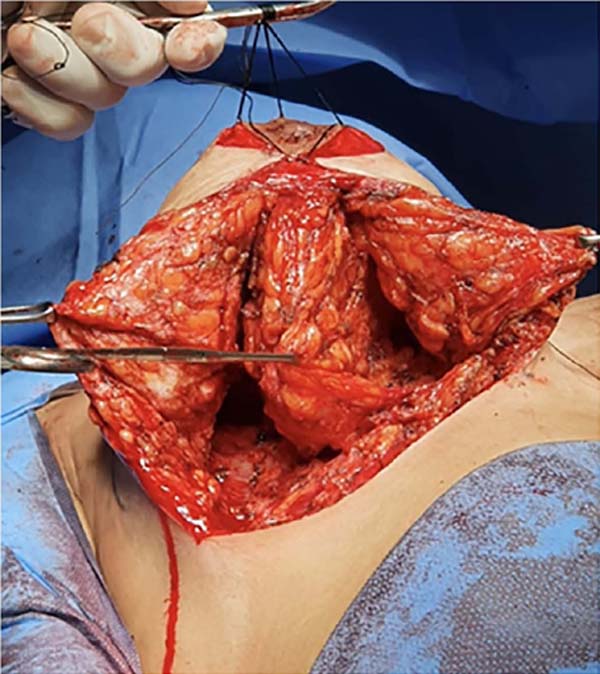
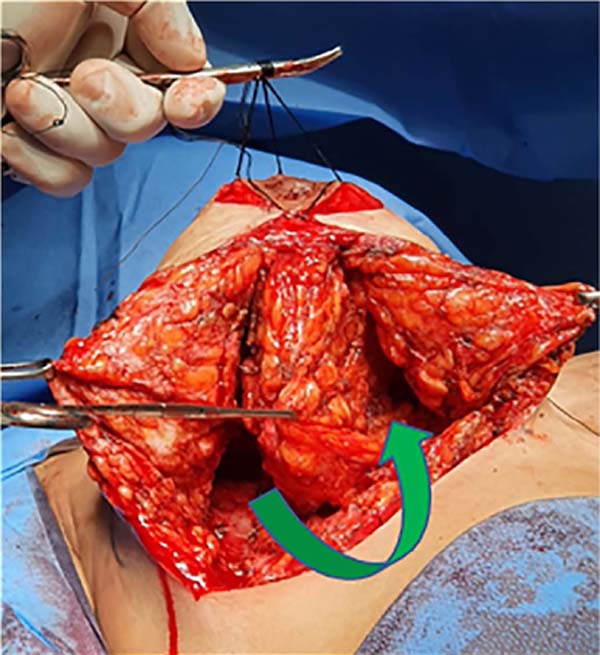
Esse bloco será então dividido longitudinalmente em três partes, três retalhos, através de duas incisões, resultando em um bloco lateral, outro medial e um intermédio (Figura 3). Este bloco intermédio retroareolar deve ter sua espessura próxima à largura da aréola (entre 3 e 5cm). As duas incisões que vão dividir esse bloco mamário em três devem ter a profundidade de toda a glândula mamária, atingindo a gordura subcutânea próxima à pele (aproximadamente 2cm). Com isso, libera-se o pilar medial e lateral, que posteriormente irão envolver o pilar intermédio.
Nesse momento a mama pode ser modelada pela redução ou não dos pilares medial e lateral, definindo a projeção desejada da mama (Figura 4). O pilar intermédio não deve ser reduzido nem desvascularizado. Uma vez feita a redução necessária nos pilares laterais e mediais, é realizada a modelação e estruturação do pilar intermédio – que está pediculado nas artérias perfurantes do tórax até o complexo areolomamilar. Dessa maneira, em termos práticos, o complexo areolomamilar estará irrigado superiormente pelo plexo subdérmico e pedículo superior e inferiormente pelo pedículo inferior sendo, portanto, bipediculado11.
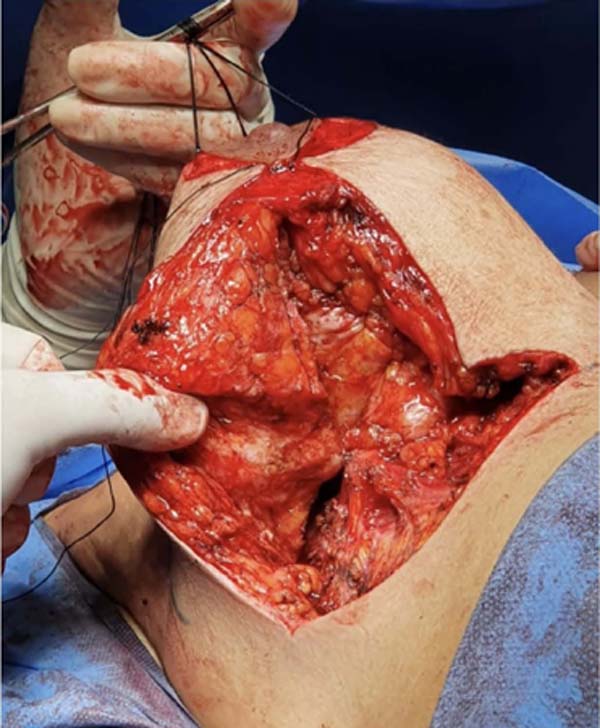
A partir do complexo areolomamilar e em direção ao músculo peitoral medimos o comprimento desejado do pilar intermédio. Nesse local a borda lateral do pilar intermédio é fixada, através de sutura, ao músculo peitoral na parte mais cranial possível da incisão feita para a divisão da mama (Figura 5). Outros pontos na base do pilar intermédio podem ser dados para maior fixação do mesmo ao músculo, tensionando-o e fixando-o medialmente.
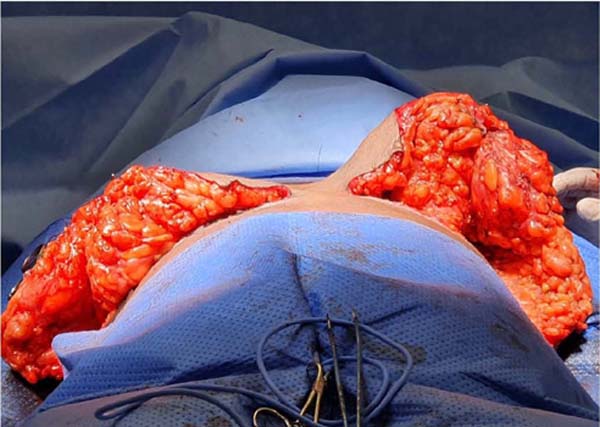
Até este momento, os três pilares ainda não estão estruturados e a mama não atingiu a forma e sustentação desejadas. Por esse motivo serão feitas algumas suturas em X, unindo as bordas laterais e mediais do pilar intermédio, tornando seu formato tubular, aos moldes de um charuto (Figura 6). Dessa forma, as suturas tensoras sucessivas promovem enrijecimento do pilar intermédio, garantindo a maior projeção mamária obtida com essa técnica (Figuras 7, 9 e 10).
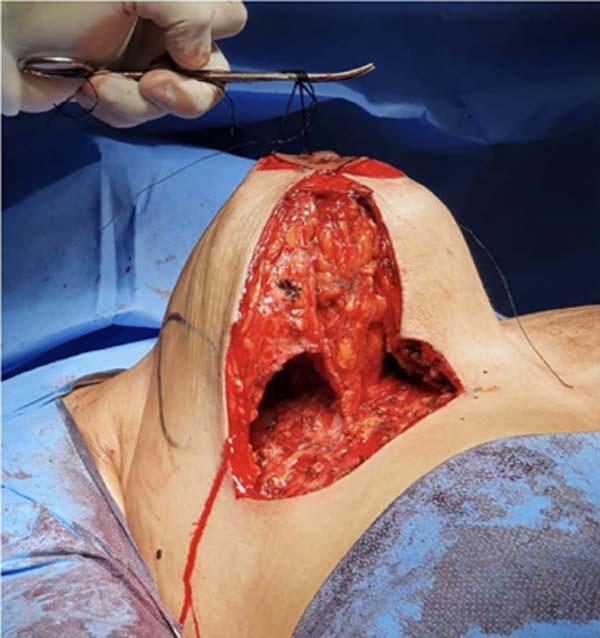
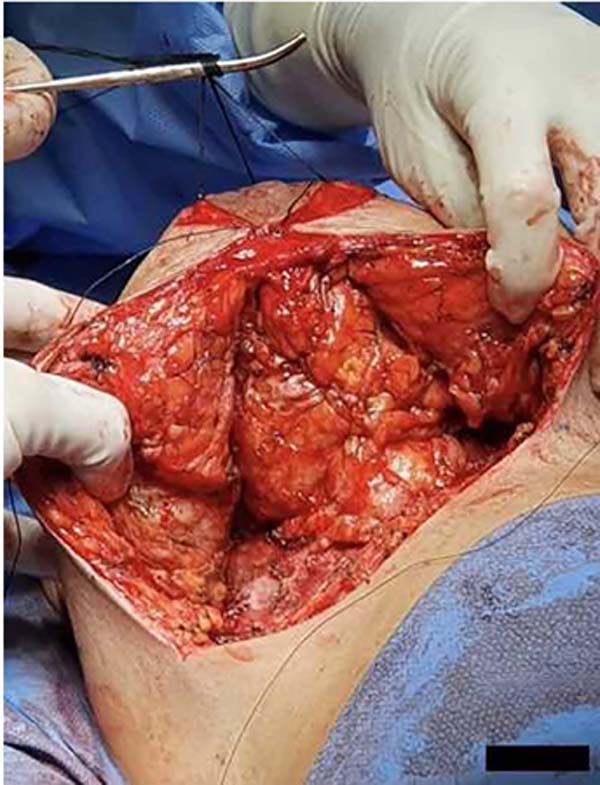
O próximo e último passo da cirurgia será tracionar os pilares mediais e laterais em direção ao sulco mamário, envolvendo o pilar tubular intermédio pediculado e armado. Então os pilares lateral e medial são retalhos de avanço que serão tracionados em direção ao sulco submamário. Essa tração deve ser fixada com pontos de aderência tipo Baroudi 12 em toda sua base, evitando espaço morto lateral e medialmente, dispensando a utilização de drenos13 (Figura 8).
O fechamento da pele e o acabamento das aréolas pode ser feito como do costume do cirurgião.
RESULTADOS
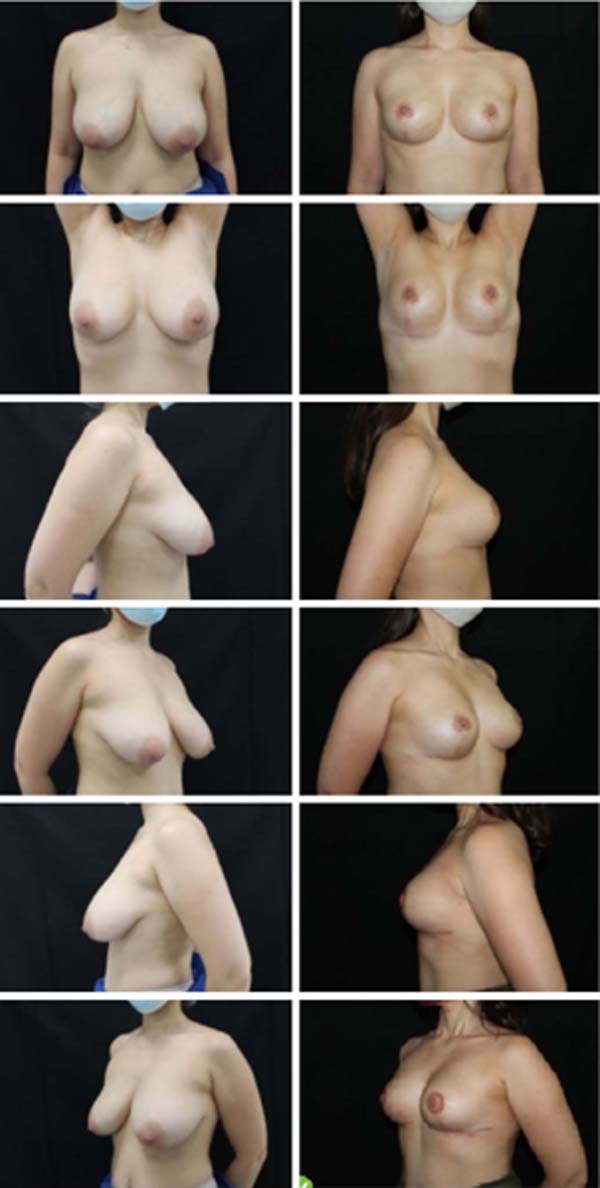
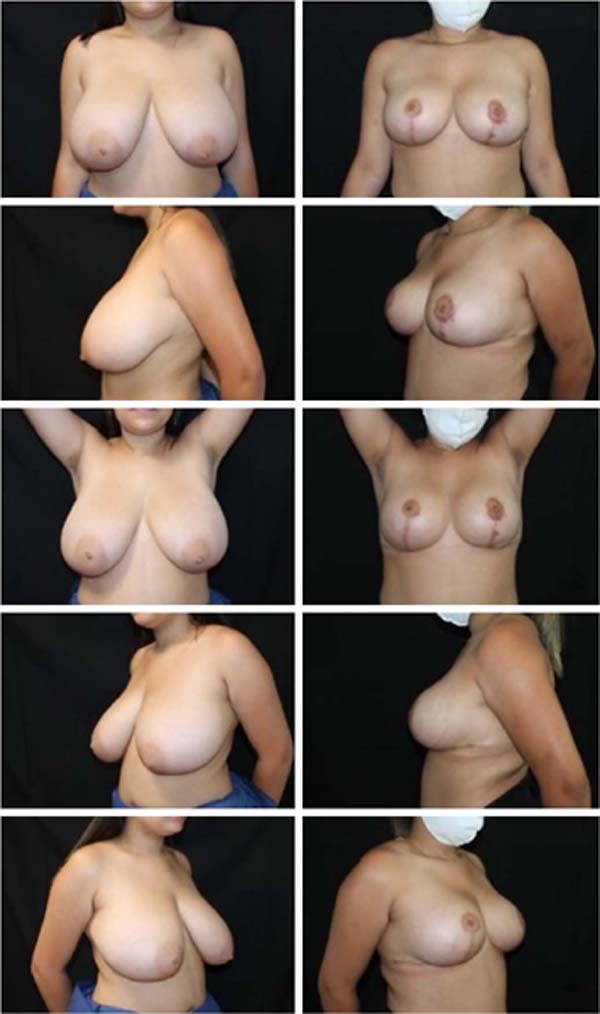
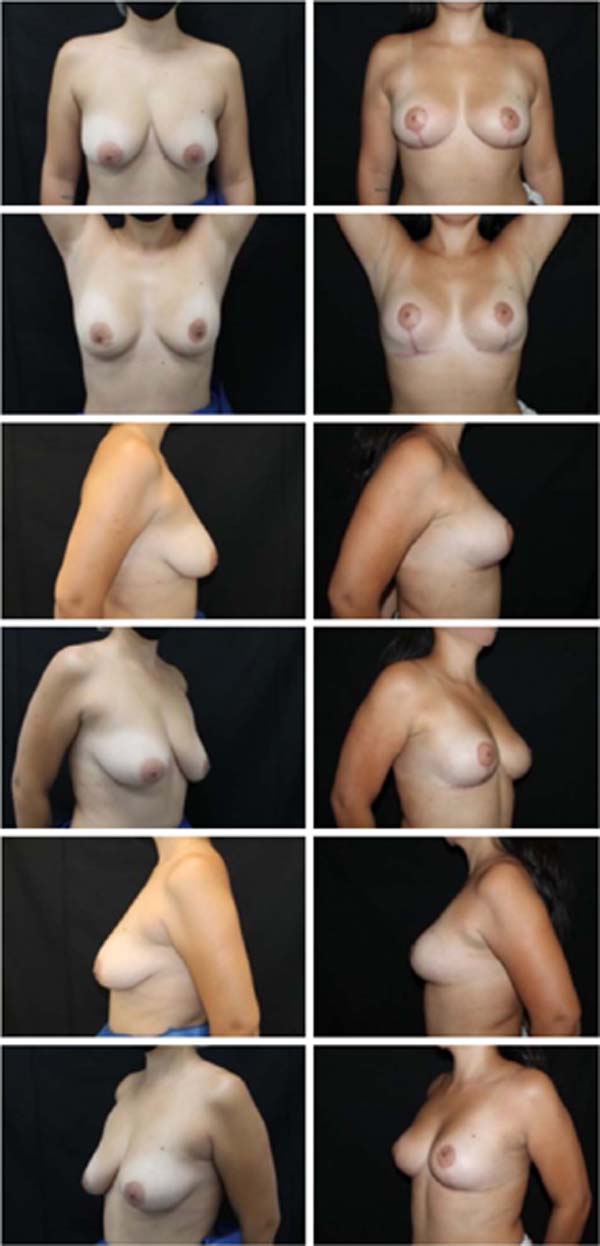
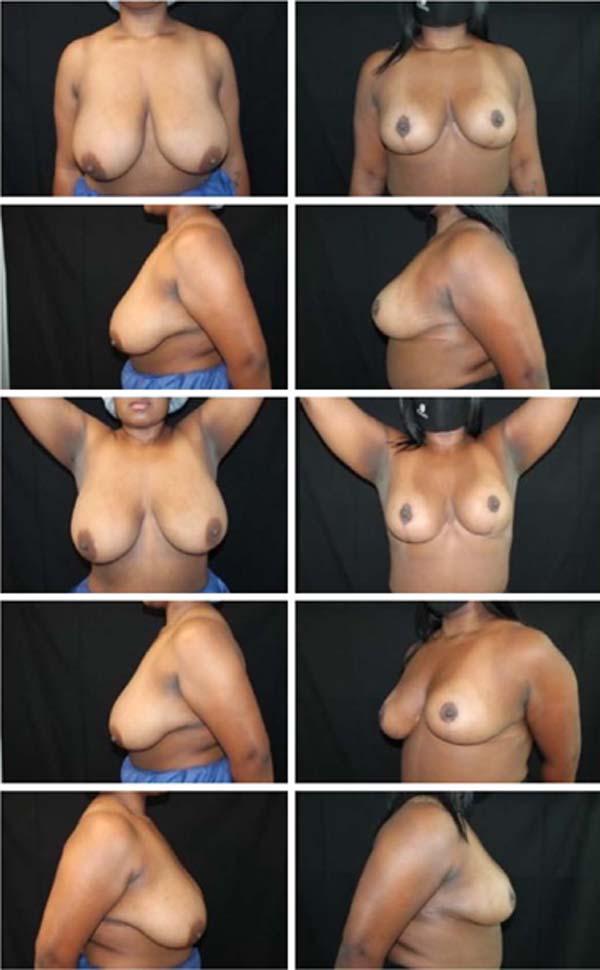
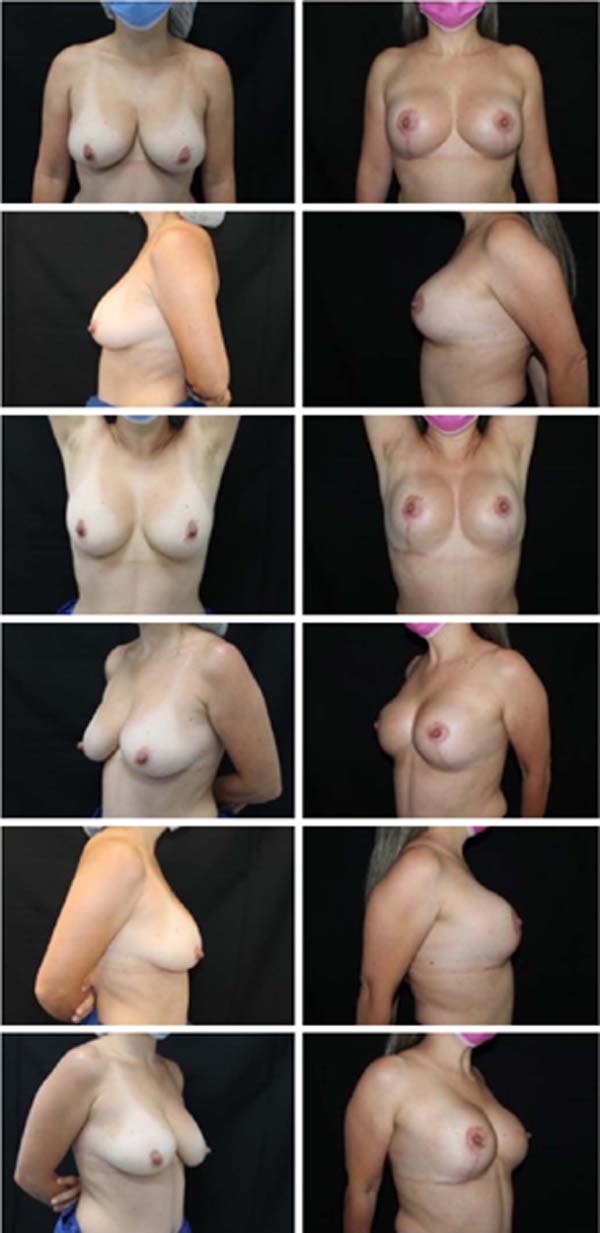
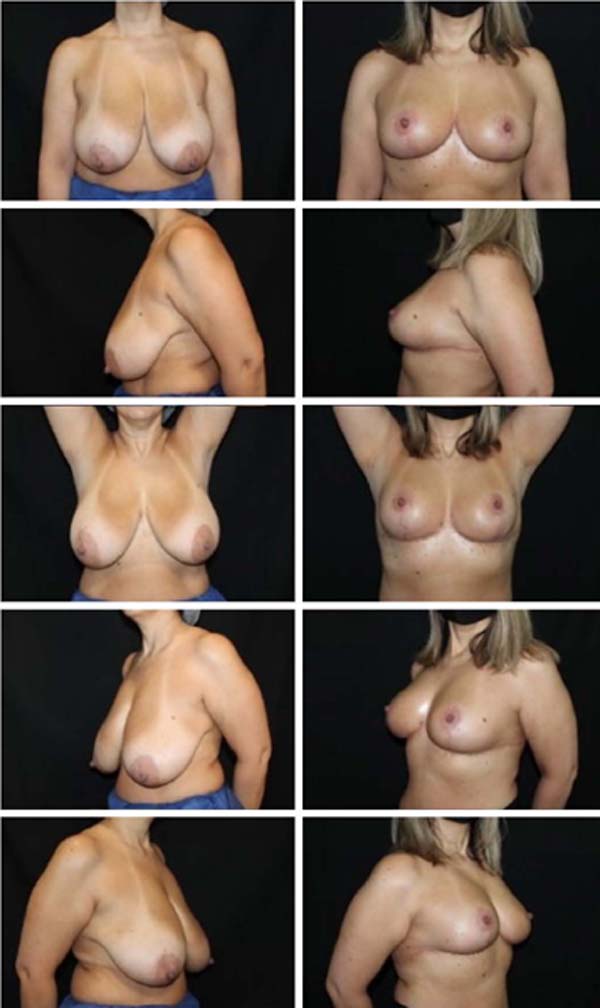
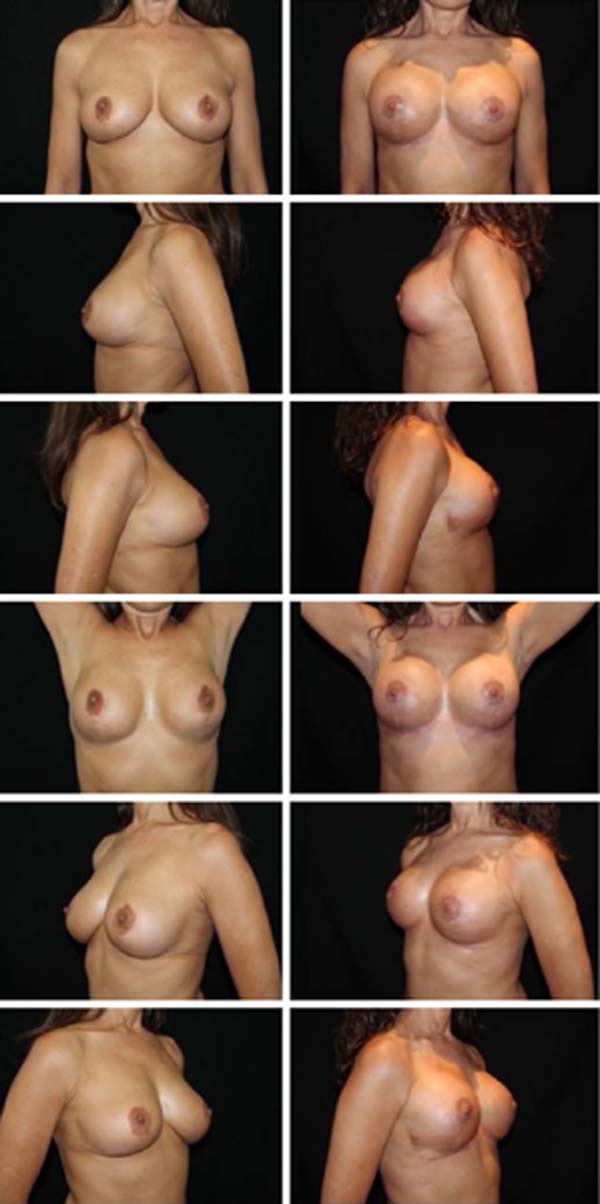
Os resultados foram examinados pelos autores através de avaliações clínicas em consultório, bem como através da análise de fotografias padronizadas de pré- operatório e de pós-operatório com um, seis e doze meses. Do ponto de vista estético, foi observada nítida melhora na forma e consistência das mamas. Subjetivamente, o resultado estético se manteve durante todo o período de acompanhamento destas pacientes. O aumento da satisfação das pacientes em relação às técnicas usadas pelos autores anteriormente também foi notável, clinicamente.
O índice de complicações foi abaixo da média descrita pela literatura14. Dos 86 casos operados, 14 pacientes apresentaram algum tipo de complicação, sendo 4 deiscências de sutura (4,6%) e 9 ocorrências de seroma (9,6%), todas tratadas sem intercorrências de maneira conservadora ou com punção única em consultório. Não houve ocorrência de hematomas que necessitassem drenagem, cirúrgica ou não.
Também não houve ocorrência de necroses de retalhos de pele ou do complexo areolomamilar, nem tampouco sofrimento isquêmico que demandasse alguma terapêutica complementar. Não foi observado aumento do índice de outras complicações como infecções e alterações da sensibilidade quando comparadas com índices de técnicas já consagradas2,14. Estes números nos permitem afirmar que se trata de uma técnica extremamente segura quando comparada às já consagradas técnicas de mamoplastia (Figuras 11, 12, 13, 14, 15, 16, 17).
DISCUSSÃO
Incontáveis são as técnicas cirúrgicas descritas para o tratamento das mamas, muitas extremamente consagradas por autores brasileiros como as técnicas de Pitanguy8 e Liacyr Ribeiro15.
Alguns autores já apresentaram técnicas bipediculadas para mamoplastia, como McKissock9, em 1972. No entanto, observamos na literatura uma escassez de técnicas baseadas em pedículos duplos.
Uma revisão sistemática realizada por Wirthmann et al.16 em 2018 demonstrou um índice de complicações relacionadas às mamoplastias redutoras de 33%, sendo que se desconsideradas complicações menores que não envolvem a necessidade de qualquer reintervenção, a incidência cai para 9,5%. As mais comuns observadas foram as deiscências e retardos na cicatrização de feridas operatórias, seguidas pelos hematomas. A necrose do complexo areolomamilar, temida principalmente em grandes reduções e grandes pexias, apresentou incidência de 0,7%, todas de forma parcial16.
O risco de necrose de aréolas leva o cirurgião a priorizar a segurança na escolha da técnica14. Para tanto, os pedículos vasculares dos retalhos escolhidos vão definir qual técnica cirúrgica será utilizada. Quanto maior o número e melhor a qualidade dos pedículos, mais segura será a técnica11. Baseado neste princípio, os autores acreditam que uma técnica bipediculada traz maior segurança do que a utilização de pedículo único, seja ele superior ou inferior.
A técnica aqui descrita é baseada em um pedículo duplo, sendo um pedículo areolar superior, com irrigação advinda do plexo subdérmico preservado ao redor de toda aréola, além de um pedículo inferior, baseada na preservação das principais perfurantes da musculatura torácica, ramos das artérias torácicas interna e externa, provenientes do primeiro ao quarto espaços intercostais11. A presença múltipla de fonte de irrigação para o complexo areolomamilar garante uma segurança superior em relação a vitalidade dos tecidos mamários14,17,18,19,20,21.
No que diz respeito à inervação do complexo areolomamilar, a técnica proporciona maior suprimento neuronal, através do pedículo superior, subdérmico e periareolar, como pela preservação nervosa intercostal no pilar intermédio de pedículo inferior11.
Outro fato que contribui com a segurança e a prevenção de complicações é o fato dos pilares lateral e medial serem fixados à musculatura torácica através de pontos de Baroudi12, reduzindo o espaço morto de tal maneira que diminui significativamente o risco de seromas e hematomas, dispensando a utilização de drenos13.
Além do aumento da segurança associado à técnica, os autores acreditam que outra importante vantagem é a possibilidade de grande estruturação da mama, com resultados demonstrando aumento da consistência e melhora da forma e contorno, ficando os polos superiores mais preenchidos, sem utilização de próteses de silicone.
Ademais, trata-se de uma técnica facilmente reprodutível, com simplicidade para execução, apresentando pequena curva de aprendizado, e reduzindo o tempo cirúrgico quando comparado a outras técnicas de mamoplastia redutora22. Trata-se de uma técnica versátil, que pode ser utilizada tanto em grandes reduções mamárias quanto em grandes pexias que não necessitam retirada de tecido mamário.
CONCLUSÃO
A técnica de mamoplastia aqui apresentada é uma proposta inovadora que vem sendo realizada desde 2015. Nesse período 86 pacientes foram operadas utilizando a técnica da mamoplastia bipediculada e estruturada, com baixo índice de complicações, em sua maioria de menor importância. O pedículo duplo proporciona grande segurança para preservação da vascularização e inervação do complexo areolomamilar, não havendo nenhum caso de necrose associado à técnica até o presente momento. O resultado estético demonstrou- se surpreendente, com projeção e sustentação duradouras. Ademais, trata-se de uma técnica de alta reprodutibilidade, fácil execução, alta aplicabilidade e versatilidade, além de resultados estéticos e funcionais extremamente satisfatórios para cirurgião e paciente.
REFERÊNCIAS
1. Li Z, Qian B, Wang Z, Liu J, Wang B, Guo K, et al. Vertical Scar Versus Inverted-T Scar Reduction Mammaplasty: A Meta-Analysis and Systematic Review. Aesthetic Plast Surg. 2021;45(4):1385-96.
2. Grotting JC, Neligan PC. Plastic Surgery E-Book: Volume 5: Breast. Elsevier Health Sciences; 2012.
3. Thorek M. Twenty-five years’ experience with plastic reconstruction of the breast and transplantation of the nipple. Am J Surg. 1945;67(3):445-58.
4. Wise RJ. A preliminary report on a method of planning the mammaplasty. Plast Reconstr Surg (1946). 1956;17(5):367-75.
5. Strombeck JO. Mammaplasty: report of a new technique based on the two-pedicle procedure. Br J Plast Surg. 1960;13:79-90.
6. Schwartzman E. Die Technik der Mammaplastik. Chirurg. 1930;2:932-43.
7. Skoog T. A technique of breast reduction; transposition of the nipple on a cutaneous vascular pedicle. Acta Chir Scand. 1963;126:453-65.
8. Pitanguy I. Surgical treatment of breast hypertrophy. Br J Plast Surg. 1967;20(1):78-85.
9. McKissock PK. Reduction mammaplasty with a vertical dermal flap. Plast Reconstr Surg. 1972;49(3):245-52.
10. Abozeid MF, Tahseen H, Kenawi I. McKissock’s Reduction Mammaplasty Revisited: A Case Series Study with 12-months Follow-up. Plast Reconstr Surg Glob Open. 2018;6(6):e1791.
11. Ribeiro L. Pedículos en mamoplastia: atlas y texto. Caracas: Actualidades Médico Odontológicas Latinoamérica; 2009.
12. Baroudi R, Ferreira CA. Seroma: how to avoid it and how to treat it. Aesthet Surg J. 1998;18(6):439-41.
13. Corion LU, Smeulders MJ, van Zuijlen PP, van der Horst CM. Draining after breast reduction: a randomised controlled inter- patient study. J Plast Reconstr Aesthet Surg. 2009;62(7):865-8.
14. Khavanin N, Jordan SW, Rambachan A, Kim JYS. A systematic review of single-stage augmentation-mastopexy. Plast Reconstr Surg. 2014;134(5):922-31.
15. Ribeiro L. A new technique for reduction mammaplasty. Plast Reconstr Surg. 1975;55(3):330-4.
16. Wirthmann AE, Welsch L, Wellenbrock SV, Kasper L, Schlosshauer T, Bozkurt A, et al. Reduction mammoplasty in adolescents and elderly: A ten year case series analyzing age related outcome with focus on safety and complications. J Plast Reconstr Aesthet Surg. 2018;71(3):377-83.
17. Bhatnagar V. Reduction Mammaplasty Using McKissock Vertical Bipedicle Technique. Med J Armed Forces India. 2002;58(3):259-61.
18. Landau AG, Hudson DA. Choosing the superomedial pedicle for reduction mammaplasty in gigantomastia. Plast Reconstr Surg. 2008;121(3):735-9.
19. Resende JHC, di Carlantônio LFM, Freitas LCM, Tonini T, Figueiredo NMA, Santiago LC, et al. Operative Technique for Correction of Gigantomastia, Using the Superior Pedicle, with Special Care for the Nipple-Papillary Grafts: A 13-Year Retrospective Study. Mod Plast Surg. 2015;5(3):34-46.
20. De-Sá JZ, Kawamura K, Barreto RHC, Ramos AS, Campos AT, Braga ACCR. Evaluation of the nipple-areola complex after reduction mammoplasty with dermal release versus resected volume of the breast tissue. Rev Bras Cir Plást. 2018;33(4):478-83.
21. Pascone M, Di Candia M, Pascone C. The three dermoglandular flap support in reduction mammaplasty. Plast Reconstr Surg. 2012;130(1):1e-10e.
22. Stevens WG, Gear AJ, Stoker DA, Hirsch EM, Cohen R, Spring M, et al. Outpatient reduction mammaplasty: an eleven-year experience. Aesthet Surg J. 2008;28(2):171-9.
1. Hospital da Plástica Contorno, Belo Horizonte, MG, Brasil.
2. Hospital Felício Rocho, Belo Horizonte, MG, Brasil.
3. Núcleo de Cirurgia Plástica, Belo Horizonte, MG, Brasil.
4. Universidade Federal de Minas Gerais, Belo Horizonte, MG, Brasil.
Autor correspondente: Victor Izidro Alves de Almeida Avenida do Contorno, 6975, Santa Efigênia, Belo Horizonte, MG, Brasil. CEP: 30110-076 E-mail: izidrodealmeida1@gmail.com
Artigo submetido: 18/11/2021.
Artigo aceito: 13/09/2022.
Conflitos de interesse: não há.






 Read in Portuguese
Read in Portuguese
 Read in English
Read in English
 PDF PT
PDF PT
 Print
Print
 Send this article by email
Send this article by email
 How to Cite
How to Cite
 Mendeley
Mendeley
 Pocket
Pocket
 Twitter
Twitter