

Review Article - Year 2023 - Volume 38 -
Complicações em lipoaspiração: revisão sistemática
Complications in liposuction: systematic review
RESUMO
A lipoaspiração está entre os procedimentos da cirurgia plástica mais realizados no Brasil. Segundo dados da International Society of Aesthetic Plastic Surgery (ISAPS), foram totalizadas 231.604 lipoaspirações, 15,5% dentre todos os procedimentos estéticos realizados no país em 2019. A adoção da lipoaspiração como procedimento único ou coadjuvante a outros procedimentos cosméticos estimulou sua evolução técnica da simples aspiração de gordura para uma modelagem corporal mais sofisticada. Desse modo, esta revisão objetivou avaliar sistematicamente os dados publicados em relação às complicações encontradas na lipoaspiração. Foi realizada uma revisão utilizando os bancos de dados PubMed, SciELO, LILACS, Cochrane Library, SCOPUS, Web of Science e grey literature, publicados entre os anos de 2016 e 2021, através dos descritores "Liposuction" and "Complications". Foram encontrados 187 artigos nas bases de dados pesquisadas, dos quais 16 foram selecionados de acordo com o desfecho "avaliar a segurança através da prevalência de complicações na lipoaspiração como procedimento único e a associada a outros procedimentos como abdominoplastia e lipoenxertia". Encontramos uma taxa de mortalidade que varia de 0 a 0,06 dentre todos os procedimentos e um predomínio de tromboembolismo venoso, hematoma, seroma e hiperpigmentação em relação a todas as complicações, sendo mais encontradas quando a lipoaspiração é associada a outros procedimentos. Logo, por meio desta revisão foi possível constatar que a lipoaspiração como procedimento único apresenta menores taxas de complicações quando comparada à lipoaspiração combinada com outros procedimentos.
Palavras-chave: Lipoabdominoplastia; Lipectomia; Tecido adiposo; Complicações pós-operatórias; Complicações intraoperatórias
ABSTRACT
Liposuction is among the most performed plastic surgery procedures in Brazil. According to data from the International Society of Aesthetic Plastic Surgery (ISAPS), 231,604 liposuctions were performed, 15.5% of all aesthetic procedures in the country in 2019. Adopting liposuction as a single procedure or adjunct to other cosmetic procedures stimulated its technical evolution from simple fat aspiration to more sophisticated body shaping. Thus, this review aimed to systematically evaluate the published data regarding the complications found in liposuction. A review was conducted using PubMed, SciELO, LILACS, Cochrane Library, SCOPUS, Web of Science, and gray literature databases, published between 2016 and 2021, using the descriptors "Liposuction" and "Complications." A total of 187 articles were found in the searched databases, of which 16 were selected according to the outcome "to assess safety through the prevalence of complications in liposuction as a single procedure and associated with other procedures such as abdominoplasty and fat grafting." We found a mortality rate ranging from 0 to 0.06 among all procedures and a predominance of venous thromboembolism, hematoma, seroma, and hyperpigmentation concerning all complications, being more common when liposuction is associated with other procedures. Therefore, through this review, it was possible to verify that liposuction as a single procedure has lower complication rates when compared to liposuction combined with other procedures.
Keywords: Lipoabdominoplasty; Lipectomy; Adipose tissue; Postoperative complications; Intraoperative complications
INTRODUÇÃO
A lipoaspiração está entre os procedimentos estéticos mais realizados na cirurgia plástica e está sendo cada vez mais combinada a outros procedimentos1,2. Apresentada por Illouz, no início dos anos 1980, a técnica de lipoaspiração passou por uma grande transformação para chegar ao seu atual estado3. No Brasil, segundo dados da International Society of Aesthetic Plastic Surgery (ISAPS)4, este é o procedimento cirúrgico estético mais realizado, totalizando 231.604 (15,5%) dentre todos os procedimentos em 2019.
A adoção da lipoaspiração como procedimento único ou coadjuvante a outros procedimentos cosméticos estimulou sua evolução técnica da simples aspiração de gordura para uma modelagem corporal mais sofisticada5. De acordo com a demanda crescente nos padrões de segurança para tratamentos cosméticos, as sociedades médicas têm desenvolvido diretrizes e consensos para orientar as decisões e definir critérios de segurança nos procedimentos. Logo, a discussão sobre a lipoaspiração, como um dos procedimentos mais realizados, está na vanguarda6,7.
Em relação aos fatores de risco que podem desencadear as complicações relacionadas à lipoaspiração, observou-se que erros na seleção do paciente são fatores primordiais no desfecho, apontando a avaliação prévia como um dos pilares do sucesso do procedimento, contraindicando a lipoaspiração em pacientes com doença cardiovascular e pulmonar grave, distúrbios de coagulação graves, incluindo trombofilias, e durante a gravidez, além de pacientes com diabetes e tabagismo8,9.
No que concerne às complicações, a incidência após a lipoaspiração varia de 0% a 10%, ainda com inconsistências de dados relatados entre diferentes especialidades, como Cirurgia Plástica e Dermatologia, fazendo da avaliação precisa do perfil de risco da lipoaspiração um desafio10. Em relação à mortalidade, um estudo de 25 anos de experiência com 26.259 pacientes11 observou uma taxa de 0,01%. Em consonância, a ISAPS publicou uma pesquisa na qual foi relatada uma mortalidade de 19,1 para cada 100.000 lipoaspirações4.
De acordo com a demanda crescente nos padrões de segurança para tratamentos cosméticos, as sociedades médicas têm desenvolvido diretrizes e consensos para orientar as decisões e definir critérios de segurança nos procedimentos. Logo, este artigo aborda uma atualização do conhecimento sobre a lipoaspiração e suas complicações, além da comparação com a cirurgia combinada com outros procedimentos como abdominoplastia e lipoenxertia.
OBJETIVO
Esta revisão objetivou revisar sistematicamente os dados publicados nos últimos 5 anos em relação às complicações encontradas em lipoaspiração como procedimento único e como procedimento combinado.
MÉTODO
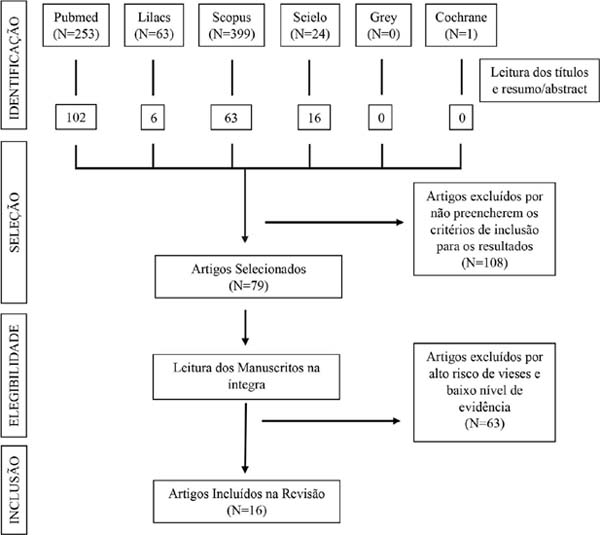
Trata-se de uma revisão sistemática de literatura, descritiva, a partir da busca de estudos acessíveis, fazendo uso do guideline PRISMA12, na qual adotou-se a seguinte estratégia: 1) elaboração de uma questão de pesquisa orientadora da estratégia de busca; 2) variedade de fontes para a localização dos estudos; 3) definição de critérios de inclusão e exclusão e 4) avaliação da qualidade metodológica dos artigos incluídos.
O levantamento dos artigos foi realizado em maio de 2021, utilizando as bases de dados: PubMed (US National Library of Medicine/ National Institute of Health), SciELO (Scientific Electronic Library Online), LILACS (Centro Latino-Americano e do Caribe de informações em Ciências da Saúde), Cochrane Library, SCOPUS, Web of Science e grey literature, publicados entre os anos de 2016 e 2021.
Utilizando-se a estratégia PICO, que representa um acrônimo para Paciente, Intervenção, Comparação e “Outcomes” (desfecho), foi elaborada a seguinte questão orientadora “Quais as complicações do procedimento de lipoaspiração?”. Procedeu-se o cruzamento dos descritores relacionados aos temas investigados após pesquisa de sinônimos utilizando as ferramentas MeSH (Medical Subject Headings) e DeCS (Descritores em Ciências da Saúde), logo, os descritores foram definidos: ((“Liposuction” OR “Lipectomies” OR “Aspiration Lipectomies” OR “Lipectomies, Aspiration” OR “Lipectomy, Aspiration” OR “Aspiration Lipolysis” OR “Lipolysis, Aspiration” OR “Lipectomies, Suction” OR “Lipectomy, Suction” OR “Suction Lipectomies” OR “Lipolysis, Suction” OR “Liposuctions” OR “Lipoplasties” OR “lipectomy” OR “Aspiration Lipectomy” OR “Suction Lipectomy” OR “Lipoplasty” OR “Suction Lipolysis”) AND (“Postoperative Complications” OR “Complication, Postoperative” OR “Complications, Postoperative” OR “Postoperative Complication” OR “Intraoperative Complications” OR “Peroperative Complication” OR “Surgical Injury”)).
Neste momento da busca empregou-se de forma intencional termos mais amplos, com objetivo de identificar uma maior quantidade de produções, evitando que algum estudo importante fosse excluído no levantamento. Após isso, foram analisados o título e o resumo, respectivamente, para selecionar estudos que avaliaram a população, a intervenção de interesse e pelo menos um dos desfechos definidos. Foram removidos relatos de caso e série de casos, por apresentarem baixo nível de evidência. Além destes, artigos duplicados também foram excluídos, bem como os estudos que não foram redigidos em inglês, espanhol ou português.
Por conseguinte, em relação à elegibilidade, realizou-se leitura na íntegra dos artigos e foram excluídos estudo com alto risco de vieses metodológicos, utilizando-se a ferramenta Risk Of Bias 2 (RoB 2), uma ferramenta revisada para avaliar o risco de viés em estudos randomizados. Os desfechos definidos para esta pesquisa foram: Avaliar o grau de segurança através da prevalência de complicações na lipoaspiração em procedimento único e combinado com outros procedimentos como abdominoplastia e lipoenxertia (Figura 1).
RESULTADOS
Tipos de estudo
Foram encontrados 187 artigos nas bases de dados pesquisadas, dos quais 16 foram selecionados para uso dos dados, com interpretação e sintetização dos mesmos. Dentre os 16 estudos, cinco eram revisões de literatura, sete estudos coortes e quatro transversais.
Além disso, com relação ao desfecho dos artigos incluídos no estudo, quatro analisaram as complicações da lipoaspiração como procedimento único, oito discorreram sobre as complicações da lipoaspiração combinada com outros procedimentos como abdominoplastia e lipoenxertia e quatro estudos desenvolveram uma comparação entre a segurança e o nível de aparecimento de complicações na lipoaspiração isolada e combinada (Tabela 1).
| Complicações sistêmicas e locais em (%) | |||||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|
| Estudo | Técnica | N° de pacientes | Mortalidade | Tromboembolismo Venoso (TEV) | Perda de Sangue | Infecção do sítio cirúrgico | Seroma | Hiperpigmentação | Contorno Irregular | Hematoma | Outros |
| Xia et al., 20191 | Lipoaspiração isolada e combinada | 14.061 | - | 0,2 | Infecção, deiscência de ferida e necrose de gordura: 5,6 | 4,1 | 0,7 | 0,8 | |||
| Halk et al., 2019*6 | Lipoaspiração isolada | - | até 0,05% a cada 1000 cirurgias | - | - | - | - | - | - | - | Procedimentos combinados tiveram um risco quase 5 vezes maior de sérios eventos adversos do que procedimentos isolados, especialmente para TEV e infecção. |
| Wu et al., 2020*14 | Lipoaspiração isolada e combinada | - | 0,01 em 26.259 pacientes | 0,03% em 1.000 pacientes | - | - | 2% em 451 pacientes | - | 9% em 11.016 pacientes | - | - |
| Sozer et al., 201815 | Lipoaspiração combinada | 1.000 | 0,01 | 1,5 | - | 1,5 | 19 | - | - | 0,40 | - |
| Vieira et al., 201816 | Lipoaspiração combinada | 9.638 | 0,06 | 0,46 | 0,24 | 1,83 | 3,6 | - | - | 0,84 | - |
| Montrief et al., 2020*17 | Lipoaspiração isolada e combinada | - | - | A incidência de trombose venosa profunda (TVP) e embolia pulmonar (EP) na lipoaspiração é inferior a 1%,, porém, há um aumento acentuado na incidência de TVP quando a lipoaspiração é combinada com abdominoplastia | - | - | - | - | - | 3- 15 | perfuração visceral: 0,00014 |
| Kaoutzanis et al., 201718 | Lipoaspiração isolada e combinada | 31.010 Lipoaspiração isolada (11,490 - 37,1%) e combinada ( 19,520 -62.9%) | 0,06 isolada 0,6 combinada | - | 0,1 isolada 0,7 combinada | - | - | - | 0,15 isolada 0,60 combinada | Disfunções pulmonares: 0,1 isolada 0,2 combinada | |
| Campos et al., 201819 | Lipoaspiraçâo isolada e combinada | 30 | - | - | queda de hemoglobina entre 2 - 6g/dl, sendo a média de 3,01 g/dl correspondendo a 22,16% do hematócrito pré-operatório | - | - | - | - | - | 50% apresentaram tontura, dispneia, taquicardia, hipotensão ortostática |
| Vendramin et al., 201920 | Lipoaspiraçâo combinada | 16 | - | - | Valores de Hb pós cirúrgico entre 8,92 g / dL e 10,4 g / dL. A redução percentual da Hb entre o início e o final da cirurgia foi em média de 19,7% | - | - | - | - | - | - |
| Restifo 201921 | Lipoaspiraçâo combinada | 304 | - | - | - | 4,27 | 14,38 | - | - | 0,9 | 5,92 dos pacientes apresentaram necrose gordurosa |
| Al Dujaili et al., 201822 | Lipoaspiraçâo isolada | 15.336 | - | 0,34-0,6 | - | - | 0,17-1,6 | 0,02 | 0,26-2,1 | - | - |
| Husain et al., 201923 | Lipoaspiração isolada | 50 | - | - | - | - | 10 | 2 | 12 | - | - |
| Gould et al., 201824 | Lipoaspiraçâo combinada | 619 | - | - | - | - | 2.16 com dreno 9.17 sem dreno | - | - | - | - |
| Massignan 201925 | Lipoaspiraçâo combinada | 76 | - | - | - | - | - | 2,67 | - | - | - |
| Weissler et al., 202126 | Lipoaspiraçâo isolada | 120 | - | - | - | - | - | - | - | Os hematomas em pacientes que receberam ATX foram significativamente menores do que os pacientes que não receberam (1,6/10 vs. 2,3 / 10) | - |
| Bertheuil et al., 201727 | Lipoaspiraçâo isolada | 25 | - | - | - | 8 | - | - | - | - | 40% apresentaram deiscência da ferida cirúrgica e 8% algum grau de necrose de gordura |
* Nos estudos de Wu, Halk e Montrief não houve especificações sobre o número de pacientes submetidos aos procedimentos.
Fatores de risco
Em relação aos riscos do procedimento, pacientes com doenças cardiovasculares, pulmonares, diabéticas e vasculares enfrentam um risco maior. Além dessas comorbidades, o tabagismo é conhecidamente um fator de risco para complicações cirúrgicas13,14.
Mortalidade
Dentre os estudos incluídos, no que tange à lipoaspiração como procedimento único, a revisão de Wu et al., em 202014, apontou uma taxa de 0,01% de mortalidade em aproximadamente 26 mil pacientes. Em outra revisão, Halk et al., em 20196, demonstraram uma variação de 0 a 0,55 mortes a cada 1000 procedimentos. Por outro lado, quando observamos a lipoaspiração combinada com abdominoplastia, dois estudos observacionais em 201815,16 indicaram 0,01% de mortes em 1.000 e 0,06% em 9.638 pacientes, respectivamente.
Tromboembolismo venoso (TEV)
Há uma concordância nos artigos publicados por Montrief et al.17 e Wu et al.14, de que o tromboembolismo venoso é a principal causa de morte após a lipoaspiração combinada ou isolada, responsável por até 21% das mortes pós-operatórias17.
No procedimento de lipoaspiração combinada com outras técnicas, a chance média de TEV foi de 0,56%, números que variaram desde 0,2% em 1.406 pacientes, encontrados por Xia et al.1, e 0,46%, em 9.638 pacientes avaliados por Vieira et al.16, a 1,50% pacientes submetidos a abdominoplastia com lipoaspiração por Sozer et al.15. No que concerne à lipoaspiração como procedimento único, o número de pacientes com TEV chega a ser cinco vezes menor, 0,06%, como indicado por Kaoutzanis et al.18, em 31.010 pacientes, dos quais 37,1% fizeram apenas lipoaspiração e 62,9% combinaram com outros procedimentos.
Perda de sangue e anemia
Em um estudo prospectivo de 30 pacientes póscirúrgicos de lipoaspiração, dirigido por Campos em 201819, observou-se queda de hemoglobina (Hb) entre 2 e 6g/dl, sendo a média de 3,01g/dl, correspondendo a 22,16% do hematócrito pré-operatório, em que 15 pacientes queixaram-se de sintomas como tontura, dispneia, taquicardia e hipotensão ortostática. Além deste estudo, Vendramin et al.20 observaram em 16 pacientes a Hb ao final da cirurgia e na alta hospitalar, com valores de 10,4g/ dl e 8,92g/dl, respectivamente. A redução percentual da Hb entre o início e o final da cirurgia foi em média de 19,7%, e em nenhum dos casos observados os pacientes necessitaram de transfusão sanguínea no pós-operatório.
Infecção do sitio cirúrgico
Restifo21 relatou infecção em 13 de 304 pacientes (4,27%) que associaram abdominoplastia com lipoaspiração. Sozer et al.15 e Vieira et al.16 também analisaram os dois procedimentos associados e descreveram 1,5% de infecções no sítio cirúrgico em 1.000 procedimentos e 1,83%, em 9.638 pacientes, respectivamente. Kaoutzanis et al.18 apontaram resultados inferiores: em 19.520, apenas 0,7% dos pacientes apresentaram esta complicação.
Em relação à lipoaspiração isolada, a revisão de literatura feita por Al Dujaili et al.22 aponta valores que variam entre 0,34% e 0,6% em aproximadamente 15 mil procedimentos. Além deste estudo, Kaoutzanis et al.18 compararam o lipoaspiração versus lipoabdominoplastia e referiram taxas de infecções de 0,1% em 11.490 e 0,7% em 19.520 procedimentos; por fim, Xia et al., em 20191, combinaram os resultados de infecção de ferida operatória, deiscência de ferida e necrose de gordura, encontrando uma taxa de 5,6% em 14,61pacientes.
Seroma
Segundo Vieira et al.16, 3,6% de 9.638 pacientes apresentaram esta complicação quando submetidos a lipoabdominoplastia, já Restifo, em 201921, encontrou 14,38%, em 723 pacientes submetidos a abdominoplastia associada a lipectomia de sub-Scarpa. O estudo feito por Sozer et al.15 associou a abdominoplastia com lipoaspiração circunferencial e apontou que o seroma foi apresentado por 190 em 1000 pacientes. A metanálise feita por Xia et al.1 mostrou a ocorrência de seroma em 4,1% em 14 mil pacientes submetidos a lipoabdominoplastia. Na revisão de Wu et al.14, observouse prevalência de 2% de seroma nas lipoaspirações; já o coorte de Husain et al.23, com 50 pacientes, inferiu uma taxa de 10% de aparecimento de seroma nos pacientes submetidos a lipoaspiração. Gould et al., em 201824, indicaram em 619 lipoabdominoplastias o aparecimento de 2,16% de seromas em procedimentos com o uso de dreno e 9,17% quando não houve o uso de dreno na cirurgia.
Hiperpigmentação
Complicação descrita em apenas dois artigos analisados. A revisão de Al Dujaili et al.22 encontrou 0,02% com esta queixa, em aproximadamente 15.000 pacientes que fizeram lipoaspiração como procedimento único; já em um estudo prospectivo de Massignan25, em que foi realizada a lipoaspiração associada com VASER (Vibration Amplification of Sound Energy at Resonance) em 76 pacientes, dois (2,67%) apresentaram hiperpigmentação da pele, e um (1,31%) apresentou uma lesão térmica no local de inserção do aparelho.
Contorno irregular
O contorno irregular foi descrito por três revisões de literatura. Wu et al.14 apontaram que a complicação mais comum da lipoaspiração é a irregularidade do contorno. Até 9% dos pacientes podem relatar depressões ou elevações nos tecidos moles, panículo cutâneo, dobras ou rugas. Em consonância, Husain et al.23 indicam que a complicação menos grave e mais prevalente foi o contorno irregular, sendo observado em 12% de 50 pacientes submetidos a lipoaspiração com desenho de abdome “tanquinho” (“abdominal etching”).
A revisão de Al Dujaili et al.22 não indica números de pacientes com esta complicação, porém, demonstra que irregularidades de superfície, tais como depressões ou ondulações da pele, podem ser causadas por lipoaspiração excessiva, sucção superficial, aderências preexistentes, pele redundante ou compressão inadequada. Pacientes com celulite preexistente com pouca elasticidade da pele e cicatrizes têm maior probabilidade de apresentar irregularidades superficiais. Medidas preventivas incluem definir a pressão de vácuo máxima de 250 a 400mmHg e aspirar a camada superficial sob baixa pressão21.
Hematoma
O hematoma foi uma das complicações mais encontradas na literatura relacionada com lipoaspiração e suas combinações. A coorte feita por Kaoutzanis et al., em 201718, com 31 mil pacientes, comparou os procedimentos únicos e combinados, encontrando uma prevalência de 0,15% em 11.490 lipoaspirações, e 0,60% em 19.520 lipoaspirações combinadas com outros procedimentos.
O hematoma como complicação da lipoabdominoplastia foi descrita por Sozer et al.15, Vieira et al.16 e Xia et al.1, resultando em 0,40% em 1.000, 0,90% em 1.500 e 0,8% em 14.000 procedimentos, respectivamente. Além disto, no trabalho de Weissler et al., em 202126, com 120 pacientes, separados em dois grupos iguais, houve uma chance de hematomas de 2,3/10 entre os pacientes que não utilizaram infiltração de ácido tranexâmico durante o procedimento, e de 1,6/10 nos quais houve a infiltração, apresentando uma diferença estatisticamente significante. Na revisão de literatura de Montrief et al.17, observou-se uma variação de 3 a 15% de prevalência desta complicação na lipoabdominoplastia.
Outras complicações
Bertheuil et al.27 indicaram que em 25 procedimentos de lipo body-lift houve 10 casos de deiscência da ferida cirúrgica, tratados com cicatrização por segunda intenção e duas necroses de gordura. O estudo realizado por Restifo21 avaliou 304 lipectomias sub-Scarpa que apontaram aproximadamente 5% de casos de necrose gordurosa. A revisão de literatura de Montrief et al.17 apontou como segunda causa mais comum de mortalidade após lipoaspiração a perfuração visceral, sendo a perfuração ileal o local mais comum, seguida por perfuração do jejuno, baço, ceco, cólon transverso e sigmoide. É importante ressaltar que são fatores de risco de perfuração visceral durante a lipoaspiração: a obesidade mórbida, cicatrizes cirúrgicas anteriores e hérnias da parede abdominal.
DISCUSSÃO
De acordo com os resultados obtidos, encontramos indícios de que a lipoaspiração como procedimento isolado tende a demonstrar uma chance menor de complicações quando comparada com procedimentos combinados entre lipoaspiração e abdominoplastia ou lipoescultura.
Além disso, as evidências encontradas demonstraram que as complicações com maiores taxas de incidência, como hematomas, seromas e irregularidades de contorno, têm repercussões menos graves aos pacientes. Por outro lado, complicações mais graves que necessitam de hospitalização para o tratamento, por exemplo, TEV, perfuração visceral e infecções do sítio cirúrgico, são menos comuns.
De igual modo, uma revisão realizada em 2016 por Almutairi et al.28 mostrou as mesmas complicações precoces encontradas no presente estudo, também com baixo percentual de prevalência (5-15%), com destaque à deiscência de ferida operatória e à cicatrização tardia da ferida, como as mais comuns, seguidas de formação de seromas, hematomas e infecção de ferida. Tal achado sugere não haver grandes variações das complicações da lipoaspiração nos últimos 10 anos, pelo contrário, mantendo a segurança e otimizando os resultados ao paciente.
Algumas limitações devem ser consideradas. Nem todos os fatores sobre a segurança da lipoaspiração foram revisados, por exemplo, o tipo de anestesia utilizada, o acompanhamento no pós-operatório imediato por uma equipe multiprofissional, a composição ideal da solução umectante, o tempo antes de iniciar a lipoaspiração, detalhes sobre as técnicas como o tipo exato de cânula, profundidade e localização corporal da lipoaspiração e critérios de seleção de pacientes. Além disso, a metanálise não pôde ser conduzida devido à heterogeneidade entre os estudos para atender a todos os critérios de interesse.
Certos pontos sobre a lipoaspiração combinada ou não ainda necessitam de maiores esclarecimentos, como a quantidade de conteúdo lipoaspirado e suas possíveis relações com complicações mais graves nos pacientes, além disso, entender qual a importância da equipe multidisciplinar no pós-operatório imediato e seu impacto no aparecimento das complicações intra e pós-operatórias.
CONCLUSÃO
A lipoaspiração é um procedimento seguro, com baixo índice de complicações. A lipoaspiração como cirurgia única apresenta índices menores de complicações que a lipoaspiração combinada a outros procedimentos, como lipoabdominoplastia e a lipoenxertia. A vasta gama de métodos disponíveis para aspirar a gordura subcutânea permite um plano de tratamento individual ideal, tendo em conta as indicações corretas. Um treinamento completo do cirurgião e um conhecimento profundo sobre as possíveis complicações são essenciais, pois, embora a lipoaspiração seja frequentemente oferecida como uma cirurgia menor e inofensiva, é um procedimento complexo. Por conseguinte, mais estudos a longo prazo devem ser realizados visando consolidar ainda mais o entendimento e segurança do procedimento.
REFERÊNCIAS
1. Xia Y, Zhao J, Cao DS. Safety of Lipoabdominoplasty Versus Abdominoplasty: A Systematic Review and Meta-analysis. Aesthet Plast Surg. 2019;43(1):167-74.
2. Chia CT, Neinstein RM, Theodorou SJ. Evidence-Based Medicine: Liposuction. Plast Reconstr Surg. 2017;139(1):267e-74e.
3. Illouz YG. Liposuction – the evolution of the classical technique. PMFA J. 2014;1(4):6.
4. International Society of Aesthetic Plastic Surgery (ISAPS). The International Survey On Aesthetic/Cosmetic Procedures Performed In 2019 [Internet]. [acesso 2021 Maio 15]. Disponível em: https://www.isaps.org/medical-professionals/isaps-global-statistics/
5. Matarasso A, Levine SM. Evidence-based medicine: liposuction. Plast Reconstr Surg. 2013;132(6):1697-705.
6. Halk AB, Habbema L, Genders RE, Hanke CW. Safety Studies in the Field of Liposuction: A Systematic Review. Dermatol Surg. 2019;45(2):171-82.
7. Ahmad J, Eaves FF 3rd, Rohrich RJ, Kenkel JM. The American Society for Aesthetic Plastic Surgery (ASAPS) survey: current trends in liposuction. Aesthet Surg J. 2011;31(2):214-24.
8. Lehnhardt M, Homann HH, Druecke D, Steinstraesser L, Steinau HU. No problem with liposuction? Chirurg. 2003;74(9):808-14.
9. Hughes CE 3rd. Reduction of lipoplasty risks and mortality: an ASAPS survey. Aesthet Surg J. 2001;21(2):120-7.
10. Kim YH, Cha SM, Naidu S, Hwang WJ. Analysis of postoperative complications for superficial liposuction: a review of 2398 cases. Plast Reconstr Surg. 2011;127(2):863-71.
11. Triana L, Triana C, Barbato C, Zambrano M. Liposuction: 25 years of experience in 26,259 patients using different devices. Aesthet Surg J. 2009;29(6):509-12.
12. Page MJ, McKenzie JE, Bossuyt PM, Boutron I, Hoffmann TC, Mulrow CD, et al. The PRISMA 2020 statement: an updated guideline for reporting systematic reviews. BMJ. 2021;372:n71.
13. de Lima e Souza R, Apgaua BT, Milhomens JD, Albuquerque FT, Carneiro LA, Mendes MH, et al. Embolia gordurosa grave no peroperatório de lipoaspiração abdominal e lipoenxertia. Braz J Anesthesiol. 2016;66(3):324-8.
14. Wu S, Coombs DM, Gurunian R. Liposuction: Concepts, safety, and techniques in body-contouring surgery. Cleve Clin J Med. 2020;87(6):367-75.
15. Sozer SO, Basaran K, Alim H. Abdominoplasty with Circumferential Liposuction: A Review of 1000 Consecutive Cases. Plast Reconstr Surg. 2018;142(4):891-901.
16. Vieira BL, Chow I, Sinno S, Dorfman RG, Hanwright P, Gutowski KA. Is There a Limit? A Risk Assessment Model of Liposuction and Lipoaspirate Volume on Complications in Abdominoplasty. Plast Reconstr Surg. 2018;141(4):892-901.
17. Montrief T, Bornstein K, Ramzy M, Koyfman A, Long BJ. Plastic Surgery Complications: A Review for Emergency Clinicians. West J Emerg Med. 2020;21(6):179-89.
18. Kaoutzanis C, Gupta V, Winocour J, Layliev J, Ramirez R, Grotting JC, et al. Cosmetic Liposuction: Preoperative Risk Factors, Major Complication Rates, and Safety of Combined Procedures. Aesthet Surg J. 2017;37(6):680-94.
19. Campos R, Soley N, Campos B. Patient safety: changes in hemoglobin and serum iron after liposuction and/or abdominoplasty. Rev Bras Cir Plást. 2018;33(4):511-7.
20. Vendramin S F, Ferreira DR, Carrera MG. Clinical and laboratory recovery of patients undergoing body liposuction associated with lipoabdominoplasty. Rev Bras Cir Plást. 2019;34(4):468-76.
21. Restifo RJ. Sub-Scarpa’s Lipectomy in Abdominoplasty: An Analysis of Risks and Rewards in 723 Consecutive Patients. Aesthet Surg J. 2019;39(9):966-76.
22. Al Dujaili Z, Karcher C, Henry M, Sadick N. Fat reduction: Complications and management. J Am Acad Dermatol. 2018;79(2):197-205. DOI: 10.1016/j.jaad.2017.07.026
23. Husain TM, Salgado CJ, Mundra LS, Perez C, AlQattan HT, Bustillo E, et al. Abdominal Etching: Surgical Technique and Outcomes. Plast Reconstr Surg. 2019;143(4):1051-60.
24. Gould DJ, Macias LH, Saeg F, Dauwe P, Hammoudeh Z, Grant Stevens W. Seroma Rates Are Not Increased When Combining Liposuction With Progressive Tension Suture Abdominoplasty: A Retrospective Cohort Study of 619 Patients. Aesthet Surg J. 2018;38(7):763-9.
25. Massignan F. Evaluation of the safety of VASERTM in liposuction surgery to improve body contour. Rev Bras Cir Plást. 2019;34(4):458-67.
26. Weissler JM, Banuelos J, Molinar VE, Tran N V. Local Infiltration of Tranexamic Acid (TXA) in Liposuction: A Single-Surgeon Outcomes Analysis and Considerations for Minimizing Postoperative Donor Site Ecchymosis. Aesthet Surg J. 2021;41(7):NP820-8.
27. Bertheuil N, Chaput B, De Runz A, Girard P, Carloni R, Watier E. The Lipo-Body Lift: A New Circumferential Body-Contouring Technique Useful after Bariatric Surgery. Plast Reconstr Surg. 2017;139(1):38e-49e.
28. Almutairi K, Gusenoff JA, Rubin J P. Body Contouring. Plast Reconstr Surg. 2016;137(3):586e-602e. DOI: 10.1097/ PRS.0000000000002140.
1. Universidade Do Estado do Pará, Departamento de Cirurgia, Belém, Pará, Brasil
2. Universidade Federal do Amapá, Departamento de Cirurgia, Macapá, Amapá, Brasil
3. Centro Universitário Metropolitano da Amazônia, Departamento de Cirurgia, Belém,
Pará, Brasil
4. Universidade Federal do Pará, Departamento de Cirurgia, Belém, Pará, Brasil
Autor correspondente: Luiz Fernando Lima Barros Rua Municipalidade 985, sala 2005. Ed Mirai Office, Umarizal, Belém, PA, Brasil. CEP: 66055-200 E-mail: lfbcirurgiaplastica@gmail.com
Artigo submetido: 07/10/2021.
Artigo aceito: 13/09/2022.
Conflitos de interesse: não há.





 Read in Portuguese
Read in Portuguese
 Read in English
Read in English
 PDF PT
PDF PT
 Print
Print
 Send this article by email
Send this article by email
 How to Cite
How to Cite
 Mendeley
Mendeley
 Pocket
Pocket
 Twitter
Twitter