

Original Article - Year 2021 - Volume 36 -
Planejamento e marcação simplificados de mastopexia e mamoplastia redutora: o padrão circunvertical "Matryoshka"
Simplified planning and marking of mastopexy and reduction mammoplasty: the circumvertical "Matryoshka" pattern
RESUMO
Introdução: Como a maioria dos outros procedimentos estéticos, particularmente em órgãos pareados para os quais a simetria é crítica, o resultado bem-sucedido da mastopexia e mamoplastia redutora é amplamente determinado pelo planejamento pré-operatório. Ao considerar cuidadosamente o desenho da ressecção da pele e escolher e desenhar um pedículo apropriado, a necrose da pele, cicatrizes inestéticas e distorção da forma podem ser minimizadas.
Métodos: Apresentamos uma técnica original de marcação de pele que combina as vantagens do uso de um template Wise como base para marcação de pele com aquelas do padrão de mamoplastia vertical junto com uma excisão periareolar limitada de pele para encurtar a cicatriz vertical subareolar.
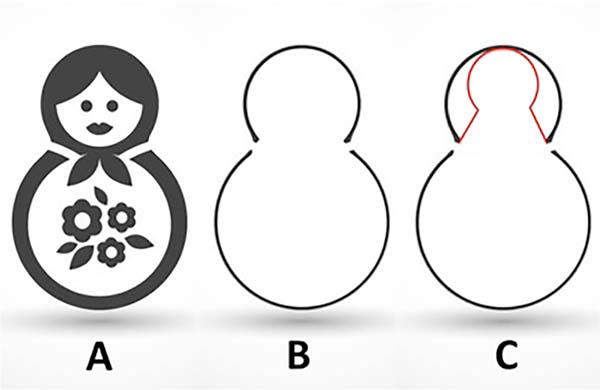
Resultados: O design de marcação circunvertical da pele que propomos imita a silhueta de uma boneca russa, a “Matryoshka”.
Conclusão: Incorporar uma marcação pré-operatória mensurável e com base geométrica certamente oferece um grande grau de controle e consistência.
Palavras-chave: Mama; Procedimentos cirúrgicos ambulatoriais; Mamoplastia; Técnicas cosméticas; Procedimentos cirúrgicos eletivos.
ABSTRACT
Introduction: Like most other aesthetic procedures, particularly in paired organs for which symmetry is critical, the successful outcome of mastopexy and reduction mammoplasty is greatly determined by pre-operative planning. By carefully considering the design of the skin resection and choosing and designing an appropriate pedicle, prevention of skin necrosis, unsightly scars, and shape distortion can be minimized.
Methods: We present an original skin marking technique that combines the advantages of using a Wise template as the basis for skin marking with those of the vertical mammoplasty pattern together with a limited circumareolar skin excision to shorten the subareolar vertical scar.
Results: The circumvertical skin marking design we propose mimics a Russian doll silhouette, the “Matryoshka.”
Conclusion: Incorporating a geometrically based and measurable pre-operative marking certainly offers a great degree of control and consistency.
Keywords: Breast; Ambulatory surgical procedures; Mammoplasty; Cosmetic techniques; Elective surgical procedures.
INTRODUÇÃO
As técnicas de mastopexia e mamoplastia redutora representam desafios artísticos e técnicos. Visam reduzir os planos vertical e horizontal da mama, remodelar o parênquima, reposicionar o complexo aréolo-mamilar e ressecar pele redundante e tecido mamário em excesso1. Como acontece com qualquer procedimento que não tenha um método ideal, a literatura está repleta de diferentes técnicas, todas com certas vantagens e limitações definidas2.
Com a constante reinvenção de velhas ideias e guiada por um conhecimento mais profundo da anatomia cirúrgica da mama, a mamoplastia redutora evoluiu da redução primária do volume da mama para a redução com ênfase no resultado funcional e estético2. Como a maioria dos outros procedimentos estéticos, particularmente órgãos emparelhados para os quais a simetria é crítica, um resultado bem-sucedido é amplamente determinado pelo planejamento pré-operatório1. Falhas no projeto são responsáveis por uma grande proporção de resultados insatisfatórios e distorção da forma3.
A excisão da pele e o pedículo para a transposição do complexo aréolo-mamilar são componentes da cirurgia de lifting e redução das mamas. Embora relacionados, esses dois componentes são independentes um do outro4. As técnicas atualmente realizadas resultam da combinação de diferentes marcações cutâneas para vários tipos de padrões de excisão cutânea com uma grande variedade de pedículos4-9. Ao considerar cuidadosamente o desenho da ressecção da pele, a escolha e o desenho de um pedículo adequado, a necrose do complexo aréolo-mamilar, as cicatrizes inestéticas e a distorção da forma podem ser minimizadas3.
A chave para o sucesso do procedimento e um resultado esteticamente agradável é um delicado equilíbrio “forma versus cicatriz”. Várias técnicas de mamoplastia de redução periareolar de cicatriz curta foram propostas para reduzir a carga de cicatriz10,11. O procedimento periareolar pode estar associado a complicações, entre as quais estão, persistentes rugas periareolares, cicatrizes hipertróficas, disseminação areolar e alargamento da cicatriz periareolar. Apesar da carga mínima de cicatriz, as técnicas de incisão periareolar resultam em má projeção e achatamento do contorno da mama12. Essas técnicas são aconselháveis apenas para hipertrofias mínimas ou ptose mamária13,14. As duas abordagens de ressecção de pele mais comumente realizadas são o Wise Keyhole e os padrões de cicatriz vertical15; apenas os padrões verticais da cicatriz resultam na redução da carga da cicatriz às custas, às vezes, de cicatrizes verticais longas e visíveis que transgredem o sulco inframamário e uma distorção desagradável da mama no pós-operatório imediato.
OBJETIVOS
Em 2005, o autor sênior propôs refinamentos da mamoplastia de cicatriz vertical com um desenho de excisão circunvertical da pele16 que tem sido usado exclusivamente desde então em todas as pacientes que se apresentam para mastopexia ou mamoplastia redutora. Este relatório não pretende revisar o resultado desse procedimento nas últimas duas décadas, mas sim descrever o método simplificado de marcação da pele e a justificativa para baseá-lo no modelo Wise bem estabelecido e familiar. Uma série de casos será ilustrada e uma revisão das modalidades de marcação cutânea disponíveis também será analisada.
Como tal, o objetivo deste artigo não é revisar o resultado que depende não apenas do padrão de excisão da pele, mas de muitas variáveis além do escopo deste relatório. O objetivo é descrever uma maneira simplificada de realizar marcações cutâneas da técnica circunvertical, uma técnica híbrida que combina os padrões de excisão cutânea periareolar e vertical. Não foi necessária a aprovação do conselho de revisão institucional e não há conflito com os princípios da declaração de Helsinque.
MÉTODOS
Técnica cirúrgica
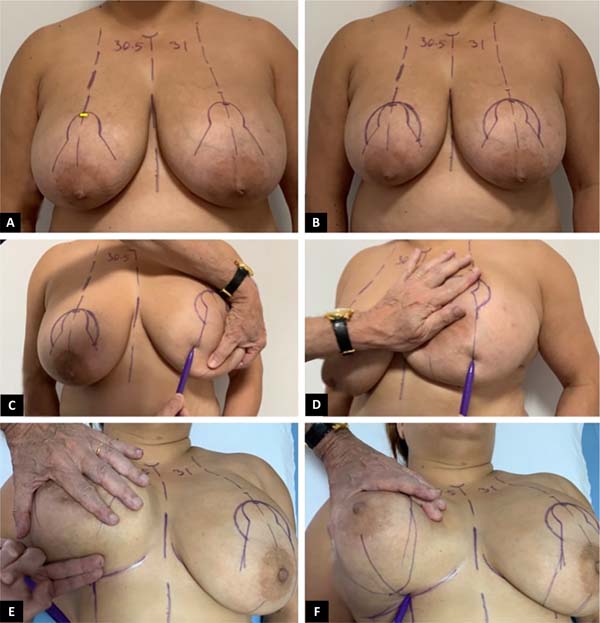
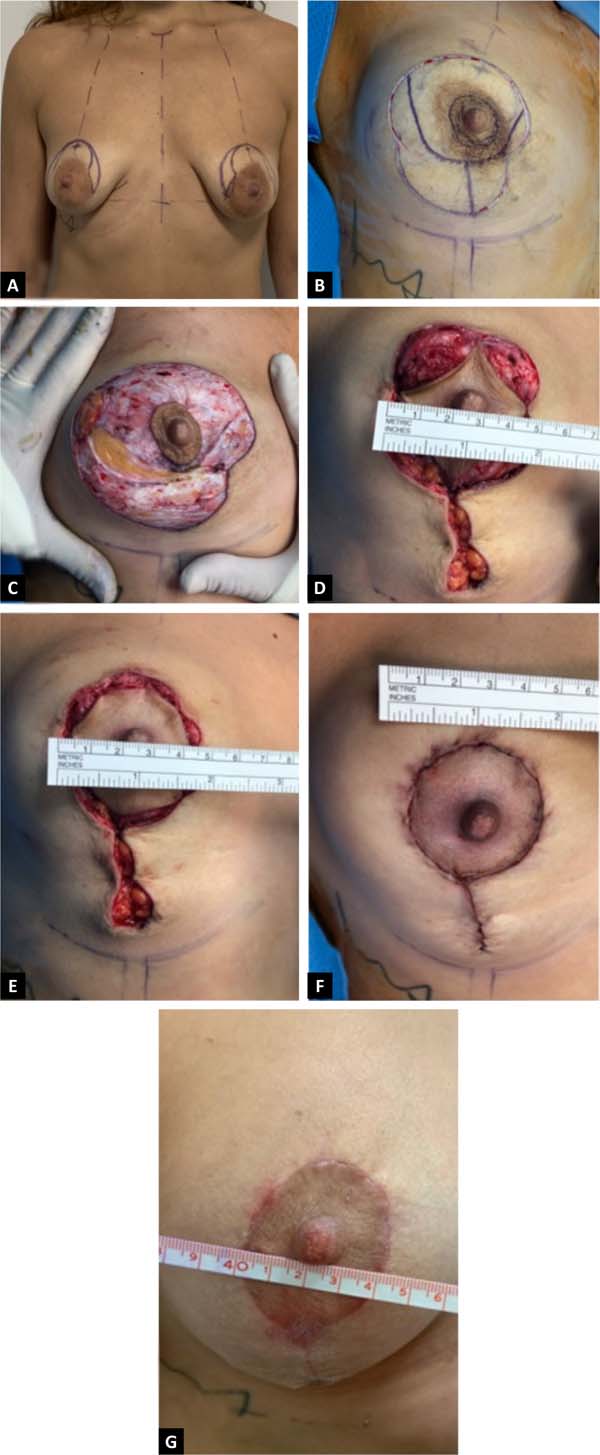
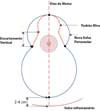
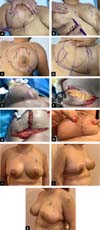
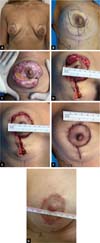
Padrão de marcação de pele de silhueta de boneca russa circunvertical “Matryoshka” (Figuras 1 to 2). Um padrão de Wise Keyhole com medidas padrão é marcado sem o componente elíptico inferior com o paciente na posição em pé. As marcas de referência iniciais são a linha esternal média, o ponto clavicular médio, as dobras submamárias existentes e o eixo/meridiano da mama. A borda superior do Wise padrão é posicionada no nível da projeção anterior da linha inframamária na intersecção com o eixo da mama. Os ramos verticais do desenho são feitos para medir 4 cm. Sua divergência é ajustada, como de costume, dependendo do grau de ptose e da quantidade de levantamento e excisão glandular necessária. Para pacientes com mamas pequenas que requerem apenas mastopexia, nas quais o comprimento da cicatriz subareolar não seria muito longo, os membros verticais podem medir 2-3 cm. Uma nova linha periareolar semicircular é então desenhada conectando 3 pontos: as duas extremidades inferiores dos membros verticais e o topo do padrão de buraco de fechadura. Em média, a porção medial dessa linha está de 9 a 11 cm da linha média, e a parte lateral está a aproximadamente 12 cm da linha axilar anterior. Embora o desenho seja feito à mão livre, é muito facilitado pela predeterminação dos três pontos-chave.
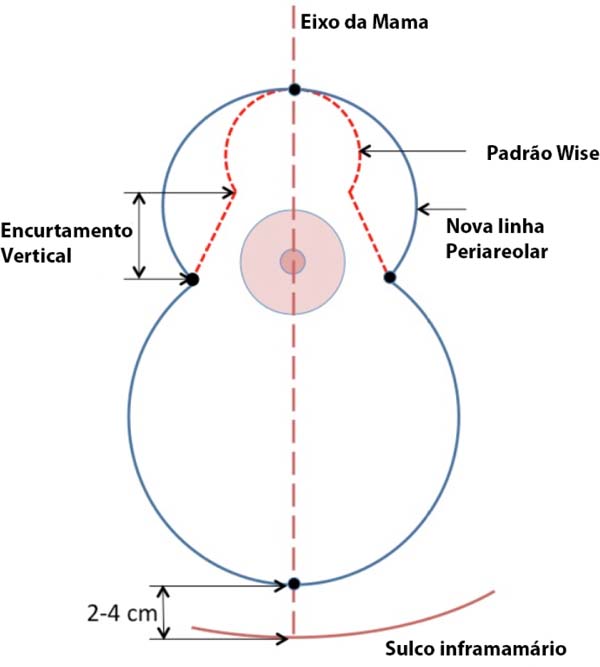
Em seguida, com a manobra de Lejour regular, as linhas mediais e verticais são retiradas das extremidades da nova linha periareolar. A continuação, com a paciente em decúbito dorsal, as linhas verticais são conectadas por uma linha semicircular, cuja parte inferior na linha do eixo mamário está dois dedos (2-4cm)acima do sulco inframamário existente (Figura 3). A marcação é finalmente concluída na mesa de operação, delineando uma aréola de 4 a 5 cm de diâmetro, conforme indicado.
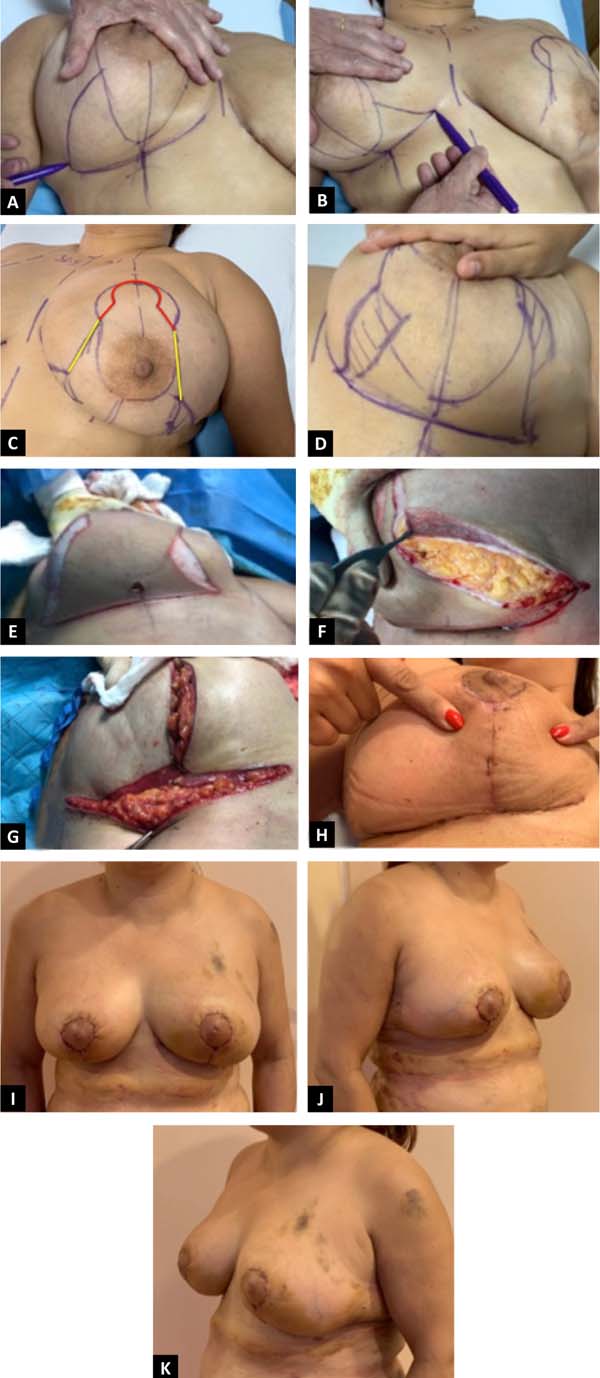
Em pacientes com gigantomastia grave ou tom de pele pobre em que as linhas verticais ainda são consideradas muito longas, resultando em pregas cutâneas prolongadas ou permanentes, incisões subareolares verticais medindo 7-8 cm são consideradas para encurtar os pilares verticais glandulares. Uma excisão de pele horizontal também pode ser adicionada à marcação neste nível, mantendo a linha de incisão horizontal inferior 2 dedos (2-4cm)acima da prega inframamária existente, convertendo assim o desenho em um “T” invertido com os membros subareolares verticais medindo 7-8cm. Alternativamente, a decisão de converter o projeto em um “L” ou “T” curto invertido pode ser feita no intraoperatório, conforme necessário. Na eventualidade de um desenho em “T” invertido, a preservação dos retalhos dérmicos desepitelizados na borda inferior dos pilares medial e lateral permite o fechamento seguro sem tensão na junção “T”, reduzindo muito o risco de deiscência da ferida (Figura 4).
Cuidados pós-operatórios
Nenhum dreno foi colocado durante a cirurgia. Os pacientes receberam alta no mesmo dia ou permaneceram uma noite, dependendo da sua preferência. No pós-operatório, receberam prescrição de analgésicos e antibióticos por uma semana. Em consultas de acompanhamento em uma semana, duas semanas e a cada mês depois disso, as feridas dos pacientes foram avaliadas. A maioria dos pacientes foi acompanhada por pelo menos dois anos e ficou satisfeita com o resultado estético e com as cicatrizes. Durante o período do estudo, nenhum dos pacientes precisou de revisão da cicatriz. Apenas um paciente apresentando gigantomastia, logo no início da aplicação desse padrão, necessitou de revisão para pseudoptose secundária à excisão insuficiente do tecido glandular com pilares verticais muito longos.
Resultados de caso n° 1:
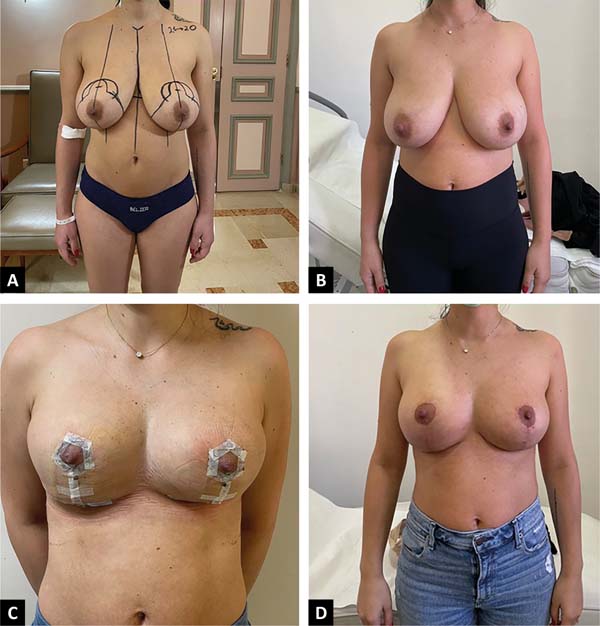
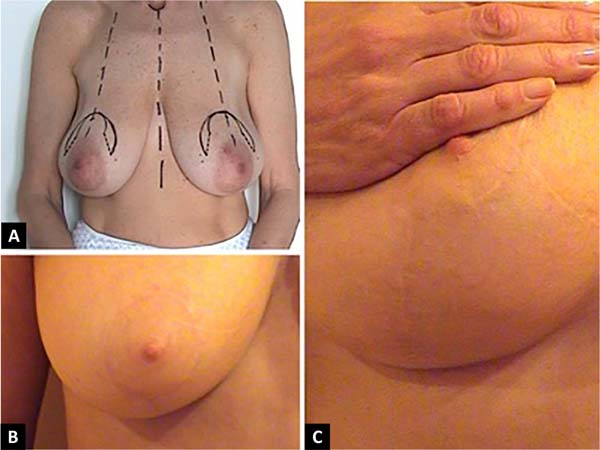
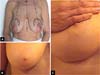
Paciente de 30 anos, saudável, não fumante, 1 ano de pós-parto com queixa de mamas volumosas, buscou redução das mamas (Figura 5).
Um desenho circunvertical “Matryoshka” foi planejado; 160g foram ressecados do polo inferior de cada mama. As marcações pré-operatórias da paciente são mostradas junto com as fotos no pré-operatório e no acompanhamento imediato e aos seis meses para mostrar a estabilidade do resultado. A paciente está satisfeita com a forma.
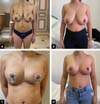
Resultados de caso nº 2:
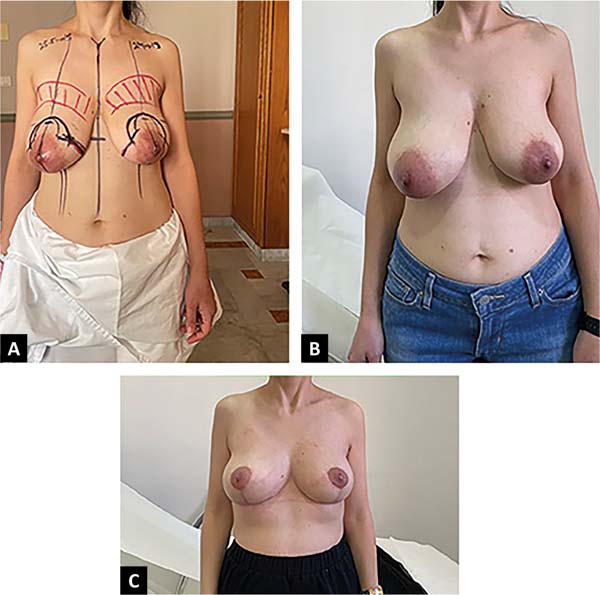
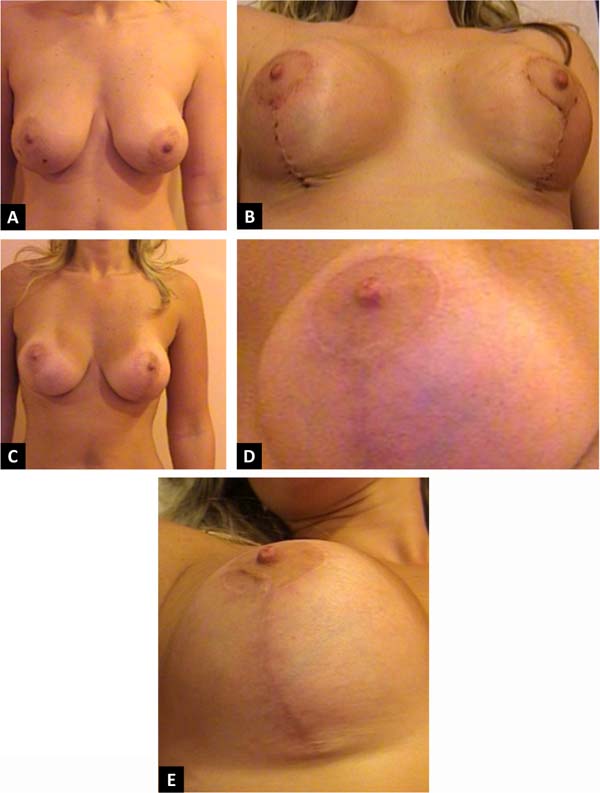
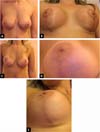
Paciente multigravídica de 44 anos, hígida, não fumante, queixava-se de assimetria mamária, além de flacidez. Ela havia inicialmente solicitado especificamente uma mastopexia Benelli, pois temia as cicatrizes. Após aconselhamento extensivo, ela concordou em se submeter a uma mastopexia circunvertical “Matryoshka” (Figura 6).
As marcações pré-operatórias do paciente são mostradas junto com as fotos no pré-operatório e acompanhadas em cinco meses. A paciente está supostamente muito satisfeita com as cicatrizes e o formato de seus seios.
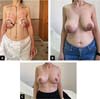
Resultados de caso nº 3:
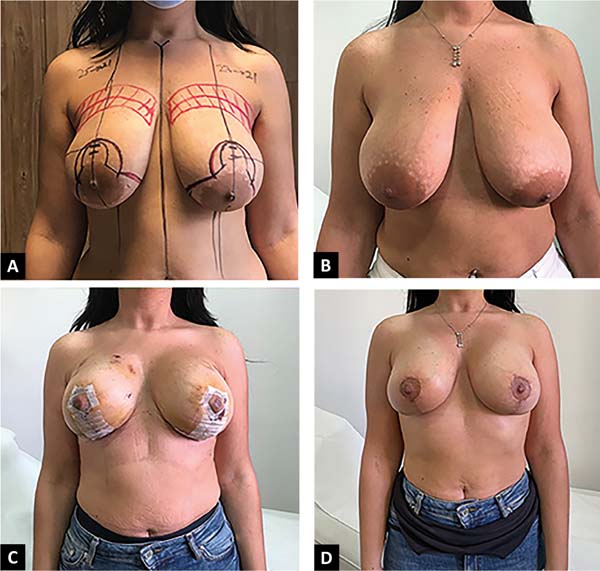
Paciente saudável, 34 anos, fumante inveterada, queixava-se de mamas flácidas e não desejava redução do formato. Ela foi aconselhada sobre a necessidade de parar de fumar e foi oferecida uma mastopexia circunvertical “Matryoshka” combinada com a mastopexia de distribuição de volume de Hamdi48 (Figura 7).
As marcações pré-operatórias do paciente são mostradas junto com as fotos no pré-operatório e no acompanhamento imediato e aos dois meses. A paciente está supostamente muito satisfeita com as cicatrizes e o formato de seus seios.
DISCUSSÃO
Penn (1955)17 e Wise (1956)18 descreveram marcos cirúrgicos que garantiram resultados estéticos reprodutíveis da mamoplastia há vários anos. Esses marcos, bem como as métricas da forma estética ideal da mama, foram revisados recentemente19. Além disso, um grande progresso foi feito quando, em 1956, Wise18 projetou um modelo de ressecção de pele com base no sutiã “Cordelia de Hollywood”20, que ficou conhecido como o padrão “T” invertido keyhole, e quando os princípios da remodelação da mama preservando a vascularização do complexo areolar-mamilo foram elaborados por vários cirurgiões, cada um à sua maneira, incluindo Skoog (1963)5, Arie (1957)5, Strombeck (1960)21, Pitanguy (1967)22, McKissock (1972)23, Robbins (1977)24 e Courtiss e Goldwyn (1977)25.
Não satisfeito com procedimentos baseados em sutiã interno para modelagem e sustentação das mamas que geralmente tendem a se deteriorar com o tempo12, Lassus (1996)26 na década de 1970 aperfeiçoou e publicou a mamoplastia vertical que foi posteriormente popularizada por Lejour (1994)27,28 e modificada por Hall-Findlay (2004)9. As principais características da técnica da cicatriz vertical são a excisão da pele em apenas uma direção, o que reduz a carga da cicatriz16,28-31. Embora pontos de referência fixos sejam levados em consideração, as mamoplastias verticais têm sido criticadas por serem intuitivas e difíceis de aprender. O aspecto mais difícil da técnica é a falta de um padrão padronizado simples a ser seguido. Na verdade, o desenho à mão livre tem sido um grande obstáculo que tem impedido que essa modalidade ganhe ampla aceitação32,33, além de longas cicatrizes verticais subareolares e redundância de pele ao nível da prega inframamária constituindo grandes desvantagens9,12,31.
Apesar da aceitação generalizada de que as técnicas de cicatriz curta são boas opções para muitos pacientes e do desejo universal de minimizar as cicatrizes, a marcação cutânea com padrão Wise em “T” invertido clássico continua sendo a técnica mais comumente usada3,7. É o padrão pelo qual as técnicas de cicatriz limitadas mais recentes são julgadas34,35, provavelmente devido ao nível de conforto dos cirurgiões em aplicar o molde a todas as variedades e tamanhos de reduções mamárias e mastopexias3. Embora essa técnica tenha durado, certamente evoluiu desde que foi concebida3.
O padrão de redução da mama atual é muito diferente da descrição original, com desenho amplamente variável, dependendo do comprimento e do ângulo de divergência dos membros verticais, do grau de descolamento e do comprimento da incisão do IMF3. O marcador keyhole McKissock (1972)23 foi proposto como uma interpretação prática do modelo original Wise3. Um goniômetro-molde também foi descrito35.
Os procedimentos híbridos que combinam vantagens e minimizam as desvantagens das técnicas descritas anteriormente são comuns na literatura da cirurgia plástica. A redução da mama e a mastopexia não são exceção. Com base no padrão Wise, a redução mamária do pedículo superior com cicatriz horizontal curta, tem sido descrita como um procedimento híbrido para redistribuir o excesso na ressecção elíptica horizontal para ressecções verticais e periareolares mais amplas36. No entanto, a excisão da pele periareolar com essa técnica é muito limitada. Ramirez (2002)37 descreveu a mamoplastia redutora “owl” combinando características de grandes técnicas de redução periareolar e vertical. No entanto, a marcação desta técnica é feita à mão livre e é um tanto complicada de executar. A técnica circunvertical pode ser um método alternativo para ambas as técnicas periareolar e vertical. Combina mamoplastia vertical com excisão cutânea periareolar mais ampla e efetua praticamente a excisão cutânea tanto vertical quanto horizontalmente38-40. A excisão de pele periareolar mais larga diminui o comprimento da cicatriz vertical; por outro lado, a inclusão de um componente vertical na técnica periareolar reduz as pregas periareolares37. A marcação cutânea descrita desta técnica permanece, no entanto, intuitiva e à mão livre.
Embora muitos tenham contestado que os padrões rígidos podem não considerar as variações individuais na densidade glandular e no posicionamento dentro da bolsa da pele defendendo desenhos mais liberais e à mão livre6, o uso de modelos de desenho para marcação da pele pré-operatória é altamente prático e desejável35. Pode ajudar bastante a simplificar a cirurgia e alcançar resultados reprodutíveis e satisfatórios, especialmente para estagiários ou cirurgiões nos primeiros dias de sua prática7. Basear os desenhos no modelo Wise bem estabelecido e familiar, como sugerimos, torna o desenho circunvertical “Matryoshka” muito atraente; pode ser demonstrado e ensinado aos residentes facilmente. Gumus et al. (2006)33 relataram um ano depois um padrão de marcação algo comparável; no entanto, eles usaram o padrão keyhole como uma guia para fornecer uma estimativa consistente para a quantidade de tecido dermoglandular a ser removida do polo inferior da mama e não para determinar a extensão da excisão da pele periareolar como estamos propondo.
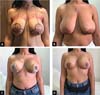
Tradicionalmente, a circunferência da abertura da pele areolar é feita para coincidir com a circunferência da aréola ideal2. Tanto no padrão Wise quanto no vertical, a incisão periareolar é feita de 14-16 cm de comprimento, combinando com a circunferência de um círculo de 4,5-5 cm de diâmetro, presumivelmente para minimizar a tensão periareolar, evitar o alongamento da aréola e da cicatriz periareolar, o achatamento da aréola e a temida aparência “starbust” e a deformidade em “tomato breast”41. Lejour (1994)28 ressalta que a incisão periareolar não deve ultrapassar 16cm de comprimento. Hall-Findlay (2004)9 sugeriu que é possível torná-lo um pouco maior, mas não ultrapassando 20cm31. Spear et al. (1992)42, por outro lado, demonstraram que uma incisão periareolar muito mais longa de até 25-28 cm combinando com a circunferência de um círculo de 8-9 cm de diâmetro, o dobro de uma aréola regular, pode ser feita sem o risco das complicações de Lejour (1994)28 e Hall-Findlay (2004)9 advertiu contra isso. No entanto, o diâmetro do círculo externo não deve ser desenhado para exceder o dobro do tamanho da aréola que constitui o círculo interno43. O método proposto para o desenho circunvertical “Matryoshka” guiou com eficácia a excisão periareolar ampla, evitando excisão excessiva, conforme recomendado por Spear et al. (1992)42. Deve-se observar que uma excisão periareolar ampla adiciona um elemento de excisão cutânea horizontal e resulta em uma elevação da pele subareolar, resultando em uma linha de sutura vertical mais curta (Figuras 8, 9 e 10). A possibilidade de desenvolver uma base ampla para o padrão dermoglandular superior que melhorasse a perfusão vascular do NAC37 seria outra vantagem.
Para evitar uma aréola em forma de lágrima, Hammond e Kim (2016)10 recomendaram a aproximação da incisão periareolar com uma sutura de ancoragem em forma de chave colocada com precisão. A colocação exata desta sutura no planejamento que estamos propondo não é intuitiva. É pré-determinada pela marcação pré-operatória e corresponde às extremidades medial e lateral da incisão periareolar16. Triângulos de bloqueio, conforme descrito por Lista e Ahmad et al. (2006)30 não são necessários. A colocação de uma sutura round-block de Benelli alegada ser a chave na prevenção do alargamento areolar e hipertrofia da cicatriz, e propagação43 não é necessária ou eficaz41, desde que a extensão da excisão da pele periareolar seja mantida dentro dos limites definidos pelo padrão circunvertical “Matryoshka”. Na verdade, uma área circular bem definida correspondendo aproximadamente a uma aréola de 4-5 cm de diâmetro torna-se prontamente definida após a colocação desta sutura chave, desde que o monte glandular tenha sido devidamente formado.
Ao contrário de outras técnicas de cicatriz vertical que levam vários meses para atingir o formato final da mama, invariavelmente alcançamos um formato de mama agradável muito cedo com o padrão circunvertical “Matryoshka” em uma ampla gama de mastopexias e reduções mamárias, como relataram Lista e Ahmad et al. (2006)30. Isso prova que a aparência caracteristicamente incomum ao final do procedimento e a frequentemente descrita plenitude exagerada do polo superior imediato e achatamento do polo inferior não são características inerentes e inevitáveis da técnica de mamoplastia vertical. Um padrão de excisão de pele equilibrado e bem controlado combinado com ressecção do parênquima mamário e transposição do pedículo do NAC pode alcançar resultados estéticos agradáveis a curto e longo prazo.
Além disso, na conversão para um desenho em “T” invertido, várias técnicas foram descritas para minimizar a tensão, isquemia e problemas de cicatrização de feridas na junção “T”44-47. Ao contrário dos retalhos lipodérmicos triangulares de base estreita articulados ao tecido conjuntivo musculoaponeurótico do sulco inframamário com uma sutura de suporte apical no meridiano da mama44, ou a modificação de três retalhos dérmicos triangulares em que a largura do retalho inferior permite a fixação dos retalhos superiores com duas suturas lateralmente para limitar a tensão central46, ou os retalhos dérmicos cruzados que levam ao volume e irregularidade tanto na junção em “T” quanto ao longo da linha de sutura transversal45, a preservação de retalhos dérmicos desepitelizados, como estamos descrevendo em toda a borda inferior dos pilares medial e lateral, permite o fechamento seguro da pele sem tensão na junção em “T” e na linha de sutura horizontal, deslocando a tensão profundamente com distribuição uniforme usando vários pontos de ancoragem na parede torácica.
CONCLUSÃO
A chave para uma boa mastopexia ou projeto de redução de mama é entender o que o método escolhido pode oferecer. Em última análise, é baseado na morfologia do paciente e na arte e experiência do cirurgião. No entanto, incorporar uma marcação pré-operatória mensurável e com base geométrica certamente oferece um grande grau de controle e consistência. Embora este relatório não seja um estudo retrospectivo estruturado, podemos confirmar com confiança que o planejamento cirúrgico circunvertical “Matryoshka” guiado pelo modelo Wise é fácil de aprender; tem se mostrado muito versátil, aplicável à mastopexia, mamoplastia redutora e mastopexia de aumento, bem como à cirurgia oncoplástica. Apesar de preferirmos um pedículo dermoglandular superior, ele pode ser aplicado com qualquer pedículo NAC sempre que necessário.
RECONHECIMENTO
Os autores declaram não haver conflito de interesses.
EBM nível IV: Evidências obtidas em várias séries temporais com ou sem a intervenção, como estudos de caso. Resultados dramáticos em ensaios não controlados também podem ser considerados como esse tipo de evidência.
REFERÊNCIAS
1. Fahmy FS, Hemington-Gorse SJ. The sitting, oblique, and supine marking technique for reduction mammaplasty and mastopexy. Plast Reconstr Surg. 2006 Jun;117(7):2145-51.
2. Hall-Findlay EJ, Shestak KC. Breast reduction. Plast Reconstr Surg. 2015 Oct;136(4):531e-44e.
3. Hansen JE. Avoiding the unfavorable outcome with wise pattern breast reduction. Clin Plast Surg. 2016 Apr;43(2):349-58.
4. Davison SP, Mesbahi AN, Ducic I, Sarcia M, Dayan J, Spear SL. The versatility of the superomedial pedicle with various skin reduction patterns. Plast Reconstr Surg. 2007 Nov;120(6):1466-76.
5. Wamalwa AO, Stasch T, Nangole FW, Khainga SO. Surgical anatomy of reduction mammaplasty: a historical perspective and current concepts. S Afr J Surg. 2017 Mar;55(1):22-8.
6. Castro CC, Coelho RFS, Cintra HP. The value of non-prefixed marking in reduction mammoplasty. Aesthetic Plast Surg. 1984;8(4):237-24.
7. Guridi R, Rodriguez JR. A step-by-step approach to a successful cosmetic breast reduction. Plast Reconstr Surg Glob Open. 2019 Apr;7(4):e2117.
8. Rohrich RJ, Thornton JF, Jakubietz RG, Jakubietz MG, Grünert JG. The limited scar mastopexy: current concepts and approaches to correct breast ptosis. Plast Reconstr Surg. 2004 Nov;114(6):1622-30.
9. Hall-Findlay EJ. Vertical breast reduction. Semin Plast Surg. 2004 Aug;18(3):211-24.
10. Hammond DC, Kim K. The short scar periareolar inferior pedicle reduction mammaplasty: management of complications. Clin Plast Surg. 2016 Apr;43(2):365-72.
11. Benelli L. A new periareolar mammaplasty: the “round block” technique. Aesthetic Plast Surg. 1990 Spring;14(2):93-100.
12. Zavrides H. The classic Pitanguy technique and its modifications in mammaplasty: ten years of experiences. Ann Plast Surg. 2017 Nov;79(5):433-7. DOI: https://doi.org/10.1097/SAP.0000000000001145
13. Baran CN, Peker F, Ortak T, Sensöz O, Baran NK. Unsatisfactory results of periareolar mastopexy with or without augmentation and reduction mammoplasty: enlarged areola with flattened nipple. Aesthetic Plast Surg. 2001 Jul/Aug;25(4):286-9.
14. Cho BC, Yang JD, Baik BS. Periareolar reduction mammoplasty using an inferior dermal pedicle or a central pedicle. J Plast Reconstr Aesthet Surg. 2008;61(3):275-81.
15. Becker DB. The Paisley pattern breast reduction. Plast Surg (Oakv). 2019 May;27(2):189-94.
16. Atiyeh BS, Rubeiz MT, Hayek SN. Refinements of vertical scar mammaplasty: circumvertical skin excision design with limited inferior pole subdermal undermining and liposculpture of the inframammary crease. Aesthetic Plast Surg. 2005 Nov/Dec;29(6):519-31.
17. Penn J. Breast reduction. Br J Plast Surg. 1955 Jan;7(4):357e-71e.
18. Wise RJ. A preliminary report of a method of planning the mammaplasty. Plast Reconstr Surg. 1956 May;17(5):367-75.
19. Atiyeh B, Chahine F. Metrics of the ideal breast. Aesthetic Plast Surg. 2018 Dec;42(5):1187-94.
20. Lazarus D. A new template-goniometer for marking the wise keyhole pattern of reduction mammaplasty. Plast Reconstr Surg. 1998 Jan;101(1):171-3.
21. Strombeck JO. Report of a new technique based on the two-pedicle procedure. Br J Plast Surg. 1960 Apr;13:79-90.
22. Pitanguy I. Surgical treatment of breast hypertrophy. Br J Plast Surg. 1967 Jan;20(1):78-85.
23. McKissock PK. Reduction mammaplasty with a vertical dermal flap. Plast Reconstr Surg. 1972 Mar;49(3):245-52.
24. Robbins TH. A reduction mammoplasty with the areola-nipple based on an inferior dermal pedicle. Plast Reconstr Surg. 1977;59(1):64-7.
25. Courtiss EH, Goldwyn RM. Reduction mammaplasty by the inferior pedicle technique. Plast Reconstr Surg. 1977 Apr;59(4):500-7.
26. Lassus C. A 30-year experience with vertical mammaplasty. Plast Reconstr Surg. 1996;97(2):373-80.
27. Foustanos A, Panagiotopoulos K, Skouras G. Intraoperative modification of Pitanguy technique of reduction mammaplasty for elevation of the nipple-areola complex in case of severe breast ptosis. Aesthetic Plast Surg. 2011 Feb;35(1):55-60.
28. Lejour M. Vertical mammaplasty and liposuction of the breast. Plast Reconstr Surg. 1994 Jul;94(1):100-14.
29. Van Thienen CE. Areolar vertical approach (AVA)mammaplasty: Lejour’s technique evolution. Clin Plast Surg. 2002 Jul;29(3):365-77.
30. Lista F, Ahmad J. Vertical scar reduction mammaplasty: a 15-year experience including a review of 250 consecutive cases. Plast Reconstr Surg. 2006 Jun;117(7):2152-65;discussion:2166-9.
31. Ahmad J, Lista F. Vertical scar reduction mammaplasty: the fate of nipple-areola complex position and inferior pole length. Plast Reconstr Surg. 2008 Apr;121(4):1084-91.
32. Poëll JG. Vertical reduction mammaplasty. Aesthetic Plast Surg. 2004 Mar/Apr;28(2):59-69.
33. Gumus N, Coban YK, Demyrkiran MS. Vertical mammaplasty marking using the key hole pattern. Aesthetic Plast Surg. 2006 Mar/Apr;30(2):239-46;discussion:247-8.
34. Hidalgo DA. Improving safety and aesthetic results in inverted T scar breast reduction. Plast Reconstr Surg. 1999 Mar;103(3):874-86;discussion:887-9.
35. Lazarus D. A new template-goniometer for marking the wise keyhole pattern of reduction mammaplasty. Plast Reconstr Surg. 1998 Jan;101(1):171-3.
36. Bitik O, Hakan U. Analysis of lower breast pole length and nipple-areola complex position following superior pedicle, short horizontal scar breast reduction Aesthetic Plast Surg. 2016;40(5):690-8.
37. Ramirez OM. Reduction mammoplasty with the “owl” incision and no undermining. Plast Reconstr Surg. 2002 Feb;109(2):512-22;discussion:523-4.
38. Gulyás G. Combination of the vertical and periareolar mammaplasty. Aesthetic Plast Surg. 1996 Sep/Oct;20(5):369-75.
39. Mottura AA. Circumvertical reduction mammaplasty. Clin Plast Surg. 2002 Jul;29(3):393-9.
40. Mottura AA. Circumvertical reduction mastoplasty: new considerations. Aesthetic Plast Surg. 2003 Mar/Apr;27(2):85-93.
41. Swanson E. Periareolar augmentation/mastopexy: how does it measure up?. Aesthetic Surg J. 2019 Oct;39(11):NP452-NP4.
42. Spear SL, Kassan M, Little JW. Guidelines in concentric mastopexy. Plast Reconstr Surg. 1990 Jun;85(6):961-6.
43. Davison SP, Spear SL. Simultaneous breast augmentation with periareolar mastopexy. Semin Plast Surg. 2004 Aug;18(3):189-201.
44. Khalil HH, Malahias M, Shetty G. Triangular lipodermal flaps in Wise pattern reduction mammoplasty (superomedial pedicle): a novel technique to reduce T-junction necrosis. Plast Surg (Oakv). 2016;24(3):191-4.
45. De la Plaza R, De la Cruz L, Moreno C, Soto L. The crossed dermal flaps technique for breast reduction. Aesthetic Plast Surg. 2004 Nov/Dec;28(6):383-92.
46. Domergue S, Ziade M, Lefevre M, Prud’homme A, Yachouh J. Dermal flaps in breast reduction: prospective study in 100 breasts. J Plast Reconstr Aesthet Surg. 2014 Jun;67(6):e147-50.
47. Akhtar S, Whittaker I, Fourie LA. A novel tension-reducing suture to protect the T-junction after reduction mammaplasty. Plast Reconstr Surg. 2007 Apr;119(4):1386-7.
48. Hamdi M, Chahine F, Alharami S, Baerdemaeker R, Hendrickx B, Zeltzer A. The 10-year experience with volume distribution mastopexy: a novel, safe, and efficient method for breast rejuvenation. Plast Reconstr Surg. 2021 May;148(1):55-64.
1. American University of Beirut Medical Center,
Beirut, Beirut, Líbano.
2. Institute Sirio Libanês Hospital, Sao
Paulo, SP, Brasil.
3. Trad Hospital and Medical Center, Beirut,
Beirut, Líbano.
BA Análise e/ou interpretação dos dados, Aprovação final do manuscrito, Conceitualização, Redação - Preparação do original, Redação - Revisão e Edição, Supervisão.
RF Aprovação final do manuscrito, Redação - Preparação do original, Redação - Revisão e Edição, Supervisão.
NH Análise e/ou interpretação dos dados, Aprovação final do manuscrito, Coleta de Dados, Metodologia, Redação - Preparação do original, Redação - Revisão e Edição.
FC Análise e/ou interpretação dos dados, Aprovação final do manuscrito, Concepção e desenho do estudo, Redação - Preparação do original, Redação - Revisão e Edição.
Autor correspondente: Fadl Chahine, Trad Hospital and Medical Center, Beirut - Lebanon, E-mail: Fadel@Chahine.md
Artigo submetido: 17/05/2020.
Artigo aceito: 14/07/2021.
Conflitos de interesse: não há.
Instituição: American University of Beirut Medical Center, Beirut, Líbano.




 Read in Portuguese
Read in Portuguese
 Read in English
Read in English
 PDF PT
PDF PT
 Print
Print
 Send this article by email
Send this article by email
 How to Cite
How to Cite
 Mendeley
Mendeley
 Pocket
Pocket
 Twitter
Twitter