

Original Article - Year 2021 - Volume 36 -
Mamoplastia com técnica em "D" espelhado e lipoaspiração assistida por laser
Mammoplasty with mirrored "D" technique and laser-assisted liposuction
RESUMO
Introdução: A mamoplastia é um procedimento estético e funcional, considerada uma cirurgia árdua, com o objetivo de melhorar as mamas na sua forma com o mínimo de cicatriz aparente e reposicionar o complexo areolopapilar. Não existe um procedimento padrão e a escolha de uma técnica depende de distintos fatores, o que justifica a diversidade de técnicas descritas. Apresentaremos a técnica em “D” espelhado, de uma maneira ampla em distintos cenários (anatômicos), junto à lipoaspiração assistida por laser com marcação padrão, o que facilita o procedimento cirúrgico com uma simetria final e manutenção de resultados estéticos, corrigindo as recidivas.
Métodos: Técnica realizada em 46 pacientes, do sexo feminino, sem exclusão de raça, entre 20 a 66 anos, operadas pelos autores entre janeiro de 2017 a março 2020, no Hospital Antoninho da Rocha Marmo - São José dos Campos - Brasil. Trabalho retrospectivo com aplicação do questionário validado Breast-Q® para avaliar o grado de satisfação.
Resultados: Não teve revisão cirúrgica, sem infecção pós-operatória ou necrose da placa areolopapilar, 5 casos de epidermólise da placa areolopapilar tratados com flavonoides e castanha da índia (linfa cream®), sem sequelas. Ressecção do parênquima de 80 a 1.100g média 477,1g. LAL entre 150 a 790ml, média 438,6ml. A cicatriz vertical final média 6,7cm, estável após 2 anos, com avaliação Breast-Q® de muito satisfeito (86%).
Conclusão: Consideramos a técnica em “D” espelhado e lipoaspiração assistida por laser uma boa opção cirúrgica pela sistematização e versatilidade em diferentes cenários de mamoplastia, mantendo formato coniforme com cicatriz menor e manutenção dos resultados validados.
Palavras-chave: Mama; Lasers; Pele; Cirurgia plástica; Mamoplastia.
ABSTRACT
Introduction: Mammoplasty is an aesthetic and functional procedure, considered an arduous surgery, intending to improve the breasts’ shape with a minimum of apparent scarring and reposition the nipple-areola complex. There is no standard procedure, and a technique’s choice depends on different factors, which justifies the diversity of techniques described. We will present the mirrored “D” technique broadly in different (anatomical) scenarios, together with laser-assisted liposuction with standard marking, which facilitates the surgical procedure with final symmetry and maintenance of aesthetic results, correcting the recurrences.
Methods: Technique performed in 46 patients, female, without exclusion of race, between 20 and 66 years old, operated by the authors between January 2017 and March 2020, at the Hospital Antoninho da Rocha Marmo - São José dos Campos - Brazil. Retrospective work with the application of the validated Breast-QTM questionnaire to assess the degree of satisfaction.
Results: There was no surgical revision, postoperative infection or necrosis of the papillary areolar plaque, 5 cases of papillary areolar plaque epidermolysis, treated with flavonoids and horse chestnut (linfa creamTM), without sequelae. Parenchyma resection from 80 to 1,100g, average 477.1g. Laser-assisted liposuction between 150 to 790ml, average 438.6ml. The final vertical scar averaged 6.7cm, stable after two years, with Breast-QTM evaluation of very satisfied (86%).
Conclusion: We consider the mirrored “D” technique and laser-assisted liposuction a good surgical option due to its systematization and versatility in different mammoplasty scenarios, maintaining a coniform shape with a smaller scar and maintaining the validated results.
Keywords: Breast; Lasers; Skin; Plastic surgery; Mammoplasty.
INTRODUÇÃO
Atualmente o Brasil ocupa o segundo lugar no ranking mundial de cirurgias plásticas e o primeiro nos procedimentos não cirúrgicos, segundo a última estatística da International Society of Aesthetic Plastic Surgery (ISAPS), em 2019. No último censo realizado pela Sociedade Brasileira de Cirurgia Plástica (SBCP) de 20181, verificamos que os procedimentos mais realizados são o aumento de mama em primeiro lugar, representando 18,8% das cirurgias, seguido da lipoaspiração com 16,1%, dermolipectomia abdominal com 15,9%, mastopexia com 11,3% e redução de mamas com 9,9% dos procedimentos; equiparando com a referência da estatística a nível mundial.
A mamoplastia é um procedimento estético e funcional tendo como objetivo recolocar o complexo areolopapilar, reduzir o tamanho das mamas e melhorar sua forma com o mínimo de cicatriz. Entretanto, até o momento, não há consenso quanto a uma técnica ideal2-5, justificando a diversidade de técnicas descritas.
As pacientes que procuram uma mamoplastia fazem com o objetivo de aliviar o desconforto físico e emocional segundo Sabino Neto et al. (2008)6. Na escolha da técnica para uma bem-sucedida cirurgia mamária, temos que refletir entre formato e a cicatriz final3-5 e levar em consideração vários pontos importantes na avaliação: o tipo de mama, forma, tamanho e grau de ptose. Decidir o tipo do pedículo areolopapilar (superior, inferior, lateral, medial ou central), na ressecção glandular (medial, lateral, superior, inferior ou periférica). Analisar a cicatriz final seja “T” invertido, periareolar, vertical ou L5. Pensar nos tratamentos combinados com ou sem inclusão de próteses, lipotransferência ou uso de laser. Assim como cogitar os cuidados na pele e cicatriz (drug delivery).
Instrumentos que avaliam a satisfação e a qualidade de vida das pacientes, são cada vez mais utilizadas nas cirurgias de mama, tanto estética quanto reconstrutivas. As medidas PRO (patient reported outcomes) oferecem a possibilidade de quantificar objetivamente os resultados desde o ponto de vista da paciente. Breast-Q®, é um instrumento PRO desenhado, um questionário considerado uma ferramenta internacionalmente conhecida e desenvolvida para avaliação dos resultados em cirurgias mamárias, especificamente para medir a qualidade de vida e satisfação das pacientes submetidas a esta cirurgia7,8.
Spear et al. (2004)4 referem que após análise de 6 anos na sua prática, seus índices demonstraram revisões pós-cirúrgicas em 54% das pacientes, por várias razões, sendo a mais comum, o desejo de mamas mais elevadas.
A lipoaspiração é o segundo procedimento mais realizado no mundo, a lipoescultura que remodela áreas específicas do corpo removendo o excesso e muitas vezes recolocando a gordura em áreas de depressão ou devolvendo a convexidade de uma região. O objetivo da lipoaspiração consiste em deixar o corpo harmônico (côncavo e convexo), seguindo às vezes a musculatura ou eliminando triângulos de sombra (acúmulos) e deixando a luz (convexidade).
Nas três últimas décadas novas tecnologias como ultrassom e laser foram desenvolvidas na tentativa de melhorar a lipoaspiração. Utilizadas com o intuito de aumentar a eficácia, segurança e diminuir o tempo do procedimento, beneficiando paciente e cirurgião, sem deixar de lado o resultado do contorno.
Na literatura a lipoaspiração assistida por laser (LAL) foi descrita pela primeira vez por Dressed (1990) apud Apfelberg et al. (1994)9. Pouco tempo depois Apfelberg et al. (1994, 1996)9,10 relataram o uso de uma fonte de luz de 1.064nm durante a lipoaspiração em 51 pacientes.
A energia fototérmica LAL derrete a gordura11, tornando este procedimento ideal para alguns casos tecnicamente difíceis, como as áreas fibrosas em mamas, abdômen, dorso, flancos masculinos10 e em revisões cirúrgicas, onde o tecido é de difícil acesso ou apresentam irregularidades12,13.
Em comparação com a lipoaspiração tradicional (LT), a LAL pode diminuir a dor pós-operatória assim como edema e hematomas14-18 dada a trombose dos vasos sanguíneos e o fechamento dos canais linfáticos induzido pelo laser18. Existem diversos estudos que demonstram o uso da LAL, sendo descritos bons resultados estéticos com uma importante retração da pele, menor perda de sangue, diminuição da fadiga do médico, justificado pela fácil emulsificação da gordura, que permite uma extração rápida, eficiente e em menos tempo13,18.
Outros estudos afirmam produção importante de colágeno estimulada pelo aquecimento da derme profunda e dos septos conjuntivos dos tecidos subcutâneos, induzindo a desnaturação do colágeno (neo-síntese) e a produção de proteínas, seguida de proliferação vascular19,20.
Jecan et al. (2015)20 sugere potenciais vantagens da LAL frente a LT, com a preservação de terminações nervosas e melhor coagulação dos vasos sanguíneos com menor perda sanguínea e equimoses leves.
O colágeno modificado por coagulação observado na microscopia, poderia ser a explicação do grande benefício estético na retração da pele, aumentando o tônus e sua textura, com considerável melhora da flacidez16,21,22. Sendo esta a indicação clínica específica que torna a LAL uma escolha superior frente a LT14,22. LAL pode ser considerada também como complemento e, por alguns colegas, substituto da lipoaspiração tradicional15. Em relação à curva de aprendizagem é indiscutível que existe maior treinamento específico com a LAL quando comparada à LT15. Wolfenson et al. (2015)23 descreveram as várias regiões que podem ser tratadas com (LAL): flancos (31,5%), face/submental (28%), abdome (19,5%), mamas (masculinas) (14%) e outras regiões (7%).
Na literatura a técnica de LAL também tem sido utilizada no tratamento de ginecomastia24, num estudo realizado por Kwang et al. (2015)24, 13 pacientes com ginecomastia foram submetidos à LAL. Antes do procedimento as medidas da circunferência de tórax foram registradas e a espessura das mamas controladas com imagens de TC. Doze semanas após, os pacientes foram novamente revisados por meio das mesmas medidas e tanto a circunferência média do tórax, quanto a espessura das mamas, diminuíram significativamente24. Este tipo de estudo abriu o leque das indicações da LAL, em distintas regiões do corpo, e entre elas a mamária, não somente para tratamento de ginecomastia, mas também como procedimento coadjuvante em cirurgias mamárias reconstrutivas e estéticas.
LAL é baseada puramente em um efeito térmico13,17,23,25,26, as seguintes propriedades devem ser consideradas na determinação da eficácia da lipólise a laser: o comprimento de onda utilizado e a energia liberada17, assim como o tempo aplicado no tecido. A energia da luz laser é convertida em energia térmica, dentro do tecido adiposo, difunde-se para a derme e provavelmente para a superfície da pele, alcançando temperaturas de 48°C - 50°C para induzir a contração do colágeno e o fortalecimento do tecido cutâneo16,22. Este efeito de retração é contínuo e pode ser identificado por até 3 a 6 meses após o procedimento12,22, portanto, o monitoramento térmico contínuo é necessário, pois o dano depende diretamente da energia aplicada21,27.
Segundo Badin et al. (2005)12, no seu estudo, 3 mil joules de energia por área, resultaram em danos irreversíveis significativos em comparação a uma área tratada com energia mais baixa (1.000J). Já outras publicações, a liquefação dos adipócitos, a carbonização dos tecidos e a lesão epidérmica foram observadas com maiores configurações de energia22,27-29.
Buscando melhores resultados no tratamento das mamas e de suas recidivas, é aceitável uma junção de considerações, adaptações e novas tecnologias. A técnica de mamoplastia em “D” espelhado descrita pelos autores30,31, originalmente indicada para mastopexia primária e inclusão de implantes de silicone em mamas hipoplásicas associadas à ptose moderada à grave. Neste trabalho apresentaremos a nossa experiência de um procedimento sistemático em todas as nossas cirurgias de mama para tratamento de mastopexias primárias e secundárias sem implantes, em associação com LAL com manutenção e satisfação de resultados, e validação com questionário Breast-Q®.
OBJETIVOS
Apresentar uma técnica para mastoplastia redutora com sistematização do procedimento e uso de LAL, e manutenção de resultados validado com Breast-Q®.
MÉTODOS
Realizamos a técnica de lipomamoplastia utilizando o “D” espelhado7,8 e laser em 46 pacientes do sexo feminino, sem exclusão por raça, com faixa etária entre 20 a 66 anos, operadas pelos autores entre o período de janeiro de 2017 até março 2020. Os autores realizaram os procedimentos no Hospital Antoninho da Rocha Marmo - São José dos Campos (CEP: 005/ADM/ARM/2020). A principal queixa foi a ptose mamária. Utilizamos marcação própria determinando as áreas de decorticação, ressecção da pele, retalho medial bipartido, montagem com retalho cruzados e ressecção do excesso de retalho lateral para conseguir uma harmonização das mamas. O retalho com pedículo medial e cicatriz vertical como resultado final.
Em todas as pacientes para infiltrar e para retirar a gordura emulsificada, utilizamos a técnica de vibrolipoaspiração com o aparelho da marca vibrolipo® registrada pela Anvisa.
Desde 2015, em nossa prática, introduzimos o uso do laser da marca Deligth® com registro na Anvisa, o qual possui dois comprimentos de onda que utilizamos de acordo ao objetivo do tratamento.
O laser em 915nm (para lipólise) tem seletividade nos adipócitos, fazendo com que o calor convertido seja absorvido pela gordura, causando sua emulsificação e posterior excreção pelo organismo.
O laser em 980nm (para retração de pele), a seletividade se dá pela água, cujo aquecimento intenso provoca a retração das fibras de colágeno e elastina, estimulando sua regeneração e devolvendo ao tecido o aspecto firme e delineado, efeito chave para o tratamento da flacidez.
A infiltração deve ser feita na mesma região a ser aspirada, sendo sempre na camada subcutânea intermediária (entre a lamelar e areolar).
Todas as pacientes foram avaliadas semanalmente durante o primeiro mês, mensalmente até o sexto mês e de três em três meses até completar 1 ano pós-operatório (PO). Depois, a cada 6 meses até completar 24 meses PO. O questionário Brest-Q® foi aplicado no pré-operatório, aos 12 meses e 24 meses.
Técnica cirúrgica
1. Marcação
Técnica em “D” espelhado
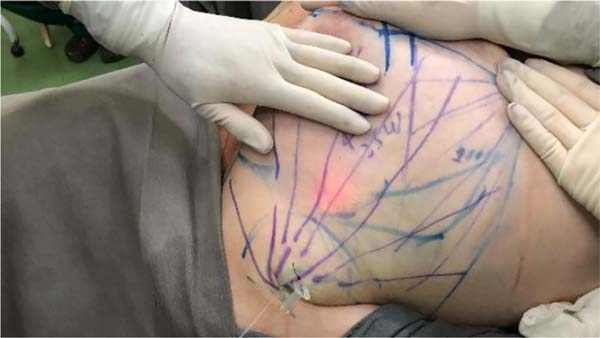
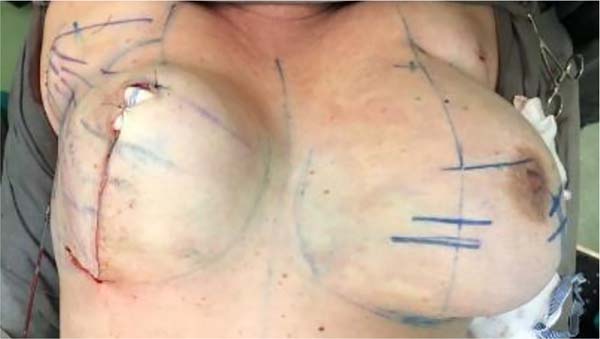
A marcação da paciente é realizada em decúbito dorsal e braços juntos ao tronco, verifica-se uma diferença do sulco mamário de até 1cm quando comparado ao sulco marcado em posição ortostática, o que na nossa experiência, se reflete em um formato mais adequado e natural no resultado final. Nesta posição, as mamas assumem naturalmente um ajuste espacial simétrico, facilmente visualizado no posicionamento da placa areolopapilar (PAP), anulando as assimetrias visíveis na posição ortostática, justificadas pela ação do binômio volume e gravidade, o que facilita a marcação, resultando em mamas naturalmente simétricas.
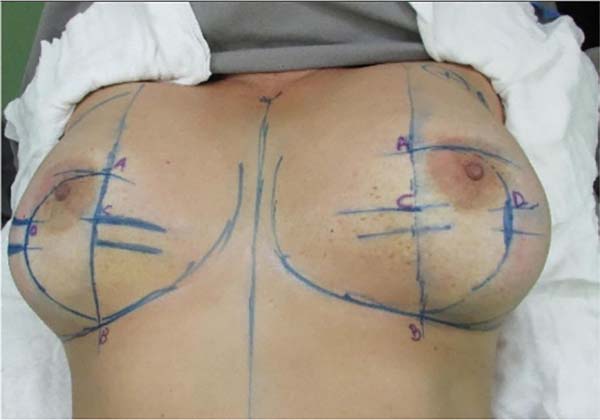
Com o paciente em decúbito dorsal, marca-se uma linha média desde a fúrcula esternal até cicatriz umbilical e o sulco submamário, formado naturalmente pelo posicionamento das mamas em decúbito (Figura 1):
PONTO A: Marca-se este ponto a 10cm do sulco infra mamário e a 9cm da linha meio esternal, no lugar da intersecção destas linhas denominamos o ponto A.
PONTO B: Considerando o sulco submamário naturalmente formado no decúbito, marca-se o ponto B, a uma distância de 10cm desde a linha meio esternal.
A união do ponto A e B determina a parte reta do desenho do “D”.
PONTO C: O ponto C marca-se a 3cm do ponto A na linha reta que une A com B.
PONTO D: Com manobra bidigital em bloco, marca-se o ponto D correspondente ao ponto máximo da ressecção da pele.
DESENHO do “D”: O fechamento em “D” espelhado se dá pela junção em linha reta dos pontos A e B, e um arco lateralmente, desde o ponto A ao ponto B, passando por D, incluindo superiormente a aréola, onde quer que a mesma se encontre e respeitando o limite do ponto D para a continuação inferior do arco.
A junção dos pontos C e D ao final da cirurgia, coincidirá com a localização do bordo inferior do novo posicionamento da aréola e início da cicatriz vertical final, que se dará a cerca de 6 a 7cm de comprimento até o sulco inframamário, sendo o ponto B o final da cicatriz vertical, o que proporciona cicatrizes verticais paralelas simétricas devido a diferença de 1cm na marcação entre os pontos A e B (Figura 1).
A marcação do “D” em espelho do outro lado mamário é feita da mesma maneira. Sendo o arco do “D” diferente na maioria dos casos, dependendo da assimetria das mamas.
Marcação técnica Lipoaspiração Assistida por Laser (LAL)
Dividimos a mama em 4 quadrantes e marcamos o excesso de gordura no prolongamento mamário (linha axilar anterior até linha axilar posterior), incluindo a região axilar (Figura 2).
2. Infiltração utilizada
Infiltramos com o vibrolipo com cânula de Klein 4mm, sempre recomendamos que esteja úmida à solução de 1.000ml de soro fisiológico + 4 ampolas de adrenalina (1:250.000).
3. LAL
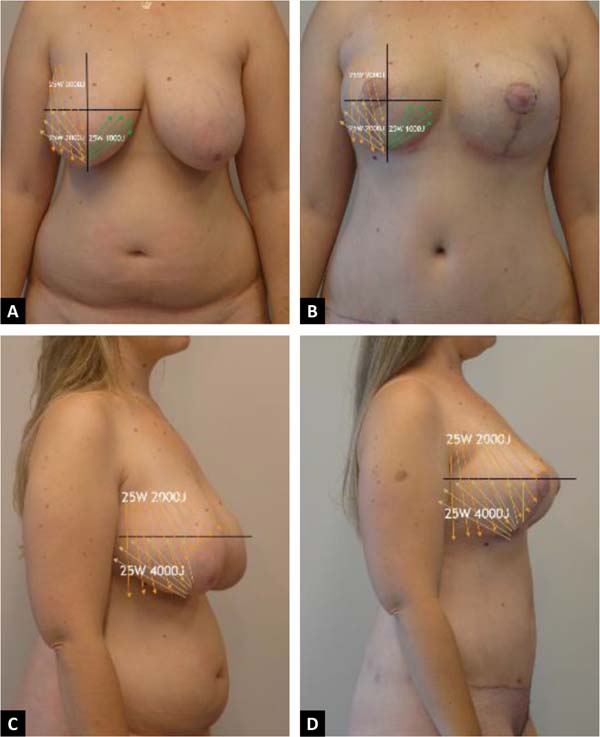
Importante enfatizar que nunca aspiramos o quadrante superior interno. Aplicamos lipolaser nos quadrantes superior e inferior externo e inferior interno (Tabelas 1 to 2), já o vibrolipo é realizado nos quadrantes superior e inferior externo, respeitando o inferior interno.
| Região | Potência |
|---|---|
| Quadrante superior externo | 2000J |
| Inferior externo | 1000J |
| Inferior interno | 1000J |
| Prolongamento mamário | 1000J |
| Energia total utilizada 915nm 25W de potência | 5000J |
| Região | Potência |
|---|---|
| Quadrante superior externo + inferior externo | 3000J |
| Inferior interno | 500J |
| Prolongamento mamário | 1000J |
| Energia total utilizada 980nm 25W de potência | 4500J |
Passos do procedimento e cuidados
a. Utilizamos protetores para a pele.
b. Sempre deve-se introduzir a fibra no tecido gorduroso no plano intermediário, tunelizando o tecido (Figura 3). Se a fibra estiver superficial corre o risco de queimadura, e se for muito profundo, além de perder o plano, pode ter o risco de atingir órgãos. Em mãos inexperientes é muito fácil transfixar a fáscia ou se for na região torácica, a pleura.
c. Seguir sempre a luz da fibra (Figura 3). Quando a luz é pouco visível significa que está em plano profundo, se for muito forte indica estar em plano superficial.
d. A fibra sempre deverá estar paralela ao tecido cutâneo.
e. A infiltração precisa ser úmida, não aconselhamos tumescente, pois poderia perder o resultado da retração da pele.
f. Plano de infiltração: infiltrar no plano intermediário, que é o mesmo plano no qual aplicamos a LAL.
g. A qualquer sinal de alteração vascular do tecido, tomar as seguintes medidas: utilizamos compressas úmidas e aplicamos creme com flavonoides na região afetada, auxiliando o fluxo do tecido (linfa cream® com registro na Anvisa), melhorando o edema, dor e manchas hipercrômicas, no caso de ocorrer hematomas por acúmulo de hemossiderina. Prescrevemos também para uso domiciliar. Utilizamos este produto em todos os nossos procedimentos cirúrgicos no pós-operatório imediato (curativo).
4. Técnica em “D”: procedimento
Manobra de Schwartzman:
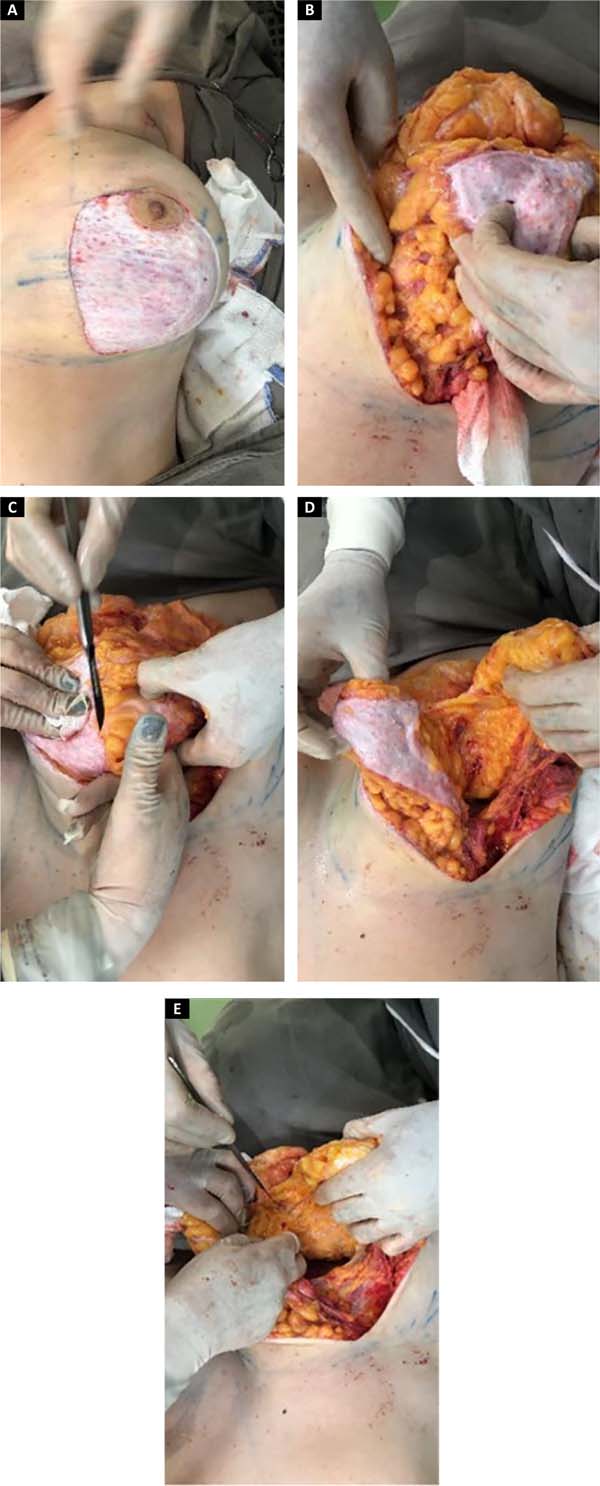
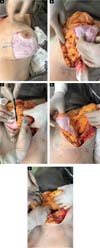
Inicia-se a cirurgia com marcação da aréola com areolótomo de 4cm, seguida de decorticação da pele sobre o tecido, na extensão da marcação do “D” (Figura 4A).
Confecção do retalho p. medial:
Marca-se o retalho medial com 5cm de base e pelo menos 1cm ao redor da aréola. Descola-se o tecido mantendo uma espessura de +2cm desde o bordo lateral, até a base do retalho (Figura 4B).
Retalhos bipartidos:
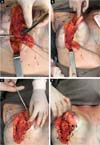
Inicia-se com a demarcação do “D” até o subcutâneo e posterior descolamento da pele com retalho dermogorduroso de aproximadamente 2cm, seguindo um plano abaixo do lipolaser e rente ao parênquima mamário até a linha axilar anterior e medialmente até a linha paraesternal. Continuamos com a confecção de loja subglandular preservando a implantação do parênquima no ponto B e seguindo a linha AB até o segundo arco costal superiormente, evitando descolamento amplo e realizando assim apenas um túnel central, mantendo a implantação medial da mama. Após a liberação glandular iniciamos a confecção de retalhos bipartidos, usamos o arco do “D” para definir o início da dissecção perpendicular até a fáscia muscular, preservando assim o arco do “D” e decorticado no retalho medial (Figuras 4C, D e E).
Montagem:
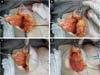
O retalho medial é dobrado sobre si mesmo, súpero medialmente. Mantendo a inserção do parênquima no ponto B (Figuras 5A,5B e 5C). O retalho lateral é tracionado ínfero medialmente, em direção ao apêndice xifoide (Figura 5D). Todo o parênquima que ultrapassar a linha AB é ressecado, seguimos com a ressecção inferolateral criando assim o novo sulco inframamário.
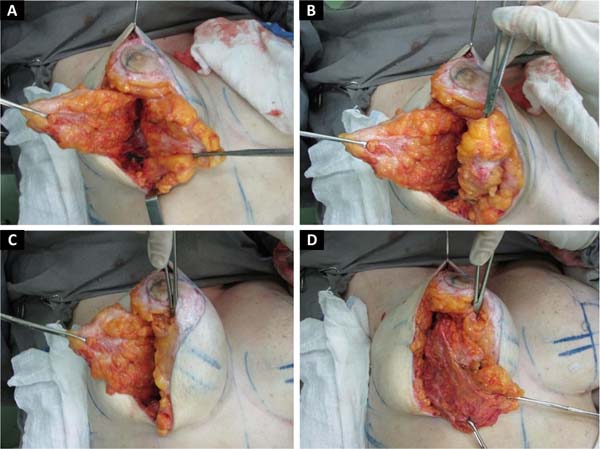
O retalho medial será igual nos dois lados e o lateral variará à ressecção, dependendo da assimetria mamária prévia; ressecado em faixas (Figuras 6A to 6B).
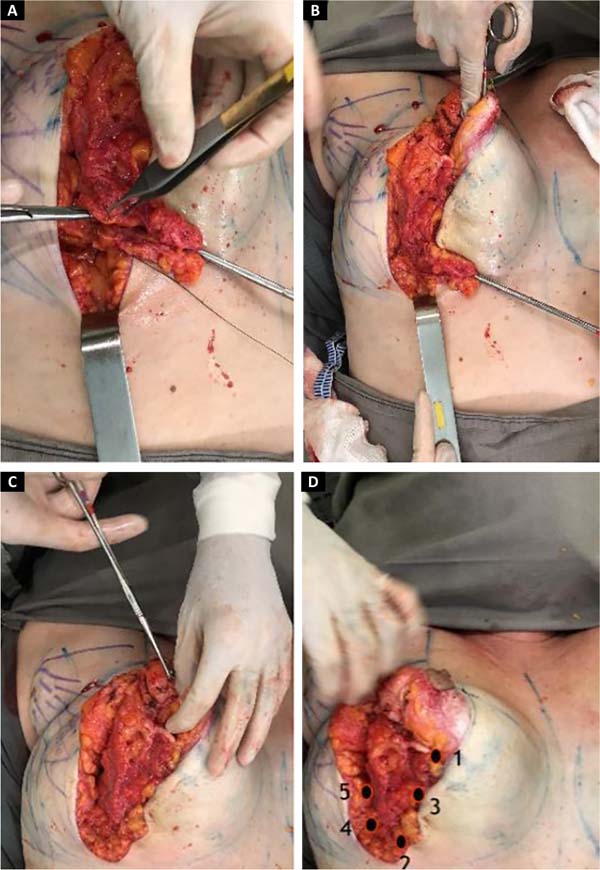
Suturas com 5 pontos de fixação:
A sutura do parênquima mamário é realizada com fio mononylon 2.0, juntando os pontos com tração inferomedial da porção lateral para medialização do mesmo:
Primeiro ponto: aproximando os pilares medial e lateral na união dos pontos CD, (início da coluna);
Segundo ponto: mantendo a tração medial, unindo parênquima com fáscia do m. serrátil ao nível do ponto B coincidindo com o início do sulco inframamário (final da coluna);
Terceiro ponto: realizado no meio da linha AB entre o primeiro e o segundo ponto, usado para sustentação lateral da coluna;
Quarto e quinto pontos: fixando o parênquima lateral com a fáscia muscular, definindo o final do novo sulco infra mamário (Figura 6).
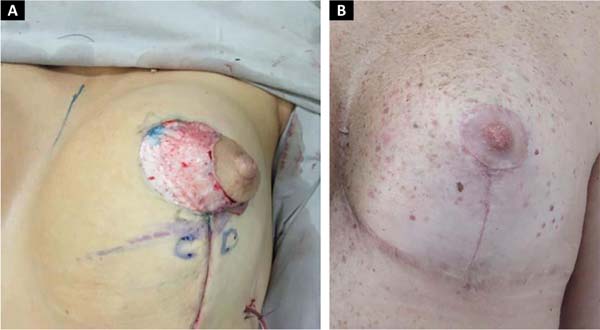
Após a fixação, continua-se o fechamento por planos, parênquima superficial mononylon 3.0, subcutâneo mononylon 4.0 incolor e, finalmente, intradérmico com monocryl 4.0 (Figura 7).
Marcação das aréolas:
A junção dos pontos C e D coincidirá com a localização do bordo inferior do novo posicionamento da aréola e início da cicatriz vertical (Figura 8).
Sutura de aréolas em dois planos, subcutâneo com mononylon 4-0 incolor e intradérmica com monocryl 4.0.
RESULTADOS
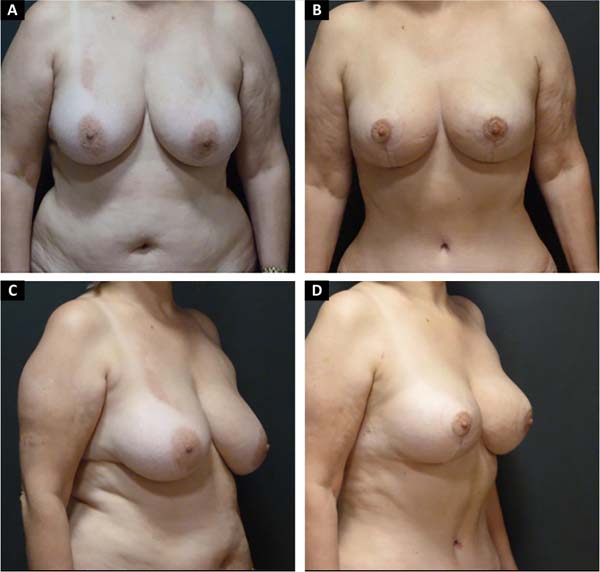
Não foi necessária revisão cirúrgica em nenhum dos casos apresentados. Não houve ocorrência de infecção pós-cirúrgica ou necrose da placa areolopapilar, bem como da cicatriz.
Houveram 5 casos de epidermólise da placa areolopapilar, tratados com sucesso com flavonoides e castanha da índia (linfa cream - Claremom), sem sequelas.
A ressecção média do parênquima foi de 477,1g variando de 80 a 1.100g.
A quantidade de lipoaspiração (LAL) foi em média 438,6ml entre 150 a 790ml.
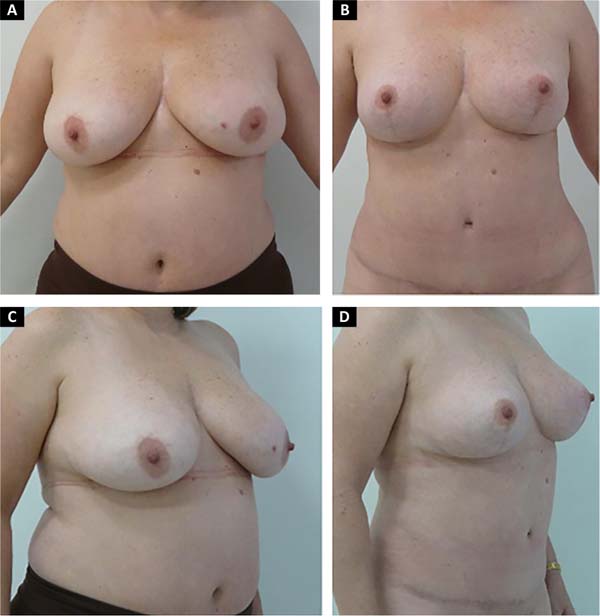
O comprimento da cicatriz vertical se mostrou estável em média de 6,7cm (entre 6.1-7,5) após 2 anos (Figura 9).
Os resultados com esta técnica foram considerados satisfatórios validados com o questionário Breast-Q® módulo redução/mastopexia (pré e pós-operatório), as porcentagens de avaliação foram descritas na Tabela 3.
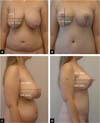
Atualmente, a combinação com laser é utilizada em todos os nossos procedimentos de mama, assim como também para tratamento corporal (abdome, glúteo, braços, coxas e face/submento). Sua combinação nos trouxe maior benefício no tempo cirúrgico e em nossos resultados (Figuras 2, 10 e 11).
| Módulo pós-operatório | Muito satisfeito | 88% |
|---|---|---|
| Resultado da sua cirurgia | Concordo totalmente | 72% |
| Como se sente depois da cirurgia | Todo o tempo | 82% |
| Com que frequência se sente | A maioria do tempo | 83% |
| Últimas 2 semanas | Em nenhum momento | 96% |
| Informações obtidas do seu cirurgião | Muito satisfeito | 74% |
| Satisfação | Muito satisfeito | 86% |
| Sobre seu cirurgião plástico | Concordo completamente | 73% |
| Sobre a equipe médica | Concordo completamente | 92% |
| Profissionais do consultório | Concordo completamente | 92% |
DISCUSSÃO
A técnica em “D” espelhado tem sido utilizada há 15 anos, mostrando benefícios, como diminuição da tensão da placa areolopapilar (PAP) e, principalmente, cicatrizes verticais paralelas7,8. Com associação da lipoaspiração com laser desde 2015, com melhora na definição do sulco inframamário e diminuição das alterações das mamas.
Seus resultados estéticos com cicatrizes menores independentemente do tamanho da mama com média de cicatriz vertical final 6.7cm após 2 anos de seguimento e com diminuição das recidivas de ptose mamaria fortalecem o descrito na literatura.
O grau de satisfação das pacientes foi um benefício importante para o avanço da técnica, especialmente no que diz respeito à harmonia, retração homogênea da pele e melhor contorno mamário. A manutenção dos resultados foi mais duradoura quando comparados aos resultados obtidos com outras técnicas de cicatriz vertical antes realizadas em nosso serviço, com grau satisfação de muito satisfeito, que representa 86% no questionário aplicado (Breast-Q®).
Estatisticamente as cirurgias combinadas apresentam maiores complicações em relação às cirurgias isoladas, sendo uma controvérsia entre os autores. Com a técnica em “D” espelhado encontramos uma redução significativa das complicações, especialmente à revisão cirúrgica, quando comparado aos 54% encontrados na literatura4, fator importante que favoreceu na evolução, manutenção e indicação da técnica.
A quantidade de energia aplicada de maneira errada num mesmo lugar, pode produzir danos diretos no tecido gorduroso e cutâneo. Na nossa experiência recomendamos não aplicar mais de 4000J por região. A má indicação clínica de energia (LAL) nas diferentes regiões, assim como a não experiência e aprendizado do cirurgião na execução do laser, poderia trazer complicações sérias, que podem ser prevenidas. E, também é importante uma boa avaliação do tecido gorduroso, seu diâmetro, assim como a qualidade e tipo de pele da região a ser tratada.
CONCLUSÃO
A técnica em “D” espelhado mostrou-se uma boa opção cirúrgica, pela versatilidade em diferentes cenários de mamoplastia.
A facilidade na sua execução aumentou suas indicações, sendo atualmente para todos os tipos de ptose mamária, mamoplastia primária ou secundária, com ou sem implantes.
A combinação da técnica em “D” espelhado com a lipoaspiração assistida por laser, é um procedimento que a cada dia é considerado como rotina no nosso planejamento cirúrgico. Resultando em significativa retração homogênea da pele, favorecendo na forma cônica da mama e manutenção dos resultados validados.
REFERÊNCIAS
1. Sociedade Brasileira de Cirurgia Plástica (SBCP). Censo 2018 - Análise comparativa das pesquisas 2014, 2016 e 2018 [Internet]. São Paulo: SBCP; 2018. Disponível em: http://www2.cirurgiaplastica.org.br/wp-content/uploads/2019/08/Apresentac%CC%A7a%CC%83o-Censo-2018_V3.pdf
2. Souza Pinto EB, Erazo I, Muniz AC, Prado Filho FS, Alves MA, Salazar GH. Breast reduction: shortening scars with liposuction. Aesthetic Plast Surg. 1996 Nov/Dez;20(6):481-8.
3. Spear SL. Augmentation/mastopexy: surgeon, beware. Plast Reconstr Surg. 2006;118(Supl 7):133S-5S.
4. Spear SL, Pelletiere CV, Menon N. One-stage augmentation combined with mastopexy: aesthetic results and patient satisfaction. Aesthetic Plast Surg. 2004 Set/Out;28(5):259-67.
5. Cárdenas-Camarena L, Ramírez-Macías R. Augmentation/mastopexy: how to select and perform the proper technique. Aesthetic Plast Surg. 2006 Jan/Fev;30(1):21-33.
6. Sabino Neto M, Demattê MF, Freire MAMS, Garcia EB, Quaresma M, Ferreira LM. Self-esteem and functional capacity outcomes following reduction mammaplasty. Aesthet Surg J. 2008;28(4):417-20.
7. Sbalchiero JC, Cordanto-Nopoulos FR, Silva CHD, Caiado Neto BR, Derchain S. Tradução do questionário Breast-Q para a língua portuguesa e sua aplicação em mulheres com câncer de mama. Rev Bras Cir Plást. 2013;28(4):549-52.
8. Andrade AC. Breast-Q® na avaliação de resultados da mamoplastia redutora [dissertação]. São Paulo (SP): Universidade Federal de São Paulo (USP) - Escola Paulista de Medicina; 2015.
9. Apfelberg DB, Rosenthal S, Hunstad JP, Achauer B, Fodor PB. Progress report on multicenter study of laser-assisted liposuction. Aesthetic Plast Surg. 1994;18(3):259-64.
10. Apfelberg DB. Results of multicenter study of laser-assisted liposuction. Clin Plast Surg. 1996 Out;23(4):713-9.
11. Katz B, McBean J. Laser-assisted lipolysis: a report on complications. J Cosmet Laser Ther. 2008 Dez;10(4):231-3.
12. Badin AZED, Gondek LBE, Garcia MJ, Garcia MJ, Valle LC, Flizikowski FBZ, et al. Analysis of laser lipolysis effects on human tissue samples obtained from liposuction. Aesthetic Plast Surg. 2005;29:281-6.
13. Goldman A. Submental Nd:YAG laser-assisted liposuction. Lasers Surg Med. 2006 Mar;38(3):181-4.
14. Goldman A, Gotkin RH. Laser-assisted liposuction. Clin Plast Surg. 2009 Abr;36(2):241-53.
15. Badin AZD, Moraes LM, Gondek L, Chiaratti MG, Canta L. Laser lipolysis: flaccidity under control. Aesthetic Plast Surg. 2002 Set/Out;26(5):335-9.
16. Parlette EC, Kaminer ME. Laser-assisted liposuction: here’s the skinny. Semin Cutan Med Surg. 2008 Dez;27(4):259-63.
17. Sun Y, Wu SF, Yan S, Shi HY, Chen D, Chen Y. Laser lipolysis used to treat localized adiposis: a preliminary report on experience with Asian patients. Aesthetic Plast Surg. 2009 Set;33(5):701-5.
18. Reynaud JP, Skibinski M, Wassmer B, Rochon P, Mordon S. Lipolysis using a 980nm diode laser: a retrospective analysis of 534 procedures. Aesthetic Plast Surg. 2009 Jan;33(1):28-36.
19. Rocha RP, Pinto EBS, Saldanha OR, Rocha ELP, Missel J. Estudo histológico da derme humana de interesse para a lipoaspiração. Rev Bras Cir Plást. 2005;20(1):17-21.
20. Jecan CR, Hernic AD, Tianu EC, Florescu IP, Lascar I. Histological differences between laser-assisted and suction-as- sisted lipoplasty aspirates—a comparative study. Rom J Morphol Embryol. 2015;56(Supl 2):S797-S801.
21. Kim KH, Geronemus RG. Laser lipolysis using a novel 1064 nm Nd:YAG laser. Dermatol Surg. 2006 Fev;32(2):241-8.
22. DiBernardo BE, Reyes J, Chen B. Evaluation of tissue termal effects from 1064;1320-n laser assisted lipolysis and its clinical implications. J Cosmet Laser Ther 2009;11(2):62-9.
23. Wolfenson M, Hochman B, Ferreira LM. Laser lipolysis: skin tightening in lipoplasty using a diode laser. Plast Reconstr Surg. 2015 Mai;135:1369-77.
24. Yoo KW, Bae JM, Won CY, Chung YS, Goo B, Rho YK, et al. Laser-assisted liposuction using the novel 1,444-nm Nd:YAG laser for the treatment of gynecomastia: a pilot study. Dermatology. 2015;231(3):224-30. DOI: https://doi.org/10.1159/000430494:2015
25. Mordon S, Blanchemaison PH. Histologic evaluation of interstitial lipolysis comparing a 1064, 1320 and 2100 nm laser in an ex vivo model. Lasers Surg Med. 2008 Out;40(8):519.
26. Reszko AE, Magro CM, Diktaban T, Sadick NS. Histological comparison of 1064 nm Nd:YAG and 1320 nm Nd:YAG laser lipolysis using an ex vivo model. J Drugs Dermatol. 2009 Abr;8(4):377-82.
27. Mordon S, Eymard-Maurin AF, Wassmer B, Ringot J. Histologic evaluation of laser lipolysis: pulsed 1064-nm Nd:YAG laser versus CW 980-nm diode laser. Aesthetic Surg J. 2007;27(3):263-8.
28. Khoury JG, Saluja R, Keel D, Detwiler S, Goldman MP. Histologic evaluation of interstitial lipolysis comparing a 1064, 1320, and 2100 nm laser in an ex vivo model. Lasers Surg Med. 2008 Ago;40(6):402-6.
29. Ichikawa K, Miyasaka M, Tanaka R, Tanino R, Mizukami K, Wakaki M. Histologic evaluation of the pulsed Nd:YAG laser for laser lipolysis. Lasers Surg Med. 2005 Jan;36(1):43-6.
30. Sanchéz J, Carvalho AC, Erazo P. Mastoplasty with prosthesis: the mirror D technique. Rev Bras Cir Plást. 2008;23(3):200-6.
31. López JCS, Erazo P. Secondary mastopexy with exchange of prosthesis: mirror “D” technique. Rev Bras Cir Plást. 2018;33(3):324-32.
1. Clínica Juan Sánchez, São
José dos Campos, SP, Brasil.
2. Clínica Cirurgia Plástica Dra.
Patricia J. Erazo, Santos, SP, Brasil.
JCS Análise e/ou interpretação dos dados, Aprovação final do manuscrito, Coleta de Dados, Concepção e desenho do estudo, Gerenciamento de Recursos, Gerenciamento do Projeto, Investigação, Metodologia, Realização das operações e/ou experimentos, Redação - Preparação do original, Redação - Revisão e Edição, Supervisão, Validação, Visualização.
PJE Análise e/ou interpretação dos dados, Análise estatística, Aprovação final do manuscrito, Coleta de Dados, Concepção e desenho do estudo, Gerenciamento do Projeto, Investigação, Metodologia, Realização das operações e/ou experimentos, Redação - Preparação do original, Redação - Revisão e Edição, Supervisão.
PSLZ Análise estatística, Coleta de Dados, Gerenciamento do Projeto, Investigação.
Autor correspondente: Patricia Jacqueline Erazo, Rua Santa Clara nº 1035, Vila adyana, São José dos Campos, SP, Brasil, CEP 12243 630, E-mail: p.erazo@uol.com.br
Artigo submetido: 22/04/2020.
Artigo aceito: 14/07/2021.
Conflitos de interesse: não há.
Instituição: Hospital Antoninho da Rocha Marmo, São José dos Campos, SP, Brasil.









 Read in Portuguese
Read in Portuguese
 Read in English
Read in English
 PDF PT
PDF PT
 Print
Print
 Send this article by email
Send this article by email
 How to Cite
How to Cite
 Mendeley
Mendeley
 Pocket
Pocket
 Twitter
Twitter