

Original Article - Year 2021 - Volume 36 -
Mastectomia masculinizadora para redesignação de gênero de transexuais masculinos
Masculinizing mastectomy for male transsexual's gender reassignment
RESUMO
Introdução: A mastectomia masculinizadora é geralmente o primeiro, o mais importante e muitas vezes o único procedimento cirúrgico na readequação de gênero em transexuais masculinos. O objetivo é descrever e sistematizar os passos da técnica utilizada pelo autor da mastectomia com dupla incisão associado ao enxerto livre de complexo areolopapilar.
Métodos: Revisão retrospectiva de 26 pacientes submetidos a mastectomias masculinizadoras (total de 52 mamas), realizadas pela técnica utilizada pelo autor, entre novembro de 2013 e janeiro de 2018.
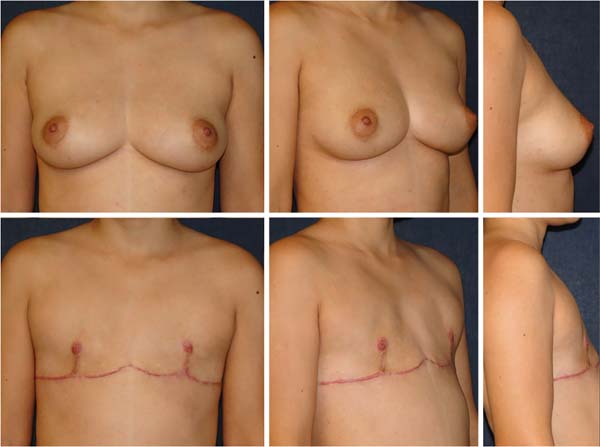
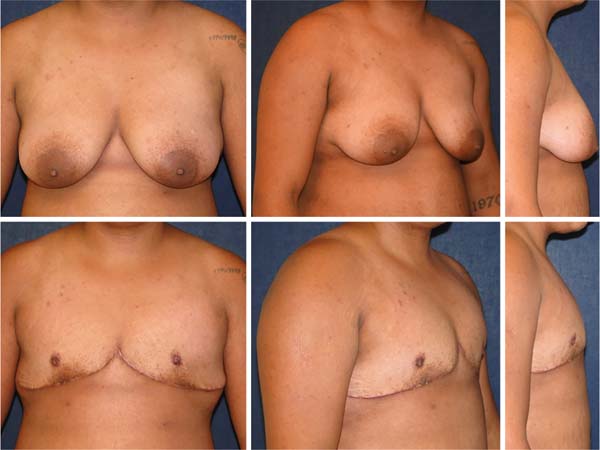
Resultados: 84,6% dos pacientes sofreram a cirurgia com cicatriz final horizontal no sulco inframamário e 15,4% evoluíram com cicatriz final em “T” invertido. A taxa de complicações maiores foi de 3,8%. Houve uma reoperação (3,8%) no período de acompanhamento. O peso médio das mamas foi de 1.136 gramas, a idade média de 27 anos e 9 meses, índice de massa corporal médio de 26,6kg/m2 e 73% dos pacientes receberam terapia com hormônio masculino previamente à cirurgia.
Conclusão: A mastectomia masculinizadora é um procedimento seguro, com boa reprodutibilidade e traz resultados estéticos satisfatórios.
Palavras-chave: Mamoplastia; Transexualismo; Cirurgia de readequação sexual; Mastectomia subcutânea; Ginecomastia.
ABSTRACT
Introduction: Masculinizing mastectomy is generally the first, most important and often the only surgical procedure for gender reassignment in male transsexuals. The objective is to describe and systematize the steps of the technique used by the author of the double-incision mastectomy associated with a free graft from the nipple-areola complex.
Methods: Retrospective review of 26 patients who underwent masculinizing mastectomies (total of 52 breasts), performed using the technique used by the author, between November 2013 and January 2018.
Results: 84.6% of patients had surgery with a final horizontal scar in the inframammary fold, and 15.4% evolved with a final inverted “T” scar. The rate of major complications was 3.8%. There was one reoperation (3.8%) in the follow-up period. Mean breast weight was 1,136 grams, mean age was 27 years and nine months, mean body mass index was 26.6 kg/m2, and 73% of patients received male hormone therapy before surgery.
Conclusion: Mastectomy is a safe procedure, with good reproducibility and brings satisfactory aesthetic results.
Keywords: Mammoplasty; Transsexualism; Sex reassignment surgery; Subcutaneous mastectomy; Gynecomastia.
INTRODUÇÃO
As mamas são provavelmente o maior símbolo de feminilidade na raça humana e causam um grande desconforto ao convívio social dos transexuais masculinos, os quais nasceram no gênero feminino e se identificam como do gênero oposto, o que convencionamos diagnosticar como disforia1,2. A incidência de transexualismo varia muito conforme as fontes, a maioria variando entre 0,5% e 1,5%1,3.
Com a divulgação de informações entre os próprios pacientes através da internet e mídias sociais, passou a haver uma maior conscientização sobre o tema, bem como a procura de psicoterapia, hormonioterapia e tratamentos cirúrgicos, realizados por diversos profissionais para orientação social e psicológica masculinização dos caracteres sexuais primários e secundários: cirurgiões plásticos, dermatologistas, endocrinologistas, ginecologistas, urologistas, mastologistas, psicólogos, assistentes sociais, entre outros1.
Os objetivos deste procedimento cirúrgico são: remover o tecido mamário e excesso de pele, reduzir e reposicionar corretamente o CAP, tentando minimizar a perda da sensibilidade, aplainar o sulco inframamário, minimizar as cicatrizes na parede torácica e criar um contorno torácico masculino esteticamente agradável, de preferência num único tempo cirúrgico2,3.
OBJETIVOS
Este trabalho apresenta a experiência do autor com uma técnica de mastectomia masculinizadora (MM) realizada em pacientes transexuais masculinos (femininos para masculinos), chamada de dupla incisão associada ao enxerto livre de complexo areolopapilar (DIEL-CAP).
MÉTODOS
Casuística
Entre novembro de 2013 e janeiro de 2018, 26 pacientes foram submetidos a mastectomias masculinizadoras (total de 52 mamas), realizadas pela técnica proposta pelo autor, provenientes de sua clínica privada em Sorocaba/SP.
Seis meses foi o tempo mínimo de seguimento para ser incluído neste trabalho.
Procedimento operatório
O tempo de internação máximo foi de trinta horas. Todas as mastectomias masculinizadoras foram realizadas sob anestesia geral.
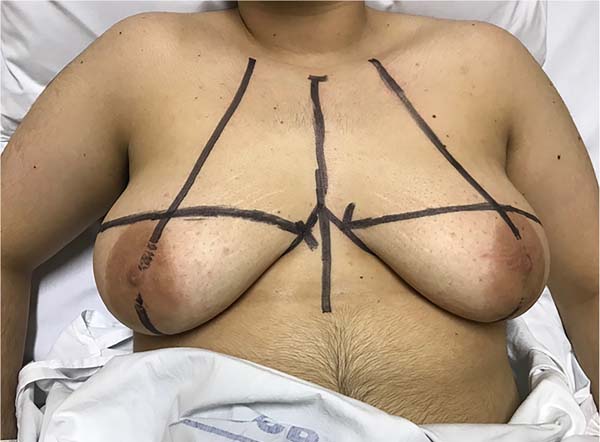
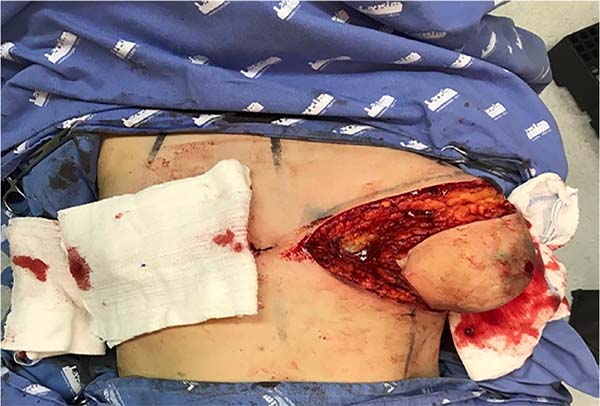
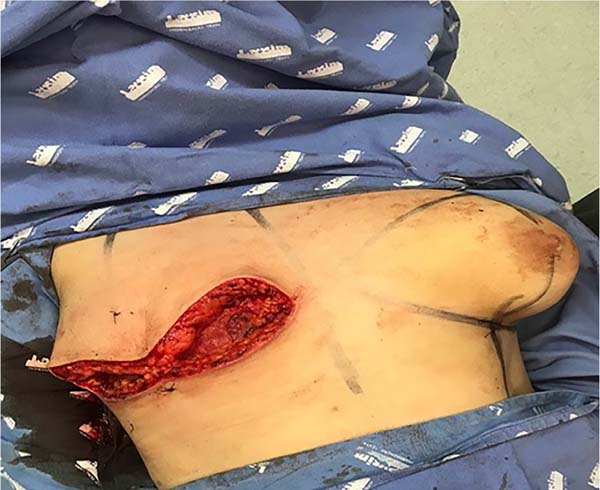
1. As marcações pré-operatórias são realizadas com o tronco do paciente em torno de sessenta graus de inclinação, iniciando com uma linha horizontal inferior ao longo do sulco inframamário (Figura 1) e a linha hemiclavicular;
2. Em seguida, a linha de incisão horizontal superior é desenhada na pele acima da aréola, avaliada através do “pinch test”. Quando a mama não tem sobra de pele suficiente para a descida completa do retalho superior, a marcação desta linha superior é realizada durante o procedimento cirúrgico, podendo eventualmente evoluir com uma cicatriz final em “T” invertido, em mamas menores e com menos flacidez;
3. O procedimento cirúrgico é realizado com o paciente em decúbito dorsal horizontal e braços abertos;
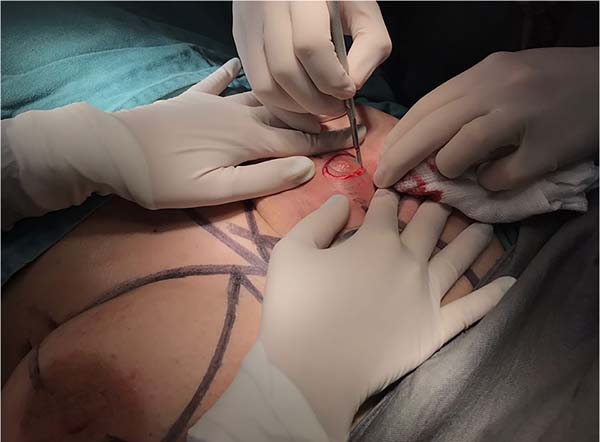
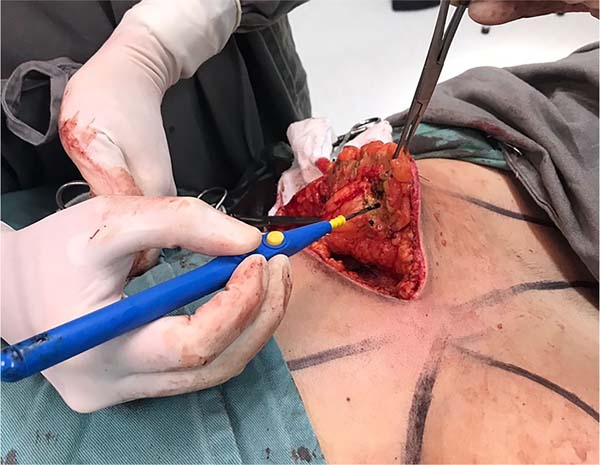
4. A operação se inicia com a coleta do enxerto de espessura total do CAP com um diâmetro de 2,5cm, da região central da aréola mamária, com lâmina de bisturi (Figura 2);
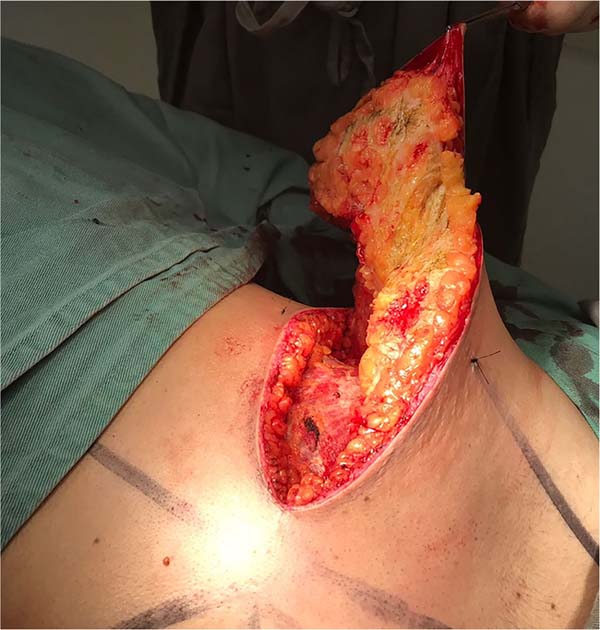
5. Inicia-se a incisão no sulco inframamário e, posteriormente, da linha superior, formando uma incisão final elíptica, cuja peça cirúrgica será retirada em monobloco (Figura 3). Quando não há sobra de pele para a descida do retalho superior, o descolamento da glândula mamária se precede à incisão superior da elipse em monobloco;
6. Após, complementa-se no sentido cranial um descolamento acima do plano muscular. Quando os tecidos mamários estiverem liberados (Figura 4), incisa-se superficialmente na transição entre os tecidos celular subcutâneo e glandular, mantendo-se a espessura cutânea final em torno de 1,5 a 2,5 cm (Figura 5), dependendo da espessura do panículo adiposo. É extremamente importante preservar a espessura adequada da gordura subcutânea durante todo o descolamento e ressecção do tecido glandular (Figura 6). Um dreno tubular a vácuo é introduzido em cada lado do hemitórax;
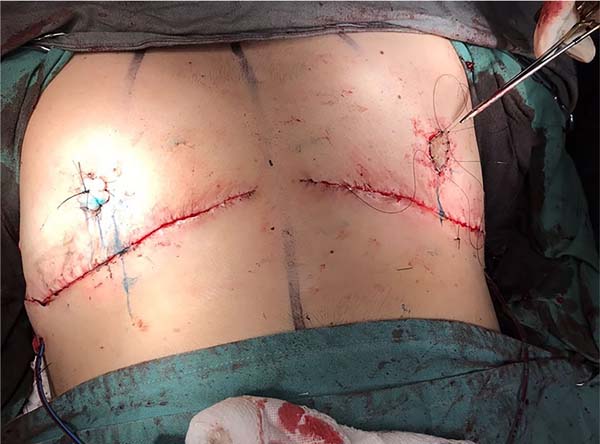
7. Os retalhos superior e inferior são suturados em três planos (Figura 7);
8. A nova posição do CAP é marcada de preferência 1,0 a 2,0 cm lateral à intersecção da linha hemiclavicular e do sulco inframamário original. A altura vertical é marcada aproximadamente 2,5cm acima da linha de sutura inframamária. Realiza-se uma decorticação na área receptora do enxerto;
9. O CAP é afinado com tesoura e a sutura é feita com doze pontos simples de mononylon, como as horas de um relógio, sendo intercalados com fios mais longos para se fixar o curativo de Brown (Figura 8);
10. Curativo de média compressão com chumaço de algodão e fita microporosa cobrem todo o tórax. Não é recomendado malha ou colete compressivo para evitar a isquemia do retalho cutâneo.
Cuidados pós-operatórios
Retorno ambulatorial é realizado entre três e sete dias após o procedimento cirúrgico, para retirada dos drenos, avaliação da cicatriz e novo curativo. Um segundo retorno se dá uma semana após o primeiro e o terceiro em torno de vinte e um dia após a cirurgia, para retirada dos pontos do enxerto do CAP. Nesse momento as atividades usuais como as domésticas e dirigir são liberadas. Após três meses atividades físicas intensas são permitidas.
RESULTADOS
A idade média dos pacientes foi de 27 anos e 9 meses (faixa etária entre 18 e 47 anos). Os pesos dos pacientes estavam entre 48 e 133kg (média de 73kg), a altura variava entre 1,59 e 1,80 metro (média de 1,66 m) e o índice de massa corporal (IMC) médio foi de 26,9 (entre 17,8 e 39,1). Dezenove pacientes (73%) tinham história de receber terapia hormonal com testosterona antes da operação. Este hormônio foi descontinuado três semanas antes da intervenção cirúrgica e retomado três semanas após, conforme Lo Russo e Innocenti (2017)2. Além disso, todo paciente foi submetido a uma avaliação psicológica que permitiu o diagnóstico de transexualismo “female to male” (FTM) e foi documentado através de um laudo psicológico, além de avaliação com endocrinologista e assistente social por período mínimo de 2 anos, que era a exigência legal vigente no período deste trabalho.
Lipoaspiração não foi associada nestes procedimentos cirúrgicos. A taxa de complicações maiores foi de 3,8%, sendo que um paciente apresentou pequena deiscência da sutura de 0,5x3,0 cm, que cicatrizou por segunda intenção. Complicações menores foram: seroma (19,2%) e hematoma (7,7%), que foram puncionados e esvaziados no consultório, sem necessidade de nova abordagem cirúrgica. Distúrbios cicatriciais foram encontrados os seguintes: queloide em 15,4%, cicatriz hipertrófica em 3,8% e brida cicatricial em 3,8%. Este paciente com brida cicatricial foi o único que sofreu nova abordagem cirúrgica (3,8%), onde foi realizado lipoenxertia na cicatriz do sulco inframamário.
Outras complicações locais não foram encontradas, tais como: grande deiscência, necrose cutânea, perda total do enxerto do CAP, infecção ou assimetrias evidentes; bem como sistêmicas: trombose venosa profunda, tromboembolismo pulmonar, embolia gordurosa ou óbito. Pequenas discromias em CAPs foram visualizados em alguns casos, comuns neste procedimento cirúrgico2, mas não houve desejo de nova abordagem cirúrgica ou tatuagem para dermopigmentação pelos mesmos.
O peso total das mamas variou entre 284 e 3.155 gramas (média de 1.136), sendo que o peso das mamas direitas variou entre 140 e 1.585 gramas (média de 557) e das esquerdas entre 144 e 1.570 gramas (média de 578). Todas as mamas foram enviadas para diagnóstico anatomopatológico, que acusaram ausência de malignidade em todas as peças cirúrgicas.
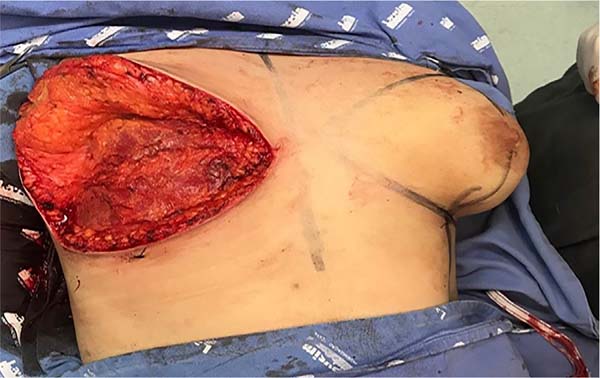
A cicatriz final evoluiu em “T” invertido em quatro casos (15,4%), em mamas de moderado volume e flacidez. Todos os procedimentos cirúrgicos foram realizados isoladamente, sem associação de outras cirurgias combinadas. Nenhuma mama havia sido operada previamente de mamoplastia redutora ou mastopexia. Nenhum paciente da casuística havia realizado a transgenitalização antes da MM, bem como ooforectomia (Figura 9-10).
DISCUSSÃO
O transexualismo masculino (ou de feminino para masculino, do inglês “female to male” - FTM) é um distúrbio de identidade (disforia) de gênero. Esses indivíduos acreditam que foram criados no corpo do gênero errado, sofrem de persistente desconforto psicológico relacionado ao seu sexo anatômico e desejam viver e ser aceitos permanentemente no papel social do gênero masculino1,2.
O tratamento da disforia de gênero consiste na combinação de diferentes abordagens como terapia hormonal, terapia cirúrgica e psicoterapia1,2. Devido ao desejo de mudar suas características sexuais anatômicas para aquelas do sexo oposto, a MM é geralmente o primeiro, o mais importante e muitas vezes o único procedimento cirúrgico na readequação de gênero em transexuais masculinos, principalmente naqueles que apresentam mamas de grandes volumes2,4,5.
Sobre as bases legais atuais das cirurgias de transexuais, a Resolução no 2.265, de 20 de setembro de 2019, do Conselho Federal de Medicina, corroborado por publicação no Diário Oficial da União dia 09/01/2020 (edição 6, seção 1, página 96), define a idade mínima de 18 anos para a as cirurgias mamárias de retribuição sexual, como a mastectomia simples bilateral (masculinizadora) e 16 anos para hormonioterapia, bem como um ano de acompanhamento psiquiátrico mínimo. No período deste trabalho a base legal era a Resolução CFM 1955/2010, que exigia 2 anos de acompanhamento prévio com endocrinologista, psicólogo e assistente social, além de liberar a hormonioterapia aos 18 anos e procedimentos cirúrgicos aos 21 anos. Os quatro pacientes deste trabalho com idades entre 18 e 21 anos foram operados com mandados judiciais prévios à cirurgia.
Um exame ultrassonográfico das mamas foi realizado para avaliar a existência de tecido glandular e excluir qualquer tumoração patológica em todos os casos. Pacientes com indicação (maiores de 40 anos sem histórico familiar e 35 anos com histórico familiar positivo para câncer de mama) fizeram mamografia como complementação diagnóstica pré-operatória. O “termo de consentimento livre e esclarecido do paciente” foi retirado de todos os indivíduos.
Comumente utilizam-se técnicas de ginecomastia6,7 ou mastectomia por doença mamária em paciente do sexo feminino, porém a mastectomia subcutânea em transexuais FTM é mais difícil do que os dois procedimentos, porque esses indivíduos têm volume mamário consideravelmente maior, maior grau de flacidez e menor elasticidade da pele8. A compressão mamária contínua com faixas elástica torna a qualidade da pele e do parênquima mamário piores4,6,8.
As primeiras técnicas cirúrgicas para MM apresentavam cicatrizes inestéticas ao longo do tórax9,10. Atualmente alguns autores como Lo Russo e Innocenti (2017)2, Agarwal et al. (2017)5 e Knox et al. (2017)11 indicam orientar a posição da cicatriz horizontal baseada na borda inferior do músculo peitoral maior, principalmente em sua porção lateral, em curva ascendente e não exatamente no sulco inframamário original, para que a mesma fique mais imperceptível.
A MM DIEL-CAP é utilizada para a maioria dos casos, em mamas de moderado a grande volume e moderada a grande ptose, pela maior parte dos autores na literatura2-6,8,12.
As mamas pequenas e com pouca flacidez cutânea não fizeram parte deste trabalho e tem indicação de técnica periareolar, como descrito por Davidson (1979)7, Colic e Colic (2000)13, McEvenue et al. (2017)3 num tempo cirúrgico ou Takayagi e Nakagawa (2006)14 em dois tempos cirúrgicos, com o intuito de minimizar a cicatriz resultante no CAP, ou transareolar conforme Hage e Bloem (1995)15.
As vantagens da técnica cirúrgica descrita neste trabalho do autor (DIEL-CAP) são a criação de um bom campo de visão para dissecção, exérese do parênquima mamário e hemostasia, permite uma redução do excesso de CAP e de pele adequadamente, além de ausência de possível abaulamento pelo excesso de volume com um pedículo de base inferior areolado. As desvantagens da técnica são cicatriz inframamária longa e deformidades na projeção e diminuição da sensibilidade das papilas mamárias2.
Os retalhos superior e inferior são ajustados para que as bordas fiquem as mais acomodadas possíveis, haja visto que o comprimento do retalho superior tende a ser maior que o inferior. Em casos onde as mamas apresentam grandes volumes pode-se conectar as linhas de sutura direita e esquerda na região mediana, formando-se a cicatriz em forma de “W”, mas isto deve ser evitado quando possível devido à possibilidade de formação de queloides na região pré-esternal.
Wolter et al. (2015)8 descreve outras técnicas cirúrgicas para tratamento, dependendo do volume mamário, resumindo a classificação prévia de Monstrey et al. (2008)4:
1) Mamas pequenas, com boa elasticidade e sem ptose: mastectomia subcutânea periareolar semicircular associada à lipoaspiração;
2) Mamas pequenas, elasticidade moderada e com ptose grau I: mastopexia concêntrica periareolar associada à lipoaspiração;
3) Mamas médias, elasticidade moderada a ruim e com ptose grau II: mamoplastia com pedículo inferior areolado;
4) Mamas grandes, elasticidade ruim e ptose grau III: MM DIEL-CAP.
A técnica no grupo 3 acima causa uma satisfação menor dos pacientes e um índice maior de irregularidades e reoperações8.
Outra opção cirúrgica para casos da classificação 3 de Wolter é a descrita por Conte et al. (2019)16, com um retalho cutâneo em ilha do CAP, mas tende a deixar a mama com potencial excesso de parênquima.
McEvenue et al. (2017)3 publicaram o trabalho com a maior casuística deste procedimento cirúrgico na literatura (679 pacientes durante 15 anos). Simplificaram a conduta cirúrgica baseado na classificação em 2 únicos grupos:
1) Mastectomia subcutânea com incisão periareolar semicircular associada à lipoaspiração em paciente com ptose grau 0 ou 1 com boa elasticidade cutânea (chamada pelo mesmo de técnica de “fechadura”, do inglês “keyhole”);
2) Mastectomia com dupla incisão associada ao enxerto livre de CAP em todas as outras mamas.
Resende (2007)17 descreve uma técnica para tratar ginecomastia que usualmente é aplicada para transexuais homens, porém a cicatriz tende a ficar perceptível e colocada fora do sulco inframamário, que é onde o contorno inferior do tórax tende a ficar com menor tensão horizontal. Monstrey et al. (2008)4 também utiliza esta técnica em alguns casos.
Detalhe importante se refere ao enxerto livre do CAP, similar à técnica de Thorek (1946)18. A área doadora do enxerto pode ser: 1 - margem da aréola; 2 - centro da aréola com a papila; ou 3 - combinação de ambas, com a papila central em torno de 0,5 a 1,0cm de diâmetro e diâmetro areolar de 2,5cm19. A preferência do autor é pela opção 2, com resultados satisfatórios. Para melhora do contorno é indicado a tatuagem para dermopigmentação após seis meses, mas nenhum paciente realizou, pois ficaram satisfeitos com o resultado, baseado na experiência subjetiva do autor, segundo relatos dos mesmos nos retornos subsequentes no consultório, embora nenhum questionário sobre satisfação tenha sido preenchido pelo paciente, como os realizados por Wolter et al. (2015)8 ou Nelson et al (2009)12, ou avaliação da qualidade do resultado avaliado por um cirurgião e paciente, como Antoszewski et al. (2012)20.
Ponto crucial deste procedimento cirúrgico é a posição horizontal final do enxerto do CAP no tórax. Normalmente a posição deste tende a ficar mais agradável quando se situa em torno de um a dois centímetros lateral à intersecção entre a linha hemiclavicular original e a cicatriz horizontal final no sulco inframamário. Desta maneira o autor deste trabalho simplifica outras técnicas de marcação baseadas na borda lateral do músculo peitoral maior, na junção de linhas corporais ou numa tabela com referência na circunferência torácica, de reprodutibilidade mais difíceis2,3,5,9. A distância vertical entre o CAP e a cicatriz final do sulco inframamário é orientada pelo autor a apresentar 2,5cm, próximas ao que Monstrey et al. (2008)4 orientam (linha hemiclavicular e 2 a 3cm acima da cicatriz horizontal).
É comum o enxerto do CAP, quando coletado em forma circular, ao longo do tempo se apresentar elíptico com maior eixo na vertical, devido às forças de tensão neste sentido do tórax. Para evitar essa complicação, Agarwal et al. (2017)5 orientam a retirar o enxerto elíptico com 1,5 por 2,5 centímetros, fixando-o com o menor diâmetro na vertical. Ao longo do tempo o mesmo tende a ficar com o formato arredondado.
Este trabalho foi baseado na casuística do autor no referido período e apresentado para a banca examinadora para Ascensão a Membro Titular da Sociedade Brasileira de Cirurgia Plástica (SBCP) no 55o Congresso Brasileiro, em Recife, em 2018. Após a publicação deste trabalho o autor publicará trabalhos futuros com a experiência subsequente nesta técnica descrita, bem como outras duas utilizadas para mamas menores: 1) periareolar para pacientes classificação graus 1 e 2 de Wolter ou grau 1 de McEvenue; 2) dupla incisão com retalho de mobilização de CAP para grau 3 de Wolter e grau 2 de McEvenue sem grande flacidez e ptose.
CONCLUSÃO
A mastectomia masculinizadora é um procedimento seguro, com boa reprodutibilidade e que traz resultados estéticos satisfatórios.
REFERÊNCIAS
1. Hage JJ, Karim RB. Ought GIDNOS get nought? Treatment options for nontranssexual gender dysphoria. Plast Reconstr Sur. 2000 Mar;105(3):1222-7.
2. Lo Russo G, Innocenti M. Masculine chest-wall contouring in FtM transgender: a personal approach. Aesthetic Plast Surg. 2017 Abr;41(2):369-74.
3. McEvenue G, Xu FZ, Cai R, McLean H. Female-to-male gender affirming top surgery: a single surgeon’s 15-year retrospective review and treatment algorithm. Aesthet Surg J. 2017 Dez;38(1):49-57.
4. Monstrey S, Selvaggi G, Ceulemans P, Van Landuyt K, Bowman C, Blondeel P, et al. Chest-wall contouring surgery in female-to-male transsexuals: a new algorithm. Plast Reconstr Surg. 2008 Mar;121(3):849-59.
5. Agarwal CA, Wall VT, Mehta ST, Donato DP, Walzer NK. Creation of an aesthetic male nipple areolar complex in female-to-male transgender chest reconstruction. Aesth Plast Surg. 2017 Dez;41(6):1305-10.
6. Top H, Balta S. Transsexual mastectomy: selection of appropriate technique according to breast characteristics. Balkan Med J. 2017 Mar;34(2):147-55.
7. Davidson BA. Concentric circle operation for massive gynecomastia to excise the redundant skin. Plast Reconstr Surg. 1979 Mar;63(3):350-4.
8. Wolter A, Diedrichson J, Scholz T, Arens-Landwehr A, Liebau J. Sexual reassignment surgery in female-to-male transsexuals: an algorithm for subcutaneous mastectomy. J Plast Reconstr Aesthet Surg. 2015 Fev;68(2):184-91.
9. Hage JJ, Van Kesteren PJ. Chest-wall contouring in female-to-male transsexuals: basic considerations and review of the literature. Plast Reconstr Surg. 1995 Ago;96(2):386-91.
10. Lindsay WR. Creation of a male chest in female transsexuals. Ann Plast Surg. 1979;3(1):39-46.
11. Knox ADC, Ho AL, Leung L, Hynes S, Tashakkor AY, Park YS, et al. A review of 101 consecutive subcutaneous mastectomies and male chest contouring using the concentric circular and free nipple graft techniques in female-to-male transgender patients. Plast Reconstr Surg. 2017 Jun;139(6):1260e-72e.
12. Nelson L, Whallett EJ, McGregor JC. Transgender patient satisfaction following reduction mammaplasty. J Plast Reconstr Aesthet Surg. 2009 Mar;62(3):331-4.
13. Colic MM, Colic MM. Circumareolar mastectomy in female-to-male transexuals and large gynecomastias: a personal approach. Aesthetic Plast Surg. 2000 Nov/Dez;24(6):450-4.
14. Takayagi S, Nakagawa C. Chest wall contouring for female-to-male transexuals. Aesthetic Plast Surg. 2006 Mar/Abr;30(2):206-213.
15. Hage JJ, Bloem JJ. Chest wall contouring for female-to-male transsexuals: Amsterdam experience. Ann Plast Surg. 1995 Jan;34(1):59-66.
16. Conte CHR, Correa JPT, Pinto EBS, Rocha PAC, Puhl RC, Daher JAC. Técnica de mastectomia masculinizadora (FTM) - interpretação pessoal. Rev Bras Cir Plást. 2019;34:45-7.
17. Resende JHC. Técnica para correção de ptose mamária masculina pós-grandes emagrecimentos. Rev Bras Cir Plást. 2007;22(1):1-9.
18. Thorek M. Plastic reconstruction of the breast and free transplantation of the nipple. J Int Coll Surg. 1946 Mar/Abr;9:194-224.
19. Tanini S, Lo Russo G. Shape, position and dimension of the nipple areola complex in the ideal male chest: a quick and simple operating room technique. Aesth Plast Surg. 2018 Ago;42(4):951-7.
20. Antoszewski B, Bratos R, Sitek A, Fijalkowska M. Long-term results of breast reduction in female-to-male transsexuals. Pol Przegl Chir. 2012 Mar;84(3):144-51.
1. Hospital Santa Lucinda, Sorocaba, SP,
Brasil.
2. Clínica Privada de Cirurgia
Plástica, Dr. Bruno Marques, Sorocaba, SP, Brasil.
BPAM Análise e/ou interpretação dos dados, Análise estatística, Aprovação final do manuscrito, Aquisição de financiamento, Coleta de Dados, Conceitualização, Concepção e desenho do estudo, Gerenciamento de Recursos, Gerenciamento do Projeto, Investigação, Metodologia, Realização das operações e/ou experimentos, Redação - Preparação do original, Redação - Revisão e Edição, Software, Supervisão, Validação, Visualização.
Autor correspondente: Bruno Pires do Amaral Marques, RuaAv Antônio Carlos Comitre, nº1296 Parque Campolim, Sorocaba, Sao Paulo, Brasil, CEP: 18047-620, E-mail: brunopamarques@gmail.com
Artigo submetido: 17/02/2019.
Artigo aceito: 12/07/2021.
Conflitos de interesse: não há.
Instituição: Clínica Privada de Cirurgia Plástica, Dr. Bruno Marques, Sorocaba, SP, Brasil.




 Read in Portuguese
Read in Portuguese
 Read in English
Read in English
 PDF PT
PDF PT
 Print
Print
 Send this article by email
Send this article by email
 How to Cite
How to Cite
 Mendeley
Mendeley
 Pocket
Pocket
 Twitter
Twitter