

Original Article - Year 2020 - Volume 35 -
Reconstrução de mandíbula com retalho livre de fíbula: série de casos
Mandibular reconstruction with fibula free flap: case series
RESUMO
Introdução: A reconstrução da mandíbula é um procedimento complexo, que visa a correção das deformidades do terço inferior da face e reabilitação funcional, incluindo mastigação e competência oral. O retalho livre de fíbula é a primeira escolha para a reconstrução de falhas segmentares da mandíbula e tecido mole adjacentes.
Métodos: Foi realizado um estudo clínico retrospectivo, no período de janeiro de 2005 a julho de 2017, analisando os prontuários dos pacientes submetidos a reconstruções microcirúrgicas após a ressecção de neoplasias em cabeça e pescoço, operados pelo serviço de cirurgia plástica do Hospital das Clínicas da Universidade Federal de Pernambuco (HC-UFPE).
Resultados: Seis pacientes foram incluídos no estudo, sendo três do sexo masculino (50%), a idade variou de 12 a 48 anos, com média de 24 anos. Em 83% dos casos foram realizadas reconstruções com retalhos livres de fíbula osteomiocutâneos (em um dos casos não houve necessidade de confeccionar ilha de pele junto ao retalho). Observou-se uma cobertura eficaz dos extensos defeitos estudados, apresentando em todos os casos bons resultados quanto ao aspecto funcional e estético. Em 83% dos casos reconstrução imediata foi realizada. A prototipagem da fíbula e da área receptora foi realizada em dois casos.
Conclusão: Retalhos livres de fíbula constituem uma ótima alternativa para reconstrução em cabeça e pescoço. Nossa experiência inicial e a literatura mostram resultados satisfatórios, restaurando parcialmente forma e função das áreas acometidos.
Palavras-chave: Microcirurgia; Mandíbula; Retalhos cirúrgicos; Impressão tridimensional; Fíbula; Procedimentos cirúrgicos
ABSTRACT
Introduction: Mandibular reconstruction is a complex procedure aimed at correcting defects of the lower third of the face and achieving functional rehabilitation, including chewing and oral competence. Fibula free flap is the first choice for the reconstruction of segment defects of the adjacent mandible and soft tissue.
Methods: A retrospective clinical study was conducted from January 2005 to July 2017, analyzing the medical records of patients undergoing microsurgical reconstructions after resection of head and neck neoplasms at the plastic surgery service of the Clinical Hospital of the Federal University of Pernambuco (HC-UFPE).
Results: This study included six patients, of which three were men (50%), aged between 12 and 48 years and with a mean age of 24 years. In 83% of the cases, reconstructions were performed with osteomyocutaneous fibula free flaps (in one case, there was no need for skin island flap). We observed an adequate coverage of the large defects analyzed, with good functional and aesthetic appearance in all cases. Immediate reconstruction was performed in 83% of cases. The fibula and receptive area were prototyped in two cases.
Conclusion: Fibula free flaps are a great alternative for head and neck reconstruction. Our initial experience and literature show satisfactory results, partially restoring the shape and function of the affected areas.
Keywords: Microsurgery; Mandible; Surgical flaps; Printing, Three-Dimensional; Fibula; Reconstructive surgical procedures.
INTRODUÇÃO
A reconstrução da mandíbula é um procedimento complexo e continua a ser um desafio na cirurgia plástica reparadora1. Há tentativas de reconstrução descritas desde o século XIX, mas a maior experiência surgiu realmente durante a Primeira e a Segunda Guerra Mundial1,2. Tentativas iniciais de reconstrução com enxertos ósseos e retalhos osteocutâneos pediculados foram marcadas por alta incidência de complicações pós-operatórias e resultados pobres a longo prazo2.
O advento da microcirurgia modificou de forma incontestável a cirurgia plástica reconstrutiva. Os retalhos microcirúrgicos oferecem muitas vantagens: defeitos complexos e extensos podem ser reparados em um único estágio, diminuindo o tempo de internação, o gasto hospitalar e a morbidade, além da possibilidade de fechamento primário da área doadora. As indicações para a reconstrução mandibular são diversas e incluem ressecções oncológicas, lesões traumáticas e osteoradionecrose3,4. O objetivo final é a restauração da forma e da função, restabelecendo a mastigação, deglutição, fala e competência oral5,6.
Atualmente, a transferência de osso vascularizado por técnica microcirúrgica é o padrão-ouro para a reconstrução mandibular7,8,9,10. O retalho livre de fíbula foi descrito primeiramente por Taylor, 1975 Apud Hidalgo, 2002 o introduziu na reconstrução mandibular, em 19896. Apesar das inúmeras vantagens das reconstruções microcirúrgicas, o domínio dessa ferramenta demanda longa curva de aprendizado, sendo que o insucesso pode levar a consequências proporcionais à magnitude da técnica11.
OBJETIVOS
O objetivo deste trabalho é avaliar uma série de pacientes submetidos a reconstruções mandibulares complexas, operados pela equipe de cirurgia plástica do Hospital das Clínicas da Universidade Federal de Pernambuco (HC-UFPE) utilizando retalho livre de fíbula após grandes ressecções tumorais.
MÉTODOS
Foi realizado um estudo clínico retrospectivo, no período de janeiro de 2005 a julho de 2017, analisando os prontuários dos pacientes submetidos a reconstruções microcirúrgicas após a ressecção de neoplasias em cabeça e pescoço, operados pelo serviço de cirurgia plástica do Hospital das Clínicas da Universidade Federal de Pernambuco (HC-UFPE).
Os critérios de inclusão foram: prontuários de pacientes atendidos no ambulatório de cirurgia plástica do HC-UFPE com diagnóstico (clínico e histopatológico) de neoplasia de mandíbula, submetidos a ressecções seguidas de reconstruções com retalhos livres de fíbula. Foram estudados os seguintes parâmetros: sexo, idade, etiologia, tipo de reconstrução e complicações. Foram excluídos da pesquisa: prontuários incompletos ou pacientes que perderam o seguimento ambulatorial.
Pelo fato de nosso estudo ser retrospectivo, com obtenção de dados secundários contidos em prontuários, a confecção do Termo de Consentimento Livre e Esclarecido (TCLE) ficou impossibilitada. O trabalho foi aprovado pelo Comitê de Ética e Pesquisa da Universidade Federal de Pernambuco (CAAE: 82226718.8.0000.5208).
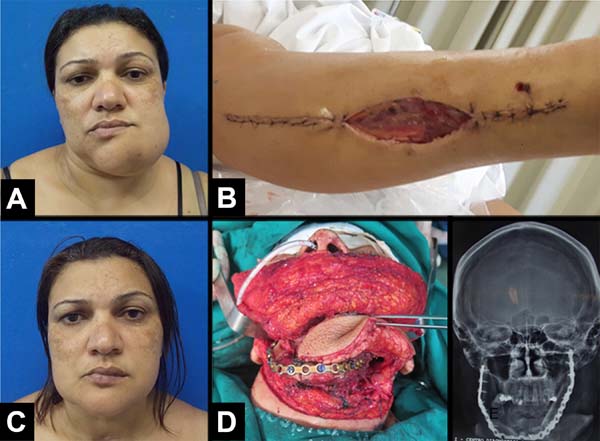
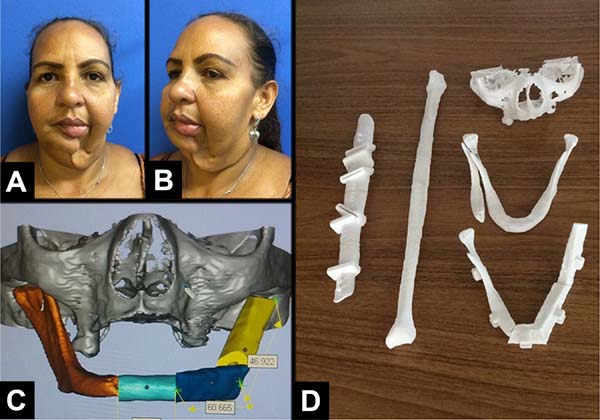
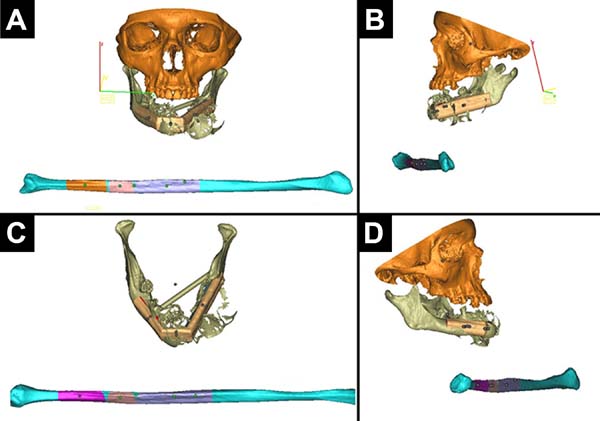
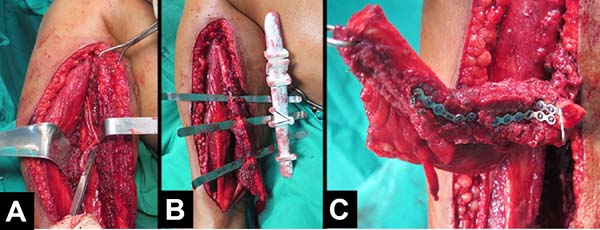
A prototipagem foi realizada em dois casos (Figuras 1 e 2). Foi feito o envio do DVD com a tomografia computadorizada dos pacientes para a o Centro de Tecnologia da Informação Renato Archer (Figura 3). No dia anterior à cirurgia, levou-se os protótipos para o centro cirúrgico, onde simulou-se o procedimento, decidiu-se a margem de ressecção proximal, dobrou-se a placa de reconstrução mandibular e escolheu-se o tamanho dos parafusos para cada segmento de osso (fíbula coletada). A quantidade de osteotomias foi definida no planejamento digital. Todo o material de fixação foi para esterilização após a cirurgia de modelo. Confeccionou-se, na prototipagem: a base do crânio (com a glenoide), a fíbula doadora, um guia de osteotomias para a fíbula e a mandíbula defeituosa (Figura 4).
RESULTADOS
A casuística foi composta de 6 pacientes, sendo três do sexo masculino (50%), a idade variou de 12 a 48 anos, com média de 24 anos. No estudo, todas as reconstruções ocorreram após ressecção de neoplasias de cabeça e pescoço (Tabela 1).
| Casos | Sexo | Idade | Etiologia | Tipo de reconstrução | Complicações | Prototipagem |
|---|---|---|---|---|---|---|
| 1 | Fem | 48 | Fibro histiocitoma Maligno | Tardia | Não | Sim |
| 2 | Fem | 40 | Ameloblastoma | Imediata | Não | Sim |
| 3 | Mas | 18 | Tumor ósseo aneurismático | Imediata | Não | Não |
| 4 | Fem | 12 | Carcinoma de Células Gigantes | Imediata | Não | Não |
| 5 | Mas | 17 | Neoplasia Sarcomatosa | Imediata | Deformidade de contorno da mandíbula |
Não |
| 6 | Mas | 12 | Tumor ósseo aneurismático | Imediata | Osteomielite | Não |
Foram realizadas em 5 casos retalhos livres de fíbula osteomiocutâneos para reconstrução da mandíbula (em um dos casos não houve necessidade de confeccionar ilha de pele junto ao retalho). Observou-se uma cobertura eficaz dos extensos defeitos estudados, apresentando em todos os casos bom resultado funcional e estético, com mínima morbidade à área doadora.
Houve um caso que necessitou de segundo tempo cirúrgico para melhor definição da nova mandíbula, sendo realizado artroplastia em hemiface acometida, e outro caso, que complicou com osteomielite no 3º mês de pós-operatório, sendo tratado com desbridamento cirúrgico e antibioticoterapia venosa.
Todos os casos de reconstrução foram traqueostomizados no intraoperatório, sendo decanulados em até 3 semanas. Apenas um paciente foi submetido à reconstrução tardia (Tabela 1).
A taxa de viabilidade no nosso estudo foi de 100% dos retalhos realizados.
DISCUSSÃO
As reconstruções microcirúrgicas são técnicas complexas necessárias em centros de reconstruções avançadas, e sem dúvida é de extrema relevância nas cirurgias oncológicas de cabeça e pescoço. Nos últimos 50 anos, foram descritos vários avanços nessas técnicas e uma variedade de potenciais retalhos1-5. Três décadas se passaram desde a introdução do retalho osteomiocutâneo da fíbula em 1986, e o retalho continua a ser o padrão ouro para reconstrução de defeitos ósseos na mandíbula e extremidades6-8.
A reabilitação mandibular é importante, porque há diversas funções atribuídas a este osso, participando da mastigação, deglutição, competência oral, verbalização e suporte à respiração. Além de contribuir essencialmente para os contornos do terço médio da face10.
Na amostra estudada foram realizadas 6 reconstruções de mandíbula pós-ressecção de tumores em região de mandíbula.
Em apenas um dos pacientes foi promovida reconstrução tardia da mandíbula (Tabela 1). No referido caso, não havia história de radioterapia local prévia. Na reconstrução tardia maiores são as chances de se detectar a recidiva tumoral e disseminação local, ao contrário da reconstrução imediata que cobre o sítio primário12,13,14. A reconstrução imediata é preferida pela maioria dos autores. Ela permite melhor resultado estético, diminuição da morbidade, reabilitação mais rápida do paciente, prevenção de sequelas que dificultam a reconstrução tardia e redução de custo e tempo de tratamento14. Na realidade brasileira, a indisponibilidade de um microcirurgião, de tempo de sala ou de material adequado, bem como a dúvida sobre margens livres leva, frequentemente, ao atraso na reconstrução mandibular microcirúrgica15.
Em 2 pacientes optou-se por fazer o protótipo craniofacial e da fíbula doadora (Figuras 1 e 2). A introdução da prototipagem na medicina é relativamente recente. Com o avanço tecnológico da radiologia (tomografia e ressonância), imagens de alta definição são geradas, permitindo a detalhada visualização e análise em 3D das estruturas anatômicas. A partir destas imagens (Figura 3), uma impressora digital pode criar um modelo 3D da estrutura anatômica estudada16,17. Adotou-se a tomografia computadorizada (TC) como exame padrão para confecção dos protótipos, uma vez que a própria literatura considerara esse tipo de imagem ideal18.
Nos casos 1 e 2 (Tabela 1) a cirurgia de modelo realizada um dia antes nos trouxe uma série de benefícios: diminuição da morbidade da área doadora (captar só o necessário); definição das margens de ressecção (no caso 2); moldagem da placa; escolha dos parafusos; manutenção do diâmetro transverso mandibular; encaixe da prótese de côndilo na ATM; manutenção da melhor oclusão possível; menor tempo cirúrgico, menor tempo de anestesia, e menor custo hospitalar. Um detalhe técnico importante da prototipagem deste caso é que se pediu para prototipar também a base do crânio (contendo a glenoide) e a fíbula com os locais das osteotomias (Figura 4)17,18,19,20.
A fíbula presta-se sobremaneira à implantodontia para reabilitação dentária. Os implantes osteointegrados devem ser colocados entre 4 e 6 meses nos casos de enxertos ósseos, e períodos mais longos de espera podem causar reabsorção óssea por falta de carga. Infelizmente nenhum de nossos pacientes conseguiram, até o momento, os implantes osteointegrados, devido à indisponibilidade de equipe e material fornecidos pelo Sistema Único de Saúde (SUS)12,13.
A reconstrução mandibular apresenta complicações maiores do que em outras regiões da face. Em um trabalho prévio realizado por Portinho et al., em 201311, as incidências de complicações na área receptora, em pacientes submetidos a mandibulectomias, foram as seguintes: fístula, 21,2%; necrose, 13,5%; deiscência, 13,5%; infecção, 11,5%; sangramento, 9,6%; extrusão de material de osteossíntese, 1,9%. Em nosso estudo, observamos apenas um caso que evoluiu com infecção local (osteomielite), sendo necessário internamento hospitalar e uso de antibióticos21,22,23.
CONCLUSÃO
Retalhos livres de fíbula constituem uma ótima alternativa para reconstrução em cabeça e pescoço. Nossa experiência inicial e a literatura mostram resultados satisfatórios, restaurando parcialmente a forma e função dos tecidos acometidos. A curva de aprendizado é longa, mas tende a melhorar com o treinamento da equipe.
COLABORAÇÕES
|
MFMBL |
Análise e/ou interpretação dos dados, Aprovação final do manuscrito, Coleta de Dados, Concepção e desenho do estudo, Gerenciamento do Projeto, Metodologia, Redação - Preparação do original, Redação - Revisão e Edição, Supervisão, Validação, Visualização |
|
JPBRM |
Redação - Revisão e Edição, Supervisão |
|
RA |
Redação - Revisão e Edição, Supervisão |
|
JZS |
Redação - Revisão e Edição |
|
KK |
Análise e/ou interpretação dos dados, Coleta de Dados |
REFERÊNCIAS
1. Erdmann D, Giessler GA, Bergquist GE, Bruno W, Young H, Heitmann C, et al. Free fibula transfer: analysis of 76 consecutive microsurgical procedures and review of the literature. Chirurg. 2004;75(8):799-809.
2. Wallace CG, Chang YM, Tsai CY, Wei FC. Harnessing the potential of the free fibula osteoseptocutaneous flap in mandible reconstruction. Plast Reconstr Surg. 2010;125(1):305-14.
3. Cardoso IF, Sbalchiero JC, Batista AS, Ohoma BMB, Chedid R, Cardoso GF, et al. Uso do retalho osteocutâneo microcirúrgico de fíbula na reconstrução dos defeitos complexos de mandíbula. Res Bras Cir Plást. 2011;26(1):42-7.
4. Chim H, Salgado CJ, Mardini S, Chen HC. Reconstruction of mandibular defects. Semin Plast Surg. 2010;24(2):188-97.
5. Brown JS, Lowe D, Kanatas A, Schache A. Mandibular reconstruction with vascularized bone flaps: a systematic review over 25 years. Br J Oral Maxillo Fac Surg. 2016;55(2):113-26.
6. Hidalgo DA, Pusic AL. Free-flap mandibular reconstruction: a 10-year follow-up study. Plast Reconstr Surg. 2002;110(2):438-49;discussion:450-1.
7. Deek NFA, Kao HK, Wei FC. The fibula osteoseptocutaneous flap: concise review, goal-oriented surgical technique, and tips and tricks. Plast Reconstr Surg. 2018;142(6):913e-23e.
8. Gerressen M, Pastaschek CI, Riediger D, Hilgers RD, Hölzle F, Noroozi N, et al. Microsurgical free flap reconstructions of head and neck region in 406 cases: a 13-year experience. J Oral Maxillofac Surg. 2013;71(3):628-35.
9. Wu CC, Lin PY, Chew KY, Kuo YR. Free tissue transfers in head and neck reconstruction: complications, outcomes and strategies for management of flap failure: analysis of 2019 flaps in single institute. Microsurgery. 2014;34(5):339-44.
10. Hayden RE, Mullin DP, Patel AK. Reconstruction of the segmental mandibular defect: current state of the art. Curr Opin Otolaryngol Head Neck Surg 2012;20(4):231-6.
11. Portinho CP, Sbalchiero JC, Cardoso MM, Jungblut CF, Souza THS, Collares MVM. Reconstrução microcirúrgica em cabeça e pescoço: análise retrospectiva de 60 retalhos livres. Rev Bras Cir Plást. 2013;28(3):434-43.
12. Hidalgo DA. Fibula free flap: a new method of mandible reconstruction. Plast Reconstr Surg. 1989;84(1):71-9.
13. Hidalgo DA. Aesthetic improvements in free-flap mandible reconstruction. Plast Reconstr Surg. 1991;88:574-85;discussion:586-7.
14. Wei F, Celik N, Yang WG, Chen IH, Chang YM, Chen HC. Complications after reconstruction by plate and soft-tissue free flap in composite mandibular defects and secondary salvage reconstruction with osteocutaneous flap. Plast Reconstr Surg. 2003;112(1):37-42.
15. Liu TY, Huang YC, Leong CP, Tseng CY, Kuo YR. Home-based exercise on functional outcome of the donor lower extremity in oral cancer patients after fibula flap harvest. Biomed J. 2013;36(2):90-5.
16. Eckardt A, Swennen GR. Virtual planning of composite mandibular reconstruction with free fibula bone graft. J Craniofac Surg. 2005;16(6):1137-40.
17. Bell RB. Computer planning and intraoperative navigation in craniomaxillofacial surgery. Oral Maxillofac Surg Clin North Am. 2010;22(1):135-56.
18. Bill JS, Reuther JF, Dittman W, et al. Stereolithography in oral and maxillofacial operation planning. Int J Oral Maxillofac Surg. 1995;24(1 Pt 2):98-103.
19. Ueda KM, Tajima SM, Oba SM, Omiya Y, Byun SI, Okada M. Mandibular contour reconstruction with three-dimensional computer-assisted models. Ann Plast Surg. 2001;46(4):387-93.
20. Schusterman MA, Reece GP, Miller MJ, Harris S. The osteocutaneous free fibula flap: is the skin paddle reliable?. Plast Reconstr Surg. 1992;90:787-793;discussion:794-8.
21. Winters HA, Jongh GJ. Reliability of the proximal skin paddle of the osteocutaneous free fibula flap: a prospective clinical study. Plast Reconstr Surg. 1999;103:846-9.
22. Yoshimura M, Shimada T, Hosokawa M. The vasculature of the peroneal tissue transfer. Plast Reconstr Surg. 1990;85:917-21.
23. Yajima H, Ishida H, Tamai S. Proximal lateral leg flap transfer utilizing major nutrient vessels to the soleus muscle. Plast Reconstr Surg. 1994;93:1442-8.
1. Hospital das Clínicas da Universidade Federal de Pernambuco, Recife, PE, Brasil.
Autor correspondente: Marcel Fernando Miranda Batista Lima Rua Barão de Itamaracá 78, Apto 1203,Espinheiro, Recife, PE, Brasil. CEP: 52020-070. E-mail: marcelflima@hotmail.com
Artigo submetido: 1/7/2019.
Artigo aceito: 22/2/2020.
Conflitos de interesse: não há.






 Read in Portuguese
Read in Portuguese
 Read in English
Read in English
 PDF PT
PDF PT
 Print
Print
 Send this article by email
Send this article by email
 How to Cite
How to Cite
 Mendeley
Mendeley
 Pocket
Pocket
 Twitter
Twitter