

Ideas and Innovation - Year 2019 - Volume 34 -
Lipoabdominoplastia em âncora
Anchor lipoabdominoplasty
RESUMO
A obesidade mórbida se caracteriza por acúmulo de tecido adiposo que se distribui de maneira heterogênea em todo o organismo, tendo a gastroplastia como o mais recente método de tratamento cirúrgico. Após perda considerável de peso, o doente apresenta sobras cutâneas, sob essas sobras acumulam-se secreções que favorecem a instalação de infecções cutâneas que podem ser minimizadas com a execução de dermolipectomias. Os autores descrevem a técnica de lipoabdominoplastia em âncora, adaptando os princípios de descolamento reduzido do retalho, lipoaspiração de abdome e flancos, e preservação da fáscia de Scarpa infraumbilical associado à marcação pré-cirúrgica em "Fleur-de-Lis". A técnica foi realizada em 17 pacientes em pós-operatório tardio de gastroplastia, entre janeiro de 2018 e junho de 2019, com idade entre 35 a 66 anos, sendo 16 pacientes do sexo feminino e 1 do sexo masculino. Todos os pacientes foram operados com exames pré-operatórios dentro da normalidade, condições clínicas satisfatórias e IMC<30. Na presente série de casos, um paciente apresentou epidermólise de coto umbilical; todos os pacientes apresentaram edema e equimoses, e um paciente apresentou seroma no 13º dia de pós-operatório. Hematoma, necrose, infecção, deiscência de ferida operatória ou eventos tromboembólicos não foram observados em nenhum paciente. A técnica demostrou ser segura e eficaz no tratamento de pacientes com excedente cutâneo abdominal, com melhora do contorno corporal, porém há necessidade de maior tempo de acompanhamento pós-operatório e maior número de casos operados para melhor mensurar os resultados, bem como a incidência de complicações.
Palavras-chave: Lipoabdominoplastia; Lipectomia; Gastroplastia; Obesidade mórbida; Abdominoplastia
ABSTRACT
Morbid obesity is characterized by the accumulation of adipose tissues distributed heterogeneously throughout the body, and gastroplasty is the latest method of surgical treatment. After considerable weight loss, patients present with excess skin under which secretions accumulate, increasing susceptibility for skin infections, which can be minimized with dermolipectomy. Herein, we describe the anchor lipoabdominoplasty technique, adapting the principles of reduced flap detachment, abdominal and flank liposuctions, and preservation of the infraumbilical Scarpa's fascia associated with the preoperative fleurde- lis marking. The technique was used for seventeen patients, including sixteen women and one man, with late postoperative gastroplasty, aged 35-66 years in the period from January 2018 to June 2019. The patients presented with normal preoperative testing, satisfactory clinical conditions, and body mass index scores less than 30 kg/m2. In the present case series, one patient had umbilical cord remnant epidermolysis; all patients had edema and ecchymosis; and one patient had seroma on postoperative day 13. Hematoma, necrosis, infection, wound dehiscence, or thromboembolic events were not observed in any patient. The technique is safe and effective in the treatment of patients with abdominal excess skin, improving their body contour. However, longer postoperative follow-up periods and more cases are necessary to better measure the results and incidence of complications.
Keywords: Lipoabdominoplasty; Lipectomy; Gastroplasty; Morbid obesity; Abdominoplasty.
INTRODUÇÃO
A obesidade mórbida se caracteriza pelo acúmulo excessivo de tecido adiposo que se distribui de maneira heterogênea em todo o organismo, tendo alcançado índices epidêmicos em todo o mundo, sendo a gastroplastia o mais recente método de tratamento cirúrgico.
Os quadros de obesidade são aqueles em que o Índice de Massa Corporal (IMC) está acima de 30kg/m2, e obesidade mórbida quando atingem níveis superiores a 40 kg/m2 ou acima de 35kg/m2 quando associados à comorbidades, como: coronariopatias, hipercolesterolemia, hipertensão arterial, osteopatias, diabetes mellitus, doenças pulmonares, apneia do sono e distúrbios psicossociais que comprometem a qualidade de vida do paciente obeso1.
Após perda considerável de peso, o doente apresenta grande quantidade de sobras cutâneas que se distribuem pelo corpo e, sob essas sobras, tanto pelo volume quanto pela dificuldade de acesso à higiene, acumulam-se secreções que favorecem a instalação de infecções cutâneas2.
A avaliação pelo cirurgião plástico e o correto planejamento cirúrgico são fundamentais no resultado final e na minimização das complicações.
A técnica cirúrgica de abdominoplastia remonta ao final do século XIX, com Demars e Marx, em 19603, evoluindo no decorrer do século com inúmeras alterações técnicas e de abordagem. Correa e Iturraspe, em 19524, descreveram a abdominoplastia em âncora, sendo que Castanhares e Goethel, em 19675, publicaram o desenho em flor de lis para a abdominoplastia com incisões verticais e horizontais, posteriormente revista por Dellon, em 19856. Callia7 e Pitanguy8, em meados dos anos 60, descreveram as bases da técnica de abdominoplastia circunferencial, sendo também revisitada por outros autores. Em 2003, Saldanha et al.3, publica a técnica de lipoabdominoplastia, utilizando os princípios da lipoaspiração superficial para melhora do contorno e da abdominoplastia tradicional, sem descolamento do retalho e com a preservação dos vasos perfurantes abdominais, diminuindo o comprometimento vascular da pele do retalho abdominal9.
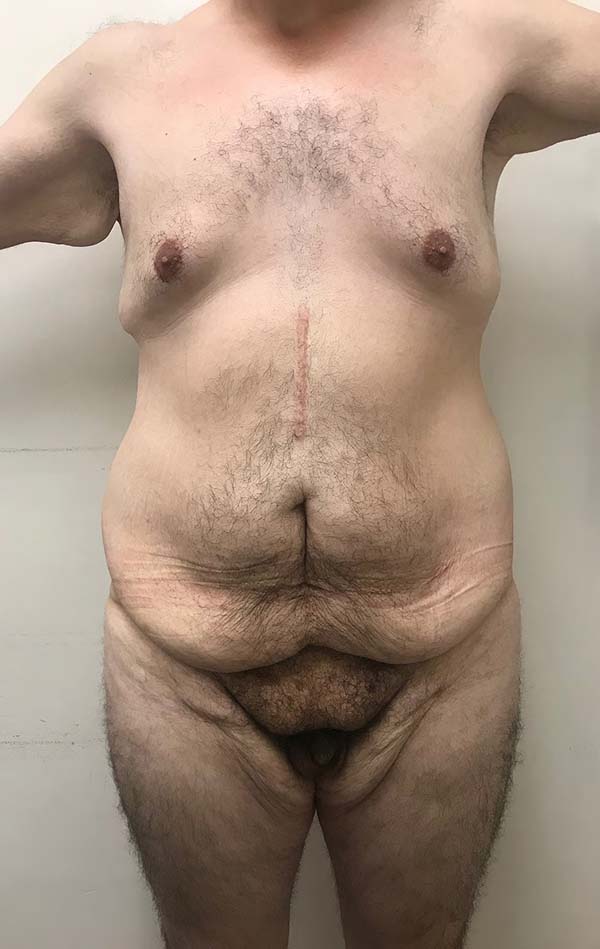
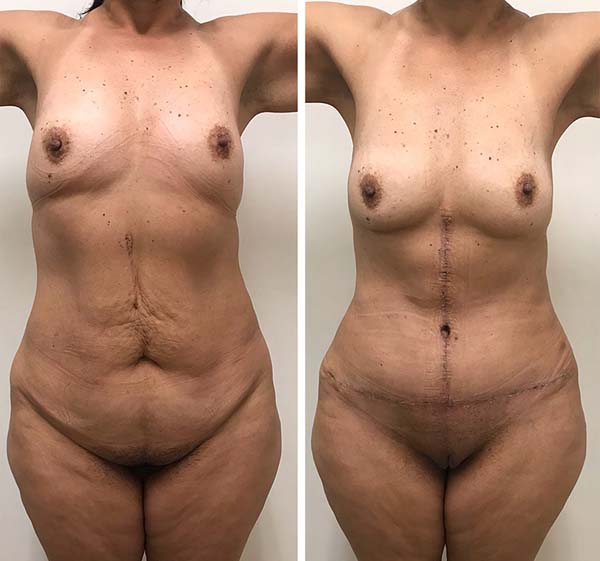
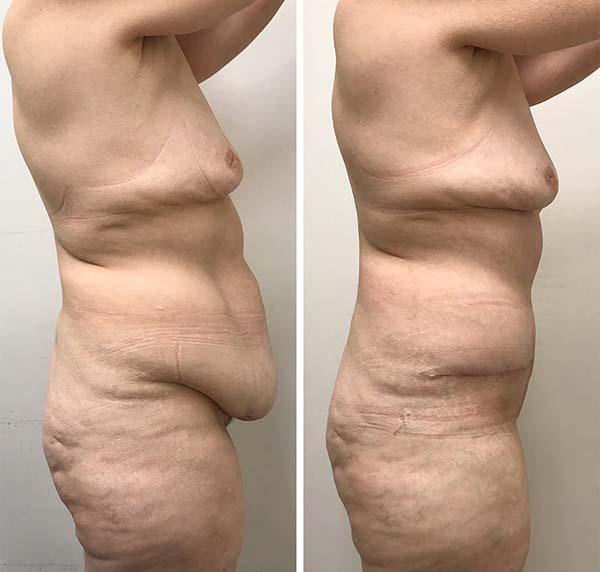
O abdome do ex-obeso apresenta significativo excesso de pele bidimensionalmente e representa um desafio técnico e tático para o cirurgião plástico (Figura 1).
Os autores descrevem a técnica de lipoabdominoplastia em âncora, para tratamento de pacientes pós grande perda ponderal que cursa com exuberante flacidez cutânea, adaptando os princípios de descolamento reduzido do retalho, lipoaspiração de abdome e flancos, e preservação da fáscia de Scarpa infraumbilical associado à marcação pré-cirúrgica em "Fleur-de-Lis".
MÉTODOS
Avaliação cirúrgica com pesquisa das condições clínicas do paciente, especialmente a presença de anemia, alterações hidroeletrolíticas e distúrbios nutricionais. A presença de estabilidade ponderal por período superior a 1 ano e condições clínicas, psicológicas e nutricionais adequadas.
Avaliação da anatomia do paciente: global, abdominal e presença de hérnias abdominais e cicatrizes prévias.
Todos os pacientes do presente estudo, obrigatoriamente, apresentavam IMC<30 e exames pré-operatórios dentro dos limites de normalidade.
A técnica foi realizada em 17 pacientes, entre janeiro de 2018 e junho de 2019, com idade entre 35 a 66 anos, sendo 16 pacientes do sexo feminino e 1 do sexo masculino, todos previamente submetidos à gastroplastia por abordagem aberta há no mínimo 2 anos antes da primeira avaliação para cirurgia plástica reparadora. Os pacientes foram atendidos pelo Sistema Único de Saúde no Hospital dos Fornecedores de Cana de Piracicaba-SP, cursando com importante perda ponderal e exuberante flacidez de pele abdominal ("abdome em avental").
Como comorbidades relatadas em anamnese, apresentavam diabetes mellitus tipo II, antes da realização da gastroplastia, cinco pacientes (controlados por hipoglicemiantes orais e insulina) e ainda três pacientes apresentavam status pré-diabetes. O nível glicêmico destes pacientes foi normalizado após a gastroplastia, antes da realização da técnica aqui descrita.
Cinco pacientes apresentavam, antes da realização da gastroplastia, hipertensão arterial sistêmica sob uso regular de anti-hipertensivos, quadro que também fora revertido após a cirurgia bariátrica, sendo que estes pacientes não mais necessitavam de medicação para controle pressórico antes da realização da técnica aqui descrita.
Duas pacientes apresentaram-se em estudo pré-operatório com anemia (Hb = 8,3g/dL e 8,1g/dL), tendo sido corrigida (Hb = 11,5g/dL e 12,3g/dL) com suplementação oral, antes da realização da técnica aqui descrita. Um paciente apresentou hipoalbuminemia (Albumina = 2,8g/dL), também tendo sido corrigida com suplementação oral antes da realização da técnica. Relataram apresentar depressão e ansiedade, sob uso regular de antidepressivos e neurolépticos, seis pacientes do presente estudo.
Apresentaram hérnias de parede abdominal quatro pacientes do presente estudo (dois pacientes apresentavam hérnia incisional: um apresentava hérnia umbilical e o outro hérnia incisional e umbilical), tendo sido procedida correção destas (herniorrafia) em mesmo ato cirúrgico.
Dermatites e infecções cutâneas prévias em região de dobra do abdome em avental e púbis foram relatadas por cinco pacientes, sendo que estas condições não se apresentavam quando da avaliação pré-operatória em nenhum destes.
Técnica
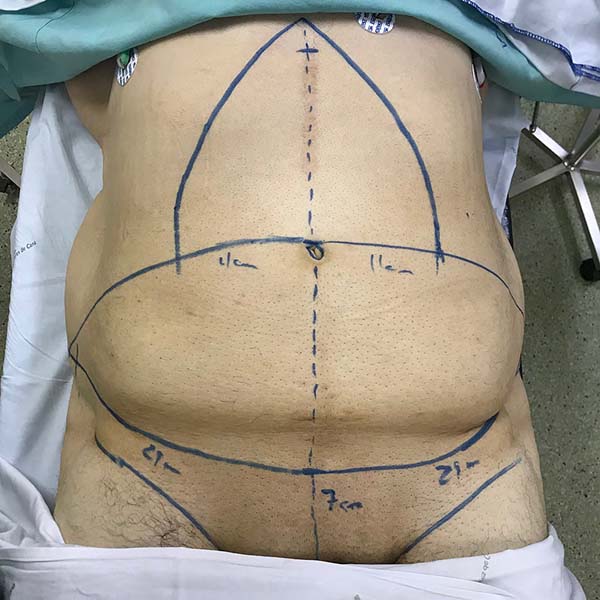
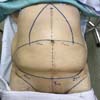
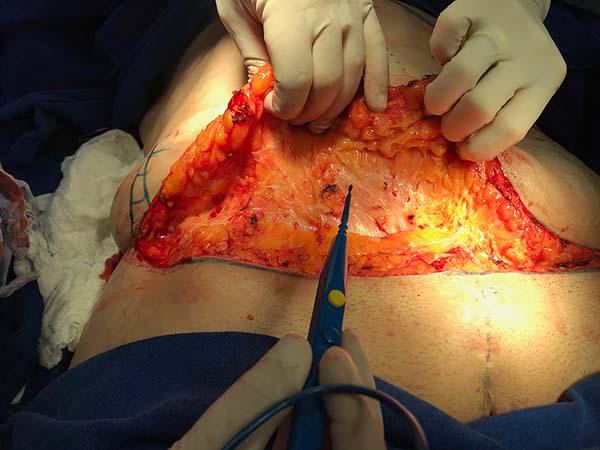
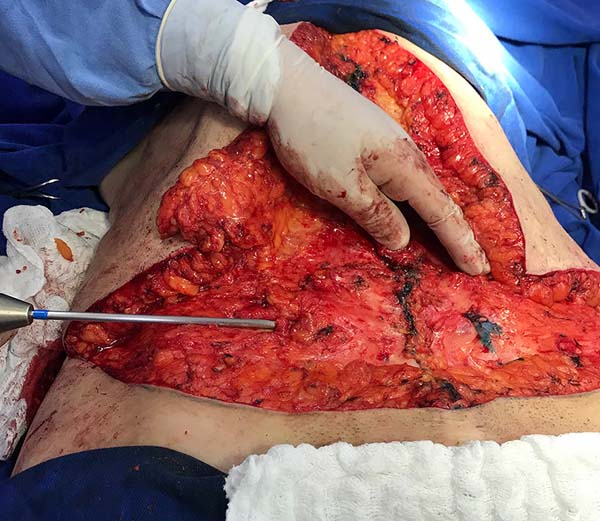
Todos os pacientes foram submetidos à técnica proposta pela mesma equipe cirúrgica e sob anestesia geral. A marcação da técnica cirúrgica é semelhante à técnica padronizada por Spina. Realizada com paciente em posição ortostática, com a linha mediana marcada desde o apêndice xifoide até a sínfise púbica. Com uma manobra bidigital, verifica-se todo o excesso cutâneo lateral. O tecido excedente é marcado de forma triangular, com um leve arqueamento, indo até o apêndice xifoide. O excesso cutâneo horizontal é marcado como em uma abdominoplastia clássica, sendo o local da incisão inferior posicionado 6 a 7cm da fúrcula vaginal no púbis, ou base peniana, com extensão lateral cerca de 0,5 a 1cm abaixo das dobras naturais e o limite superior dessa ressecção é marcado após manobra bidigital. Os pontos de intersecção entre as ressecções vertical e horizontal devem ser levados até a região suprapúbica sem tensão. A marcação é conferida com paciente em decúbito dorsal (Figura 2). As áreas de lipoaspiração também são marcadas.
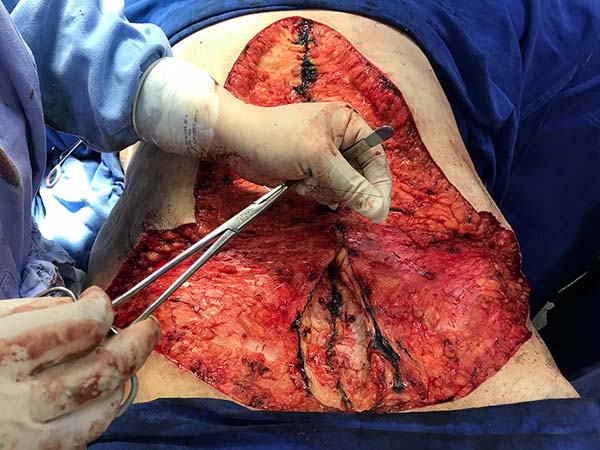
Inicia-se a cirurgia pela lipoaspiração de flancos, púbis e abdome superior, no intuito de melhorar contorno abdominal e facilitar descolamento e mobilização do retalho. É feita incisão suprapúbica, com extensão lateral e descolamento acima da fáscia de Scarpa, preservando-a, até o coto umbilical (Figura 3). A cicatriz umbilical é preservada e segue o descolamento pelo abdome superior, ressecando-se o excesso de pele supraumbilical previamente demarcado até o nível da aponeurose. Após a exérese do tecido dermogorduroso excedente é realizada revisão rigorosa da hemostasia e plicatura da diástase do músculo reto do abdome em porção supra umbilical, com pontos em "X" separados com fios inabsorvíveis (Mononylon 2.0), bem como a correção de hérnias abdominais, se presentes. Em região infraumbilical, resseca-se um fuso medial da fáscia de Scarpa preservada, para realização da plicatura e aproximação dos músculos reto abdominais (correção de diástase infraumbilical) e então aproxima-se com fios inabsorvíveis (Mononylon 3.0) os remanescentes da fáscia de Scarpa (Figura 4). Neste tempo cirúrgico pode-se proceder a lipoaspiração aberta ("open lipo") em região abaixo da fáscia de Scarpa (Figura 5). Promove-se a fixação do umbigo à aponeurose muscular e um dreno de sucção é alocado em abdome inferior com ponto de saída no púbis e então é realizada a síntese por planos (Monocryl® 3.0 e 4.0) (Figura 6).
RESULTADOS
Uma paciente apresentou epidermólise de coto umbilical e procedeu-se com a realização de curativos úmidos, apresentando evolução satisfatória, com epitelização após cerca de 2 semanas de pós-operatório.
Uma paciente apresentou seroma no 13o dia de pós-operatório, com resolução do quadro após punção aspirativa de 30mL de secreção sero-hemática de região púbica e periumbilical.
Alterações menores como edema e equimoses foram observadas em todos os casos operados. Nenhum paciente necessitou ser submetido à revisão cirúrgica.
Não foram constatadas complicações maiores como hematoma, necrose, infecção, deiscências ou eventos tromboembólicos. Nenhum paciente foi submetido à hemotransfusão.
O dreno de sucção, em todos os casos, foi retirado entre 7 a 10 dias com baixo débito de característica sero-hemática.
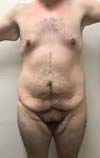
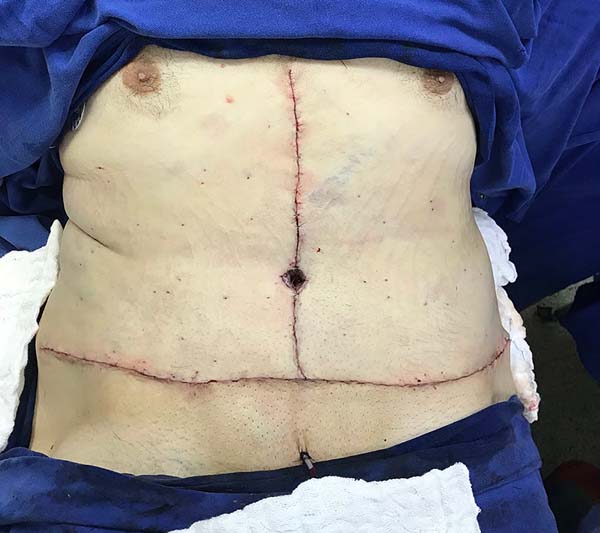
Todos os pacientes foram interrogados, no sexto mês de pós-operatório, se estavam ou não satisfeitos com o resultado obtido (Figuras 7 e 8) em seu contorno corporal e todos se manifestaram positivamente.
DISCUSSÃO
A obesidade mórbida alcança hoje níveis epidêmicos em todo o mundo, e com o crescimento exponencial da execução de gastroplastias, deparamo-nos cada vez mais com pacientes com grande flacidez de pele abdominal. Esta flacidez, além do efeito estético indesejado, cursa com maior probabilidade de instalação de afecções cutâneas em regiões de dobras. O cuidado em se entregar resultados cada vez mais refinados aos pacientes, aliado à minimização de instalação destas afecções cutâneas é a meta de todos os cirurgiões plásticos que se dedicam às cirurgias pós-bariátricas10.
Após essa perda ponderal maciça, o paciente vivencia a nova condição de saúde, refletida pela melhora ou mesmo resolução das comorbidades, especialmente o diabetes tipo II, e pela própria perda de peso, com reflexos biopsicossociais positivos. No estudo, os pacientes previamente diabéticos e hipertensos relataram resolução dessas comorbidades após a gastroplastia. Entretanto, e quase simultaneamente, o paciente defronta-se com a nova imagem corporal. A perda do excesso de peso poderá produzir um corpo magro, normal ou ainda com sobrepeso, ou até mesmo obeso, a depender da gravidade da condição ponderal prévia10.
Uma condição constante nessa nova imagem corporal é a flacidez cutânea associada à ptose das diversas regiões anatômicas, como mamas, braços, coxas, glúteos e tronco. Ao lado do impacto psicossocial do dermatocalázio generalizado, também há implicações médicas, com doenças como o intertrigo e limitações funcionais para deambulação, micção e atividade sexual. No escopo da cirurgia plástica, o tratamento do excesso de pele após perda ponderal maciça pode ser considerado desafiador, uma vez que atinge todo o corpo do paciente e requer estratégias para minimizar as complicações pelo cuidado integral, desde o planejamento das incisões até a avaliação dos resultados no período pós-operatório tardio. A avaliação de resultados é complexa em cirurgia plástica, ao envolver parâmetros subjetivos e contar com poucas publicações comparativas, porém é necessária para permitir progressos. Em relação ao paciente após perda ponderal maciça, o resultado da cirurgia plástica, seja de dermolipectomias, ou pexias de tecidos ptóticos, o que se observa no período pós-operatório tardio é a manutenção de flacidez residual em graus variados a ponto de afligir o cirurgião, o paciente ou ambos10.
Após a cirurgia bariátrica o emagrecimento estimado é de aproximadamente 50% do excesso de peso, o que significa que inúmeros pacientes manterão índices de massa corpórea de sobrepeso ou obesidade (25 a 30kg/m2 e 30 a 35kg/m2, respectivamente) e alguns ainda terão índices de obesidade mórbida, a depender da gravidade da doença à época da cirurgia11-17. Neste estudo, foram selecionadas pacientes com IMC menor que 30.
Vários autores associam em suas casuísticas índices maiores de complicações, sobretudo para torsoplastias ou abdominoplastias, no grupo de pacientes que ainda sofre de obesidade5-11. As complicações incluem seroma, hematoma, infecção, necrose gordurosa, necrose marginal da pele, deiscências de pele, necessidade de transfusão sanguínea e tempo prolongado de internação hospitalar. É interessante observar que as taxas de complicação afetam cerca de 35% do grupo não-obeso (IMC de normal a sobrepeso) e até 80% dos que mantêm algum grau de obesidade. As complicações sistêmicas, potencialmente mais severas, como a trombose venosa profunda e a embolia pulmonar, também assumem proporções superiores no grupo que, mesmo após sucesso terapêutico da cirurgia bariátrica, ainda apresenta obesidade. Índices reportados para trombose venosa profunda de 0,04% a 2,9% na população geral submetida às abdominoplastias podem atingir 8,9% no segmento pós-perda ponderal que ainda mantém obesidade18-22.
Na presente série de casos, um paciente apresentou epidermólise de coto umbilical; todos os pacientes apresentaram edema e equimoses; e um paciente apresentou seroma. Hematoma, necrose, infecção, deiscência de ferida operatória ou eventos tromboembólicos não foram observados em nenhum paciente.
A necessidade de medidas preventivas é uma constante entre os autores, que recomendam os dispositivos de compressão intermitente da panturrilha no transoperatório, uso de heparina profilática, meias de compressão no pós-operatório, além de deambulação precoce e redução do tempo cirúrgico18-22. Essas medidas foram rigorosamente seguidas no estudo vigente para todos os pacientes operados.
No paciente após perda ponderal maciça, pelas peculiaridades locais e sistêmicas, a padronização e treinamento são bons instrumentos para minimizar os riscos, além da criteriosa seleção de candidatos a procedimentos mais extensos23.
A associação da lipoaspiração às diversas técnicas de dermolipectomias deve ser considerada para se facilitar as dissecções e mobilidade de retalhos, bem como na tentativa de se causar maior retração da pele. Conforme preconizado por Saldanha et al., em 20033, a manutenção da fáscia de Scarpa na execução da lipoabdominoplastia tende a reduzir o índice de complicações pós-cirúrgicas, aliada à ressecção de grande excedente de pele permitida pela marcação em "Fleur-de-Lis", leva pacientes pós-bariátricos a se beneficiarem com melhora considerável do contorno corporal. Com a técnica descrita os autores pretendem aliar consagradas abordagens cirúrgicas no intuito de entregar-se resultados mais refinados aos pacientes, com fácil reprodução e segurança.
Apesar da técnica ter se demonstrado segura e os pacientes terem referido satisfação com o resultado obtido, há necessidade de maior tempo de acompanhamento pós-operatório e maior número de casos operados para mensurar melhor os resultados, bem como a incidência de complicações.
CONCLUSÃO
A técnica descrita demostrou ser segura e eficaz no tratamento de pacientes com exuberante excedente cutâneo abdominal após grande perda ponderal, com melhora substancial do contorno corporal.
COLABORAÇÕES
|
FMA |
Análise e/ou interpretação dos dados, Aprovação final do manuscrito, Coleta de Dados, Concepção e desenho do estudo, Gerenciamento do Projeto, Metodologia, Realização das operações e/ou experimentos, Redação - Preparação do original, Redação - Revisão e Edição, Supervisão |
|
PPP |
Coleta de Dados, Conceitualização, Realização das operações e/ou experimentos, Redação Revisão e Edição |
|
ORS |
Aprovação final do manuscrito, Conceitualização, Redação - Revisão e Edição, Supervisão |
|
SMS |
Redação - Preparação do original, Validação |
|
IRJ |
Redação - Preparação do original |
REFERÊNCIAS
1. Matory Junior WE, O'Sullivan J, Fudem G, Dunn R. Abdominal surgery in patients with severe morbid obesity. Plast Reconstr Surg. 1994 Dec;94(7):976-87.
2. Ravussin E, Swinburn BA. Pathophysiology of obesity. Lancet. 1992 Aug;340(8816):404-8.
3. Demars & Marx - citato em Voloir P. Operátions plastiques susaponévrotiques sur la paroi abdominale antérieure. Thése, Paris, 1960.
4. Corrêa-Iturraspe M. Tratamiento quirúrgico de la obesidad. Rev Med Argent. 1952;66:340-56.
5. Castañares S, Goethel JA. Abdominal lipectomy: a modification in technique. Plast Reconstr Surg. 1967;40(4):378-83.
6. Dellon AL. Fleur-de-lis abdominoplasty. Aesthetic Plast Surg. 1985;9(1):27-32.
7. Callia W. Contribuição para o estudo da correção cirúrgica do abdome pêndulo e globoso-técnica original [Tese de doutorado]. São Paulo: Universidade de São Paulo, Faculdade de Medicina; 1963.
8. Pitanguy I. Abdominallipectomy: Na approach to it through an analysis of 300 consecutive cases. Plast Reconst Surg. 1967;40:384.
9. Saldanha OR, Pinto EBS, Matos Junior WN, Lucon RL, Magalhães F, Bello EML, et al. Lipoabdominoplastia - técnica Saldanha. Rev Bras Cir Plást. 2003;18(1):37-46.
10. Orpheu SC, Coltro PS, Scopel GP, Saito FL, Ferreira MC. Cirurgia do contorno corporal no paciente após perda ponderal maciça: experiência de três anos em hospital público secundário. Rev Assoc Med Bras. 2009;55(4):427-33.
11. Shermak MA. Hernia repair and abdominoplasty in gastric bypass patients. Plast Reconstr Surg. 2006 Apr;117(4):1145-50;discussion:1151-2.
12. Shons AR. Plastic reconstruction after bypass surgery and massive weight loss. Surg Clin North Am. 1979 Dec;59(6):1139-52.
13. Biaunie G, Kalis B. Cutaneous complications of massive obesity. Rev Prat. 1993 Oct;43(15):1930-4.
14. Hurwitz DJ, Agha-Mohammadi S. Postbariatric surgery breast reshaping: the spiral flap. Ann Plast Surg. 2006 May;56(5):481-6;discussion:486.
15. Song AY, Jean RD, Hurwitz DJ, Fernstrom MH, Scott JA, Rubin JP. A classification of contour deformities after bariatric weight loss: the Pittsburgh rating scale. Plast Reconstr Surg. 2005 Oct;116(5):1535-44;discussion:1545-6.
16. Rubin JP, Nguyen V, Schwentker A. Perioperative management of the post gastric bypass patient presenting for body contour surgery. Clin Plast Surg. 2004 Oct;31(4):601-10.
17. Sanger C, David LR. Impact of significant weight loss on outcome of body-contouring surgery. Ann Plast Surg. 2006;56(1):9-13;discussion:13.
18. Aly AS, Cram AE, Heddens C. Truncal body contouring surgery in the massive weight loss patient. Clin Plast Surg. 2004 Oct;31(4):611-24.
19. Menderes A, Baytekin C, Haciyanli M, Yilmaz M. Dermalipectomy for body contouring after bariatric surgery in Aegean region of Turkey. Obes Surg. 2003 Aug;13(4):637-41.
20. Carwell GR, Horton CE. Circumferential torsoplasty. Ann Plast Surg. 1997 Mar;38(3):213-6.
21. Shermak MA, Chang DC, Heller J. Factors impacting thromboembolism after bariatric body contouring surgery. Plast Reconstr Surg. 2007 Apr;119(5):1590-96;discussion:1597-8.
22. Rhomberg M, Pülzl P, Piza-Katzer H. Single stage abdominoplasty and mastopexy after weight loss following gastric banding. Obes Surg. 2003 Jun;13(3):418-23.
23. Modolin M, Cintra Junior W, Gobbi CI, Ferreira MC. Circunferential abdominoplasty for sequential treatment after morbid obesity. Obes Surg. 2003 Feb;13(1):95-100.
1. Hospital dos Fornecedores de Cana de Piracicaba, Piracicaba, SP, Brasil.
2. Hospital São Lucas, Santos, SP, Brasil.
3. Hospital Unimed de Rio Claro, Rio Claro, SP, Brasil.
Autor correspondente: Francisco Mendonça de Albuquerque Rua Três, 139, Saúde, Rio Claro, SP, Brasil. CEP: 13500-313. E-mail: francisco.m.albuquerque@hotmail.com
Artigo submetido: 28/7/2019.
Artigo aceito: 21/10/2019.
Conflitos de interesse: não há.




 Read in Portuguese
Read in Portuguese
 Read in English
Read in English
 PDF PT
PDF PT
 Print
Print
 Send this article by email
Send this article by email
 How to Cite
How to Cite
 Mendeley
Mendeley
 Pocket
Pocket
 Twitter
Twitter