

Case Report - Year 2019 - Volume 34 -
Pioderma gangrenoso após mamoplastia redutora: desafios diagnóstico e terapêutico
Pyoderma gangrenosum after reduction mammoplasty: diagnostic and therapeutic challenges
RESUMO
O pioderma gangrenoso (PG) é doença inflamatória da pele, que pode se desenvolver espontaneamente, associado a certas doenças sistêmicas e neoplásicas, ou ao trauma cirúrgico, incluindo os das mamas. Há relatos cada vez mais frequentes, considerando o aumento desse procedimento nos dias atuais. A manifestação clínica das úlceras é característica e deve ser lembrada nas evoluções cicatriciais desfavoráveis com intensa reação inflamatória, perdas teciduais, secreção sanguinolenta e/ ou purulenta, fundo granuloso e bordas elevadas. Relatase o caso de paciente que teve pioderma gangrenoso após mamoplastia redutora. Respondeu ao corticosteroide sistêmico, e vem evoluindo sem recidivas até o momento.
Palavras-chave: Pioderma gangrenoso; Mamoplastia; Complicações pós-operatórias; Doenças autoimunes; Diagnóstico diferencial
ABSTRACT
Pyoderma gangrenosum (PG) is an inflammatory disease of the skin that may develop spontaneously. It is associated with certain systemic and neoplastic diseases, including those of the breasts. PG is also associated with surgical trauma. It has been increasingly reported, along with the increase in the incidence of reduction mammoplasty procedures. The clinical manifestation of ulcers is characteristic of PG and it should be considered in cases of poor healing with intense inflammatory reaction, tissue loss, bloody and/ or purulent secretion, granular background, and lesions with high edges. We describe a patient who developed PG after reduction mammoplasty. She has since responded to systemic corticosteroids and has had no relapse to date.
Keywords: Pyoderma gangrenosum; Mammoplasty; Postoperative complications; Autoimmune diseases; Differential diagnosis.
INTRODUÇÃO
O pioderma gangrenoso é uma doença cutânea rara, recorrente, destrutiva e de causa desconhecida, com predominância no sexo feminino, na faixa etária de 25 anos a 55 anos1. Tem seu diagnóstico feito com base na evolução e exclusão de outras afecções, e em até 25% dos casos pode ser desencadeado por trauma (fenômeno de patergia)2,3,4.
Há diferentes formas clínicas, mas, para o objeto principal deste relato, destaca-se a forma ulcerada após cirurgias, principalmente das mamas. O conhecimento das lesões, dos fatores predisponentes e condições cirúrgicas de risco, assim como a instituição precoce do tratamento adequado pode amenizar situações evolutivas extremamente graves para os pacientes.
RELATO DO CASO
Paciente caucasiana, do sexo feminino, 50 anos de idade, hígida, admitida no serviço de cirurgia plástica do Hospital Municipal Barata Ribeiro - RJ para cirurgia de mamoplastia redutora.
Ao exame inicial: mamas volumosas, densas, ptose grau II, e que geravam desconforto postural e dorsalgia. Foi submetida ao procedimento cirúrgico, pela técnica de Wise com pedículo tipo I de Liacyr Ribeiro, evoluindo sem intercorrências durante a internação e recebendo alta no segundo dia de pós-operatório.
No sétimo dia de pós-operatório, compareceu para consulta de revisão apresentando mamas com boa forma, porém pouco edemaciadas e com pequenas áreas hiperemiadas. Ainda referia dor leve, sendo prescrito analgésicos.
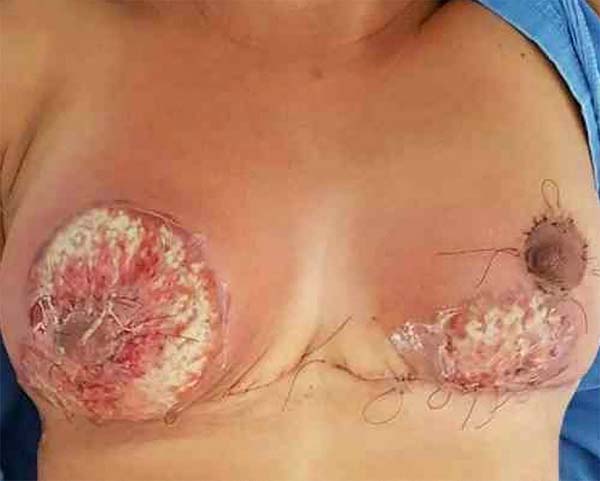
Do sétimo ao décimo dia de pós-operatório, a paciente evoluiu com importante piora do quadro clínico. Queixava-se de dor intensa e apresentava lesões ulceradas e confluentes nos polos inferiores de ambas as mamas. Foi observado com o passar dos dias uma progressão cranial das lesões preservando apenas o complexo areolopapilar (Figura 1). Apresentavam bordos elevados e fundo exsudativo com fibrina e secreção com aspecto piosanguinolento, lembrando quadro de infecção de partes moles.
Diante do quadro, foi reinternada e foram colhidas amostras para exames, incluindo swab e cultura. Iniciada antibioticoterapia, com cefalexina; e, posteriormente, com ciprofloxacino 800mg/dia e clavulin 3g/dia, para controle do provável quadro infeccioso.
Laboratorialmente apresentava apenas elevação dos marcadores sistêmicos de inflamação: velocidade de hemossedimentação e proteína C reativa, sem leucocitose.
Diante do tratamento insatisfatório com antibióticos e com resultados negativos de culturas em ambas as mamas, foi aventado o diagnóstico de pioderma gangrenoso e iniciada corticoterapia com prednisona 100mg/dia e cuidados locais.
O curativo foi realizado diariamente para remoção do excesso do conteúdo exsudativo, utilizando soro fisiológico 0,9% e solução aquosa de polihexanida, seguido por cobertura com alginato de cálcio. O objetivo foi manter a ferida o mais limpa possível, sem aumentar o trauma no local e evitando-se com isso a progressão das lesões. Dessa forma, foi prescrito o uso dos debridantes químicos contendo colagenase e optado por não realizar desbridamento cirúrgico. A opção de enxertia também foi descartada neste momento pela possibilidade de desencadear novamente o mesmo processo.
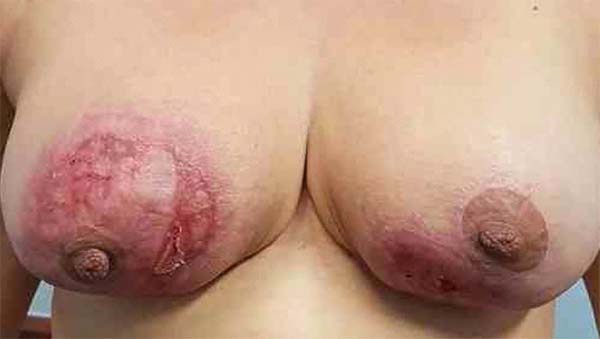
Dentro de poucas semanas do início da corticoterapia, houve regressão substancial das úlceras. Com a redução das lesões, da atividade das bordas e progressão da cicatrização, a corticoterapia foi reduzida lentamente até dose de manutenção de 10mg/dia, e as feridas menos secretivas e superficiais passaram a ser cobertas com malha de acetato de celulose não aderente.
DISCUSSÃO
O pioderma gangrenoso é uma doença de etiopatogenia desconhecida, havendo em mais de 50% dos casos associação com doenças sistêmicas3,4,5. Há lesões de aparecimento espontâneo, porém há manifestações que surgem após traumas cirúrgicos, sendo observado um maior número de relatos de casos após cirurgias das mamas. Caracteriza-se fundamentalmente por presença de uma pústula com centro necrótico e cercada por tecido de coloração vermelho-azulada, que se transforma rapidamente em uma úlcera e cujas culturas são negativas. A evolução do quadro costuma ser bastante variável, podendo ser de 5 dias a 10 anos, o que exige um acompanhamento contínuo e exclusão de doenças infecciosas, autoimunes e neoplásicas, que tenham úlceras cutâneas em sua apresentação clínica6.
A paciente deste relato apresentou como lesão inicial múltiplas pústulas, que se alastraram rapidamente pelas mamas, gerando um exsudato piosanguinolento, rápida deiscência da sutura com eliminação dos fios, dor intensa e crescimento perilesional com bordas eritêmato-violáceas simulando um quadro infeccioso. A preservação do complexo areolopapilar7,8, a falta de resposta ao uso de antimicrobianos e as culturas negativas foram fatores determinantes para o diagnóstico de pioderma gangrenoso.
Os achados laboratoriais não são específicos nem diagnósticos, sendo observado invariavelmente índices elevados de hemossedimentação, proteína C reativa e leucocitose9. A histopatologia pode ainda contribuir para se excluir outras causas de ulceras cutâneas, revelando comumente uma neutrofilia estéril associada à vasculite linfocítica10.
Pelo fato de não haver uma etiologia certa no pioderma, o tratamento é bastante variável, tendo como base, na maioria dos casos, um imunossupressor10. Prednisona (60 mg/dia a 80 mg/dia) é o tratamento de escolha inicial, havendo várias alternativas para os casos que não respondem aos corticosteroides. Assim, descrevem-se a clofazimina, sulfasalazina, ciclofosfamida, micofenolato de mofetil, talidomida, rifampicina, dapsona, gamaglobulina, plasmaférese, infliximab, tracolimus e metotrexato, entre outros6,9. No caso descrito, obteve-se uma melhora importante com início de prednisona 100mg/dia isolada (Figura 2), sendo realizado posteriormente o desmame gradual da mesma.
Para cuidados locais, relata-se permanganato de potássio, iodopolvidine, nitrato de prata, rifampicina tópica, triancinolona intralesional, peróxido de benzila, soro fisiológico 0,9%, hidrocolóides, alginato de cálcio, uso de câmara hiperbárica, entre outros. Cabe, neste contexto, lembrar que os desbridamentos devem ser prorrogados até haver diagnóstico histopatológico das áreas ativas ulceradas. Na maioria dos relatos ocorre piora marcante na evolução após esses procedimentos cirúrgicos. Dessa forma, deve-se evitar desbridamentos químicos, cirúrgicos e enxertia diante de uma suspeita de pioderma gangrenoso9. Quando há necessidade de enxertia, a introdução do corticosteroide antes do procedimento poderá minimizar o desenvolvimento da doença.
Diante da imprevisibilidade do quadro clinico, diagnóstico e evolução, deve-se buscar sempre um suporte psicológico aos pacientes. O comprometimento da paciente em manter o tratamento com imunossupressores a longo prazo é fundamental. Além disso, outro dilema a ser encarado é o reparo das sequelas cicatriciais, que em alguns casos podem gerar novas agressões teciduais e recorrência do quadro.
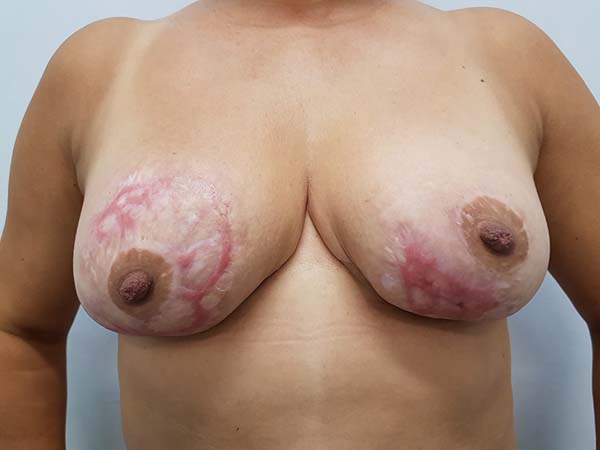
Portanto, o pioderma gangrenoso é uma doença cutânea rara e de curso imprevisível, sendo de extrema importância sua suspeita diagnóstica, pois o início de seu tratamento adequado determinará o seu desfecho10. O uso de corticoides e/ou imunossupressores deve ser encarado como primeira medida para controle da progressão das lesões e para minimizar as cicatrizes finais (Figura 3), associado à limpeza local cuidadosa para se remover o conteúdo exsudativo, sem, contudo, aumentar a agressão tecidual. Dessa forma, o desbridamento químico ou cirúrgico devem ser evitados nesta condição.
COLABORAÇÕES
|
INY |
Análise e/ou interpretação dos dados, Análise estatística, Aprovação final do manuscrito, Aquisição de financiamento, Coleta de Dados, Conceitualização, Concepção e desenho do estudo, Gerenciamento de Recursos, Gerenciamento do Projeto, Investigação, Metodologia, Realização das operações e/ou experimentos, Redação - Preparação do original, Redação - Revisão e Edição, Software, Supervisão, Validação, Visualização |
|
CJB |
Aprovação final do manuscrito, Gerenciamento do Projeto, Redação - Revisão e Edição, Supervisão, Visualização |
|
RCR |
Coleta de Dados, Gerenciamento do Projeto, Redação - Revisão e Edição, Supervisão, Validação, Visualização |
|
SSA |
Coleta de Dados, Realização das operações e/ou experimentos, Redação - Revisão e Edição, Visualização |
|
GFA |
Realização das operações e/ou experimentos, Supervisão, Visualização |
|
APR |
Realização das operações e/ou experimentos, Redação - Revisão e Edição, Supervisão, Visualização |
REFERÊNCIAS
1. Bennet ML, Jackson JM, Jorizzo JL, Fleischer Junior AB, White WL, Callen JP. Pyoderma gangrenosum. A comparison of typical and atypical forms with an emphasis on time to remission. Case review of 86 patients from 2 institutions. Medicine. 2000 Jan;79(1):37-46.
2. Vasili E, Shkodrani E, Labinoti L, Xhaja A. A case of atypical pyoderma gangrenosum. J Dermatol Case Rep. 2010 Apr;4(1):18-21.
3. Ravic-Nikolic A, Milicic V, Ristic G, Jovovic-Dagovic B. Pyoderma gangrenosum associated with Sjögren syndrome. Eur J Dermatol. 2009 Jul/Aug;19(4):392-3.
4. Yamanaka K, Kuniyuki S, Maekawa N, Yoshida Y, Teshima H. Pyoderma gangrenosum with myelodysplastic syndrome treated with analogous bone marrow transplantation. Acta Derm Venereol. 2009;89(1):105-6.
5. Santos M, Rabelo RF, Chirano CA, Talhari C, Schetini APM, Talhari S. Pioderma Gangrenoso: apresentação clínica de difícil diagnóstico. An Bras Dermatol. 2011;86(1):153-6.
6. Konopka CL, Padulla GA, Ortiz MP, Beck AK, Bitencourt MR, Dalcin DC. Pioderma gangrenoso: Um artigo de revisão. J Vasc Bras. 2013 Mar;12(1):25-33.
7. Tuffaha SH, Sarhane KA, Mundinger GS, Broyles JM, Azoury SC, Seal S, et al. Pyoderma Gangrenosum After Breast Surgery: Diagnostic Pearls and Treatment Recommendations Based on a Systematic Literature Review. Ann Plast Surg. 2016 Aug;77(2);e39-44.
8. Busato WMM, Pontes LT, Velho PENF, Magalhães RF. Pioderma gangrenoso da mama - relato de caso e aspectos relevantes para o diagnóstico precoce. Diagn Tratamento. 2016;21(2):65-9.
9. Portinho CP, Miguel LMC, Morello ER, Herter AHR, Collares MVM. Tratamento de pioderma gangrenoso após mamoplastia reutora com imunossupressão e oxigenoterapia hiperbárica: relato de caso e revisão de literatura. Arq Catarin Med. 2014;43(Supl 1):17-19.
10. Ahronowitz I, Harp J, Shinkai K. Etiology and management of pyoderma gangrenosum: a comprehensive review. Am J Clin Dermatol. 2012 Jun;13(3):191-211.
1. Hospital Municipal Barata Ribeiro, Rio de Janeiro, RJ, Brasil.
Autor correspondente: Igor Nagai Yamaki Rua Carlos Góis, 390, Leblon, RJ, Brasil. CEP: 22440-040. E-mail: igoryamaki@gmail.com
Artigo submetido: 26/1/2019.
Artigo aceito: 22/6/2019.
Conflitos de interesse: não há.





 Read in Portuguese
Read in Portuguese
 Read in English
Read in English
 PDF PT
PDF PT
 Print
Print
 Send this article by email
Send this article by email
 How to Cite
How to Cite
 Mendeley
Mendeley
 Pocket
Pocket
 Twitter
Twitter