

Original Article - Year 2019 - Volume 34 -
Reconstrução de defeito de parede abdominal e vulva após ressecção de endometriomas extracavitários
Reconstruction of abdominal wall and vulvar defects after endometriosis resection
RESUMO
Introdução: Endometriose é a presença de tecido endometrial funcionante (glândulas endometriais e estroma) em localização fora da cavidade endometrial. Implantes endometrióticos extrapélvicos têm sido ocasionalmente descritos na literatura.
Métodos: Este é um relato de caso de uma paciente do serviço de cirurgia plástica do autor, operada em setembro de 2013 em um hospital de Brasília-DF. O trabalho seguiu os princípios de Helsinque e o termo de consentimento livre e esclarecido foi realizado.
Resultados: O trabalho se trata de uma paciente de 30 anos que apresentava dismenorreia, dor e parestesia em região inguinal direita, nódulo endurecido em grande lábio direito com cicatrizes de duas ressecções de focos de endometriose. A equipe de ginecologia realizou ressecção endoscópica das lesões cavitárias, do conteúdo do canal inguinal, do nódulo no grande lábio direito, da cicatriz umbilical e parte da aponeurose. Após se instalarem os defeitos de parede abdominal e vulva, a cirurgia plástica realizou a reconstrução com retalho de abdome inferior randômico, baseado lateralmente, como um dos vértices de uma zetaplastia.
Conclusão: O retalho descrito no trabalho é uma alternativa na reconstrução da região inguinal e vulva, em casos de grandes defeitos, obtendo um resultado satisfatório.
Palavras-chave: Reconstrução; Vulva; Abdome; Cirurgia plástica; Endometriose
ABSTRACT
Introduction: Endometriosis is characterized by the presence
of functional endometrial tissue (endometrial glands and
stroma) outside the uterine cavity. However, only a few cases of
extrapelvic endometriosis have been described in the literature.
Methods: This study reports the case of a patient from the
author's plastic surgery service who underwent surgery in
September 2013 at a hospital in Brasília, Federal District,
Brazil. The study was conducted according to the principles
of the Declaration of Helsinki, and the patient signed an
informed consent form.
Results: A 30-year-old female patient
presented with dysmenorrhea, pain, and paresthesia in the
right inguinal region as well as a firm nodule in the labia majora
with scars from two surgical resections of endometriosis.
The gynecology team performed endoscopic resection of the
uterine cavity lesions, inguinal canal content, nodules in the
right labia majora, umbilical scar, and part of the aponeurosis.
The abdominal wall and vulvar defects caused by the resection
were repaired using a laterally based random lower abdominal
flap as one of the vertices of a Z-plasty.
Conclusion: The flap
described in this study is an alternative and satisfactory method
for repairing large defects in the inguinal and vulvar regions.
Keywords: Reconstruction; Vulva; Abdomen; Plastic surgery; Endometriosis.
INTRODUÇÃO
Define-se endometriose como a presença de tecido endometrial funcionante (glândulas endometriais e estroma) em localização fora da cavidade endometrial e da musculatura uterina, que geralmente responde à estimulação hormonal1,2,3,4. O local mais comumente afetado pela doença é a cavidade pélvica, mas implantes endometrióticos extrapélvicos têm sido ocasionalmente descritos na literatura5,6.
O diagnóstico de endometriose deve ser considerado quando a história clínica evidenciar os sintomas de dismenorreia, dor pélvica acíclica crônica, dispareunia, sintomas intestinais e urinários cíclicos, e infertilidade7.
A confirmação desta doença só é possível através da análise histopatológica de um fragmento obtido por algum procedimento invasivo, pois não existe, até o momento, nenhum marcador clínico seguro1.
Essa patologia pode ocorrer em muitos locais diferentes, incluindo a vagina, vulva, colo do útero, períneo, canal inguinal, sistema urinário, gastrointestinal, trato pulmonar, estruturas pulmonares, extremidades e pele. Pode-se apresentar aos cirurgiões plásticos como um tecido inespecífico na virilha ou para cirurgiões gerais como uma hérnia inguinal2.
Após a exérese da lesão, o desafio do cirurgião plástico será reconstruir a área cruenta, restabelecendo primeiramente o princípio de funcionalidade associado a melhor aparência possível. Inúmeras formas de fechamento da lesão são possíveis, dependendo da localização, tamanho e condições do paciente para que sejam realizadas8.
OBJETIVO
Este artigo tem o objetivo de demonstrar uma opção viável e com bons resultados de reconstrução da região inguinal e grandes lábios, utilizando um retalho de abdome inferior a partir do desenho de uma zetaplastia.
MÉTODOS
As informações contidas neste trabalho foram obtidas por meio de revisão do prontuário, entrevista com o paciente, registros fotográficos e revisão de literatura. O caso clinico decorreu entre setembro de 2013 a fevereiro de 2016 em Brasília-DF. A paciente teve sua identidade omitida, autorizou a realização deste artigo e assinou o Termo de Consentimento Livre e Esclarecido. O trabalho seguiu os princípios de Helsinque.
RESULTADOS
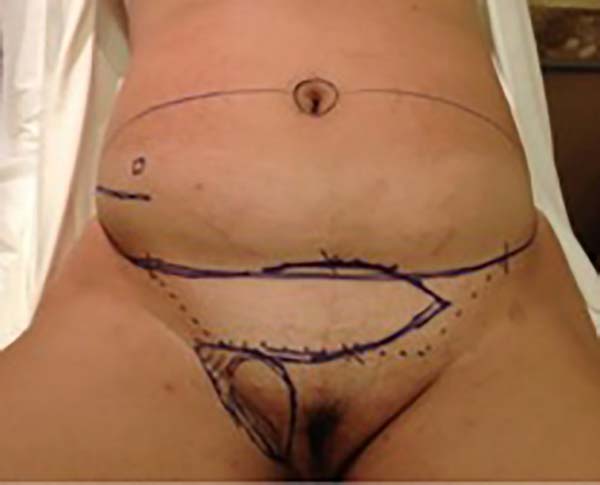
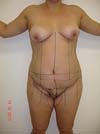
Paciente J.A.K., 30 anos, em acompanhamento com equipe de ginecologia, IMC de 29kg/m2, nuligesta, apresentava dismenorreia, dor e parestesia em região inguinal direita há 03 anos, com limitação funcional durante período menstrual, nódulo endurecido em grande lábio direito com cicatrizes de duas ressecções de focos de endometriose. Mensalmente ocorriam sangramentos pela cicatriz umbilical. A equipe de ginecologia apresentou programação cirúrgica de ressecção endoscópica das lesões cavitárias, ressecção do conteúdo do canal inguinal, ressecção do nódulo em grande lábio direito com margens, ressecção da cicatriz umbilical e parte da aponeurose. Após a exérese das lesões em região inguinal, grande lábio direito e cicatriz umbilical, defeitos importantes se instalaram com necessidade de reconstrução pela cirurgia plástica.
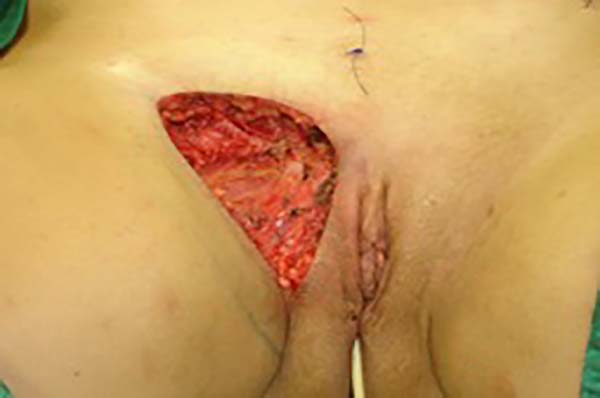
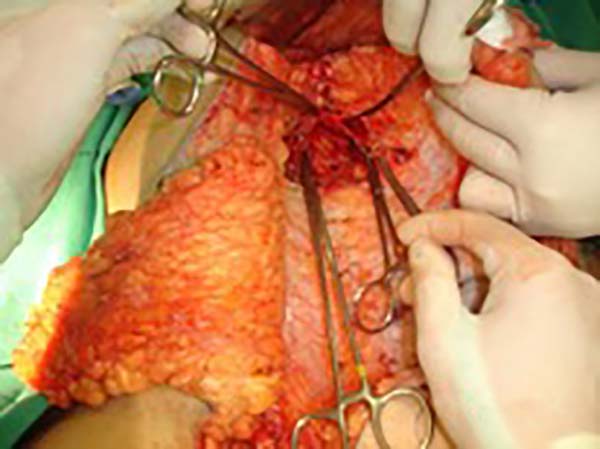
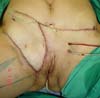
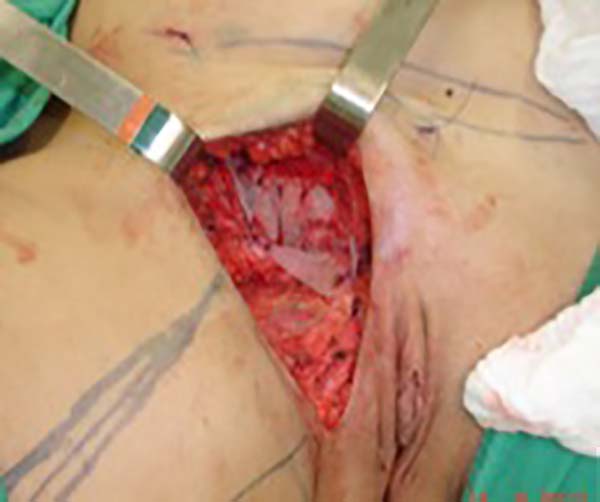
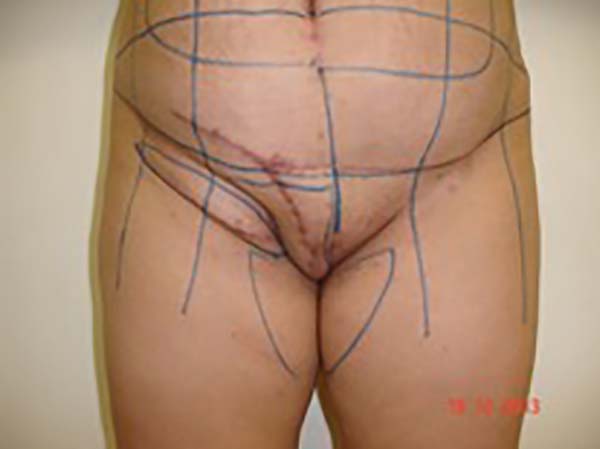
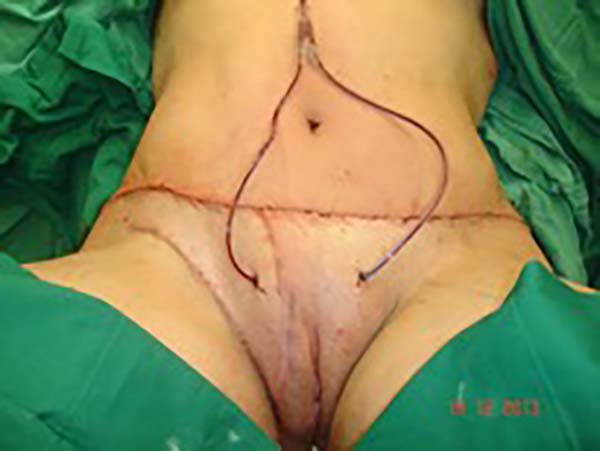
Foi programada reconstrução da parede abdominal na região periumbilical para recomposição da aponeurose dos retos, com plicatura dos mesmos, numa dimensão de 5cm acima e 5cm abaixo da região da cicatriz umbilical, e fechamento do defeito da parede abdominal, além de confecção de um neoumbigo, onde foi realizada sutura entre a derme e a aponeurose do reto abdominal (o umbigo natural foi ressecado em bloco) (Figura 1). Na região inguinal, o defeito tegumentar comprometia mais de 70% do grande lábio direito e região de raiz da coxa, com exposição do canal inguinal, por onde havia comunicação da cavidade com o meio externo, em virtude do endometrioma ter atingido desde a cavidade até o grande lábio (aparentemente caminhando por onde passa o funículo espermático) (Figura 2). Essa proposta foi baseada nas recidivas que poderiam ocorrer, com mínimo dano da área doadora, na prevenção de hérnia inguinal decorrente do defeito nessa região e considerando a utilização de retalhos locais baseado na vascularização local (Figura 3).
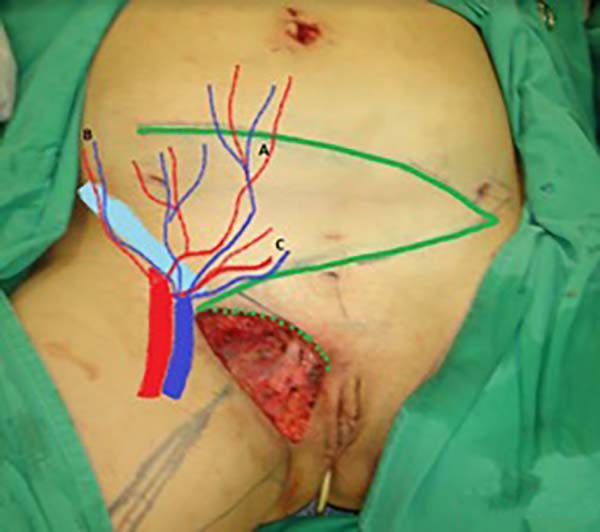
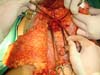
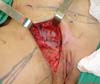
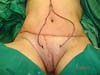
No primeiro tempo cirúrgico a região umbilical não necessitou de grandes descolamentos, inclusive se evitou, para não fazer implantes dos endometriomas em outros locais, e foi feito apenas restauração da parede com plicatura dos retos e neo-onfaloplastia (Figuras 4 e 5). Na região inguinal, o defeito com extensão de aproximadamente 10cm x 15cm, foi reconstruído com retalho de abdome inferior randômico, baseado lateralmente como um dos vértices de uma zetaplastia (Figura 6).
Para reconstrução do canal inguinal usou-se tela de Prolene® fixada nas aponeuroses remanescentes e na linha pectínea do ísquio (Figura 7). Em meio as escolhas possíveis (retalho fáscio-cutâneo da coxa e outros adjacentes), optamos pelo retalho fáscio-cutâneo da fossa ilíaca direita, sem necessidade de maiores descolamentos (o desenho do retalho foi semelhante à zetaplastia).
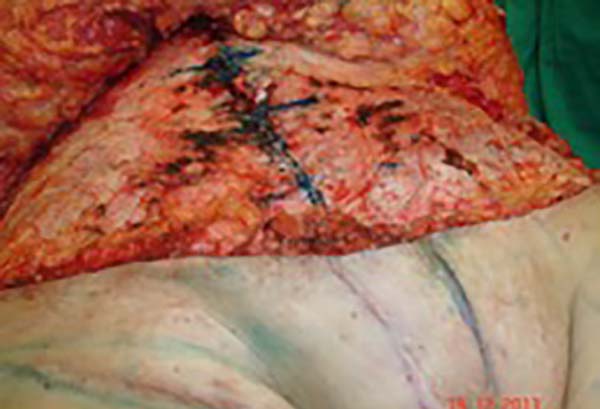
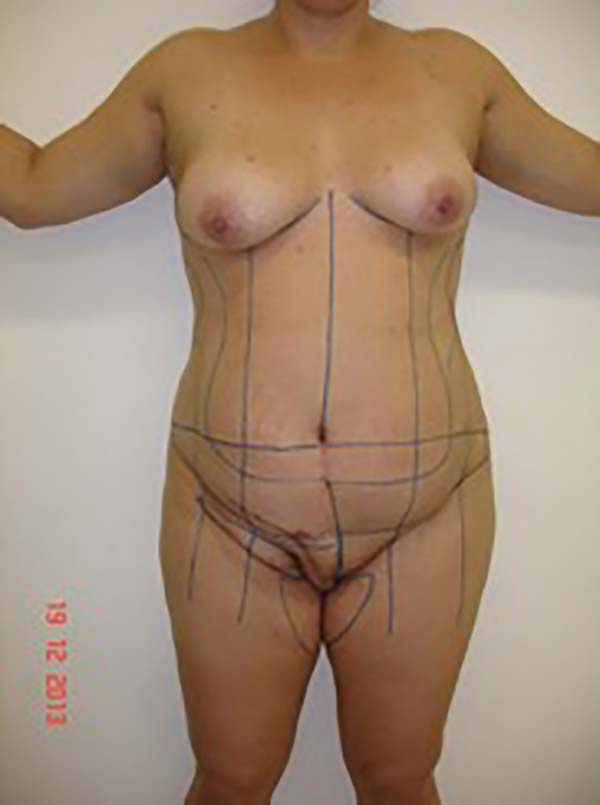
Foi discutido com a paciente sobre a possibilidade de uma segunda abordagem para realização de uma abdominoplastia, na altura da cicatriz da retirada da lesão, lipoescultura com lipoaspiração do retalho e simetrização com lipoenxertias (Figuras 8 e 9).
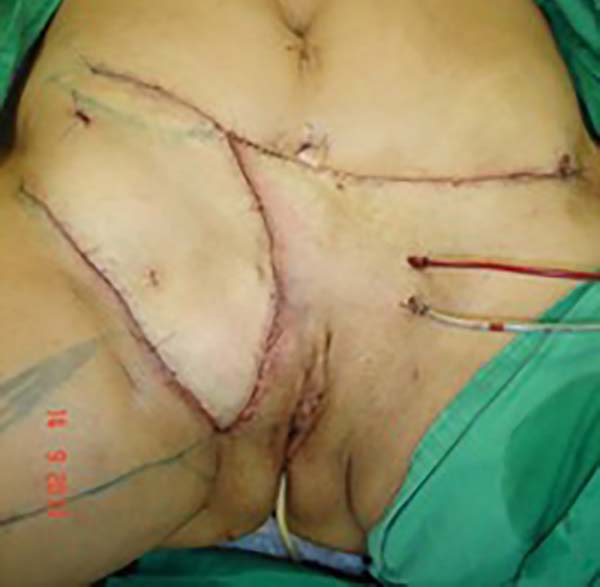
Após três meses a paciente apresentou boa evolução, sem complicações e foi então submetida a um segundo tempo cirúrgico para realização de abdominoplastia com lipoescultura e refinamentos do retalho, ou seja, lipoaspiração do grande lábio direito e região inguinal com lipoenxertia em grande lábio esquerdo para simetrização (Figura 10).
Após dois anos e um mês do segundo tempo cirúrgico, a paciente retornou para realizar mastopexia com implantes mamários, ocasião em que foram feitos novos refinamentos como lipoaspiração e lipoenxertia, alcançando-se bons resultados (Figuras 11 e 12). Não houve recidivas do endometrioma e nem complicações maiores nas três etapas cirúrgicas.
DISCUSSÃO
A endometriose perineal, vulvar e de parede abdominal tem sido relatada, na maioria dos casos, no local ou perto das cicatrizes cirúrgicas, provavelmente devido ao transplante mecânico de tecido endometrial durante episiotomia prévia, cirurgia de vulva ou trauma acidental9. Em contrapartida, a teoria da disseminação de doença linfovascular é considerada a explicação mais adequada da patogênese do desenvolvimento espontâneo de lesões perineais9.
A endometriose é uma condição crônica dependente de estrogênio, que afeta de 6 a 10% das mulheres em idade reprodutiva. Enquanto o tecido endometrial ectópico pode aparecer em qualquer lugar do corpo, os implantes tendem a estar localizados na região pélvica10. Em um estudo feito por Yela et al., em 201711, a localização predominante da lesão endometriótica foi em cicatriz de cesariana prévia. A incidência de endometriose da parede abdominal é rara.
O distúrbio ocorre em 0,03 a 3,5% dos casos, e alguns estudos relataram uma taxa de até 12% dos casos10,11. Entretanto, o endometrioma também foi observado na incisão cirúrgica após histerectomia convencional ou laparoscópica, apendicectomia e hérnia inguinal. Nestes casos, as lesões que foram frequentemente avaliadas pelo cirurgião geral para diagnóstico eram comumente diagnosticadas erroneamente como hérnia, hematoma, granuloma, abscesso ou lipoma11. A endometriose extrapélvica é relativamente rara10.
Os quatro sinais diagnósticos incluem: aumento intermitente da lesão, aumento da sensibilidade da lesão próximo ao período menstrual, dispareunia e sangramento9.
Retalhos pediculados de pele, incluindo retalhos locais e retalhos regionais, são comumente usados para reconstrução vulvar12.
Os defeitos do terço superior da vulva, menores de 20cm2, podem ser fechados, principalmente com retalhos locais, como o romboide e V-Y. O enxerto de pele com espessura parcial é uma opção nos defeitos em pacientes que não necessitam ou não tiveram radioterapia prévia. Em defeitos maiores retalhos mais elaborados podem ser necessários8,13,14.
Os defeitos do terço médio dos grandes lábios podem ser reconstruídos com múltiplos retalhos, incluindo o retalho pudendo (Cingapura), retalho miocutâneo grácil e glúteo8,13.
No terço inferior ou orifício vaginal/perianal, os defeitos são melhor reconstruídos com retalhos de dobra glútea, que foi descrito por Yii e Niranjan, em 0000x, e modificado por Hashimoto et al., em 19998.
A reconstrução perineal representa um desafio importante ao cirurgião que exige muitas vezes restauração da função urogenital e anorretal. Nas abordagens perineais estão presentes múltiplos tecidos e sistemas, que envolvem uma ampla presença de bactérias em contato com retalhos ou enxertos. Isso predispõe a qualquer intervenção cirúrgica, um risco aumentado de infecção e deiscência da ferida. O períneo também está sujeito a pressões significativas em relação a posição reclinada e sentada, potencialmente expondo a ferida cirúrgica à pressão isquêmica e necrose8,13.
Os retalhos baseados na artéria epigástrica inferior profunda têm sido comumente utilizados nos últimos anos e tem a vantagem em possuir um retalho com gordura subcutânea espessa e volumosa12.
Para reconstrução de região inguinal existem algumas opções de retalhos disponíveis. Aqueles comumente relatados para uso incluem o sartório, reto abdominal, tensor da fáscia lata, vasto lateral, coxa lateral e anterior e retalho com o musculo grácil15.
Segundo Sbitany et al., em 201015, a preferência para reconstrução de defeitos da região inguinal é o retalho muscular do reto femoral. Vantagens do músculo reto femoral incluem um arco de rotação suficiente para que cubra toda a região, com um pedículo vascular confiável.
Em nosso trabalho, a confecção de um retalho de abdome inferior foi realizada e obteve sucesso no que tange o aspecto funcional e estético. Geralmente, a reconstrução vulvar limita-se à pele e tecidos subcutâneos, tentando-se restaurar a genitália, imagem corporal e funcional8.
A área doadora teve dano mínimo que foi compensada por uma abdominoplastia posteriormente, proporcionando um bom retalho para reconstrução do defeito em região inguinal e grande lábio direito. No procedimento foi colocada tela de polipropileno em região inguinal, para prevenir possível herniação nessa localidade e lipoenxertia para melhor estética local.
Muitos retalhos são descritos na literatura para correção de defeitos de grandes lábios e região inguinal, como retalhos em V-Y e romboides, utilizando o grácil, glúteos ou coxa. Neste trabalho pudemos demonstrar uma opção de reconstrução, de uma área nobre e de difícil reconstrução, baseada nas dificuldades técnicas e fisiológicas da paciente. Realizando-se um retalho fasciocutânio randômico, onde os vasos da parede lateral do abdome dão suprimento vascular para confecção deste.
CONCLUSÃO
O retalho de abdome inferior randômico, baseado lateralmente como um dos vértices de uma zetaplastia, é uma alternativa na reconstrução de região inguinal e vulva em casos de grandes defeitos. É possível com essa técnica obter um resultado satisfatório para a vulva e região inguinal, sem prejuízos da forma e volume, com preservação do sulco natural em raiz da coxa, de forma que o grande volume de tecido dermogorduroso possibilite modelagens com lipoaspiração/lipoenxertias de forma bastante versátil.
COLABORAÇÕES
|
JDLGA |
Análise e/ou interpretação dos dados, Aprovação final do manuscrito, Coleta de Dados, Conceitualização, Concepção e desenho do estudo, Gerenciamento do Projeto, Investigação, Metodologia, Redação - Preparação do original, Supervisão. |
|
JGOJ |
Coleta de Dados, Revisão e Edição. |
|
RSCC |
Análise e/ou interpretação dos dados, Coleta de Dados, Concepção e desenho do estudo, Gerenciamento de Recursos, Realização das operações e/ou experimentos, Redação - Preparação do original, Redação - Revisão e Edição. |
|
ACC |
Análise e/ou interpretação dos dados. |
|
RCSD |
Análise e/ou interpretação dos dados. |
|
AAD |
Análise e/ou interpretação dos dados. |
|
JCD |
Análise e/ou interpretação dos dados. |
REFERÊNCIAS
1. Acetta I, Acetta P, Acetta AF, et al. Endometrioma de parede abdominal. Arq Bras Cir Dig. 2011 Mar;24(1):26-29. DOI: https://doi.org/10.1590/S0102-67202011000100006
2. Cervini P, Wu L, Shenker R, et al. Endometriosis in the canal of Nuck: Atypical manifestations in an unusual location. Can J Plast Surg. 2004;12(2):73-75. DOI: https://doi.org/10.1177/229255030401200202
3. Pontrelli G, Cozzolino M, Stepniewska A, et al. Primary vaginal adenosarcoma with sarcomatous overgrowth arising in recurrent endometriosis: feasibility of laparoscopic treatment and review of the literature. J Minim Invasive Gynecol. 2016 Jul/Aug;23(5):833-8. DOI: https://doi.org/10.1016/j.jmig.2016.03.019
4. Eyvazzadeh AD, Smith YR, Lieberman R, et al. A rare case of vulvar endometriosis in an adolescent girl. Fertil Steril. 2009 Mar;91(3):929.e9-11. DOI: https://doi.org/10.1016/j.fertnstert.2008.10.026
5. Kondo W, Ribeiro R, Trippia C, Zomer MT. Endometriose profunda infiltrativa: distribuição anatômica e tratamento cirúrgico. Rev Bras Ginecol Obstet. 2012 Jun;34(6):278-84. DOI: https://doi.org/10.1590/S0100-72032012000900006
6. Odobasic A, Pasic A, Iljazovic-Latifagic E, et al. Perineal endometriosis: a case report and review of the literature. Tech Coloproctol. 2010;14(Suppl 1):S25-7. DOI: https://doi.org/10.1007/s10151-010-0642-8
7. Peloggia A, Petta C. Endometriose profunda: como abordar?. Femina. 2011 Set;39(9):451-457.
8. Weichman KE, Matros E, Disa JJ. Reconstruction of peripelvic oncologic defects. Plast Reconstr Surg. 2017 Oct;140(4):601e-612e. PMID: 28953736 DOI: https://doi.org/10.1097/PRS.0000000000003703
9. Nasu K, Okamoto M, Nishida M, Narahara H. Endometriosis of the perineum. J Obstet Gynaecol Res. 2013 May;39(5):1095-7. PMID: 23496239 DOI: https://doi.org/10.1111/jog.12003
10. Okoshi K, Mizumoto M, Kinoshita K. Endometriosis-associated hydrocele of the canal of Nuck with immunohistochemical confirmation: a case report. J Med Case Rep. 2017;11:354. DOI: https://doi.org/10.1186/s13256-017-1522-x
11. Yela DA, Trigo L, Bennetti-Pinto CL. Evaluation of cases of abdominal wall endometriosis at Universidade Estadual de Campinas in a period of 10 years. Rev Bras Ginecol Obstet. 2017 Aug;39(8):403-407. DOI: https://doi.org/10.1055/s-0037-1603965
12. Zeng A, Qiao Q, Zhao R, Song K, Long X. Anterolateral thigh flap-based reconstruction for oncologic vulvar defects. Plast Reconstr Surg. 2011 May;127(5):1939-45. PMID: 21532422 DOI: https://doi.org/10.1097/PRS.0b013e31820e9223
13. Hollenbeck ST, Toranto JD, Taylor BJ, et al. Perineal and lower extremity reconstruction. Plast Reconstr Surg. 2011 Nov;128(5):551e-563e. PMID: 22030517 DOI: https://doi.org/10.1097/PRS.0b013e31822b6b87
14. Lee PK, Choi MS, Ahn ST, et al. Gluteal fold V-Y advancement flap for vulvar and vaginal reconstruction: a new flap. Plast Reconstr Surg. 2006 Aug;118(2):401-6. PMID: 16874210 DOI: https://doi.org/10.1097/01.prs.0000227683.47836.28
15. Sbitany H, Koltz PF, Girotto JA, Veja SJ, Langstein HN. Assessment of donor-site morbidity following rectus femoris harvest for infrainguinal reconstruction. Plast Reconstr Surg. 2010 Sep;126(3):933-40. DOI: https://doi.org/10.1097/PRS.0b013e3181e604a1
1. Hospital Daher Lago Sul, Brasília, DF, Brasil.
Autor correspondente: Jefferson Di Lamartine Galdino Amaral SCN Quadra 2 Ed. Liberty Mall Torre A, Salas 1121 e 1123, Asa Norte, Brasília, DF, Brasil. CEP 70297-400. E-mail: jefferson@dilamartine.com.br
Artigo submetido: 10/02/2019.
Artigo aceito: 10/06/2019.
Conflitos de interesse: não há.











 Read in Portuguese
Read in Portuguese
 Read in English
Read in English
 PDF PT
PDF PT
 Print
Print
 Send this article by email
Send this article by email
 How to Cite
How to Cite
 Mendeley
Mendeley
 Pocket
Pocket
 Twitter
Twitter