

Case Report - Year 2019 - Volume 34 -
Reanimação estática do lábio inferior na paralisia facial como complicação de preenchimento
Static lower lip reanimation as a filler complication of facial paralysis
RESUMO
Procedimentos de rejuvenescimento facial substitutos da cirurgia tradicional tornaram-se cada vez mais populares para promover uma aparência jovial com procedimentos minimamente invasivos, como toxina botulínica injetável, preenchimento de tecidos moles e peelings químicos. No entanto, complicações podem ocorrer mesmo na presença de um injetor habilidoso e experiente. Apresentamos o caso de uma paciente submetida a reanimação labial estática usando retalho dermoadiposo para lesão do nervo facial direito após remoção de nódulos como complicação de preenchimento. A "abordagem modificada de bull horn" foi realizada para elevação do lábio superior em torno das asas nasais e columela e ao longo do sulco nasolabial direito. O retalho foi desepitelizado e obtido. Usando a ponta aberta de uma pequena cânula de lipoaspiração, a porção distal do retalho foi encapsulada e fixada diretamente em C-loop e foram utilizados pontos U, transfixando o retalho para o periósteo do arco zigomático. Nos três anos de seguimento não foram observadas complicações significativas e a paciente não relatou nenhuma limitação funcional ou insatisfação com o aspecto das cicatrizes no sulco nasolabial e ao redor das asas nasais e da columela.
Palavras-chave: Cirurgia Plástica; Preenchedores Dérmicos; Paralisia Facial; Traumatismos Faciais; Reconstrução
ABSTRACT
Facial rejuvenation procedures to circumvent traditional surgery have become increasingly popular to promote a youthful appearance with minimally invasive procedures such as injectable botulinum toxin, soft-tissue fillers, and chemical peels. Nevertheless, complications can occur even with an astute and experienced injector. Here we present the case of a patient who underwent static lip reanimation using a dermoadiposal flap for right facial nerve damage following nodule removal as a filler complication. A "modified bulls horn approach" to the upper lip lift was performed around the nasal wings and columella and along the right nasolabial fold. The flap was de-epithelized and harvested. Using the open tip of a small liposuction cannula, the distal portion of the flap was tunneled and fixed directly in a C-loop fashion using U stitches, transfixing the flap to the periosteum of the zygomatic arch. At 3 years follow-up, no significant complications were observed, and the patient reported no functional limitations or dissatisfaction with the scars in the nasolabial fold or around the nasal wings and columella.
Keywords: Surgery plastic; Dermal fillers; Facial paralysis; Facial Injuries; Reconstruction.
Introdução
Procedimentos altamente eficazes utilizados para rejuvenescimento facial incluem neurotoxinas injetáveis, preenchimento de tecidos moles e peelings químicos. O preenchimento de tecidos moles é conhecido por ter uma capacidade impressionante de preencher o volume e remodelar o envelhecimento, reduzindo a flacidez da pele. Ao mesmo tempo, é realizado em pouco tempo e tem poucos efeitos secundários relatados. Vários agentes de preenchimento para corrigir rugas faciais moderadas a graves, como ácido hialurônico, ácido polilático e hidroxiapatita de cálcio e polimetilmetacrilato, são aprovados pelo FDA. Embora o silicone não seja aprovado pelo FDA e seja proibido em muitos países para tratamento de defeitos de contorno em estética facial, ele é usado de forma não autorizada para fins cosméticos com o objetivo de tratar cicatrizes de acne ou realizar preenchimento facial.
As complicações relatadas após o aumento dos tecidos moles podem estar relacionadas à uma técnica de injeção mal realizada ou ao próprio material de preenchimento. Complicações como produto visível, cicatrizes hipertróficas, formação de nódulos e efeito Tyndall (descoloração azulada dos preenchimentos de AH) podem ocorrer se os materiais sintéticos dos tecidos moles forem colocados superficialmente. Nódulos eritematosos persistentes e dolorosos têm sido associados a todos os tipos de preenchimento injetável sendo conhecidos como reações granulomatosas. Seu tratamento varia desde o uso de antibióticos até a remoção cirúrgica.
Apresentamos o caso de uma paciente que foi submetida a reanimação estática labial por lesão do nervo facial após remoção de nódulos como complicação de preenchimento.
Relato de caso
Uma mulher de 50 anos chamou a nossa atenção com uma deformidade do lábio inferior. Ela tinha histórico de rejuvenescimento facial com o uso de silicone para restaurar o volume dos sulcos nasolabiais e das bochechas. Reações granulomatosas persistentes dos nódulos eritematosos ocorreram e eles foram removidos cirurgicamente.
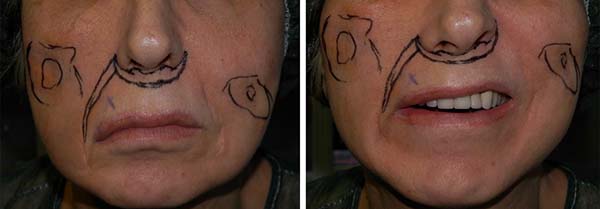
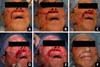
No exame após dois anos da cirurgia primária, ela apresentou lábio superior alongado bilateralmente, uma queda do lábio inferior direito com distorção dinâmica do lábio visível ao sorrir e deformidade bilateral da bochecha provavelmente devido ao dano marginal ao nervo mandibular (Figura 1). Usando uma régua flexível, verificamos que as distâncias entre o modíolo e o Cupido e entre a comissura e o Cupido no lado paralisado foram 4,5 e 3,5 cm e no lado não paralisado foram 4 e 3 cm, respectivamente.
Marcações pré-operatórias na paralisia facial unilateral são essenciais. Com a paciente sentada na posição vertical, os sulcos nasolabiais e a deformidade das bochechas foram marcados. Foi realizada uma “abordagem bullhorn modificada” para elevar o lábio superior1. As marcações do retalho incluíam o “bullhorn” desenhado em torno das asas nasais e columela e seu pedículo ao longo do sulco nasolabial direito (Figura 2). Uma linha foi desenhada a partir do sulco columelo-labial se estendendo lateralmente ao redor das asas nasais para definir o limite superior do retalho de bullhorn, enquanto outra linha foi traçada paralelamente à primeira em posição inferior para definir a borda inferior do retalho, encontrando com a superior nas bordas laterais. Sob anestesia local e sedação, o retalho foi deepitelizado e um retalho dermoadiposo foi obtido da margem esquerda lateral para lateral direita, deixando seu pedículo preso ao lábio direito ptótico superior. Usando a ponta aberta de uma pequena cânula de lipoaspiração, o retalho foi encapsulado e fixado diretamente em C-loop e foram utilizados pontos U, transfixando o retalho para o periósteo do arco zigomático. A tensão de tração do retalho foi ajustada para equilibrar os lados paralisados e não paralisados dos lábios superior e inferior. No momento da cirurgia, uma primeira injeção de enxerto de gordura foi administrada para corrigir a deformidade do contorno da bochecha, enquanto uma segunda sessão de enxerto de gordura foi planejada para os próximos três meses a fim de melhorar os resultados estéticos (Figura 3).
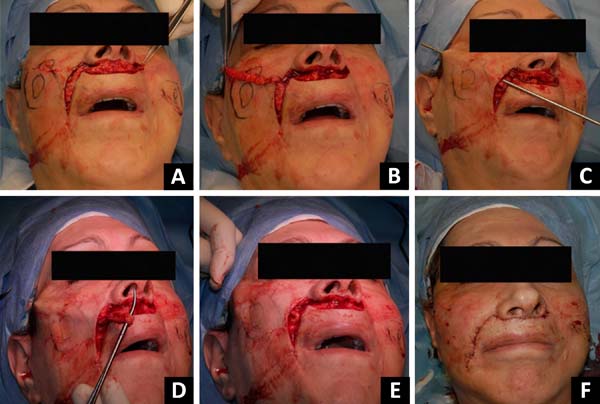
O tecido adiposo foi obtido usando técnica seca com uma cânula farpada multifurada de 3 mm e uma seringa de 10 ml sob pressão negativa gerada manualmente. A gordura foi centrifugada a 1000 rpm por 3 minutos e por fim foi injetada com uma agulha afiada 19G. A fração de alta densidade do tecido adiposo concentrado foi utilizada para restaurar as deformidades da bochecha, enquanto a fração de baixa densidade foi utilizada para refinamentos estéticos de toda a face2.
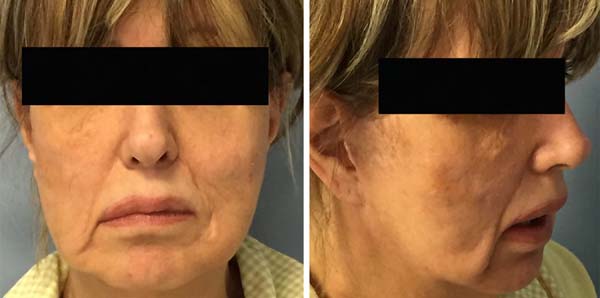
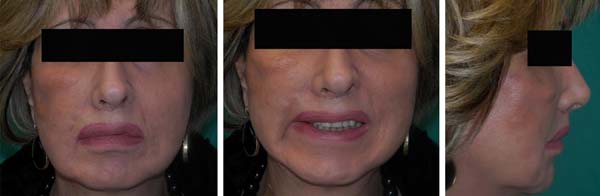
Não foram observadas complicações significativas e a paciente não relatou nenhuma limitação funcional ou insatisfação com o aspecto das cicatrizes no sulco nasolabial e ao redor das asas nasais e da columela. Ambos os lábios superior e inferior pareciam estar bem posicionados com um ligeiro desvio do arco Cupido em direção ao lado reconstruído devido a supercorreção. Observou-se um sorriso adequado em forma e intensidade apesar de alguma falta de coordenação com o lado não paralisado. Depois da operação, as distâncias entre o modíolo e o Cupido e entre a comissura e o Cupido foram de 4 e 3 cm, respectivamente, em ambos os lados. O equilíbrio e o posicionamento adequado do filtro na linha mediana foram avaliados dividindo a distância do lado paralisado com a soma das medidas do lado paralisado e do lado não paralisado. Os valores pré e pós-operatório de 53,3% e 50% para as distâncias do modíolo e da comissura sugerem um bom desfecho estático. Os resultados após três anos de seguimento são mostrados na Figura 4.
Discussão
Paralisia facial é uma condição profunda e desfigurante com consequências psicológicas e funcionais significativas. Antes da introdução da reanimação cirúrgica, o tratamento era baseado em terapias médicas (injeção de toxina botulínica) e prótese3. Ao longo do tempo, foram introduzidos procedimentos cirúrgicos estáticos e, após isso, a transferência dos músculos temporalis e masséter foi popularizada.
Recentemente, enxertos nervosos e transferência de retalhos musculares livres têm sido considerados por muitos cirurgiões como os melhores procedimentos para restaurar a simetria tanto em repouso quanto ao sorrir em paralisias faciais de longa data. No entanto, os movimentos faciais são geralmente unidirecionais, localizados e não conseguem reproduzir com precisão a função de múltiplos músculos responsáveis pelas expressões bucais4,5.
Diferenças nos pacientes, percepção facial e várias estratégias de tratamento impedem uma comparação direta entre técnicas reconstrutivas.
A transferência tecidual está correlacionada ao trauma grave e à morbidade do local do doador, podendo ocasionalmente exigir operação em dois estágios, tempo prolongado de reinervação e procedimentos de revisão múltipla ao longo do tempo6. Mesmo que a operação seja realizada em centros especializados, o estado de saúde inicial do paciente precisa ser avaliado. Assim, pacientes idosos ou frágeis podem optar por não realizar transferência de tecido microneurovascular.
A restauração estática da face inferior geralmente é feita para alcançar simetria em repouso. Faixas como o tensor da fáscia lata obtido são comumente usados7. Mesmo que os proce dimentos estáticos não garantam a realização de movimentos da mímica facial, eles geram trauma limitado e podem ser concluídos em estágio único.
No presente estudo, apresentamos uma maneira fácil de corrigir a deformidade labial através da utilização de uma abordagem de bullhorn. A técnica original, utilizada para o levantamento do lábio superior, foi descrita pela primeira vez por Ramirez et al1. Consistia em uma excisão da parte branca do lábio superior diretamente abaixo do nariz na forma de um chifre de touro, com avanço da borda inferior da incisão para a área diretamente abaixo do nariz. Utilizou-se a mesma abordagem para a obtenção do retalho dermoadiposo utilizando tecidos comumente descartados e adicionando as marcações do retalho pedículo no sulco nasolabial com cicatriz final oculta.
A paciente foi informada sobre as diferentes técnicas disponíveis para corrigir seu defeito que era consequência do dano do nervo facial. Ela não sofria de nenhuma doença em particular e foi considerada uma boa candidata para uma transposição muscular temporal com facelift. A paciente recusou essa opção porque não queria receber nenhum procedimento invasivo. Por se queixar do alongamento do lábio inferior, outra opção foi oferecida para corrigir seu defeito conforme descrito.
O procedimento de transferência de gordura foi realizado simultaneamente com a transferência do retalho para corrigir defeito de volume. Uma segunda sessão de transferência de gordura foi planejada para três meses após a primeira cirurgia com o objetivo de melhorar a deformidade bilateral residual da bochecha, consequência da remoção de nódulos. Em três anos de seguimento, a correção de assimetria parecia estável e o retalho dermoadiposo se apresentava como um bom material de suspensão autólogo para uma correção estática da deformidade labial.
REFERÊNCIAS
1. Ramirez OM, Khan AS, Robertson KM. The upper lip lift using the ‘bull’s horn’ approach. J Drugs Dermatol. 2003 Jun;2(3):303-6.
2. Caggiati A, Germani A, Di Carlo A, Borsellino G, Capogrossi MC, Picozza M. Naturally adipose stromal cell-enriched fat graft: comparative polychromatic flow cytometry study of fat harvested by barbed or blunt multihole cannula. Aesthet Surg J. 2017 May;37(5):591-602. PMID: 28052909 DOI: https://doi.org/10.1093/asj/sjw211
3. Biglioli F, Frigerio A, Colombo V, Colletti G, Rabbiosi D, Mortini P, Dalla ET, Lozza A, Brusati R. Masseteric-facial nerve anastomosis for early facial reanimation. J Craniomaxillofac Surg. 2012 Feb;40(2):149-55. DOI: https://doi.org/10.1016/j.jcms.2011.03.005
4. Biglioli F, Frigerio A, Autelitano L, Colletti G, Rabbiosi D, Brusati R. Deep-planes lift associated with free flap surgery for facial reanimation. J Craniomaxillofac Surg. 2001 Oct;39(7):475-81. DOI: https://doi.org/10.1016/j.jcms.2010.09.003
5. Chuang DC. Technique evolution for facial paralysis reconstruction using functioning free muscle transplantation - experience of Chang Gung Memorial Hospital. Clin Plast Surg. 2002 Oct;29(4):449-59. DOI: https://doi.org/10.1016/S0094-1298(02)00021-4
6. Harrison DH, Grobbelaar AO. Pectoralis minor muscle transfer for unilateral facial palsy reanimation: an experience of 35 years and 637 cases. J Plast Reconstr Aesthet Surg. 2012;65(7):845-50. DOI: https://doi.org/10.1016/j.bjps.2012.01.024
7. Rose EH. Autogenous fascia lata grafts: clinical applications in reanimation of the totally or partially paralyzed face. Plast Reconstr Surg. 2005 Jul;116(1):20-32;discussion:33-5. DOI: https://doi.org/10.1097/01.PRS.0000169685.54862.18
1. Istituto Dermopatico dell’Immaticolata IDI, Rome, Italy.
Corresponding author: Rosaria Laporta Via dei Monti di Creta, 104, Roma, RM, Itália. CEP: 00167. E-mail: r.laporta@idi.it
Artigo submetido: 11/11/2018.
Artigo aceito: 16/4/2019.
Instituição: Istituto Dermopatico Dell’immacolata, Idi, Irccs, Roma, RM, Itália.
Conflitos de interesse: não há.





 Read in Portuguese
Read in Portuguese
 Read in English
Read in English
 PDF PT
PDF PT
 Print
Print
 Send this article by email
Send this article by email
 How to Cite
How to Cite
 Mendeley
Mendeley
 Pocket
Pocket
 Twitter
Twitter