

Supplement Symposium Miner of Intercurrences 13th SYMPOSIUM - 2019 - Year 2019 - Volume 34 - (Suppl.2)
Amputação digital após liberação de contratura digital: relato de caso
RESUMO
A mão é acometida em até 80% dos casos em grandes queimados, acarretando em perda da capacidade laboral e sequelas psicossociais graves. A presença de contraturas nas faces volares das falanges e nas regiões interfalangeanas podem ser tratadas com enxertos de pele ou retalhos, após liberação das cicatrizes. Isquemia e necrose digitais, dentre outras complicações, são desfechos possíveis neste procedimento, sobretudo em pacientes diabéticos, vasculopatas e aqueles com extensas fibroses profundas, com vascularização errática. O relato apresenta caso de amputação digital após cirurgia para correção de contraturas nas faces flexoras dos quirodáctilos de uma paciente pediátrica.
Palavras-chave: Queimaduras; Contratura; Amputação; Procedimentos cirúrgicos reconstruti- vos; Cirurgia plástica
INTRODUÇÃO
A mão é um instrumento primário de comunicação, estética, emoção e sexualidade. Ela é acometida em até 80% dos casos em grandes queimados, acarretando em perda da capacidade laboral e sequelas psicossociais graves1. Devido à alta suscetibilidade em absorver traumas, geralmente as queimaduras nas mãos levam à absorção de grades quantidades de energia, o que acarreta lesões graves, sobretudo nas queimaduras por chamas, sendo este o principal fator etiológico2. Mesmo após cuidados intensos na fase aguda, a formação de contraturas e cicatrizes hipertróficas se torna um grave empecilho para o desenvolvimento funcional e estético do membro afetado3. Existem vários fatores de risco para formação de cicatrizes hipertróficas, incluindo baixa idade, infecções, estiramento da pele e local anatômico. Quanto mais profunda a queimadura, maior o risco de contratura e cicatrizes hipertróficas4.
Após a maturação cicatricial, a correção cirúrgica se mostra como uma das melhores ou única forma de solucionar sequelas funcionais. A presença de contraturas lineares, por exemplo, é melhor abordada por zetaplastias, contínuas ou compostas, com ângulos de 60º ou maiores5. A presença de contraturas nas faces volares das falanges e nas regiões interfalangeanas podem ser tratadas com enxertos de espessura total (preferencialmente) ou parcial, na eventualidade de não se exporem estruturas nobres, como vasos, nervos, ossos ou tendões1.
As cirurgias são feitas, via de regra, sob anestesia geral ou sedação, infiltração locorregional de anestésicos locais e torniquete pneumático para melhor visualização do campo cirúrgico. Isquemia e necrose digitais, dentre outras complicações, são desfechos possíveis neste procedimento, sobretudo em pacientes diabéticos, vasculopatas e aqueles com extensas fibroses profundas, com vascularização errática6.
OBJETIVO
Este trabalho objetiva relatar um caso de amputação digital após cirurgia para correção de contratura na face volar dos terceiro, quarto e quinto quirodáctilos direitos de uma paciente pediátrica, com as medidas tomadas para amenizar o grau de isquemia e nível de amputação subsequente, além de incitar reflexão sobre os possíveis riscos relacionados à cirurgia de membros múltiplas vezes abordados.
MÉTODO
As informações foram coletadas durante a condução da paciente nas consultas, cirurgias, por meio de revisão do prontuário, registros fotográficos e revisão da literatura nas bases PubMed, SciELO, Google Acadêmico e Medline.
RESULTADOS
Paciente feminina, 12 anos, moradora da zona rural de Guaxupé, admitida no ambulatório de cirurgia plástica do Hospital das Clínicas da Universidade Federal de Minas Gerais após encaminhamento de outro serviço terciário para avaliação de contratura nas faces flexoras do terceiro, quarto e quinto quirodáctilos direitos, resultantes de queimadura por chama aos três anos de idade. A paciente tinha ângulos de contratura metacarpo-falangeanas entre 30-60º em repouso (McCauley grau III). Havia passado por seis outras abordagens ao longo dos últimos cinco anos, sendo a última 18 meses antes da abordagem a ser relatada. A paciente não possuía comorbidades ou alergias. A paciente vivia com a avó materna, mas tinha a mãe como acompanhante nas consultas médicas e internações hospitalares.
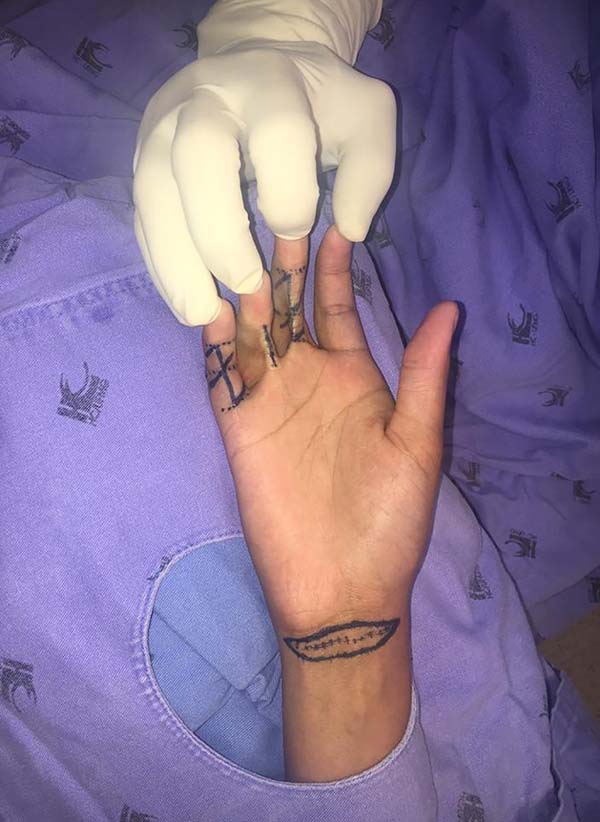
Foi submetida a zetaplastias duplas no terceiro e quinto dedos, e enxertia de pele total no quarto dedo, este proveniente da face volar do punho (Figura 1).
Foram realizados bloqueios tronculares com lidocaína 1% + epinefrina 1:200.000 4 mL nos três quirodáctilos e 15 mL na área doadora do enxerto de pele total (EPT) e posicionado torniquete elástico na base de cada um dos dedos, sucessivamente, por etapa cirúrgica.
Foram realizadas, primeiramente, as zetaplastias, com ângulos de 75º, sem quaisquer intercorrências, tendo o tempo de torniquete sido de 35 minutos para o 5º quirodáctilo direito (QDD) e 40 minutos para o 3º QDD. Foram realizados pontos simples com nylon 4-0, com liberação quase total do ângulo de flexão nestes dedos.
Seguiu-se a coleta do EPT, com síntese em dupla-camada (poliglactina 4-0 e nylon 4-0). À incisão transversa da brida no 4º QDD, não foi visualizada contratura que atingisse os tendões flexores, restando os paratendões e cápsulas articulares íntegros e coxins gordurosos recobrindo os feixes vasculonervosos laterais, sem tentativas de esqueletização dos mesmos. A enxertia foi realizada com quatro pontos cardeais simples para fixação do enxerto e chuleios para fechamento das bordas. Não foi realizado curativo de Brown, apenas curativo simples. Não foi perseguida a extensão total do dedo, permitindo-se um leve grau de contratura neste quirodáctilo.
Ao término do procedimento, foram testadas as perfusões distais, com tempo de enchimento capilar menor que dois segundos em todos os dedos e mobilização preservada. A mão foi imobilizada com calha gessada antebraquiofalangeana, em posição anatômica semifletida, sem cobertura das faces distais dos dedos e enfaixamento não apertado.
A paciente foi liberada com prescrição analgésica e retorno programado para três dias. Devido ao demorado acesso e, segundo o relato da paciente e acompanhante, não haver queixas importantes até o terceiro dia de pós-operatório, não houve comparecimento à consulta marcada, tendo a paciente retornado apenas no sétimo dia de pós-operatório (DPO).
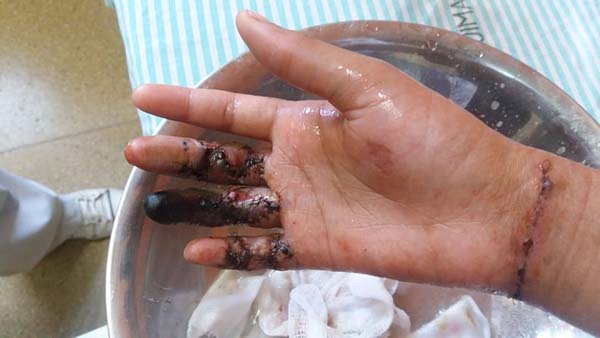
Ao exame, a paciente apresentava isquemia importante, com sinais de necrose, a partir da interfalangeana proximal do 4º QDD (Figura 2). A criança relata ter sentido dor forte, súbita, na noite do 4º DPO. Após ingestão de comprimido de paracetamol com codeína, teve melhora e conseguiu dormir. Contudo, acordou na manhã com a extremidade deste dedo arroxeada e parestésica. Não padecendo mais de dor, negligenciou a evolução e não foi inspecionada pelos cuidadores.
Optou-se por conduta conservadora, inicialmente, com prescrição de enoxaparina subcutânea 40 mg, em doses únicas diárias. Foram retirados a imobilização e os pontos que seguravam o enxerto, sendo realizado curativo local com gaze embebida em petrolato. A paciente seguiu acompanhamento semanal por duas semanas até delimitação da área de gangrena, sob vigilância infecciosa e hemorrágica.
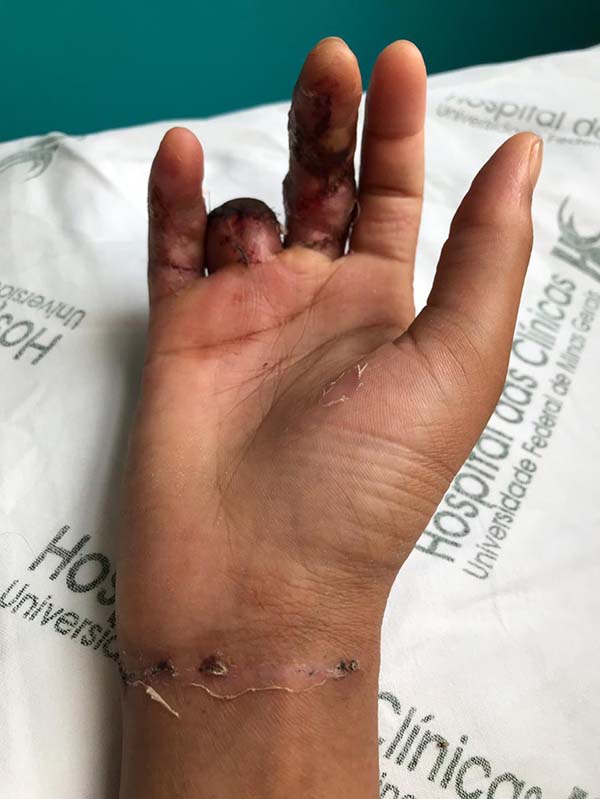
Após este período, foi observado delimitação necrótica a partir da interfalangeana distal, com pega parcial do enxerto proximal e sangramento à punção da falange média (Figura 3).
A paciente foi submetida à amputação parcial, ao nível da interfalangeana proximal, com preservação da pele da face extensora da falange média como retalho para fechamento do coto de amputação. Foram retiradas suturas dos outros quirodáctilos ao fim do procedimento.
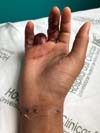
Tendo permanecido internada por dois dias, recebeu alta com prescrição analgésica e encaminhamento para tratamento fisioterápico precoce. Retornou após 15 dias do último ato
cirúrgico, com perda parcial do arco de movimento ganho nos outros dedos, mas com melhor movimento de pega global (Figura 4).
DISCUSSÃO
A correção de sequelas de queimaduras é desafiadora e tão pior quanto maior o tempo desde o evento agudo7. No caso de contratura da região flexora, o enxerto de pele total, assim como retalhos ilhados, retalhos de fluxo reverso e retalhos em cross-finger podem ser usados. A utilização de enxertos de pele total é descrita na literatura como tendo bons resultados e baixa morbidade8.
A infiltração de soluções adrenalizadas, sabe-se hoje, não acarreta maior sofrimento vascular nos membros operados, sendo rotineiramente utilizada em serviços de cirurgia de mão9.
A evolução para isquemia no pós-operatório desses casos pode ocorrer por espasmo arterial ou por compressão por edema no pós-operatório. No caso relatado, dados o cuidado de não se forçar a extensão total do dedo, a imobilização ocorrer em posição semifletida, a perfusão normal no pós-operatório e o surgimento tardio do quadro isquêmico, suscita-se a possibilidade de compressão vascular causada pelo edema pós-operatório.
A utilização de enoxaparina é rotineira nos casos que se suspeita de trombose ou que a trombose é uma complicação possível, como nos casos de gangrena de membros, em que o estado pró-coagulante é um risco perene até a amputação10.
CONCLUSÃO
Pacientes com contraturas em áreas flexoras da mão têm pior prognóstico quanto maior o tempo desde o trauma, devendo-se sempre buscar medidas preventivas em prol da melhor evolução nestes casos, a fim de se diminuir a extensão e gravidade de sequelas funcionais. Assumir um caso já múltiplas vezes operado, com cicatrização e vascularização errática deve sempre incitar parcimônia nas dissecções e na busca de resultados condizentes com as expectativas do paciente, muitas vezes intolerante ao prolongamento de seu tratamento, sobretudo na faixa etária pediátrica. Para tanto, é preciso informar, verbal e por escrito, os pacientes e seus familiares dos desfechos a que cirurgias como essa podem levar.
Mesmo utilizando-se das orientações relativas ao manejo de casos como esse, situações graves podem ocorrer, devido ao edema que se forma em áreas já muito mobilizadas, devendo o acompanhamento pós-operatório ser mais rigoroso, a frequentes retornos, de modo que se possa tratar precocemente situações como a isquemia digital e diminuir o risco de sequelas ainda maiores para o paciente.
REFERÊNCIAS
1. Culnan DM, Capek KD, Huang T, Lineaweaver W. Acute and reconstructive care of the burned hand. 5 ed. Elsevier. 2018; 589-608.
2. Sorkin M, Cholok D, Levi B. Scar management of the burned hand. Hand Clin. 2017; 1-10.
3. Fufa DT, Chuang SS, Yang JY. Postburn contractures of the hand. J Hand Surg Am. 2014; 39(9):1869-76.
4. McKee DM. Acute management of burn injuries to the hand and upper extremity. J Hand Surg Am. 2010; 35(9):1542-4.
5. Rohrich RJ, Zbar RI. A simplified algorithm for the use of Z-plasty. Plast Reconstr Surg. 1999; 103(5):1513-7.
6. Bashir MM, Sohail M, Wahab A, Iqbal U, Qayyum R, Jan SN. Outcomes of post burn flexion contracture release under tourniquet versus tumescent technique in children. Burns; 2018. Disponível em: https://doi.org/10.1016/j.burns.2017.10.005.
7. Bhattacharya S. Avoiding unfavorable results in postburn contracture hand. Indian J Plast Surg. 2013 May-Aug; 46(2):434-44.
8. Iwuagwu FC, Wilson D, Bailie F. The use of skin grafts in postburn contracture release: A 10-year review. Plast Reconstr Surg. 1999; 103:1198-204.
9. Lalonde D, Martin A. Tumescent local anesthesia for hand surgery: improved results, cost effectiveness, and wide-awake patient satisfaction. Arch Plast Surg. 2014; 41(4):312-6.
10. Yoshida WB. Tratamento convencional da trombose venosa profunda proximal: ainda uma boa opção? J Vasc Bras. 2016 jan-mar; 15(1):1-3.
1. Hospital das Clínicas, Universidade Federal de
Minas Gerais, Belo Horizonte, MG, Brasil.
Endereço Autor: Sergio Antonio Saldanha Rodrigues Filho Rua Professor Moraes, nº72 - Belo Horizonte, MG, Brasil CEP: 30150-370 E-mail: drsergiorodrigues@gmail.com






 Read in Portuguese
Read in Portuguese
 PDF PT
PDF PT
 Print
Print
 Send this article by email
Send this article by email
 How to Cite
How to Cite
 Mendeley
Mendeley
 Pocket
Pocket
 Twitter
Twitter