

Original Article - Year 2019 - Volume 34 -
Síndrome do túnel do carpo associada à amiloidose
Carpal tunnel syndrome associated with amyloidosis
RESUMO
Introdução: A amiloidose é caracterizada pela deposição de proteínas nos órgãos e tecidos, e tem sido associada à síndrome do túnel do carpo (STC) quando ocorre no punho. O objetivo é descrever uma série de casos de pacientes submetidos à cirurgia para STC associado à amiloidose.
Métodos: O estudo incluiu 12 pacientes que se submeteram à cirurgia para tratar a STC cuja biópsia identificou amiloidose; o seguimento foi de cinco anos. Os pacientes foram avaliados por testes clínicos, eletroneuromiografia, imagens radiológicas e biópsia.
Resultados: Todos os pacientes apresentaram queixas musculoesqueléticas, sintomas severos de compressão do nervo mediano, alterações nos testes neurofisiológicos. Realizou-se a cirurgia, sinovectomia e biópsia. No pós-operatório, cinco pacientes (41%) desenvolveram dor crônica e distrofia simpático-reflexa.
Conclusão: Observou-se maior frequência de dor pós-operatória na amostra, o que revela a necessidade de atenção na abordagem e tratamento dessa associação.
Palavras-chave: Amiloidose; Síndrome do túnel carpal; Procedimentos cirúrgicos reconstrutivos; Procedimentos ortopédicos; Assistência à saúde
ABSTRACT
Introduction: Amyloidosis features protein deposition in the organs and tissues and has been associated with carpal tunnel syndrome (CTS) when it occurs in the wrist. The objective is to describe a case series of patients undergoing surgery for CTS associated with amyloidosis.
Methods: The study included 12 patients who underwent surgery to treat CTS in whom amyloidosis was proven by biopsy; the follow-up period was 5 years. The patients were evaluated by clinical tests, electroneuromyography, radiological images, and biopsy.
Results: All patients presented with musculoskeletal complaints, severe symptoms of median nerve compression, and changes on neurophysiological tests. Surgery, synovectomy, and biopsy were performed. In the postoperative period, five patients (41%) developed chronic pain and reflex sympathetic dystrophy.
Conclusion: A higher frequency of postoperative pain was observed in the patients, demonstrating the need for caution in the approach and treatment of this association.
Keywords: Amyloidosis; Carpal tunnel syndrome; Reconstructive surgical procedures; Orthopedic procedures; Delivery of health care
INTRODUÇÃO
A amiloidose é o depósito anormal de proteínas e acumulação de fibrilas amiloides insolúveis nos tecidos e órgãos1-3 . Esse processo ocorre via agregação de proteínas, produção de polímeros ordenados e a formação de protofilamentos e fibrilas. Teorias recentes sugeriram que as lesões se formam como resultado de múltiplos mecanismos, não só da deposição de fibrilas, mas também de estruturas precursoras (transtirretina, apolipoproteínas, insulina, proteínas priônicas, lisozima, cistatina C, etc.) que interagem com células comprometidas2,3.
Descreveu-se a mutação no gene TTR relacionada a doença. Associações com estados patológicos inflamatórios e fatores hereditários e neoplásicos foram identificados. Algumas dessas associações parecem não ter impacto clínico. Todavia, são critérios de suspeita de amiloidose indivíduos com idade acima de 50 anos, portadores de infecção crônica ou doença inflamatória, história familiar de amiloidose, portadores de mieloma múltiplo, de doença renal e submetido a diálise.
No entanto, dependendo da quantidade e localização da deposição, a doença pode ter caráter agressivo, afetando qualquer órgão, incluindo os rins, coração e nervos1-3. Estão classificados e descritos distintos tipos de amiloidose, sendo elas a primária, secundária, familiar, beta 2 de microglobulina e a localizada.
A associação de amiloidose e síndrome do túnel do carpo tem prevalência de 2-8%4-6. Esta associação pode ser encontrada principalmente seguida por hemodiálise ou amiloidose familiar. O diagnóstico clínico do túnel do carpo inclui os seguintes sintomas: parestesia, dor, fraqueza nas mãos e atrofia tenar. Estudos de condução nervosa por exame de eletroneuromiografia são úteis para detectar o comprometimento de nervo periférico, presente nos casos de amiloidose neuropática7-9.
O método de diagnóstico padrão-ouro para a amiloidose é a biópsia do tecido afetado, coloração com hematoxilina-eosina e vermelho Congo. Embora a compressão do nervo mediano possa ser causada por fatores extrínsecos e intrínsecos, a deposição de amiloide pode ser suficiente para causar a compressão do nervo, sendo uma associação já estabelecida, todavia, a evolução clínica dos casos operados merece estudo4,6.
MÉTODOS
No intervalo de cinco anos 807 pacientes foram operados com túnel do carpo na nossa instituição, 436 deles haviam sido submetidos a biopsia e sinovectomia. Este procedimento foi realizado de acordo com os achados transoperatórios de espessamento sinovial. O tecido sinovial retirado foi enviado para estudo histopatológico, 12 (3%) pacientes tiveram o diagnóstico positivo para amiloidose.
Foram realizados estudo retrospectivo e análise destes prontuários, quanto aos achados clínicos, história, comorbidades, exames realizados e seguimento pós-operatório. O projeto de pesquisa foi submetido e aprovado pelo Comitê de Ética CEP/APS, com CAEE nº 53326916.2.0000.0022.
Avaliação pré-operatória
Os pacientes foram avaliados clinicamente quanto a sintomas de parestesia, dormência, formigamento, e dor. A avaliação física incluiu o teste de Tinel, o teste de Phalen, o teste de monofilamento de Semmes-Weinstein, a escala de classificação de abdutor curto do polegar e oponente do polegar (0 - 5, como o britânico Medical Research Council Scale), e medidas de força do dinamômetro.
Exames complementares, como a eletroneuromiografia dos membros superiores, radiografia do punho e ressonância magnética também foram realizadas. Os critérios de gravidade para síndrome do túnel do carpo foram classificados segundo a escala de classificação neurofisiológica descrita por Bland (Quadro 1)10. O diagnóstico de distrofia simpática reflexa foi feita de acordo com a Associação para o Estudo de dor (IASP)8. As cirurgias foram realizadas nos Departamentos de Cirurgia Plástica e Ortopedia da instituição dos autores, com avaliações pré e pós-operatórias realizadas pelos cirurgiões.
| Grau | |
|---|---|
| 0 | Normal |
| I | Muito leve, demonstrável apenas com testes mais sensíveis |
| II | Leve, velocidade de condução nervosa sensitiva lenta, latência motora normal |
| III | Moderado, potencial sensitivo preservado, com lentidão motora, latência motora do abdutor curto do polegar (ACP) < 6,5ms |
| IV | Grave, potencial sensorial ausente, mas resposta motora preservada, latência motora distal para ACP < 6,5ms |
| V | Muito grave, latência terminal ACP > 6,5ms |
| V | Extremamente grave, potenciais sensoriais e motores não registráveis (potencial do ACP < 0,2mV de amplitude) |
Procedimento cirúrgico
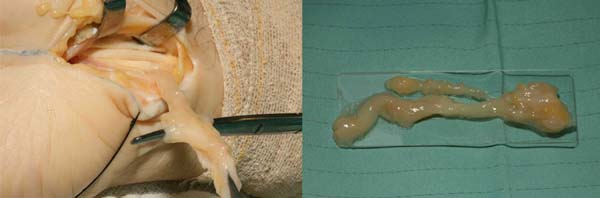
Os procedimentos foram realizados sob anestesia geral ou bloqueio regional do plexo braquial. Torniquetes foram utilizados no braço após exsanguinação do membro com pressão de 100 a 120 acima da pressão sistólica. A clássica incisão volar aberta foi utilizada para liberar o túnel do carpo e a liberação da fáscia do antebraço. O nervo mediano e as bainhas do tendão flexor foram inspecionados, como mostrado na Figura 1. Durante a cirurgia, a bainha do tendão flexor e o ligamento transverso do carpo foram biopsiados quando havia espessamento e alterações macroscópicas evidentes (Figura 1).
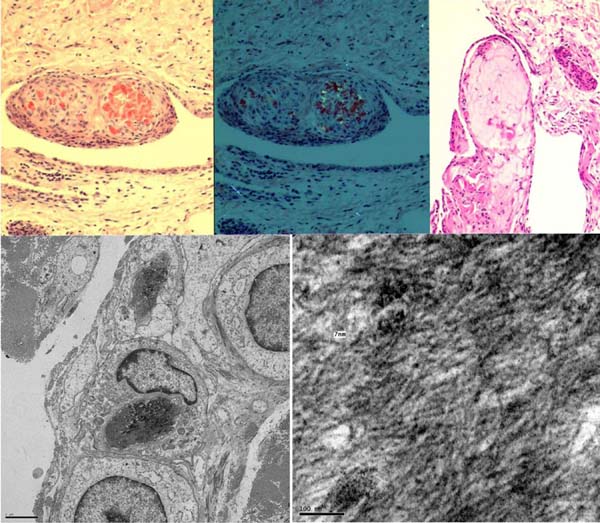
Os estudos histopatológicos utilizados incluíram coloração com hematoxilina-eosina e vermelho do Congo e para a pesquisa de depósitos amiloides foi realizado o teste de luz polarizada (Figura 2). O Quadro 1 foi utilizada para sumarizar o grau da doença.
RESULTADOS
Nos Quadros 2 e 3 descreveu-se a distribuição clínica e demográfica dos 12 pacientes, dos quais nove do sexo feminino e três eram do sexo masculino Onze pacientes tinham mais de 50 anos de idade. O tempo entre o início dos sintomas iniciais e a cirurgia variou de 6 meses a 17 anos, onze pacientes tinham mais de um ano de doença; O período de seguimento variou de um a nove anos.
| Graduação dos sintomas | |
| Grau I | Sintomas intermitentes de dor e parestesia, parestesia noturna na distribuição do nervo mediano, exame motor e sensitivo normal. |
| Grau II | Sintomas constantes, com diminuição da pinça fina, alteração sensitiva no teste de monofilamentos de Seimmes Weiss com fraqueza da força dos músculos tenarianos. |
| Grau III | Grande perda sensitiva e atrofia da musculatura tenariana. |
| Achados intraoperatórios | |
| I - Normal | Espessamento e achatamento do nervo com vascularização e estruturas do epineuro normais, sem fibrose. |
| II - Moderado | Moderada diminuição da vascularização, leve a moderada fibrose, em alguma parte do nervo, leve a moderado espessamento sinovial. |
| III - Grave | Perda da vascularização, fibrose difusa em torno do nervo, grande espessamento sinovial e aparência de pseudoneuroma. |
| Achados histopatológicos | Fibrose, espessamento dos feixes de colágeno, degeneração hialina, proliferação da sinóvia, edema e lesões vasculares, depósito amiloide. |
| Idade | Sexo | Alteração musculo-esqueletica | Escore Clinico | Escore EMG | Escore Cirúrgico | Tempo entre o início dos sintomas e tratamento | Seguimento | Evolução pós-operatória |
|---|---|---|---|---|---|---|---|---|
| 38 | F | Punho, cotovelo e ombro | III | 6 | III | 17 anos | 9 anos | Distrofia |
| 74 | F | Cotovelo e ombro | II | 6 | II | 2 anos | 3 anos | Distrofia |
| 72 | F | Joelho | II | 5 | III | 2 anos | 6 anos | Normal |
| 62 | F | Cervical | III | 5 | III | 1 ano | 3 anos | Melhora |
| 71 | M | Ombro | III | 5 | II | 6 meses | 4 anos | Melhora |
| 56 | F | Tenossinovite | III | 5 | III | 2 anos | 1 ano | Distrofia |
| 48 | M | Tenossinovite | III | 5 | I | 1 ano | 3 anos | Dor crônica e atrofia |
| 50 | F | Cervical | I | 5 | II | 2 anos | 5 anos | Normal |
| 64 | M | Coluna e poliartralgia | II | 5 | III | 1 ano | 1 ano | Normal |
| 53 | F | Cervical e dorsal | III | 5 | III | 3 anos | 6 anos | Melhora |
| 73 | F | Tenossinovite | III | 5 | III | 5 anos | 1 ano | Melhora |
| 72 | F | Ombro, joelho e cervical | III | 5 | III | 5 anos | 5 anos | Dor neuropática Polineuropatia |
Todos os pacientes apresentavam queixas musculoesqueléticas associadas, como dor poliarticular, tenossinovite estenosante e bursite do ombro. Encontramos um caso de polineuropatia associada, sem história familiar. Algumas taxas do exame de velocidade de sedimentação de eritrócitos foram levemente elevadas foram encontradas (26 a 27mm na primeira hora). Apenas um paciente apresentou alterações radiográficas no punho, que foram associados à história de trauma.
Seis pacientes tiveram alterações degenerativas nas articulações (cervical, ombro ou joelho). Nenhum paciente teve história de câncer ou hemodiálise. Entretanto, dois pacientes tinham história familiar de câncer de intestino e cerebral. Um homem relatou infarto agudo do miocárdio prévio. Uma mulher apresentou síndrome do túnel do carpo com deposição de tecido adiposo e trauma anterior do punho associado a articulação radiocarpal degenerativa.
Nesta série de 12 pacientes, cinco (41,6%) dos pacientes apresentaram dor complexa regional e recorrência sintomática após a liberação do túnel do carpo. Três pacientes tiveram dificuldade para controlar a distrofia simpática reflexa com o tratamento preconizado. Todos os casos apresentaram síndrome do túnel do carpo associada à tenossinovite do flexor e à forma localizada de amiloidose.
A prevalência de dor crônica como uma complicação após o procedimento cirúrgico alcançou uma taxa de 45,5%, e, consequentemente, analgésicos foram necessários: paracetamol, gabapentina, amitriptilina, codeína e corticosteroides. Dentre os cinco pacientes que apresentaram essa indesejável complicação cirúrgica, três foram diagnosticados com distrofia simpático-reflexa, um com dor neuropática e um com dor relacionada aos esforços.
A sinovectomia foi feita em todos os casos dessa série, apesar da epineurólise não ter sido necessária e não foi realizada em nenhum caso, uma vez que não foi observada invasão neural por tecidos amiloidóticos. Ao invés disso, a bainha dos flexores estava invadida por esses tecidos. Como não havia plano de clivagem para remoção de todo os tecidos, a sinovectomia parcial foi utilizada para reduzir o volume local e para exame histopatológico.
DISCUSSÃO
A associação entre a amiloidose e a neuropatia periférica foi reportada pela primeira vez por De Navasquez em 1938 apud Kyle et al.6. Várias proteínas e suas precursoras foram implicadas na amiloidose (transtiretrina (ATTR), apolipoproteína AI (AApoAI), apolipoproteína AII (AApoAII), cistatina C (ACys), gelsolina (AGel), cadeia de fibrinogênio (AFib), lisozima (Alys) e β2 microglobulina (Aβ2-M)2,11-16. Além disso, mais de 80 mutações de transtiretinas foram descritas e evidências indicam que o fibrinogênio e outras agregações proteicas executam um papel importante na patogênese da síndrome do túnel do carpo17.
As principais manifestações clínicas e síndromes associadas com neuropatia são relacionadas às cadeias amiloidóticas leves (AL) ou amiloidose primária e formas de doença familiar autossômica dominante2,13. O diagnóstico da amiloidose normalmente é feito aproximadamente aos 60 anos de idade, com predominância masculina de 2:12,4,5. A apresentação mais comum é a de neuropatia periférica, apesar da síndrome do túnel do carpo poder surgir sem alterações na pele, proteinúria ou manifestações esqueléticas (artropatia degenerativa, artralgia crônica ou artrite)16-20.
A síndrome do túnel do carpo pode estar associada a diversos tipos de amiloidose, especialmente em suas formas primárias, que são associadas com hemodiálise crônica14,18,21. Nessa doença, os primeiros estágios da compressão do nervo estão associados com isquemia progressiva e processo inflamatório local. Durante a compressão progressiva, ocorre a desmielinização e a velocidade da condução nervosa diminui no local da compressão.
Nosso estudo identificou que todos os pacientes apresentavam perdas do axônio, desmielinização, condução focal baixa e sinais de denervação, que são classificados como grau 5. Para esses pacientes, é importante o diagnóstico diferencial com radiculopatia, doença do neurônio motor, polineuropatia, neuropatia ulnar e outras doenças de depósito como gota e artrite reumatoide.
Virchow introduziu o primeiro teste de diagnóstico histoquímico para a amiloidose, que foi aperfeiçoado por Benhold (1922) com a coloração vermelho Congo, que emite uma fluorescência verde maçã sob luz polarizada4,5. Esse teste é considerado padrão ouro para o diagnóstico de amiloidose6. Baseado na literatura, nós utilizamos esse teste para confirmar a doença em nossa série de casos e adicionamos um estudo de microscopia eletrônica.
Com a microscopia eletrônica pudemos identificar os componentes fibrilares maiores e menores, que se apresentaram com aspecto pentamérico, conhecido como componente-P8. Nós consideramos que exames clínicos e testes eletrofisiológicos complementares são importantes para o diagnóstico precoce da síndrome do túnel do carpo, a identificação da amiloidose e o plano terapêutico precoce. Reconhecemos os desafios de graduar os sintomas, sinais e achados cirúrgicos, que são causados pela subjetividade, dependem da experiência e do conhecimento das caraterísticas naturais da doença.
Durante o acompanhamento clínico, nessa série revelou a alta prevalência de dor crônica quando comparados com pacientes com síndrome do túnel do carpo idiopática9. Baseado na experiência dos autores, a dor crônica foi controlada de forma mais efetiva combinando analgésicos e anti-inflamatórios não esteroides e esteroides. Alguns cirurgiões postulam que a dor crônica pós-operatória pode estar relacionada com a técnica anestésica utilizada ou o torniquete.
Entretanto, a experiência em nossa instituição em outro estudo não demonstrou essa associação22. Acreditamos que a doença sistêmica (amiloidose) pode influenciar a recuperação do nervo periférico após o trauma cirúrgico e pode até aumentar os casos de dor crônica. Os fatores de risco para a associação entre a amiloidose e a síndrome do túnel do carpo podem não ter sido bem avaliados nesse estudo devido ao tamanho da amostra e das limitações de estudo retrospectivo de série de casos.
Os pacientes com longa história de sintomas compressivos do nervo mediano, associados a graves alterações no exame EMG, queixas e afecções osteomusculares, e antecedentes de infarto, hemodiálise, história familiar de neuropatia são indicativos para realização de biópsia no transoperatório de cirurgia para descompressão do nervo mediano e pesquisa para amiloidose.
Os autores acreditam que o resultado ruim pode ter ocorrido por várias razões, como observado, o fato dos pacientes terem uma forma grave de síndrome do túnel do carpo antes da cirurgia, evidenciado pelos escores clínicos, EMG e cirúrgico, e de afecções articulares associadas. Embora uma das limitações do estudo tenha sido a impossibilidade de avaliar os fatores de risco entre amiloidose e síndrome do túnel do carpo, pois o curso de pós-operatório igualmente ruim foi encontrado nos 12 pacientes avaliados, poderia ter sido visto também em uma variedade de outras razões, ou simplesmente serem um grupo de pacientes mais gravemente afetados - independentemente de ter depósito amiloide ou não.
Todavia, os achados encontrados contribuem para a melhor atenção a esse grupo de pacientes com apresentação pré-operatória ruim e com a possibilidade de associação com amiloidose e do pior prognostico pós-operatório. No entanto, com esse estudo ressaltamos a importância desta associação e da necessidade de mais pesquisas para o melhor entendimento dos fatores de risco e consequências da associação entre doenças do nervo periférico e amiloidose.
CONCLUSÃO
Essa associação pouco frequente afetou os resultados do tratamento neste estudo de casos, com maior prevalência de dor no pós-operatório. Dentre as estratégias adotadas para tratar pacientes com síndrome do túnel do carpo associada à amiloidose em nossa instituição, ressaltamos a investigação da amiloidose quando do tratamento de pacientes com outras queixas musculoesqueléticas, especialmente aqueles com mais de 60 anos de idade, que apresentem sintomas de STC com atrofia tenar e eletroneuromiografia grau 5. Nós sugerimos tratar esses pacientes com descompressão precoce do nervo, sinovectomia, pesquisa de depósito amiloide e controle efetivo da dor após o procedimento cirúrgico.
COLABORAÇÕES
|
KTB |
Coleta de dados, concepção e desenho do estudo, gerenciamento do projeto. |
|
GCSA |
Análise e/ou interpretação dos dados, aprovação final do manuscrito, redação - preparação do original. |
|
UPS |
Investigação, metodologia, supervisão. |
|
GBM |
Gerenciamento do projeto, metodologia, redação - revisão e edição. |
REFERÊNCIAS
1. Sanchorawala V. Light-chain (AL) amyloidosis: diagnosis and treatment. Clin J Am Soc Nephrol. 2006;1(6):1331-41. DOI: https://doi.org/10.2215/CJN.02740806
2. Seldin DC, Skinner M. Amyloidosis. In: Longo DL, Fauci AS, Kasper DL, Hauser SL, Jameson JL, Loscalzo J, eds. Harrison's Principles of Internal Medicine. New York: McGraw Hill Education; 2015. p. 945-50.
3. Raivio VE, Jonasson J, Myllykangas L, Ala-Mello S, Kankuri-Tammilehto M, Kiuru-Enari S, et al. A novel transthyretin Lys70Glu (p.Lys90Glu) mutation presenting with vitreous amyloidosis and carpal tunnel syndrome. Amyloid. 2016;23(1):46-50. DOI: https://doi.org/10.3109/13506129.2015.1126574
4. Kyle RA, Greipp PR. Amyloidosis (AL). Clinical and laboratory features in 229 cases. Mayo Clin Proc. 1983;58(10):665-83. PMID: 6353084
5. Benson MD. The hereditary amyloidoses. Best Pract Res Clin Rheumatol. 2003;17(6):909-27. DOI: https://doi.org/10.1016/j.berh.2003.09.001
6. Kyle RA, Eilers SG, Linscheid RL, Gaffey TA. Amyloid localized to tenosynovium at carpal tunnel release. Natural history of 124 cases. Am J Clin Pathol. 1989;91(4):393-7. DOI: https://doi.org/10.1093/ajcp/91.4.393
7. Niemczyk S, Was M, Gomólka M. Carpal tunnel syndrome in dialysed patients - interdisciplinary experiences. Ortop Traumatol Rehabil. 2004;6(3):367-72.
8. Tuncali D, Barutcu AY, Terzioglu A, Aslan G. Carpal tunnel syndrome: comparison of intraoperative structural changes with clinical and electrodiagnostic severity. Br J Plast Surg. 2005;58(8):1136-42. DOI: https://doi.org/10.1016/j.bjps.2005.05.010
9. Afshar A, Yekta Z, Mirzatoluei F. Clinical course of the non-operated hand in patients with bilateral idiopathic carpal tunnel syndrome. J Hand Surg Am. 2007;32(8):1166-70. DOI: https://doi.org/10.1016/j.jhsa.2007.06.003
10. Bland JD. A neurophysiological grading scale for carpal tunnel syndrome. Muscle Nerve. 2000;23(8):1280-3. DOI: https://doi.org/10.1002/1097-4598(200008)23:8<1280::AID-MUS20>3.0.CO;2-Y
11. Borman H, Akinbingol G, Maral T, Sozay S. Entrapment neuropathy of the upper extremity in hemodialysis patients. Plast Reconstr Surg. 2002;109(7):2598-9. DOI: https://doi.org/10.1097/00006534-200206000-00078
12. Assmus H, Staub F. Recurrences of carpal tunnel syndrome in long-term haemodialysis patients. Handchir Mikrochir Plast Chir. 2005;37(3):158-66. PMID: 15997426 DOI: https://doi.org/10.1055/s-2005-837699
13. Liu YT, Lee YC, Yang CC, Chen ML, Lin KP. Transthyretin Ala97Ser in Chinese-Taiwanese patients with familial amyloid polyneuropathy: genetic studies and phenotype expression. J Neurol Sci. 2008;267(1-2):91-9. PMID: 18022643
14. Yamamoto S, Gejyo F. Historical background and clinical treatment of dialysis-related amyloidosis. Biochim Biophys Acta. 2005;1753(1):4-10. PMID: 16226497 DOI: https://doi.org/10.1016/j.bbapap.2005.09.006
15. Breda S, Richter HP, Schachenmayr W. Incidence of biopsy-detectable amyloid deposits in the retinaculum flexorum and in the tenosynovial tissue in carpal tunnel syndrome. Zentralbl Neurochir. 1993;54(2):72-6. PMID: 8368037
16. Shin SC, Robinson-Papp J. Amyloid neuropathies. Mt Sinai J Med. 2012;79(6):733-48. PMID: 23239211 DOI: https://doi.org/10.1002/msj.21352
17. Utrobičić I, Novak I, Marinović-Terzić I, Matić K, Lessel D, Salamunić I, et al. Carpal tunnel syndrome is associated with high fibrinogen and fibrinogen deposits. Neurosurgery. 2014;75(3):276-85. DOI: https://doi.org/10.1227/NEU.0000000000000422
18. Drüeke TB. Extraskeletal problems and amyloid. Kidney Int Suppl. 1999;73:S89-93.
19. Janunger T, Anan I, Holmgren G, Lövheim O, Ohlsson PI, Suhr OB, et al. Heart failure caused by a novel amyloidogenic mutation of the transthyretin gene: ATTR Ala45Ser. Amyloid. 2000;7(2):137-40. DOI: https://doi.org/10.3109/13506120009146252
20. Wilbourn AJ. The electrodiagnostic examination with peripheral nerve injuries. Clin Plast Surg. 2003;30(2):139-54. DOI: https://doi.org/10.1016/S0094-1298(02)00099-8
21. Kurer MH, Baillod RA, Madgwick JC. Musculoskeletal manifestations of amyloidosis. A review of 83 patients on haemodialysis for at least 10 years. J Bone Joint Surg Br. 1991;73(2):271-6. PMID: 2005153 DOI: https://doi.org/10.1302/0301-620X.73B2.2005153
22. da Costa VV, de Oliveira SB, Fernandes Mdo C, Saraiva RA. Incidence of regional pain syndrome after carpal tunnel release. Is there a correlation with the anesthetic technique? Rev Bras Anestesiol. 2011;61(4):425-33.
1. Rede Sarah de Hospitais de Reabilitação,
Brasília, DF, Brasil.
Autor correspondente: Katia Torres Batista SMHS 501 bloco A , Brasília, DF, Brasil CEP 70335-901 E-mail: katiatb@terra.com.br
Artigo submetido: 23/10/2018.
Artigo aceito: 10/2/2019.
Conflitos de interesse: não há.






 Read in Portuguese
Read in Portuguese
 Read in English
Read in English
 PDF PT
PDF PT
 Print
Print
 Send this article by email
Send this article by email
 How to Cite
How to Cite
 Mendeley
Mendeley
 Pocket
Pocket
 Twitter
Twitter