

Original Article - Year 2019 - Volume 34 -
Sistematização perioperatória para prevenção de hematomas em face-lifts: abordagem pessoal após 1.138 casos operados
Perioperative systematization for the prevention of hematomas following face-lift procedures: a personal approach based on 1,138 surgical cases
RESUMO
Introdução: O hematoma, complicação mais frequente do face-lift, pode exigir reabordagem cirúrgica e atrasar a recuperação do paciente. Na literatura, sua incidência varia entre 0,2 e 8%, sendo fundamentais novos estudos para padronização das medidas de prevenção. O objetivo é apresentar uma proposta de sistematização perioperatória que previna eficientemente a formação de hematomas em ritidoplastias.
Métodos: Foram analisados 594 prontuários de pacientes operados pelo autor entre os anos de 2011 a 2018 a fim de se comparar as incidências de hematomas anteriores e posteriores à sistematização implementada no ano de 2015.
Resultados: De julho de 2011 a dezembro de 2014, antes da adoção da sistematização, houve uma incidência de hematomas de 3,43% em 233 casos. Após sua adoção, houve uma queda para 1,66% em 361 casos realizados. Os últimos 177 casos consecutivos não apresentaram a complicação.
Conclusão: Observamos redução expressiva da incidência de hematomas pósritidoplastias após o uso da padronização proposta. Nenhuma das medidas adotadas seria eficiente isoladamente, sendo o conjunto essencial na prevenção desta grave complicação.
Palavras-chave: Ritidoplastia; Hematoma; Protocolos; Complicações pós-operatórias
ABSTRACT
Introduction: Hematoma, the most frequent complication of face-lift procedures, may require a second surgical approach, which delays patient recovery. In the literature, its incidence ranges from 0.2% to 8%, and further studies are essential to standardize preventive measures. The objective is to present a proposal of perioperative systematization for effectively prevention of hematoma formation after rhytidectomies.
Methods: We analyzed the medical records of 594 patients who underwent operation by the author between 2011 and 2018 to compare the incidence of hematomas before and after the systematization implemented in 2015.
Results: From July 2011 to December 2014, before the adoption of the systematization, the incidence of hematomas was 3.43% in 233 cases. After its adoption, the incidence decreased to 1.66% in 361 cases. The last 177 consecutive cases did not have this complication.
Conclusion: We observed a significant reduction in the incidence of hematomas following rhytidectomy after the use of the proposed standardization. None of the measures would be effective alone; thus, their combined adoption is essential in preventing this serious complication.
Keywords: Rhytidectomy; Hematoma; Protocols; Postoperative complications.
INTRODUÇÃO
Inicialmente, as tentativas de tratamento das rugas eram baseadas em ressecções de faixas de pele associadas a descolamentos teciduais amplos, com resultados efêmeros e cicatrizes de qualidade ruim1-4. Com convicção, os tratamentos do SMAS representaram uma ampla evolução no face-lift, com a obtenção de resultados mais duradouros e de maior naturalidade1-4.
Continua incansável a busca por técnicas ou táticas operatórias de maior eficiência com melhores resultados, sempre associados a uma maior segurança e menor incidência de complicações a curto e longo prazo1,3-5.
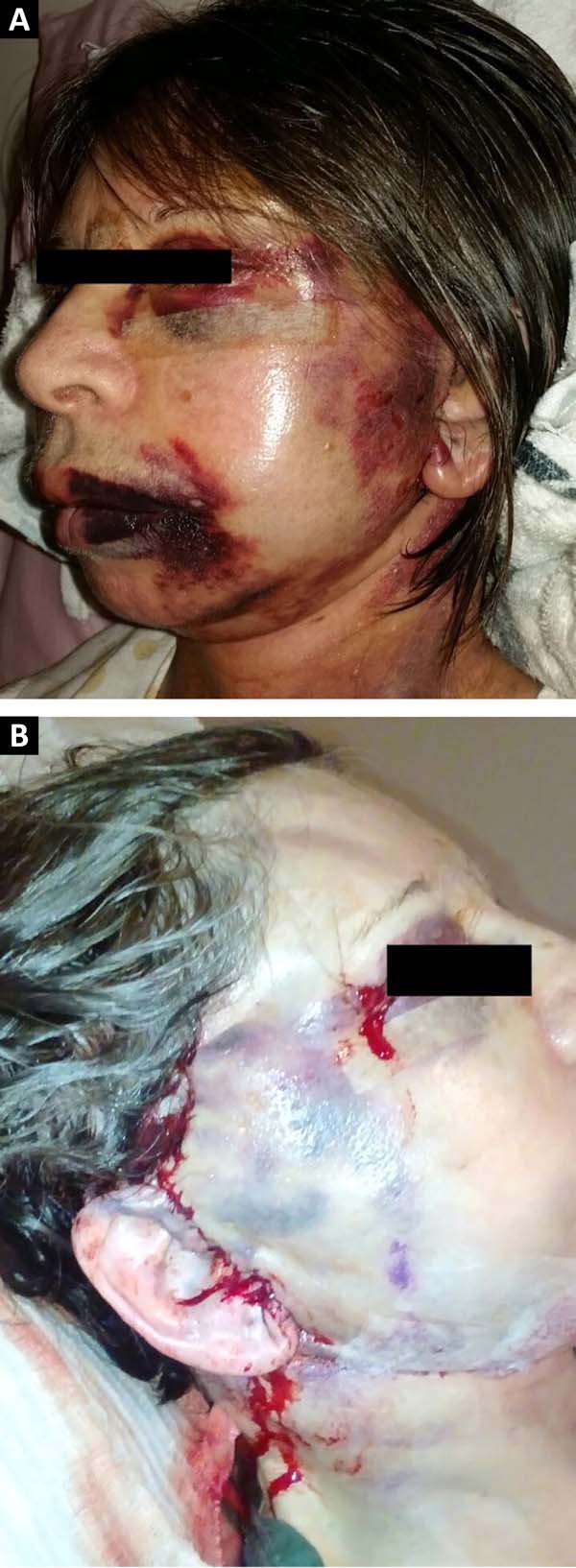
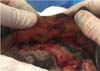
Apesar do progressivo processo de aprimoramento, a complicação mais frequente do face-lift continua sendo o hematoma que, quando de grandes proporções, além de comprometer a vascularização do retalho, pode exigir reabordagem cirúrgica de urgência (caso expansivo e/ou volumoso) e atrasar significativamente a recuperação do paciente. Também pode prolongar o tempo de edema e de equimoses com risco de gerar necrose, discromias e irregularidades na pele após a cicatrização6-9.
De acordo com a literatura, a incidência de hematoma em face-lifts varia entre 0,2 e 8% dos casos, sendo que em homens tal incidência pode chegar a 12,9%8-10 (Tabela 1).
| Autores | Ano | Número de casos apresentando hematomas | Incidência (%) | |
|---|---|---|---|---|
| Antes de 1980† | ||||
| Serson-Nesto | 1964 | 170 | 2 | 1,2 |
| Galozzi et al. | 1965 | 100 | 3 | 3,0 |
| Conway | 1970 | 325 | 21 | 6,6 |
| McGregor e Greenberg | 1971 | 524 | 42 | 8,0 |
| McDowell | 1972 | 105 | 3 | 2,9 |
| Webster | 1972 | 221 | 2 | 0,9 |
| Pitanguy et al. | 1972 | 1600 | 89 | 5,5 |
| Rees et al. | 1973 | 806 | 23 | 2,9 |
| Barker | 1974 | 163 | 2 | 1,3 |
| Black | 1976 | 1804 | 48 | 2,7 |
| Baker et al. | 1977 | 1500 | 46 | 3,0 |
| Stark | 1977 | 500 | 13 | 2,6 |
| Leist et al. | 1977 | 324 | 19 | 5,9 |
| Straith et al. | 1977 | 500 | 8 | 1,6 |
| Thompson e Ashley | 1978 | 922 | 44 | 5,0 |
| Lemmon e Hamra | 1980 | 577 | 5 | 0,8 |
| Total | 10141 | 370 | 3,6 | |
| Após 1980‡ | ||||
| Matsunaga | 1981 | 427 | 1 | 0,2 |
| Fodor | 1982 | 100 | 1 | 1,0 |
| Owsley | 1983 | 435 | 6 | 1,4 |
| Lemmon | 1983 | 1445 | 8 | 0,5 |
| Shirakabe | 1988 | 738 | 9 | 1,2 |
| Rees et al. | 1994 | 1236 | 23 | 1,9 |
| Marchac e Sandor | 1994 | 412 | 17 | 4,2 |
| Heinreichs e Kaidi | 1999 | 200 | 2 | 1,0 |
| Kamer e Song | 2000 | 451 | 10 | 2,2 |
| Grover et al. | 2001 | 1078 | 45 | 4,2 |
| Total | 6522 | 122 | 1,9 | |
Inúmeras medidas têm sido utilizadas com o intuito de reduzir esta incidência, tais como controle dos níveis pressóricos no peri e pós-operatório, curativos, drenos, cola de fibrina, gel de plaquetas, entre outros7,9,10. Ainda assim, o hematoma persiste como a principal complicação do face-lift, sendo fundamental a constante análise e estudo dos casos para melhor padronização das medidas de prevenção desta importante complicação (Figuras 1A e 1B).
OBJETIVOS
Após análise da literatura vigente, da casuística e experiência pessoal do autor, nosso objetivo com este trabalho é apresentar uma proposta de sistematização peri e pós-operatória que auxilie na prevenção da formação de hematomas em ritidoplastias.
MÉTODOS
O autor vem realizando face-lifts desde 1992 e, ao longo destes anos, várias condutas foram alteradas como tentativa de aprimoramento dos resultados e redução de complicações. A partir de 2015, o autor vem adotando a sistematização completa, que será apresentada a seguir e está representada pelo Quadro 1. Os dados de todos os casos analisados no presente artigo foram colhidos de prontuários da instituição, cujo diretor clínico é o autor principal. A elaboração do artigo seguiu os princípios de Helsinque.
| Medidas pré-operatórias |
| Ambiente Hospitalar |
| Sondagem vesical de demora (até a alta hospitalar) |
| Medidas intraoperatórias |
| Anestesia Geral |
| Compressão pneumática de MMII (para profilaxia de TVP) |
| Infiltração de cerca de 100 mL por hemiface de solução de lidocaína 0,375% + |
| adrenalina a 1:600.000 |
| Hemostasia definitiva - 20 minutos por hemiface |
| Sob PAS 130mmHg (nunca sob hipotensão) |
| Redução do espaço morto: oito suturas de Baroudi + uso de cola de fibrina |
| Medidas pós-operatórias |
| Cabeceira elevada |
| Curativo com malha elástica pouco compressiva |
| Compressas de soro fisiológico gelado + Bolsa de gel congeladas (1/1h) |
| Antieméticos em horários fixos |
| Controle rigoroso da PA (1h / 1h) - clonidina EV se PAS 140mmHg |
| Compressão pneumática de MMII durante toda a internação |
| HBPM - iniciar na manhã seguinte à cirurgia |
| Não deambular nas primeiras 24 horas (durante a internação) |
| Alta hospitalar só na manhã seguinte à cirurgia e se PA estiver controlada |
| Reavaliação ambulatorial em 48 horas |
Todos os face-lifts são realizados em ambiente hospitalar com paciente submetido à anestesia geral, monitorização não invasiva da pressão arterial (PA) e sondagem vesical de demora.
Realiza-se infiltração de cerca de 100 mL por hemiface de solução de lidocaína 0,375%, com adrenalina a 1:600.000. Apesar de alguns autores evitarem tal infiltração pelo risco de vasodilatação rebote após o uso da solução com adrenalina10, acreditamos que tal conduta facilita o descolamento e a visualização de plano cirúrgico adequado, além de minimizar o sangramento intraoperatório e facilitar a hemostasia definitiva7,8.
O tempo cirúrgico da hemostasia nunca é inferior a 20 minutos para cada hemiface e sempre é realizada com valores de pressão sistólica igual ou superior a 130mmHg. A hemostasia definitiva nunca deve ser realizada em hipotensão.
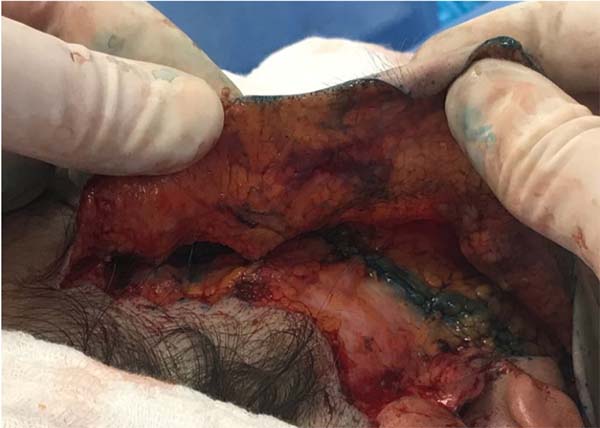
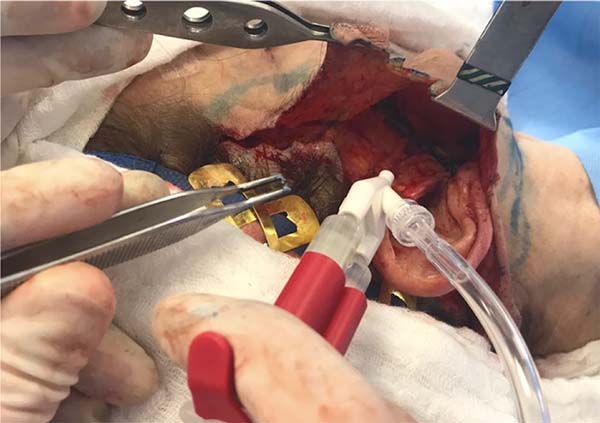
Em todos, realizamos pontos de adesão com sutura absorvível entre o retalho descolado e o SMAS, semelhante às suturas de Baroudi nas abdominoplastias11,12. Geralmente, são oito suturas distribuídas em cada hemiface que dificultam a expansão de um eventual hematoma, além de reduzir o espaço morto e facilitar a adesão do retalho (Figura 2).
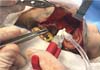
Utilizamos rotineiramente cola de fibrina (Tessel®) na área descolada da face e pescoço com a intenção de melhorar a adesão do retalho, potencializar a hemostasia e prevenir hematomas (Figura 3).
Não utilizamos dreno e o curativo é feito com malha elástica de pouca compressão e com compressas embebidas em soro fisiológico gelado que são renovadas de hora em hora. Além disso, sobre as compressas colocamos bolsas de gel congeladas, que também são renovadas sistematicamente a cada hora. O objetivo é gerar alguma vasoconstrição nas primeiras horas e inibir sangramento.
Todo o curativo é retirado na manhã seguinte no momento da alta e os pacientes continuam a usar as bolsas de gel congeladas sobre as hemifaces (sempre com proteção da pele) em seu domicílio, 30 minutos de cada vez e com intervalos de 1 hora por um período total de 48 horas (exceto à noite para dormir).
Durante a internação hospitalar, todos os pacientes são orientados a permanecer com cabeceira elevada em cerca de 30 graus. Também prescrevemos medicações com horário fixo para prevenção de vômitos e mantemos rigoroso controle pressórico com reavaliações a cada hora. Quando a pressão sistólica chega a 140 mmHg, iniciamos tratamento anti-hipertensivo geralmente com clonidina endovenosa.
Como estão sondados, os pacientes não se levantam durante toda a internação nem mesmo para ir ao banheiro, pois acreditamos que a imobilização diminui a chance de sangramentos. Para diminuir os riscos de trombose venosa profunda, todos utilizam botas de compressão intermitente ao longo de toda a cirurgia e de toda a internação. Além disso, iniciam o uso de heparina de baixo peso na manhã do dia seguinte à cirurgia, antes da alta hospitalar.
Todos os pacientes pernoitam no hospital, recebem alta na manhã do dia seguinte à cirurgia e são reavaliados no consultório 48h após a alta, quando já tem início a drenagem linfática com a equipe de fisioterapia.
Para fins didáticos, consideramos hematomas apenas aqueles que necessitaram drenagem em ambiente hospitalar com intervenções cirúrgicas, mesmo que pequenas, para sua drenagem, como retirada de suturas ou novas incisões. Os mesmos provocam distorções significativas na face, ameaçam a integridade dos retalhos de pele pela grande distensão que provocam e demandam esvaziamento sem demora. As pequenas coleções sanguíneas que eventualmente se formam no pós-operatório de maneira localizada e sem causar prejuízo ao retalho foram desconsideradas. Comumente, são ocorrências benignas e drenadas no consultório com punções, geralmente depois do décimo dia, quando se liquefazem.
RESULTADOS
De janeiro de 1992 a março de 2018, período superior a 26 anos, o autor realizou 1.138 face-lifts - número próximo ao de Rohrich em 23 anos de análise4,8. A partir de agosto de 2013, o autor passa a dedicar-se exclusivamente a cirurgias plásticas da face.
Registros confiáveis sobre a ocorrência de hematomas se deram a partir de julho de 2011. Foram, portanto, incluídos na análise todos os prontuários datados desde então.
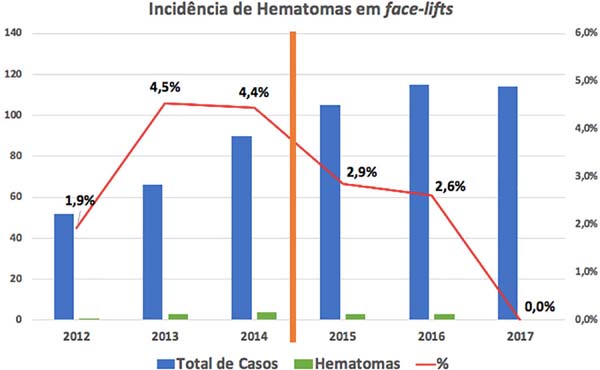
De julho de 2011 a dezembro de 2014, período anterior à adoção da sistematização, foram realizados 233 face-lifts, dos quais 8 evoluíram com hematoma (incidência de 3,43%).
A partir de janeiro de 2015 adotamos a sistematização apresentada acima e tivemos, até março de 2018, 6 casos de hematomas em 361 cirurgias (incidência de 1,66%). Todos os hematomas aconteceram nas primeiras 48 horas após as cirurgias.
Desta forma, com a instituição das novas medidas, obtivemos uma redução de 48,4% em nossos índices de hematomas. O Teste Exato de Fischer não demonstrou significância estatística para estes resultados (p>0.05).
O conjunto de medidas adotadas parece ter levado a esta importante redução e verificamos que a mesma segue ocorrendo. Nos últimos 19 meses incluídos na análise foram realizados 177 face-lifts consecutivos, nos quais não foi observada ocorrência desta complicação.
A Figura 4 demonstra a queda expressiva da incidência dos hematomas após o início da aplicação da sistematização, apesar do aumento progressivo do número de casos operados no mesmo período. Estes passaram de 52 em 2012, para 114 casos em 2017. Para evitar distorções, o gráfico contemplou apenas os anos que apresentam dados coletados ao longo de seus 12 meses (Figura 4).
DISCUSSÃO
Vários são os fatores que podem ser relacionados à formação de hematomas em face-lifts: tipo de anestesia, idade, sexo, técnica operatória, combinação de procedimentos, uso de drenos, níveis pressóricos, etc9. O que se observa é que não existem dados suficientes para determinar uma causa específica responsável pelos hematomas em ritidoplastias9,10. Assim, um conjunto de medidas são necessárias para sua prevenção.
Técnicas e cuidados adequados na anestesia são componentes vitais para prevenir intercorrências per e pós-operatórias. Especificamente na prevenção de hematomas em ritidoplastias, o controle dos níveis pressóricos, da frequência cardíaca, da ansiedade, da analgesia e dos vômitos é fundamental13.
No pré-operatório imediato, os pacientes recebem benzodiazepínicos com o intuito de reduzir a ansiedade e potencializar a medicação sedativa. Apesar de bons resultados alcançados por alguns autores com o uso de anestesia local associada a sedação intravenosa9, optamos por realizar sempre estas cirurgias sob anestesia geral, por julgarmos que assim os pacientes permanecem melhor monitorizados e controlados, com via aérea assegurada durante os movimentos da cabeça e com sistema fechado para entrega do oxigênio, o que permite uso seguro do eletrocautério8,13.
Ainda durante o preparo para a cirurgia, realizamos infiltração de solução de lidocaína 0,375% com adrenalina a 1:600.000 em cada hemiface - alguns autores preferem não realizar tal procedimento pelo risco potencial de vasodilatação rebote10. Entretanto, assim como a maior parte dos cirurgiões, acreditamos que tal conduta otimiza o descolamento e a visualização do plano cirúrgico adequado, além de minimizar o sangramento intra e pós-operatório, o que facilita muito a hemostasia definitiva6-13.
De todos os fatores que são responsáveis pela formação de hematomas em ritidoplastias a hipertensão é, sem dúvida, o principal deles, fato este já bem documentado por diversos autores como Baker, Knize, Ramanadham e Rohrich7-13. Independentemente da conduta perioperatória proposta por cada autor, há sempre concordância de que controles rigorosos dos níveis pressóricos no intra e no pós-operatório estão relacionados à redução dos índices de hematomas em face-lifts 7-13. Baker documentou em seu estudo dos hematomas em homens que o controle rigoroso da PA reduziu sua incidência de 8,7% em 1977 para 3,97% em 20059,13,14.
Níveis pressóricos pouco abaixo do normal ou mesmo hipotensões leves são tolerados durante o descolamento do retalho facial para minimizar o sangramento perioperatório. Entretanto, nunca se deve realizar a hemostasia definitiva sob hipotensão pelo risco de que tal atitude mascare vasos perfurantes lesados que poderiam sangrar significativamente no pós-operatório após o aumento rebote esperado da PA7-16. Rotineiramente, realizamos a hemostasia após aumento da PA sistólica para níveis iguais ou superiores a 130mmHg.
Rohrich e outros autores preconizam o uso de adesivo transdérmico de clonidina a 0,1 a 0,2mg por dia a ser aplicado antes da entrada na sala operatória e mantido por até 7 dias no pós-operatório4,7,8,13,14. Rohrich justifica este uso prolongado ao afirmar que os picos hipertensivos são mais comuns no período pós-operatório do que no intra ou no pós-operatório imediato8.
Em nossa rotina, fazemos uso de clonidina endovenosa durante o período de internação hospitalar quando a pressão sistólica atinge 140mmHg. Consideramos que o uso constante de adesivo transdérmico de clonidina aumenta o risco de hipotensão nos primeiros dias de pós-operatório e, consequentemente, aumenta o risco de quedas e consequentes traumas.
Além do exposto acima, outros fatores como ansiedade, dor, retenção urinária, náuseas e vômitos estão diretamente relacionados ao aumento da PA e, consequentemente, à formação de hematomas7-15. Estes devem ser adequadamente prevenidos. Em nossa rotina, é usada medicação antiemética com horário fixo, iniciada antes mesmo do despertar anestésico dos pacientes, conduta também adotada por Baker e Rohrich9,13,14. Todos os pacientes recebem sondagem vesical de demora durante toda a internação.
Em todos os casos realizamos pontos de adesão entre a derme do retalho descolado e o SMAS - consideramos tal etapa importante por reduzir o espaço morto (melhorando a adesão do retalho) e limitar a disseminação de algum hematoma que porventura se forme. Tais pontos são similares às suturas de Baroudi das abdominoplastias e já foram descritas por este mesmo cirurgião para as ritidoplastias11,12.
Além destes pontos de adesão, fazemos uso da cola de fibrina (Tessel®) com a intenção de gerar melhor adesão ao retalho descolado e tracionado, além de prevenir a formação de hematomas. O uso das colas de fibrina e outros mecanismos de adesão do retalho é controverso. Selantes de fibrina têm demonstrado boa eficácia para controle de sangramentos lentos e focais ou de sangramentos difusos9,17,18. Enquanto alguns autores como Marchac & Sándor19 relataram que, após uso de cola de fibrina em aerossol sob o retalho descolado, houve queda da incidência de hematomas, outros como Fezza et al.20 relatam apenas redução do edema e da equimose, sem diferenças estatisticamente significativas na incidência de hematomas. O gel selante à base de plaquetas é uma alternativa, mas ainda carece de estudos para que se defina seu potencial na prevenção de hematomas17.
Ainda na sala operatória, logo após a cirurgia, os pacientes são posicionados com cabeceira elevada a 30 graus e é iniciado o uso de compressas geladas na face, as quais são trocadas sistematicamente a cada 30 minutos, com o objetivo de gerar vasoconstrição. Orientamos, após a alta hospitalar, a manutenção rigorosa da terapia com gelo a cada 30 minutos por 48 a 72 horas.
Segundo a literatura, a incidência de hematomas em face-lifts ocorre em 0,2 a 8% dos casos, sendo que em homens tal incidência pode chegar a 12,9%8-16.
Antes da adoção de nossa sistematização em 2015, observamos incidência de 3,43% e, após implantada, de 1,66% - expressando uma queda de aproximadamente 48,4% na incidência desta complicação. O índice atual encontra-se próximo aos limites inferiores da literatura. Com os dados analisados, não atingimos significância estatística. No entanto, é importante ressaltar que a incidência continua caindo, já que nos últimos 177 casos analisados não houve incidência de hematomas.
CONCLUSÃO
Após análise da nossa casuística e dos dados da literatura, pôde-se perceber que com o uso da padronização proposta houve redução expressiva da incidência de hematomas pós-ritidoplastias ao longo dos anos. O conjunto de medidas propostas atua de modo sinérgico na redução desta grave complicação. Em nossa opinião, nenhuma destas medidas isoladamente seria capaz de atingir tamanha redução no índice de hematomas.
Apesar da insuficiência amostral para comprovação de significância estatística (p>0.05), temos a convicção de que os números são promissores. Mesmo sendo a complicação mais frequente neste tipo de cirurgia, a ocorrência frente ao número de cirurgias é relativamente pequena, o que torna a ampliação da casuística essencial para que obtenhamos dados mais sólidos. Contudo, cabe reforçar que a sistematização tem se consolidado em nosso serviço de maneira progressiva, sendo fundamental que se mantenha rigidez sobre a aplicação do protocolo e sobre a coleta adequada dos dados, sempre com o objetivo de se obter o melhor desfecho possível para o paciente.
COLABORAÇÕES
|
TCTC |
Análise e/ou interpretação dos dados; aprovação final do manuscrito; coleta de dados; conceitualização; concepção e desenho do estudo; gerenciamento de recursos; gerenciamento do projeto; investigação; metodologia; realização das operações e/ ou experimentos; redação - preparação do original; redação - revisão e edição; supervisão; visualização. |
|
WFFJ |
Análise e/ou interpretação dos dados; aprovação final do manuscrito; concepção e desenho do estudo; gerenciamento do projeto; investigação; redação - preparação do original; redação - revisão e edição; visualização. |
|
CEGL |
Análise e/ou interpretação dos dados; aprovação final do manuscrito; concepção e desenho do estudo; gerenciamento do projeto; metodologia; redação - revisão e edição; supervisão. |
|
FXC |
Análise e/ou interpretação dos dados; análise estatística; aprovação final do manuscrito; coleta de dados; concepção e desenho do estudo; redação - preparação do original; redação - revisão e edição. |
|
LML |
Análise e/ou interpretação dos dados; análise estatística; aprovação final do manuscrito; coleta de dados; concepção e desenho do estudo; redação - revisão e edição. |
|
LRL |
Análise e/ou interpretação dos dados; análise estatística; aprovação final do manuscrito; coleta de dados; concepção e desenho do estudo; redação - revisão e edição. |
REFERÊNCIAS
1. Pontes R. O Universo da Ritidoplastia. Rio de Janeiro: Revinter; 2011.
2. Pitanguy I, Radwanski HN, Amorim NFG. Treatment of the Aging Face Using the "Round-lifting" Technique. Aesthet Surg J. 1999;19(3):216-22.
3. Castro CC. Ritidoplastia: Arte e Ciência. 1ª ed. Rio de Janeiro: Di Livros; 2007.
4. Rohrich RJ, Narasimhan K. Long-Term Results in Face Lifting: Observational Results and Evolution of Technique. Plast Reconstr Surg. 2016;138(1):97-108. PMID: 27348643 DOI: http://dx.doi.org/10.1097/PRS.0000000000002318
5. Rohrich RJ, Ghavami A, Mojallal A. The five-step lower blepharoplasty: blending the eyelid-cheek junction. Plast Reconstr Surg. 2011;128(3):775-83. PMID: 21278622 DOI: http://dx.doi.org/10.1097/PRS.0b013e3182121618
6. Warren RJ, Neligan P. Cirurgia Plástica: Estética. 3a ed. Rio de Janeiro: Elsevier; 2015. p. 184-207.
7. Costa CR, Ramanadham SR, O'Reilly E, Coleman JE, Rohrich RJ. The Role of the Superwet Technique in Face Lift: An Analysis of 1089 Patients over 23 Years. Plast Reconstr Surg. 2015;135(6):1566-72. DOI: http://dx.doi.org/10.1097/PRS.0000000000001131
8. Ramanadham SR, Mapula S, Costa C, Narasimhan K, Coleman JE, Rohrich RJ. Evolution of hypertension management in face lifting in 1089 patients: optimizing safety and outcomes. Plast Reconstr Surg. 2015;135(4):1037-43.
9. Baker DC, Stefani WA, Chiu ES. Reducing the incidence of hematoma requiring surgical evacuation following male rhytidectomy: a 30-year review of 985 cases. Plast Reconstr Surg. 2005;116(7):1973-85.
10. Jones BM, Grover R. Avoiding hematoma in cervicofacial rhytidectomy: a personal 8-year quest. Reviewing 910 patients. Plast Reconstr Surg. 2004;113(1):381-7.
11. Baroudi R, Ferreira CA. Seroma: how to avoid it and how to treat it. Aesthet Surg J. 1998;18(6):439-41. PMID: 19328174 DOI: http://dx.doi.org/10.1016/S1090-820X(98)70073-1
12. Destro MWB, Destro C, Baroudi R. Pontos de adesão nas ritidoplastias: estudo comparativo. Rev Bras Cir Plást. 2013;28(1):55-8. DOI: http://dx.doi.org/10.1590/S1983-51752013000100010
13. Ramanadham SR, Costa CR, Narasimhan K, Coleman JE, Rohrich RJ. Refining the anesthesia management of the face-lift patient: lessons learned from 1089 consecutive face lifts. Plast Reconstr Surg. 2015;135(3):723-30. DOI: http://dx.doi.org/10.1097/PRS.0000000000000966
14. Rohrich RJ, Stuzin JM, Ramanadham S, Costa C, Dauwe PB. The Modern Male Rhytidectomy: Lessons Learned. Plast Reconstr Surg. 2017;139(2):295-307. DOI: http://dx.doi.org/10.1097/PRS.0000000000003008
15. Goldwyn RM. Late bleeding after rhytidectomy from injury to the superficial temporal vessels. Plast Reconstr Surg. 1991;88(3):443-5. PMID: 1871221 DOI: http://dx.doi.org/10.1097/00006534-199109000-00010
16. Pitanguy I, Ramos H, Garcia LC. Filosofia, técnica e complicações das ritidectomias através da observação e análise de 2.600 casos pessoais consecutivos. Rev Bras Cir. 1972;62:277-86.
17. Brown SA, Appelt EA, Lipschitz A, Sorokin ES, Rohrich RJ. Platelet gel sealant use in rhytidectomy. Plast Reconstr Surg. 2006;118(4):1019-25. PMID: 16980865
18. Mustoe T, Silvati-Fidell L, Desmond J, Mannion-Henderson J, Abrams S, Hester TR. Reduced hematoma/seroma occurrence with the use of fibrin sealant during facial rhytidectomy: results of an integrated analysis of phase 2 and phase 3 study data. Plast Reconstr Surg. 2011;128(Supp.4):7.
19. Marchac D, Sándor G. Face-lifts and sprayed fibrin glue: an outcome analysis of 200 patients. Br J Plast Surg. 1994;47(5):306-9. PMID: 8087367
20. Fezza JP, Cartwright M, Mack W, Flaharty P. The use of aerosolized fibrin glue in face-lift surgery. Plast Reconstr Surg. 2002;110(2):658-64.
1. Cló & Ribeiro Cirurgia Plástica, Belo
Horizonte, MG, Brasil
2. Clínica Leão, Belo Horizonte, MG,
Brasil
3. Universidade Católica de Minas Gerais,
Faculdade de Medicina, Betim, MG, Brasil
4. Fundação José Bonifácio Lafayette de Andrada,
Faculdade de Medicina de Barbacena, Barbacena, MG, Brasil.
Autor correspondente: Ticiano Cesar Teixeira Cló Alameda Oscar Niemeyer, nº 1268 - Vila da Serra, Nova Lima, MG, Brasil CEP 34006-065 E-mail: ticianoclo@gmail.com / felipeclo@hotmail.com
Artigo submetido: 31/8/2018.
Artigo aceito: 11/11/2018.
Conflitos de interesse: não há.




 Read in Portuguese
Read in Portuguese
 Read in English
Read in English
 PDF PT
PDF PT
 Print
Print
 Send this article by email
Send this article by email
 How to Cite
How to Cite
 Mendeley
Mendeley
 Pocket
Pocket
 Twitter
Twitter