

Original Article - Year 2018 - Volume 33 -
Reconstrução total de pálpebra inferior com associação dos retalhos de Hughes e Destro
Total lower eyelid reconstruction with the combined use of the Hughes and Destro flaps
RESUMO
Introdução: A neoplasia de pálpebra inferior é uma doença frequente. O carcinoma
basocelular, o espinocelular e o melanoma são responsáveis por 5 a 10% de
todos os cânceres de pele. A reconstrução total da pálpebra inferior após
exérese de neoplasia cujo defeito envolva mais que 50% da pálpebra é um
desafio. A literatura mostra alternativas discordantes quanto ao melhor
método de reconstrução nessas situações, sendo a maioria dos trabalhos
composta por relatos de casos, levando à inconsistência nas evidências
apresentadas.
Método: Avaliar retrospectivamente, por meio da coleta de dados em prontuários, os
resultados funcionais alcançados pelo autor nos pacientes submetidos à
reconstrução total de pálpebra inferior após ressecção de neoplasia entre
maio de 2012 e maio de 2016, na Santa Casa de Passos, com a associação do
retalho miotarsoconjuntival de Hughes para reconstrução da lamela interna e
do retalho de avanço de pele VY de Destro para reconstituir a lamela
externa.
Resultados: Foram operados 13 pacientes, com média de idade de 72,61 anos. O carcinoma
basocelular foi responsável pela maioria das lesões com 11 casos. Nenhum
paciente apresentou comorbidade nas áreas doadoras dos retalhos. A simetria
contralateral e o fechamento palpebral foram observados em 12 casos, sendo
um caso de ectrópio tratado com sucesso, não sendo identificados outros
problemas funcionais.
Conclusão: A associação do retalho miotarsoconjuntival de Hughes e retalho de Destro é
uma alternativa valiosa para a reconstrução total da pálpebra inferior,
visto conseguirmos um resultado funcional e estético favorável com tecidos
doadores semelhantes aos ressecados.
Palavras-chave: Procedimentos cirúrgicos reconstrutivos; Pálpebras; Retalhos cirúrgicos; Neoplasias palpebrais
ABSTRACT
Introduction: Lower eyelid cancers are common. Basal
cell carcinoma, squamous cell carcinoma, and melanoma
are responsible for 5 to 10% of all skin cancers. Complete
reconstruction after excision of a tumor that creates a defect
involving more than 50% of the eyelid is a challenge. Reports
vary regarding the best method of reconstruction, and most
available literature is in the form of case reports, leading
to inconsistency in the evidence presented.
Methods: This
retrospective study examined the medical records to evaluate
the functional results achieved by the author in patients who
underwent total lower eyelid reconstruction after cancer
resection between May 2012 and May 2016. The Hughes
myotarsoconjunctival flap was used for reconstruction of the
internal lamella, and the Destro VY skin advancement flap was
used for the external lamella.
Results: Of 13 patients with a
mean age of 72.61 years, basal cell carcinoma accounted for 11
cases. No comorbidity was observed in the flap donor areas.
Contralateral symmetry and palpebral closure were achieved
in 12 cases; 1 case of ectropion was successfully treated, but
no other functional problems were identified.
Conclusion:
The combined use of the Hughes flap and Destro flap is a
valuable alternative for total reconstruction of the lower
eyelid and can achieve favorable functional and aesthetic
outcomes with donor tissue, similar to that of resected tissue.
Keywords: Reconstructive surgical procedures; Eyelids; Surgical flaps; Eyelid neoplasms
INTRODUÇÃO
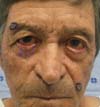
A região palpebral é um local comum de câncer. De fato, o câncer de pele das pálpebras incluindo o carcinoma basocelular, o carcinoma espinocelular e o melanoma são responsáveis por 5 a 10% de todos os cânceres de pele. Noventa e cinco por cento são carcinomas basocelulares ou carcinoma espinocelular1,2. A reconstrução da pálpebra inferior após exérese de neoplasia ou trauma é um desafio. Numerosas opções são possíveis dependendo da extensão do defeito3.
A cirurgia plástica, por meio da reparação, busca restabelecer a função protetora da pálpebra, usando de preferência técnicas que também proporcionem bons resultados estéticos4. A anatomia cirúrgica que orienta o planejamento da reconstrução divide a pálpebra em três lamelas: anterior, média e posterior. A lamela anterior é composta pela pele e músculo orbicular do olho. A lamela média é definida como a combinação do septo orbital, tecido do corpo adiposo da órbita e tecido fibroadiposo submuscular. A lamela posterior inclui a fáscia da pálpebra inferior, o tarso e a túnica conjuntiva da pálpebra5.
Os defeitos palpebrais são divididos em dois grupos, de acordo com as estruturas acometidas: parcial, quando a lamela posterior é preservada, e total, quando todas as lamelas estão comprometidas6. Nos defeitos de espessura total, faz-se necessário restaurar as duas lamelas e a sustentação da pálpebra, função naturalmente desempenhada pelo tarso, composto por tecido conjuntivo denso, desprovido de cartilagem7. Nesses casos, ao menos uma das lamelas reconstruídas necessita suporte sanguíneo.
Técnicas cirúrgicas comuns e confiáveis envolvem várias opções de retalhos e enxertos. Assim, um algoritmo para reconstrução de defeitos de espessura total da pálpebra inferior auxilia na escolha do tipo de reconstrução a ser realizada. Defeitos menores que 25% da margem palpebral podem ser tratados com sutura primária. Cantólise e cantotomia permitem o fechamento primário de defeitos de 25 a 50% da margem palpebral.
O retalho semicircular de Tenzel, quando associado a retalho periosteal ou a enxerto de mucosa palatal, cartilagem auricular ou septal para lamela posterior, repara defeitos de 50 a 75%. Casos de lesões que exijam ressecção ampla de 50 a 100% da margem palpebral são mais satisfatoriamente tratados pelo retalho tarsoconjuntival da pálpebra superior para lamela interna e retalho de avanço ou enxerto de pele total para lamela anterior8.
A literatura mostra alternativas discordantes quanto ao melhor método de reconstrução de lamela interna de pálpebra inferior, quando da impossibilidade de sutura primária. A grande maioria dos trabalhos é composta por relatos de casos ou reduzida amostragem de pacientes, levando à inconsistência nas evidências apresentadas9.
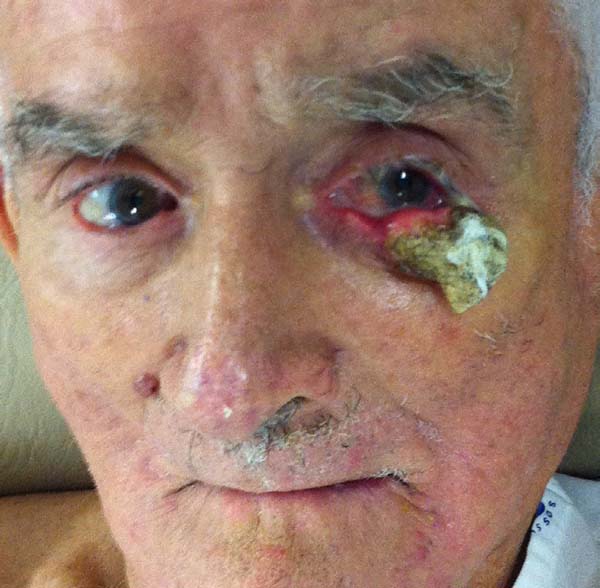
Neste estudo avaliamos os casos de neoplasia de pálpebra inferior que deixaram um defeito que envolvia mais de 50% da extensão palpebral e foram reconstruídos pela associação de dois retalhos para reconstituição da lamelas anterior e posterior.
OBJETIVO
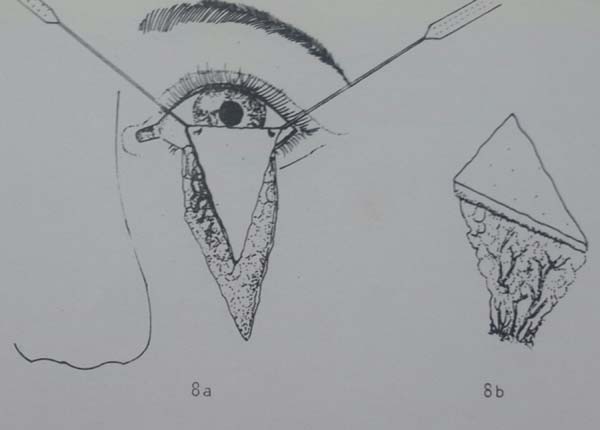
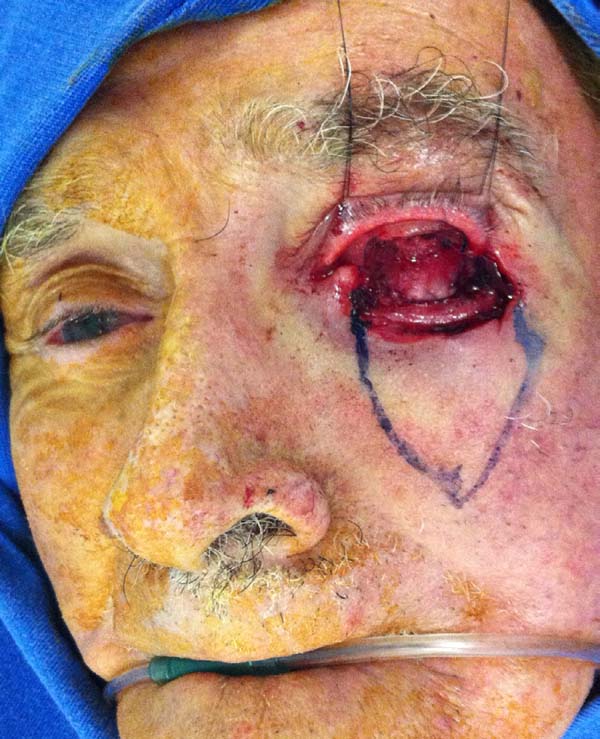
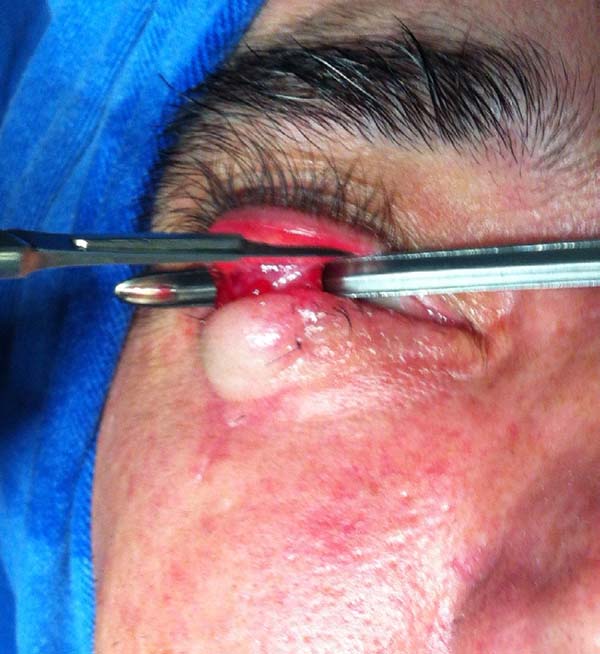
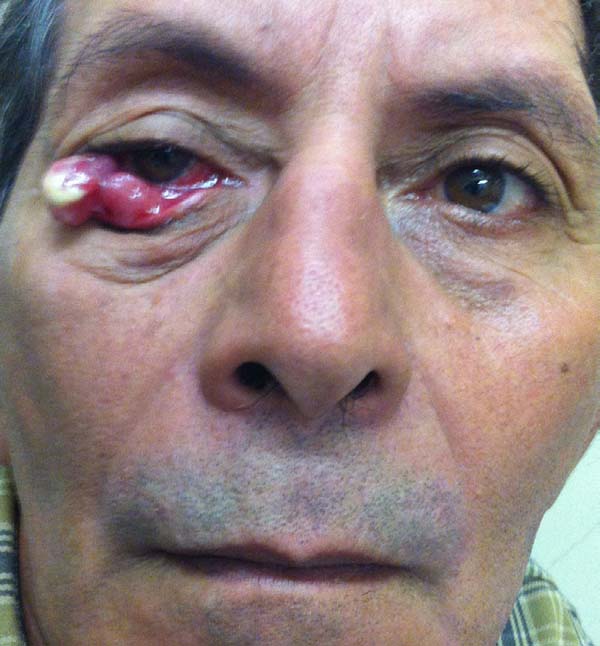
Avaliar os resultados da associação de retalhos miotarsoconjuntival de Hughes (Figura 1) para reconstrução da lamela interna e do retalho de avanço de pele em VY de Destro (Figura 2) para reconstituir a lamela externa em lesões causadas pela ressecção de neoplasia da pálpebra inferior.
MÉTODO
Foram avaliados, retrospectivamente, por meio de coleta de dados em prontuários, 13 pacientes submetidos à reconstrução total de pálpebra inferior após ressecção de neoplasia entre maio de 2012 e maio de 2016, no Santa Casa de Misericórdia de Passos, MG, operados pelo autor. Foram incluídos os pacientes cujo defeito comprometia a pálpebra inferior em plano total e em extensão horizontal maior que 50%, reconstruídos usando o Retalho Miotarsoconjuntival de Hughes10 para recriar a lamela posterior e retalho triangular de pele com pedículo subcutâneo de Destro para reconstruir a lamela anterior11.
Os dados colhidos foram idade, gênero, tipo histológico do tumor, comorbidades, tempo cirúrgico, tempo de realização da transecção do retalho, complicações e tempo de seguimento.
Os resultados foram avaliados utilizando os seguintes parâmetros: 1) capacidade de oclusão palpebral; 2) sinais de ectrópio; 3) simetria; 4) morbidade da área doadora dos retalhos.
Todos os casos foram operados pelo autor com um mesmo auxiliar, sob anestesia local (lidocaína 2% com adrenalina 1:200.000) e anestesia tópica corneana com colírio anestésico associada à sedação endovenosa. Em um caso, a anestesia foi geral endovenosa. Foi realizada marcação com pincel das margens de segurança do tumor de 3 a 5 mm. Após assepsia e antissepsia de toda a face e anestesia, faz-se a ressecção da lesão, que era enviada imediatamente para congelação e análise de margens de segurança. Após receber o resultado de margens livres de neoplasia, prossegue o ato cirúrgico.
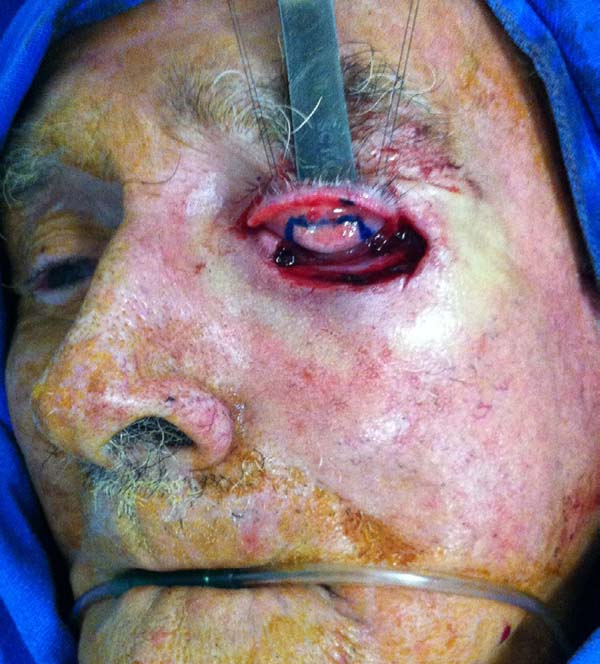
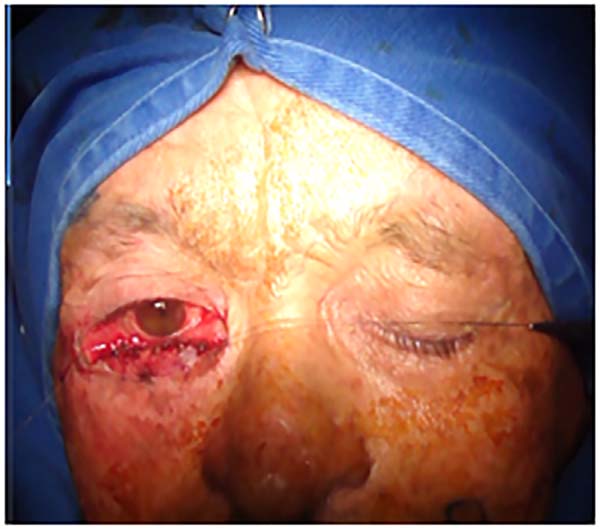
Para realizarmos o retalho de Hughes evertemos a pálpebra superior com um ponto de reparo no bordo palpebral ou usando um retrator e um cabo de pinça como apoio. Delineia-se com azul de metileno o retalho miotarsoconjuntival de forma que incisão distal fique a 4 mm da margem palpebral (sendo paralela a ela para garantir a estabilidade e contorno da pálpebra superior) e a extensão medial e lateral seja suficiente para alcançar e reconstruir a lamela posterior. Em média, o tarso dissecado tem altura de 4 a 6 mm, sendo um pouco menor que a dimensão do defeito.
Faz-se a infiltração da pálpebra superior evertida subconjuntival com 1 ml de anestésico local. O retalho é incisado com lâmina número 15 e dissecado com tesoura romba no plano subtarsal até o plano do músculo elevador da pálpebra superior, sendo essa dissecção continuada superiormente até o retalho poder ser avançado para o defeito inferior sem tensão. O retalho é suturado com fio Vicryl® 6.0 em chuleio contínuo à conjuntiva palpebral inferior logo acima do fundo de saco palpebral, estendendo-se para as laterais até o rebordo palpebral reparando assim a lamela posterior.
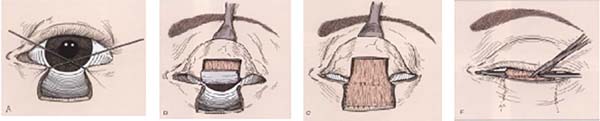
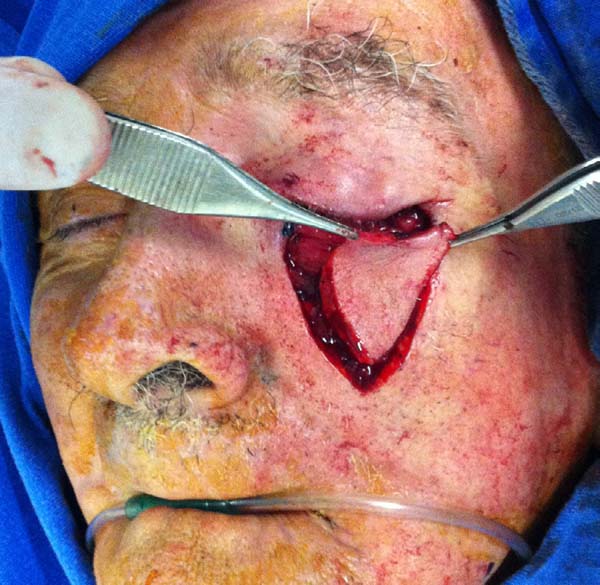
Para reparar a lamela anterior com o retalho de Destro, demarcamos com azul de metileno um retalho em “V” que se inicia nas extremidades inferiores do defeito com uma linha vertical de comprimento pouco maior que a altura do defeito e desce convergindo em direção à região malar. O pedículo subcutâneo central do retalho em forma de cone invertido é dissecado com delicadeza, separando-se o tecido subcutâneo frouxo e preservando-se os vasos, em uma dissecção tendendo ao afunilamento do pedículo que progride até o plano muscular. Quanto maior o deslocamento desejado, mais afunilado e longo dissecamos o pedículo.
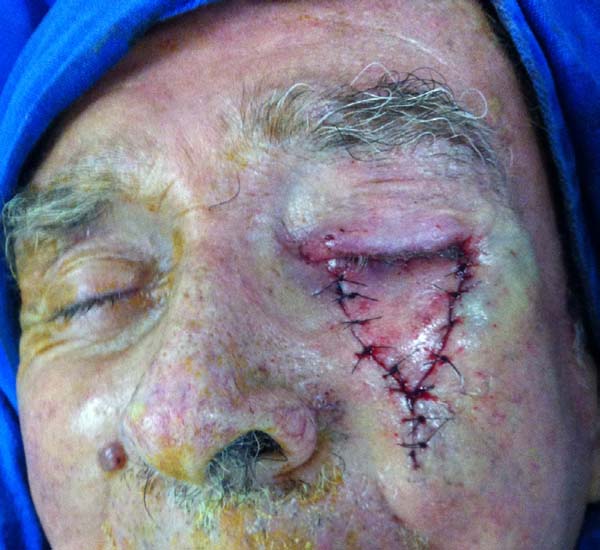
Sobre o retalho miotarsoconjuntival avançamos o retalho triangular, por deslizamento, para cobrir a área cruenta. Os dois primeiros pontos são dados com Mononylon® 5.0, atingindo-se o rebordo conjuntival bilateral dois milímetros abaixo dos dois ângulos superiores do retalho Alguns pontos de Vicryl 6.0 são dados do retalho triangular fasciocutâneo ao tarso superior que fora rebatido, 1 mm acima da margem palpebral inferior residual, a fim de evitar retração inferior (Figuras 3 a 9).
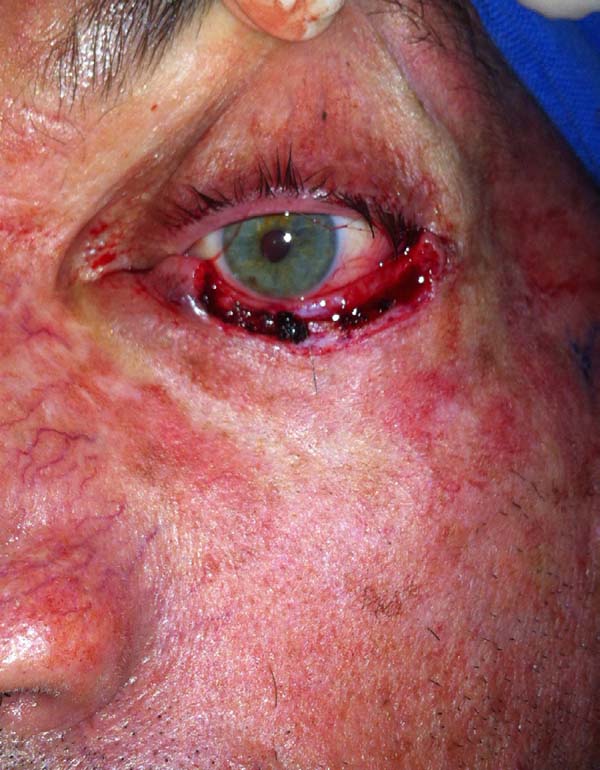
O transecção do retalho foi realizada após 3 a 4 semanas sob anestesia local utilizando a tentacânula de suporte para proteção corneana (Figura 10). A borda superior do retalho foi hemostasiada e regularizada com desbaste do excesso de tecido e cicatrizada por segunda intenção. Em alguns casos, foram dados pontos simples de Vicryl 6.0 na intenção de regularizar o rebordo.
Quanto ao aspecto ético, seguimos rigorosamente os princípios da Declaração de Helsinki revisada em 2000 e a Resolução 196/96 do Conselho Nacional de Saúde. Os pacientes assinaram Termo de Consentimento Livre e Esclarecido, permitindo a utilização de seus dados e a publicação de suas imagens. CAAE:69519617.7.0000.8043.
RESULTADOS
Foram operados 13 pacientes no período de 4 anos. Todos eram da raça branca, sendo 6 mulheres e 7 homens. As idades variaram entre 55 a 89 anos com média de idade de 72,61 anos. O carcinoma basocelular foi responsável pela maioria das lesões, com 11 casos (84,61%), sendo um caso de carcinoma espinocelular e um caso de carcinoma de células de Merkel. O tempo cirúrgico apresentou média de 75,76 minutos (para a primeira etapa da reconstrução). O tempo de transecção do retalho miotarsoconjuntival após a primeira cirurgia variou de 19 a 39 dias, com média de 28 dias. Os pacientes tiveram um período de seguimento de no mínimo 12 meses. Durante esse período, não houve casos de recorrência local da doença (Tabela 1).
| Idade (anos) | Sexo | Etiologia | Tempo cirúrgico (min) | Transecção (dias) | Complicações | Resolução |
|---|---|---|---|---|---|---|
| 56 | F | CBC | 60 | 26 | ||
| 55 | M | CBC | 110 | 30 | ||
| 86 | F | CBC | 75 | 21 | ||
| 83 | F | CBC | 40 | 21 | ||
| 58 | M | CBC | 95 | 19 | Ectopia mucosa na borda palpebral | Enxerto de pele da pálpebra superior |
| 80 | F | CBC | 75 | 39 | ||
| 59 | M | Merkel | 135 | 36 | Edema com irritação conjuntival | Massagem |
| 77 | M | CBC | 130 | 39 | ||
| 89 | F | CBC | 45 | 28 | ||
| 83 | M | CBC | 40 | 22 | ||
| 61 | F | CBC | 60 | 23 | ||
| 85 | M | CEC | 75 | 32 | ||
| 72 | M | CBC | 120 | 28 | Ectrópio | Retalho de Fricke |
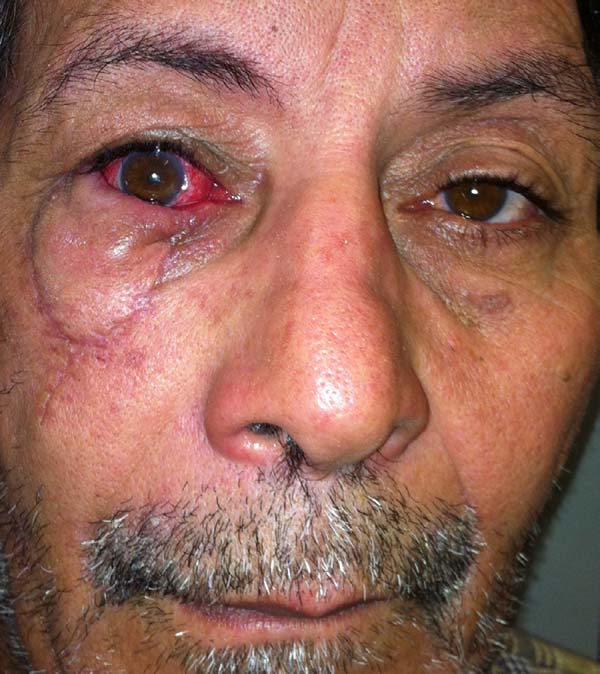
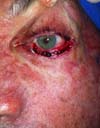
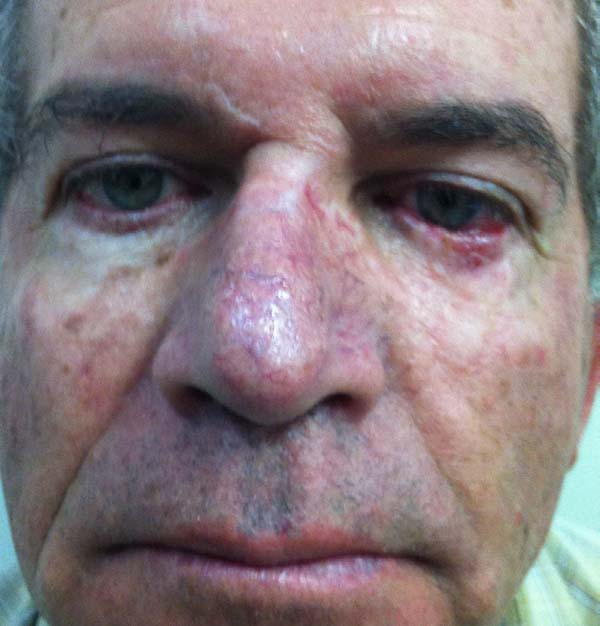
Segundo os critérios estabelecidos pelo estudo, nenhum paciente apresentou comorbidade nas áreas doadoras dos retalhos. Um paciente, cuja lesão tumoral era extensa, evoluiu com irritação conjuntival precoce devido a edema que levou a pele do retalho a tocar e irritar a conjuntiva. Apresentou resolução espontânea em 4 meses após realização de massagem e regressão do edema (Figuras 11 a 13).
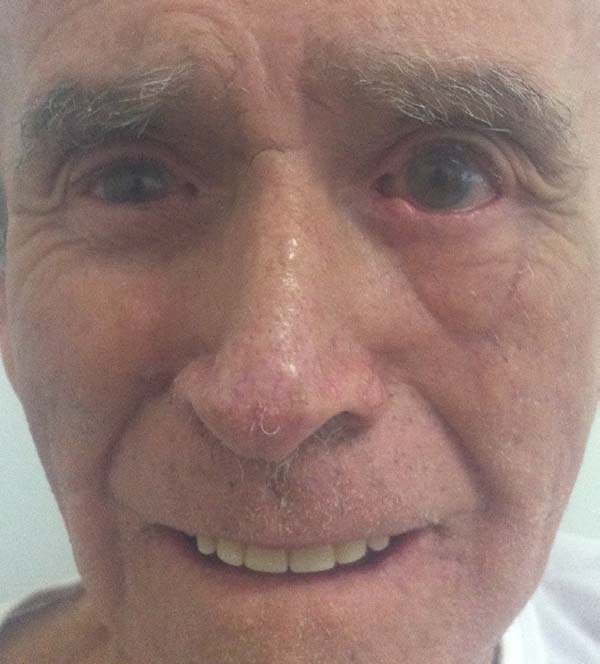
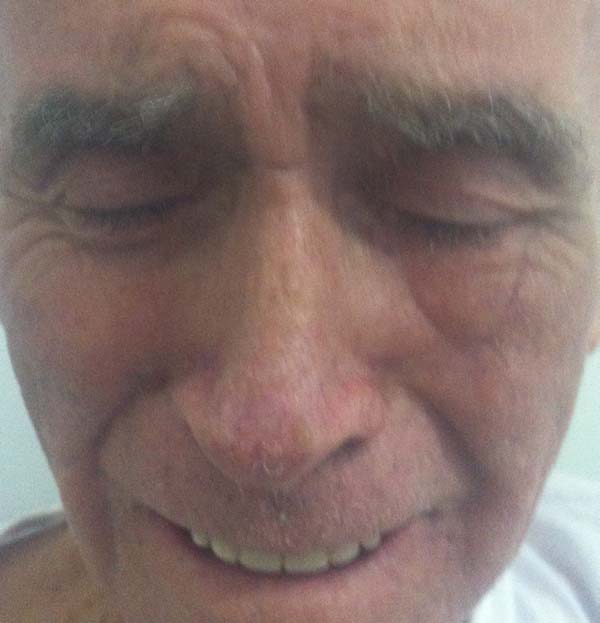
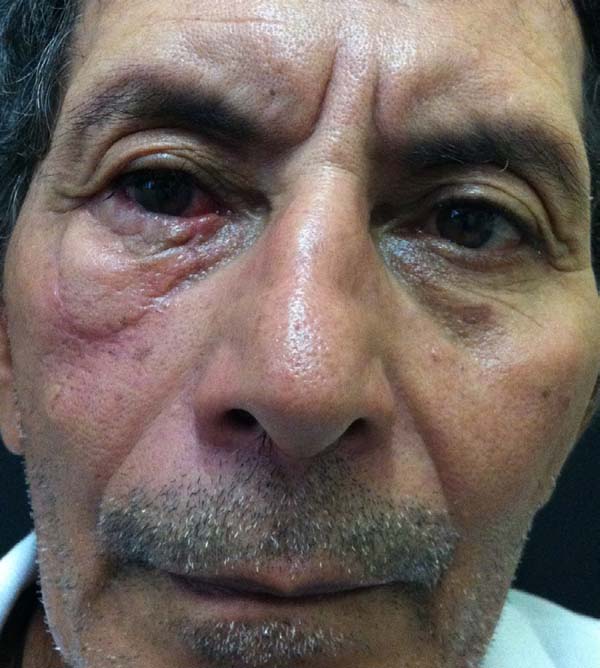
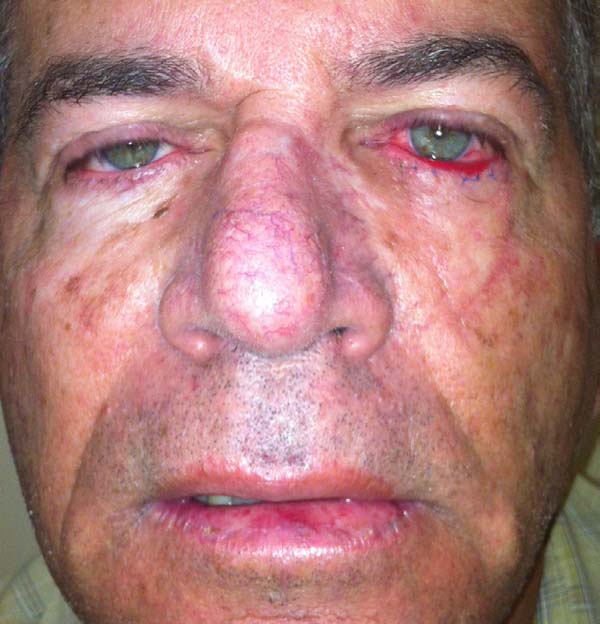
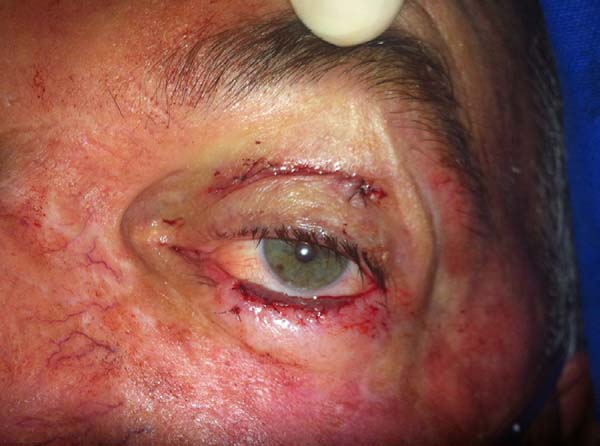
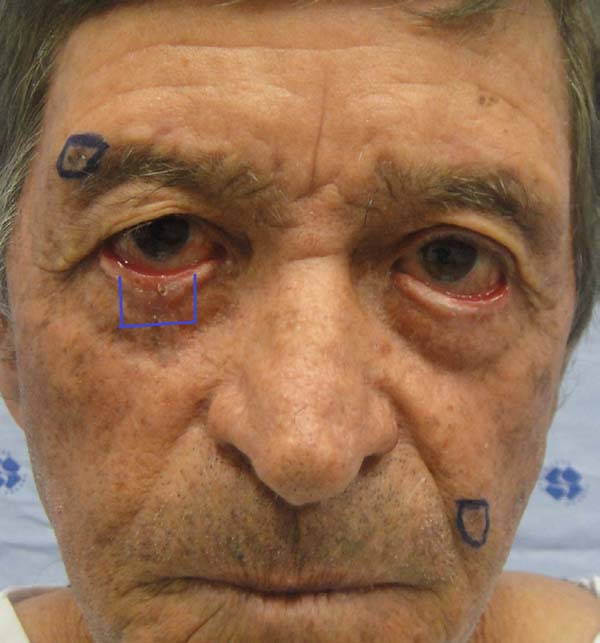
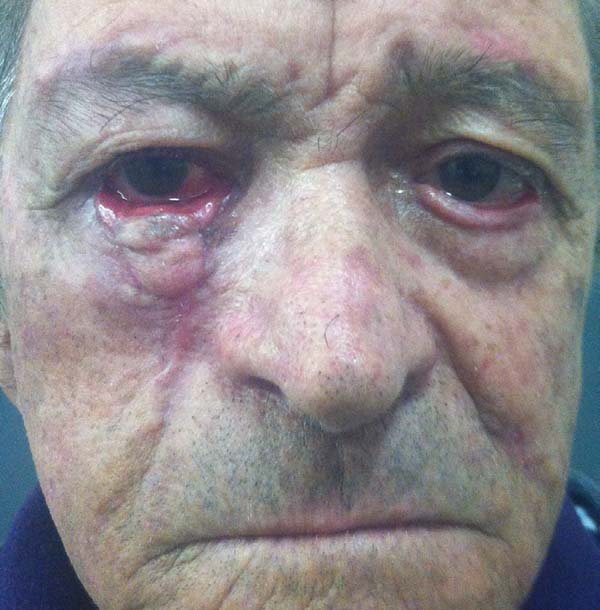
Outro paciente, mesmo tendo o rebordo palpebral regular e ao nível do limbo, sem ectrópio, portanto, apresentou hiperemia de borda ciliar devido à ectopia da mucosa conjuntival além do rebordo palpebral, sendo corrigido após 24 meses com fino enxerto de pele da pálpebra superior homolateral (Figuras 14 a 17). O último caso operado evoluiu com ectrópio severo corrigido, três meses após, com sucesso através de um retalho de Fricke da pálpebra superior (Figuras 18 a 21). A simetria contralateral e o fechamento palpebral foram observados em todos os casos ao fim do tratamento, não sendo identificados outros problemas funcionais em nenhum dos pacientes.
DISCUSSÃO
A reconstrução de defeitos amplos da pálpebra inferior constituí um desafio à cirurgia reparadora. Há diferentes técnicas relatadas, como a técnica descrita por Mustarde12, o retalho de Hughes com suas modificações e evolução13, o enxerto de palato duro coberto pelo avanço de músculo orbicular14, o retalho de Tripier15 e outras abordagens mais complexas, tais como o retalho de mucosa lingual pré-expandido16, o uso de matriz dérmica acelular17, o retalho de bochecha suportado pela fáscia lata18, o retalho de músculo orbicular superior associado a ilha tarsoconjuntival19 e o retalho de Fricke20,21. Todas essas técnicas são úteis quando a reconstrução de pálpebra inferior é necessária; no entanto, alguns desses procedimentos são complexos e caros3.
Para alcançarmos excelentes resultados funcionais e estéticos, as duas camadas da pálpebra inferior têm que ser reconstruídas adequadamente, com atenção ao fato de que o uso de enxerto em uma lamela obriga o uso de retalho na outra. Quando se usa retalho em uma lamela, existe a opção de reconstruir a outra lamela com retalho ou enxerto. Feito isso, o aporte vascular está garantido e a integração da reconstrução também13.
No presente trabalho defendemos o uso do retalho triangular de pedículo subcutâneo para reconstruir a lamela anterior. Acreditamos que o retalho da mesma unidade estética sempre que possível constitui a melhor opção por ter a cor e espessura do tecido mais semelhantes à da área ressecada11,22. O enxerto de pele, seja de pálpebra superior ou de pele retroauricular, também representa uma opção, todavia, necessita ser retirado de outra região cirúrgica e necessita retalho para lamela interna para vascularizar o enxerto.
A lamela interna pode ser reconstruída com uso de enxertos condromucosos de septo nasa12,22,23, preferência do Dr. Destro, cartilaginosos de orelha24,25 ou mucosa de palato duro14. Contudo, estes enxertos nas grandes ressecções são instáveis pela falta de suporte remanescente da pálpebra, o que dificulta sua fixação, e necessitam do uso de extensos retalhos de pele para refazer a lamela externa26 que podem prejudicar a aderência ao enxerto devido à sua espessura excessiva.
Para reconstruir a lamela interna, utilizamos o retalho miotarsoconjuntival. É uma alternativa que confere mais estabilidade e suporte ao ser fixado lateral, medial e inferiormente na pálpebra inferior remanescente, além do que é bem vascularizado, facilitando a sua integração.
Mustarde se opunha ao uso da pálpebra superior para reconstrução da inferior, devido à possibilidade de haver retração palpebral superior, levando à exposição corneana. Isso seria realmente preocupante se levarmos em consideração o trabalho original de Hughes, em 1937, no qual realizava a incisão na linha cinzenta com divisão total da pálpebra superior, deixando esta com sustentação diminuída e propícia a retrações pós-operatórias. O principal problema com a técnica original era, portanto, a frequente morbidade apresentada pela área doadora, retração e entrópio, após a divisão do pedículo.
Para evitar essa complicação alguns autores27-29 fizeram modificações à técnica original de Hughes para preservar o tarso e diminuir sua inclusão no retalho. Nessa modificação, que adotamos em nossos pacientes, a borda horizontal inferior do retalho de Hughes deve estar a pelo menos 4 mm de distância da margem palpebral para sobrar uma placa de tarso remanescente no local doador da pálpebra superior, evitando deformidade no pós-operatório. Não existe justificativa para não usar este excelente retalho nas lesões maiores que 50%, pois sua vascularização é segura e fornece apoio para aposição da lamela externa, sendo este um fator de estabilidade e estruturação da pálpebra reconstruída9.
Uma dificuldade apresentada por essa opção de retalho de Hughes é quando o olho da pálpebra afetada é de visão única, o que dificulta o uso de retalhos dentro da mesma unidade estética. Outro ponto negativo é a necessidade de um segundo tempo cirúrgico após 3 semanas para transecção de retalho de Hughes e abertura da fenda palpebral13.
Hughes realizava a transecção do pedículo do retalho miotarsoconjuntival após 3 meses10. Cies & Bartlett30 relataram dividir o retalho entre 3 e 4 semanas sem complicações, e McCord & Nunery28 esperaram 6 a 8 semanas antes da divisão. Já Leibovitch et al.31 dividiram o retalho em sete dias e perceberam que isso não comprometia o suprimento de sangue do retalho, e relataram bons resultados estéticos e funcionais mesmo após a divisão precoce do retalho. Nos pacientes operados o objetivo era se realizar a transecção após 3 semanas em média, mas esse período variou, devido a fatores externos e individuais, o que à nossa análise não alterou os resultados apresentados, sendo que a média da transecção ocorreu em 28 dias.
Um dos primeiros pacientes operados (Figuras 15 a 17) apresentou hiperemia da margem palpebral após a divisão do pedículo no segundo tempo cirúrgico. Atribuímos essa hiperemia ao fato de após ter realizado a transecção termos suturado com pontos simples de Vicryl 6.0 a borda palpebral, o que levou ao avanço da mucosa sobre o novo rebordo palpebral, causando um excelente resultado funcional, contudo, necessitando de pequena correção estética posterior, a qual foi realizada com enxerto delgado de pele da pálpebra superior 2 anos após, se obtendo ótimo resultado.
Bartley & Putterman32, após fazer a transecção do retalho, regularizavam a borda e deixavam ocorrer granulação espontânea. Isso permitiu à junção mucocutânea se formar por segunda intenção e a evitar hiperemia pós-operatória. Assim, foi realizado no restante dos pacientes e não houve mais essa ocorrência.
Casos de lesões mais extensas apresentam edema pós-operatório mais acentuado, o que pode levar a desconforto e irritação ocular. Nesses pacientes a realização de massagens ou drenagem linfática pós operatória pode ajudar na resolução do quadro (Figuras 11 a 13).
Atribuímos o ectrópio pós-operatório do último paciente (Figuras 18 a 21) à pouca flacidez e pouca elasticidade da pele malar do paciente que subestimamos ao indicar o retalho para reconstruir a lamela anterior. Acreditamos que, nessas situações, para se reconstruir a lamela anterior após rotacionar o retalho de Hughes não seja boa indicação o retalho fasciocutâneo de Destro. Outras alternativas devem ser indicadas, como o retalho de Mustardé, se houver flacidez lateral da face, ou mesmo enxertia cutânea de pele total da pálpebra superior contralateral ou retroauricular, sobre o retalho miotarsoconjuntival.
Nesses casos para a reconstrução da lamela anterior, os enxertos de pele total são considerados33, sendo estes a preferência de muitos autores34. Nesta complicação bem solucionada com um retalho de Fricke, verificamos que deve se ter o cuidado de avaliar bem a elasticidade da pele da face antes de se optar por retalho de avanço em VY, pois flacidez inadequada da pele da região malar pode levar à retração inferior do rebordo palpebral reconstituído.
Os pacientes foram operados com tempo cirúrgico médio de 74,61 minutos, considerado rápido para o procedimento proposto. Em três casos em que o tempo cirúrgico foi maior, a margem de congelação estava comprometida, necessitando ser ampliada, o que não comprometeu os resultados, visto a importância de se realizar a exérese total do tumor para reconstrução ser realizada e evitarmos manutenção da doença.
Todos pacientes foram acompanhados por no mínimo 12 meses pela Cirurgia Plástica evoluindo adequadamente, inclusive os dois casos com complicação, que foram tratados satisfatoriamente. Durante este período, não apresentaram recorrência da lesão e após continuaram em seguimento pela oncologia clínica.
CONCLUSÃO
A reconstrução palpebral inferior é um desafio para o especialista em Cirurgia Plástica que dispõe de diversas técnicas para executá-la. A associação do retalho miotarsoconjuntival de Hughes e retalho de Destro é uma alternativa valiosa para a reconstrução total da pálpebra inferior, visto conseguirmos um resultado funcional e estético favorável com tecidos doadores semelhantes aos ressecados, mostrando ser umas das principais opções de reconstrução pós-ressecção oncológica em plano total de pálpebra inferior.
REFERÊNCIAS
1. Cook BE Jr, Bartley GB. Treatment options and future prospects for the management of eyelid malignancies: an evidence-based update. Ophthalmology. 2001;108(11):2088-98. DOI: http://dx.doi.org/10.1016/S0161-6420(01)00796-5
2. Abraham JC, Jabaley ME, Hoopes JE. Basal cell carcinoma of the medial canthal region. Am J Surg. 1973;126(4):492-5. PMID: 4582802 DOI: http://dx.doi.org/10.1016/S0002-9610(73)80036-4
3. Panse N, Sambhus M, Sahasrabudhe P, Deodhar A. The Tarsoconjunctival Flap for Lower Lid Reconstruction-Review of Literature and Case Series. J Clin Exp Ophthalmol. 2013;4(2):271. DOI: http://dx.doi.org/10.4172/2155-9570.1000271
4. Mélega JM, Viterbo F, Mendes FH. Cirurgia plástica: os princípios e a atualidade. Rio de Janeiro: Guanabara Koogan; 2011. p. 573-4.
5. Kakizaki H, Malhotra R, Madge SN, Selva D. Lower eyelid anatomy: an update. Ann Plast Surg. 2009;63(3):344-51.
6. Newman MI, Spinelli HM. Reconstruction of the eyelids, correction of ptosis, and canthoplasty. In: Thorne CH, ed. Grabb and Smith's Plastic Surgery. 7th ed. Philadelphia: Lippincott Williams & Wilkins; 2007. p. 397-416.
7. Alves JCRR, Liu RP, Silva Filho AF, Pereira NA, Carvalho EES. Reconstrução palpebral com enxerto de cartilagem autóloga de concha de orelha. Rev Bras Cir Plást. 2012;27(2):243- 8.
8. Fante RG. Reconstruction of the eyelids. In: Baker SR. Local Flaps in Facial Reconstruction. Philadelphia: Elsevier; 2007. p. 387-412.
9. Maniglia RF. Uso do retalho tarso conjuntival para reconstrução da lamela interna da pálpebra inferior [Dissertação de mestrado]. São Paulo: Faculdade de Ciências Médicas da Santa Casa de São Paulo; 2008.
10. Hughes WL. A new method for rebuilding a lower lid: report of a case. Arch Ophthalmol. 1937;17(6):1008-17.
11. Destro MW. Retalhos triangulares de pele com pedículo subcutâneo central na reconstrução da pálpebra inferior [Tese de doutorado]. Belo Horizonte: Universidade Federal de Minas Gerais, Faculdade de Medicina; 1990.
12. Mustarde JC. Repair and reconstruction of the orbital region. 2nd ed. Edinburgh: Churchill Livingstone; 1980.
13. Rohrich RJ, Zbar RI. The evolution of the Hughes Tarsoconjunctival flap for the lower eyelid reconstruction. Plast Reconstr Surg. 1999;104(2):518-22.
14. Lalonde DH, Osei-Tutu KB. Functional reconstruction of unilateral, subtotal, full-thickness upper and lower eyelid defects with a single hard palate graft covered with advancement orbicularis myocutaneous flaps. Plast Reconstr Surg. 2005;115(6):1696-700. PMID: 15861077
15. Tripier L. Lambeau músculocutané en forme de pont. Appliqué a la restauration de paupieres. Gaz Hop (Paris). 1889;62:1124-5.
16. Miyawaki T, Hisako A, Suzuki H, Kurihara K, Jackson IT. Pre-expansion of mucosa-lined flap for lower eyelid reconstruction. Plast Reconstr Surg. 2005;116(5):76e-82e.
17. Li TG, Shorr N, Goldberg RA. Comparison of the efficacy of hard palate grafts with acellular human dermis grafts in lower eyelid surgery. Plast Reconstr Surg. 2005;116(3):873-8.
18. Matsumoto K, Nakanishi H, Urano Y, Kubo Y, Nagae H. Lower eyelid reconstruction with a cheek flap supported by fascia lata. Plast Reconstr Surg. 1999;103(6):1650-4. PMID: 10323697
19. Porfiris E, Christopoulos A, Sandris P, Georgiou P, Ioannidis A, Popa CV, et al. Upper eyelid orbicularis oculi flap with tarsoconjunctival island for reconstruction of full-thickness lower lid defects. Plast Reconstr Surg. 1999;103(1):186-91. PMID: 9915182
20. Fricke JCG. Bildung neuer Augenlieder (Blepharoplastik) nach Zerstörungen und dadurch hervorgebrachten Auswärtswendungen derselben. Hamburg: Pethes und Bessler; 1829.
21. Wilcsek G, Leatherbarrow B, Halliwell M, Francis I. The 'RITE' use of the Fricke flap in periorbital reconstruction. Eye (Lond). 2005;19(8):854-60.
22. Destro MW, da Silva AL, Speranzini MB. Lower eyelid repair utilising triangular skin flaps with subcutaneous pedicles. Br J Plast Surg. 1991;44(5):363-7. PMID: 1873616
23. Güzel MZ, Yildirim I, Aygit AC, Aydin Y, Bayramiçli M. Reconstruction of the total lower eyelid defect - useful modifications. Eur J Plast Surg. 1995;18(4):171-4.
24. Friedhofer H, Salles AG, Jucá MCCR, Ferreira MC. Eyelid reconstruction using cartilage grafts from auricular scapha. Eur J Plast Surg. 1999;22(2-3):96-101.
25. Matsuo K, Sakaguchi Y, Kiyono M, Hataya Y, Hirose T. Lid margin reconstruction with an orbicularis oculi musculocutaneous advancement flap and a conchal cartilage graft. Plast Reconstr Surg. 1991;87(1):142-5.
26. Leone CR Jr. Tarsal pedicle flap for lower eyelid reconstruction. Arch Ophthalmol. 1977;95(8):1423-4.
27. Pollock WJ, Colon GA, Ryan RF. Reconstruction of the lower eyelid by a different lid- splitting operation: case report. Plast Reconstr Surg. 1972;50(2):184-7. PMID: 4558116
28. McCord CD Jr, Nunery WR. Reconstructive Procedures of the Lower Eyelid and Outer Canthus. In: McCord CD Jr, ed. Oculoplastic Surgery. New York: Raven Press; 1981. p.194-8.
29. Hughes WL. Total lower lid reconstruction: technical details. Trans Am Ophthalmol Soc. 1976;74:321-9. PMID: 867633
30. Cies WA, Bartlett RE. Modification of the Mustardé and Hughes methods of reconstructing the lower lid. Ann Ophthalmol. 1975;7(11):1497-502.
31. Leibovitch I, Selva D. Modified Hughes flap: division at 7 days. Ophthalmology. 2004;111(12):2164-7. PMID: 15582069
32. Bartley GB, Putterman AM. A minor modification of the Hughes' operation for lower eyelid reconstruction. Am J Ophthalmol. 1995;119(1):96-7.
33. Borges KS, Chedid R, Dibe M, Sbalchiero JC, Leal PRA. Reconstrução de pálpebra inferior com retalho modificado de Hughes: análise de resultados e complicações no Instituto Nacional do Câncer Rio de Janeiro. Rev Bras Cir Plást. 2010;25(3 Suppl.1):23.
34. Chedid R, Borges KS, Santos P, Sbalchiero JC, Dibe MA, Leal PR, et al. Perfil das reconstruções de pálpebra inferior no Instituto Nacional do Câncer: estudo retrospectivo de 137 casos. Rev Bras. Cirurgia Plást. 2010;25(3 Suppl.1):1-102.
1. Departamento de Cirurgia Plástica, Santa Casa
de Passos, Hospital Regional de Câncer de Passos, Passos, MG,
Brasil.
Autor correspondente: Diogo Almeida Lima, Avenida Arouca, 260, Centro - Passos, MG, Brasil. CEP 37900-152. E-mail: drdiogolima@gmail.com
Artigo submetido: 8/8/2017.
Artigo aceito: 11/10/2017.
Conflitos de interesse: não há.








 Read in Portuguese
Read in Portuguese
 Read in English
Read in English
 PDF PT
PDF PT
 Print
Print
 Send this article by email
Send this article by email
 How to Cite
How to Cite
 Mendeley
Mendeley
 Pocket
Pocket
 Twitter
Twitter