

Original Article - Year 2018 - Volume 33 -
Abdominoplastia em pacientes pós-bariátricos: perfil antropométrico, comorbidades e complicações
Abdominoplasty in gastric bypass patients: anthropometric profile, comorbidities, and complications
RESUMO
Introdução: Os pacientes submetidos à gastroplastia apresentam importante perda de peso e
a cirurgia plástica representa um importante meio de tratamento do excesso
de pele.
Método: Estudo prospectivo foi realizado em pacientes submetidos à abdominoplastia
pós-gastroplastia no período de janeiro de 2011 a dezembro de 2016 em
hospital público. As variáveis analisadas foram: IMC (Índice de Massa
Corporal) antes da gastroplastia e antes da cirurgia plástica, perda de
peso, peso do retalho retirado, comorbidades e complicações.
Resultados: 107 pacientes que realizaram abdominoplastia foram incluídos. Média de idade
foi 41 anos. O IMC médio antes da cirurgia plástica foi 27,6 ± 3,7
Kg/m2. Perda de peso médio foi 47,7 ± 17,3 Kg. O IMC máximo
antes da gastroplastia foi 45,5 ± 7,5 Kg/m2 e o IMC foi 18,6 ±
9,3 Kg/m2. Comorbidades presentes antes da plástica foram:
hipertensão arterial (11,1%), artropatia (4,6%), diabete melito (5,6%) e
síndrome metabólica (5,6%). Catorze (13,1%) pacientes realizaram
herniorrafia durante a abdominoplastia. A taxa de complicações foi 31,5%. O
peso antes da gastroplastia, IMC antes da gastroplastia, perda de peso
médio, comorbidades, peso do retalho do abdome e IMC > 20Kg/m2
foram fatores associados significativamente a complicações
pós-operatórias.
Conclusões: A gastroplastia em Y de Roux foi uma terapêutica efetiva na resolução de
comorbidades em obesos. Comorbidades, peso antes da gastroplastia, perda de
peso médio, quantidade de tecido retirado do abdome e IMC >
20Kg/m2 levaram significativamente a mais complicações em
pacientes pós-bariátricos submetidos à abdominoplastia. A cirurgia plástica
é importante no cuidado integral ao paciente obeso e otimizou os resultados
alcançados com a cirurgia bariátrica.
Palavras-chave: Cirurgia bariátrica; Cuidados pós-operatórios; Abdominoplastia; Procedimentos cirúrgicos reconstrutivos; Gastroplastia
ABSTRACT
Introduction: Patients who undergo vertical-banded gastroplasty-
Roux-en-Y gastric bypass (VBG-RYGB) have significant weight
loss, and abdominoplasty (AP) is an effective corrective surgery
for removing excess skin.
Methods: A prospective study
conducted from January 2011 to December 2016 in a public
hospital evaluated patients who underwent AP after VBG-RYGB.
The analyzed variables were body mass index (BMI) before
VBG-RYGB, BMI before AP, weight loss, weight of the excised
abdominal flap, comorbidities, and complications.
Results: For
this study, 107 patients who underwent AP were included. The
patients' mean age was 41 years; BMI before AP, 27.6 ± 3.7 kg/m2;
and mean weight loss, 47.7 ± 17.3 kg. The maximum BMI before
bariatric surgery was 45.5 ± 7.5 kg/m2, and the difference between
the maximum BMI before VBG-RYGB and before corrective
surgery was 18.6 ± 9.3 kg/m2. The comorbidities observed before
VBG-RYGB were arterial hypertension (11.1%), arthropathy
(4.6%), diabetes mellitus (5.6%), and metabolic syndrome (5.6%).
Fourteen patients (13.1%) underwent herniorrhaphy during AP.
The overall complication rate was 31.5%. Weight before VBGRYGB,
BMI before VBG-RYGB, mean weight loss, comorbidities,
abdominal flap weight, and BMI of >20 kg/m2 were significantly
associated with postoperative complications.
Conclusions: VBGRYGB
was an effective approach to reduce comorbidities in
obese patients. Comorbidities, weight before VBG-RYGB, mean
weight loss, amount of tissue removed from the abdomen, and
BMI of >20 kg/m2 significantly increased the complication rate
in the gastric bypass patients who underwent AP. Furthermore,
AP is fundamental for the comprehensive care of obese patients
and has optimized the results achieved with VBG-RYGB.
Keywords: Bariatric surgery; Postoperative care; Abdominoplasty; Reconstructive surgical procedures; Gastroplasty
INTRODUÇÃO
A obesidade é considerada uma doença de proporções epidêmicas, frequentemente associada à morbidade e mortalidade aumentadas, assim como aumento dos gastos com saúde, redução da qualidade de vida e da expectativa de vida1.
O manuseio clínico da obesidade é difícil, pois, não somente o emagrecimento, mas, principalmente, a manutenção do peso alcançado, não é possível para a maioria dos grandes obesos2.
Nos últimos anos, o tratamento cirúrgico da obesidade mórbida tem ganhado popularidade. Sua eficácia na perda de peso tem sido confirmada por estudos bem controlados, conduzidos especialmente nos Estados Unidos e na Suécia3,4. Nos Estados Unidos da América, o número de procedimentos cirúrgicos para induzir a redução de peso aumentou de 28.800 em 1999 para 220.000 em 20094.
A segurança na realização da cirurgia bariátrica, representada por baixas taxas de complicações precoces e tardias (tromboembolismo venoso, reintervenções cirúrgicas, internações prolongadas) e uma mortalidade de 0,3%, aliada à melhora significativa das comorbidades, justificam a sua inserção como importante estratégia no tratamento da obesidade grave1,5.
Os pacientes bariátricos, frequentemente, queixam-se da grande redundância de pele e perda de partes moles, que interferem na prática de exercícios, adequação das roupas, que representam não só um problema estético, mas, também, geram problemas de postura e mobilidade. Além disso, pode ser doloroso pela fricção mecânica, causar dificuldade de higiene, associada com infecção fúngica e dermatite intertriginosa6.
Os pacientes pós-bariátricos que desejam realizar um procedimento em cirurgia plástica merecem uma avaliação cuidadosa pelo risco para complicações pós-operatórias, pois, frequentemente, apresentam comorbidades residuais, deficiências nutricionais e problemas psicológicos7.
OBJETIVO
O objetivo deste estudo é analisar o perfil antropométrico, a prevalência de comorbidades e a taxa de complicações em pacientes submetidos à abdominoplastia após gastroplastia redutora em Y Roux.
MÉTODO
Trata-se de um estudo prospectivo, realizado em hospital público de referência para realização de cirurgia bariátrica. Foram avaliados indivíduos submetidos à derivação gástrica em Y-de-Roux e que, posteriormente, foram submetidos a procedimentos em cirurgia plástica de 2011 a 2016 após perda ponderal maciça.
Esta pesquisa foi elaborada em conformidade com a resolução do Conselho Nacional de Saúde número 466, de 12/12/2012. Todos os indivíduos envolvidos neste estudo foram informados e assinaram o Termo de Consentimento Livre e Esclarecido (TCLE) para anuência da execução. No presente estudo, não houve conflito de interesse. O projetofoi aprovado pelo Comitê de Ética em Pesquisa da Secretaria de Saúde do Distrito Federal, com o número CAAE 52738216.5.0000.5553 (parecer nº 1.504.199).
Todas as operações foram realizadas pela mesma equipe de assistentes no Hospital Regional da Asa Norte, Brasília, DF.
Critérios de inclusão
Os critérios de inclusão para cirurgia plástica pós-bariátrica foram: a estabilidade de peso, por pelo menos, seis meses após ter sido atingida a meta de perda ponderal para cada caso; ausência de uso de drogas ilícitas ou alcoolismo; ausência de quadros psicóticos ou demenciais moderados ou graves; compreensão por parte do paciente da necessidade de manutenção do peso e da necessidade de acompanhamento pós-operatório com equipe multidisciplinar1,8.
Critérios de exclusão
Os critérios de exclusão foram o tabagismo, a intenção gestacional, a instabilidade ponderal com a não manutenção do peso por seis meses, indivíduos que não assinaram o TCLE, pacientes submetidos a outros procedimentos bariátricos depois da gastroplastia em Y-de-Roux, pacientes com seguimento de pós-operatório menor que 12 meses e aqueles pertencentes a grupos vulneráveis (doentes mentais, institucionalizados ou de idade inferior a 18 anos)8.
Variáveis analisadas
As variáveis analisadas incluíram: idade, sexo, peso, altura, índice de massa corporal (IMC) antes da cirurgia bariátrica (kg/m2), IMC antes da cirurgia plástica (kg/m2), perda de peso total (Kg), variação do IMC (kg/m2), percentagem de perda do excesso de peso (%PEP), intervalo de tempo entre a cirurgia bariátrica e a cirurgia plástica (meses), presença de comorbidades antes da cirurgia bariátrica, presença de comorbidades antes da cirurgia plástica, número de medicações utilizadas antes e depois da cirurgia bariátrica e taxa de complicações pós-operatórias.
Variáveis antropométricas
O peso foi aferido em uma balança digital com capacidade máxima de 300 kg. A altura foi obtida com estadiômetro Personal Caprice Sanny®. A porcentagem de perda do excesso de peso (%PEP) foi obtida a partir da fórmula: perda de peso após a operação/excesso de peso X 100. O excesso de peso foi calculado subtraindo-se o peso no início do acompanhamento pré-operatório do peso ideal, estabelecido pelo IMC de 25 Kg/m2,9.
A variação do IMC (∆IMC) foi calculada pela diferença entre o IMC máximo pré-bariátrico e o IMC no momento da abdominoplastia.
Variáveis clínicas e comorbidades
O diagnóstico de hipertensão arterial sistêmica, de dislipidemias, de diabetes melito tipo 2 e da síndrome metabólica foram baseados nos parâmetros constantes nas respectivas diretrizes da Sociedade Brasileira de Cardiologia, atualmente descritos na I Diretriz Brasileira de Diagnóstico e Tratamento da Síndrome Metabólica10. O diagnóstico da esteatose hepática foi realizado com uso da ultrassonografia abdominal no pré-operatório.
O diagnóstico pré-operatório da apneia obstrutiva do sono foi feito baseado no índice de apneia-hipopneia (IAH). Um evento de apneia foi definido como cessação do fluxo de ar oronasal ≥10 segundos. Um evento de hipopneia foi definido como redução do sinal de pressão nasal ≥30% acompanhada de dessaturação ≥4% com duração > 10 segundos.
O IAH foi definido como sendo a soma dos eventos de apneia e hipopneia por hora de sono. O diagnóstico de apneia obstrutiva do sono foi baseado em um IAH ≥5,0 eventos por hora, e a gravidade da apneia obstrutiva do sono foi caracterizada com base no IAH: leve (5,0 a 14,9 eventos/hora); moderada (15,0 a 29,9 eventos/hora); ou grave (≥30,0 eventos/hora)11.
O diagnóstico de artropatia foi definido como o paciente que havia se submetido a tratamento cirúrgico por dor articular ou fazia uso regular de anti-inflamatório para tratamento de dor articular9.
Número de medicações para tratamento das comorbidades
Após a cirurgia bariátrica, as comorbidades foram consideradas como resolvidas quando foram controladas sem necessidade de medicação, e melhoradas, quando foram controladas por doses reduzidas de medicação. Foi determinado o número de medicações que o paciente tomava antes de ser submetido à cirurgia bariátrica e o número de medicações que o paciente permaneceu tomando após a cirurgia bariátrica. A definição dos medicamentos foram definidos por classes, por exemplo: anti-hipertensivos, hipoglicemiantes, anti-inflamatórios, redutores do colesterol, broncodilatadores, polivitamínicos, ansiolíticos e antidepressivos12.
Abdominoplastia
A abdominoplastia incluiu a remoção do excesso de pele e gordura do abdome combinada com amplo descolamento do retalho abdominal superior, correção da diástase dos músculos retos abdominais e transposição umbilical. A abdominoplastia em âncora incluiu ressecção vertical ao nível da linha média e, frequentemente, foi necessária em pacientes que apresentaram cicatrizes medianas prévias, hérnias incisionais e pacientes com excesso de panículo dermoadiposo vertical e horizontal13,14.
Complicações pós-operatórias
As complicações avaliadas incluíram hematomas, seromas, deiscências, necrose tecidual, hérnia interna, tromboembolismo venoso profundo e embolia pulmonar. As complicações foram divididas em maiores e menores. As complicações maiores foram consideradas aquelas com necessidade de novo procedimento cirúrgico para drenagem de hematoma, drenagem de seroma, sutura de áreas de deiscência ou nova internação para realização de antibioticoterapia sistêmica.
As variáveis epidemiológicas, antropométricas, clínicas e cirúrgicas foram comparadas entre o grupo de pacientes com complicações pós-operatórias com o grupo de pacientes que não tiveram complicações. Desta forma, foram determinados os fatores associados para complicações em pacientes pós-bariátricos submetidos à abdominoplastia15-18.
Cuidados pós-operatórios
Todos os pacientes receberam profilaxia tromboembólica não medicamentosa, tais como deambulação precoce e enfaixamento de membros inferiores. Foram realizadas sondagem vesical, com retirada do cateter vesical no primeiro dia pós-operatório, e antibioticoterapia profilática, sendo usados dois gramas (2g) de cefazolina endovenosa na indução anestésica.
As malhas elásticas compressivas foram utilizadas rotineiramente por três meses. Os drenos utilizados nas abdominoplastias eram retirados no sétimo dia, independentemente do débito que este apresentava.
Os pacientes foram mantidos internados até o dia seguinte, em posição semissentada de Fowler e com sonda vesical de demora, sendo estimulada a movimentação ativa dos pés e dos joelhos.
As orientações básicas de alta foram: manter sempre a cinta modeladora compressiva, aumentar a ingesta hídrica, estimular a deambulação e evitar esforços físicos. Os retornos no pós-operatório eram semanais no primeiro mês e depois mensais por um período mínimo de 12 meses.
Análise estatística
A análise estatística foi feita usando o pacote estatístico SPSS (Statistical Package for Social Sciences) versão 20.0 para Windows (SPSS Inc. Chicago, IL, EUA). As variáveis contínuas foram descritas com o uso de média e desvio-padrão e as variáveis categóricas com o uso de frequências relativas. A condição de normalidade das variáveis foi avaliada pelo teste de Kolmogorov-Smirnov. A significância mínima aceita foi o nível de 5% (p < 0,05).
As comparações entre os grupos foram realizadas por meio do teste do Qui-quadrado para as variáveis dicotômicas, do teste t de Student para as variáveis contínuas com distribuição normal e do teste U de Mann-Whitney para as variáveis contínuas sem distribuição normal. As correlações entre as variáveis contínuas foram avaliadas pelo coeficiente de correlação de Spearman (rs).
RESULTADOS
Foram operados 107 pacientes após gastroplastia redutora com derivação em Y de Roux, sendo 55,8% (60 pacientes) por videolaparoscopia e 44,2% (47 pacientes) por via laparotômica. A média de idade foi de 40,89 anos ± 9,76 e as mulheres foram as mais frequentemente operadas em relação aos homens (91,6%; 98/107).
Variáveis antropométricas
Na Tabela 1, observa-se o perfil antropométrico dos pacientes antes de serem submetidos à abdominoplastia após a gastroplastia em Y de Roux.
| Características | Média | DP*** |
|---|---|---|
| Idade (anos) | 40,89 | 9,76 |
| Peso máximo (kg) | 120,79 | 24,19 |
| IMC* máximo (kg/m2) | 45,52 | 7,55 |
| IMC final pré-plástica (kg/m2) | 27,63 | 3,70 |
| Perda de peso total (kg) | 47,70 | 17,32 |
| %PEP ** | 78,79 | 12,61 |
Na Tabela 2, observa-se que os pacientes submetidos à cirurgia bariátrica eram frequentemente obesos mórbidos, seguidos de pacientes classificados como obesidade grau II e ambos representaram 100% da amostra. Na Tabela 2, também observa-se que os pacientes que foram submetidos à abdominoplastia pós-bariátrica estavam mais frequentemente em sobrepeso, seguidos de pacientes com IMC normal e ambos representavam 75,6% da amostra.
| IMC (kg/m2) | Antes da gastroplastia Nº de Pacientes (%) | Antes da cirurgia plástica Nº de Pacientes (%) |
|---|---|---|
| Abaixo de 25 (normal) | 0 | 21 (19,6%) |
| 25,0 - 29,9 (Sobrepeso) | 0 | 60 (56,1%) |
| 30,0 - 34,9 (Grau I) | 0 | 24 (22,4%) |
| 35,0 - 39,9 (Grau II) | 22 (20,6%) | 1 (0,9%) |
| Maior que 40,0 (Grau III) | 85 (79,9%) | 1 (0,9%) |
* IMC: Índice da Massa Corporal.
A diferença entre o IMC máximo antes da cirurgia bariátrica e o IMC antes da cirurgia plástica reparadora (∆IMC) foi de 18,60 ± 9,34. Sendo que 33,6% (36/107) dos pacientes apresentaram variação de IMC maior que 20 e 36,4% (39/107) dos pacientes tiveram perda de peso igual ou superior a 50 Kg.
Variáveis clínicas e comorbidades
Na Tabela 3, são apresentadas as doenças presentes anteriores à realização da cirurgia bariátrica. Observa-se que as morbidades mais frequentemente presentes foram a síndrome metabólica e a hipertensão arterial, seguidas da artropatia, da depressão/ansiedade e do diabete melito. A síndrome da apneia obstrutiva do sono, a esofagite e a dislipidemia foram as morbidades menos frequentes.
| Doenças associadas | Antes da gastroplastia Nº de Pacientes (%) | Antes da cirurgia plástica Nº de Pacientes (%) | Valor p |
|---|---|---|---|
| Síndrome Metabólica | 61 (56,5%) | 6 (5,6%) | 0,027 |
| Hipertensão arterial | 59 (54,6%) | 12 (11,1%) | 0,001 |
| Artropatia | 42 (38,9%) | 5 (4,6%) | 0,004 |
| Diabete melito | 41 (38,0%) | 6 (5,6%) | 0,002 |
| Depressão/Ansiedade | 40 (37,0%) | 27 (25,0%) | 0,001 |
| Dislipidemia | 26 (24,1%) | 2 (1,9%) | 0,010 |
| S. Apneia do Sono | 22 (20,4%) | 2 (1,9%) | 0,005 |
| Esofagite | 22 (20,4%) | 4 (3,8%) | 0,005 |
* teste do Qui-quadrado.
A grande maioria dos pacientes, após o tratamento cirúrgico da obesidade, referia melhora ou completa resolução das diversas comorbidades. Entretanto, conforme evidenciado na Tabela 3, alguns pacientes ainda apresentavam doenças no momento da realização da cirurgia plástica reparadora, destacando-se mais frequentemente as presenças de depressão/ansiedade e a hipertensão arterial. Já 35,2% (38/107) dos pacientes haviam sido submetidos à colecistectomia antes cirurgia plástica reparadora.
Número de medicações para tratamento das comorbidades
Quanto ao número diário de comprimidos que os pacientes faziam uso antes da cirurgia bariátrica, a média foi de 4,24 ± 3,25. Depois da cirurgia bariátrica, a média diminuiu para 1,74 ± 1,31. A diferença foi significativa entre a média do número de comprimidos antes e depois da operação bariátrica (p < 0,001; IC 95%: 3,62-4,86).
Abdominoplastia: intervalo de tempo após a gastroplastia, cirurgias associadas e taxa de complicações
A média do intervalo de tempo entre a cirurgia bariátrica e a abdominoplastia foi de 43,47 ± 29,82 meses. Os pacientes foram submetidos à cirurgia plástica mais frequentemente entre 25 e 48 meses, seguidos de 18 a 24 meses e ambos representaram 70,6% da amostra.
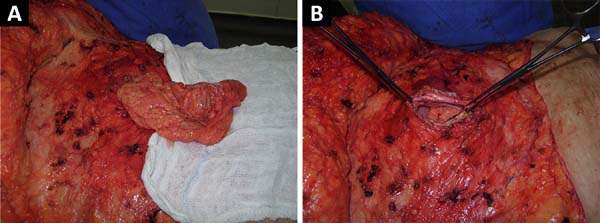
A técnica clássica foi usada em 80 (74,8%) pacientes, seguida da técnica em âncora em 27 (25,2%) pacientes operados. A hérnia incisional estava presente em seis pacientes e hérnia umbilical em oito pacientes, representando 13,1% dos pacientes submetidos a abdominoplastias. A herniorrafia foi realizada no momento da abdominoplastia (Figura 1).
Noventa e um pacientes (85,0%) realizaram apenas um procedimento cirúrgico por etapa, 16 (14,9%) pacientes realizaram operações associadas no mesmo ato cirúrgico. Os outros procedimentos cirúrgicos associados foram: mastoplastia em 12 pacientes e braquioplastia em quatro pacientes.
A taxa geral de complicações foi de 31,5% (34/107) dos pacientes. A taxa de complicações maiores foi de 11,1% (12 pacientes), sendo quatro casos de deiscência com necessidade de nova sutura, três casos de hematoma/seroma com necessidade de reoperação, três casos de hérnia interna com obstrução intestinal e dois casos de infecção de ferida com necessidade de tratamento com antibioticoterapia intravenosa.
A taxa de complicações menores foi de 20,4% (22 pacientes), sendo nove casos de seroma com necessidade de punções repetidas, cinco casos de hematoma com drenagem ou resolução espontânea, cinco casos de deiscência sem necessidade de ressutura e três casos de infecção de ferida com necessidade de tratamento apenas com antibioticoterapia oral.
O tempo médio de cirurgia foi de 2 horas e 50 minutos ± 55,33. Em todos os casos de abdominoplastia, foram usados drenos a vácuo.
A anestesia geral foi usada em 88,8% (95 pacientes) dos casos e peridural em 11,2% (12 pacientes).
O tempo médio de internação foi de 2 ± 1,2 dias, sendo que o período de internação por dois dias foi necessário em 98 (91,6%) das internações realizadas. Apenas nove (8,4%) pacientes permaneceram internados por período superior.
Os pacientes foram acompanhados por, no mínimo, 12 meses. Não houve casos de trombose venosa profunda, embolia pulmonar ou letalidade no presente estudo.
Fatores associados a complicações em abdominoplastias em pacientes pós-bariátricos
Na Tabela 4, apresentamos os fatores associados a complicações pós-abdominoplastia em pacientes pós-bariátricos, relacionados à idade e a variáveis antropométricas. Observa-se que os fatores que se associaram significativamente a complicações pós-operatórias nesses pacientes pós-bariátricos foram a idade acima de 40 anos, o peso máximo pré-gastroplastia, o IMC máximo pré-gastroplastia, a variação de IMC (∆IMC), a perda de peso total e a variação de IMC (∆IMC) maior que 20 Kg/m2. O IMC pré-plástica e a perda de peso maior que 50Kg foram superiores nos pacientes pós-bariátricos que apresentaram complicações nas abdominoplastias, mas os dados não foram significativos (p < 0,08).
| Variáveis | Com complicações | Sem complicações | Valor p | OR | IC95% |
|---|---|---|---|---|---|
| Pacientes (nº) | 34 | 73 | - | - | - |
| Idade (em anos)a | 43,09 ± 12,1 | 39,9 ± 8,4 | 0,058 | - | - |
| Idade > 40 anos | 73,5% | 47,3 | 0,011*** | 2,22 | [1,15-4,30] |
| Peso máximo médio pré-gastroplastia(kg)a | 129,4 ± 30,6 | 116,5 ± 19,5 | 0,010*** | - | - |
| IMC máximo pré-gastroplastia (kg/m²)a | 48,5 ± 9,6 | 44,1 ± 5,9 | 0,004*** | - | - |
| IMC médio pré-plástica (kg/m2)a | 28,5 ± 4,4 | 27,2 ± 3,3 | 0,094 | - | - |
| ∆IMC médio (Kg/m2)a | 19,7 ± 7,5 | 16,9 ± 4,9 | 0,022*** | - | - |
| Perda de peso total (kg)a | 54,5 ± 23,1 | 44,3 ± 12,9 | 0,004*** | - | - |
| Peso perdido ≥50Kg | 50,1% | 31,0% | 0,059 | 1,70 | [0,98;2,94] |
| ΔIMC > 20 (Kg/m2)** | 47,0% | 27,0% | 0,040*** | 1,78 | [1,03;3,06] |
| IMC > 30 pré-plástica (Kg/m2) | 24,32% | 21,57% | 0,818 | - | - |
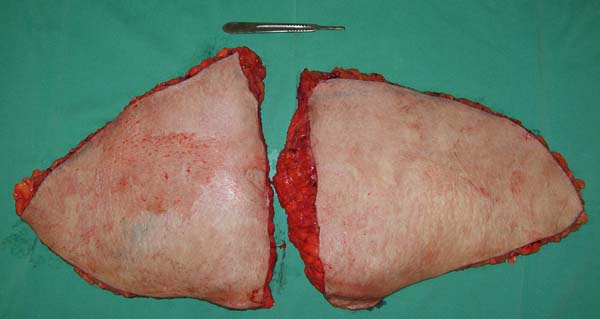
Na Tabela 5, apresentamos os fatores associados a complicações pós-operatórias de abdominoplastia em pacientes pós-bariátricos, relacionados comorbidades e ao peso do retalho retirado do abdome. Observa-se que os fatores que se associaram significativamente a complicações pós-operatórias nesses pacientes foram a presença de comorbidades (dislipidemia, diabetes e hipertensão arterial), assim como o peso do retalho retirado nas abdominoplastias, principalmente quando o peso do retalho do abdome foi maior que 2.000 g (Figura 2).
| Variáveis | Com complicações | Sem complicações | Valor p | OR | IC95% |
|---|---|---|---|---|---|
| Peso do retalho retirado do abdome (g)a | 2743 ± 1601 | 1630,1 ± 846 | <0,001*** | - | - |
| Peso do retalho retirado ≥ 2000g* | 61,8% | 25,7% | 0,004*** | 3,41 | [2,11; 5,56] |
| Diabetes | 11,8% | 2,7% | 0,056 | 2,27 | [1,19;4,30] |
| Hipertensão arterial | 17,7% | 8,1% | 0,143 | 1,71 | [0,90;3,27] |
| Dislipidemia | 5,9% | 0,0% | 0,035*** | 3,31 | [2,48;4,42] |
| Síndrome Metabólica | 11,8% | 2,7% | 0,056 | 2,27 | [1,19-4,30] |
| Diabetes/Hipertensão** | 26,5% | 8,1% | 0,011*** | 2,23 | [1,31-3,80] |
A presença de diabetes e hipertensão arterial sistêmica isoladamente foram mais frequentes nos pacientes que apresentaram complicações pós-operatórias em cirurgia plástica, mas os dados não foram significativos (p < 0,09). Entretanto, quando juntamos os pacientes com diabetes e/ou hipertensão arterial, a presença dessas comorbidades esteve associada significativamente a mais complicações pós-operatórias em cirurgia plástica.
DISCUSSÃO
Após a expressiva perda ponderal, é frequente a queixa de flacidez tecidual e alterações cutâneas, localizadas principalmente em mamas, abdome, dorso, braços, coxas e face. Ao lado do impacto psicossocial do dermatocalásio generalizado, também há implicações médicas, com doenças como o intertrigo e limitações funcionais para deambulação, micção e atividade sexual19.
A cirurgia plástica do contorno corporal ajuda a promover a reintegração social e psicológica desses pacientes com um sofrimento já prolongado. Além disso, essas operações plásticas reparadoras têm como objetivo otimizar os resultados funcionais obtidos pela cirurgia bariátrica através da remoção do excesso de pele2,8.
Nosso estudo mostrou que a maioria dos pacientes submetidos à abdominoplastia pós-bariátrica são mulheres com média de idade de 41 anos, de IMC máximo de 45 kg/m2, de peso médio máximo de 119 Kg e de perda de peso médio de 47 Kg. Semelhantes a estudos nacionais9,14,19 e estudos na Itália20, na Áustria4,17, na França18, na Suíça2 e nos EUA16.
Entretanto, outros estudos mostram idade média superior, principalmente nos Estados Unidos13,21 e na Espanha22. Assim como, IMC máximo superior a 50 kg/m2, principalmente nos Estados Unidos23-25.
Existe uma associação estatisticamente significante entre o desconforto com o excesso de pele após a cirurgia bariátrica e o sexo feminino, ou seja, as mulheres se incomodam mais com o excesso de pele após a cirurgia bariátrica que os homens26.
A média do IMC antes da cirurgia plástica foi de 27,4 kg/m2, similar a outro estudo nacional14 e internacionais: na Itália20, na Áustria4,17, na França18, na Suíça2 e nos EUA13,16. Porém, abaixo do IMC verificados por outros estudos nos EUA6,24,25, na Turquia27 e na Grécia28.
A obesidade residual é um problema persistente nos pacientes após perda maciça de peso. Coon et al.23 apontaram que 45% dos pacientes que procuram a cirurgia plástica após gastroplastia tinham IMC > 30 e 20% IMC > 35. Orpheu et al.19 verificaram uma obesidade residual de 27,55% (IMC > 30), similar ao nosso estudo.
Houve uma redução significativa das comorbidades após a cirurgia bariátrica, sendo que no momento da realização da abdominoplastia, apenas 11,5% dos pacientes apresentaram hipertensão arterial sistêmica e 5,7% dos pacientes, diabete melito. Nos EUA, a prevalência de comorbidades antes da cirurgia plástica em pacientes pós-bariátricos chega a 32,5% de hipertensão arterial, 15% de diabete melito e 5% de síndrome de apneia do sono6.
Essa melhora significativa nas taxas de prevalência de comorbidades reflete diretamente na queda do número de comprimidos e medicações utilizados pelos pacientes após a cirurgia bariátrica. O nosso estudo evidenciou uma diferença significativa entre a média do número de comprimidos antes e depois da operação bariátrica (p < 0,001; IC 95%: 3,64-4,69).
Outro estudo verificou reduções semelhantes às verificadas em nosso estudo. Lopes et al.12 verificaram que a média de número de medicações utilizadas por paciente reduz de 3,9 ± 1,67 medicações antes da cirurgia para 1,64 ± 1,68 no período pós-operatório. Portanto, a média de redução de uso de drogas foi de dois medicamentos por paciente (IC 95% 2,38 a 1,69; p = 0,71). Isto mostrou uma redução maior que 50% no número de medicamentos usados por paciente após a cirurgia12.
A média do intervalo de tempo entre a cirurgia bariátrica e a realização da abdominoplastia foi 43 meses, similar aos 47 meses verificado em outro estudo nacional14. Entretanto, esse intervalo de tempo foi superior aos 32 meses verificados por outro estudo nacional29 e bem acima dos 22 a 26 meses verificados em outros países, como Espanha22 e EUA6,25.
A taxa geral de complicação pós-abdominoplastia em pacientes pós-bariátricos foi de 31%. Similar aos estudos de de Kerviler et al.2 e de Espinosa-de-los-Monteros et al.25, mas abaixo de outros estudos com taxas que variaram de 35 a 50% dos pacientes operados13,22-24,29.
A baixa taxa de complicações maiores neste estudo, como eventos tromboembólicos, necroses de retalho e baixo número de reoperações, pode estar associada ao baixo número de cirurgias associadas verificada neste estudo. Os estudos que apresentam maiores taxas de complicações geralmente tiveram maior percentual de associações cirúrgicas13,23. A associação de operações leva a um maior tempo cirúrgico (> 6 horas), maior perda sanguínea e maior necessidade de transfusões sanguíneas, que são fatores que podem favorecer um aumento da taxa de complicações pós-operatórias6,23,29.
As taxas de deiscência, seroma, infecção e necroses são relacionadas ao número de procedimentos cirúrgicos23. Quando comparamos um grupo de pacientes que realizou apenas um procedimento cirúrgico com um grupo de pacientes que foi submetido a múltiplos procedimentos pós-bariátricos ocorre um aumento significativo na taxa de complicações pós-operatórias23.
As operações plásticas reparadoras associadas são normalmente desencorajadas, evitando-se maior tempo cirúrgico e maior agressão e espoliação do paciente. Contudo, em casos selecionados, após análise criteriosa do estado clínico, nutricional, emocional e condições sociais, a associação de mais de uma cirurgia plástica, como ocorreu em 16 (14,8%) pacientes deste estudo, ou outros procedimentos cirúrgicos (por exemplo, herniorrafias) poderá ser realizada sem maiores consequências ou complicações. Associação de procedimentos cirúrgicos em cirurgia plástica é comum em outros centros de tratamento para pacientes pós-bariátricos, mas procurando realizar as combinações de cirurgias geralmente em casos selecionados6,13,30.
Além disso, outro importante fator que pode ter contribuído para uma menor taxa de complicações foi a baixa presença de comorbidades no momento da realização da abdominoplastia. Um estudo americano envolvendo 449 pacientes pós-bariátricos apresentou uma taxa de complicações de 41,8%; entretanto, a prevalência de hipertensão arterial sistêmica foi de 44,2% e de diabete melito de 22,3% entre os pacientes que realizaram cirurgia plástica pós-bariátrica13.
Além disso, nesse mesmo estudo, mais de 50% dos pacientes que procuravam a cirurgia plástica tinham uma obesidade residual. No nosso estudo apenas 22,3% dos pacientes operados apresentavam uma obesidade grau I no momento da realização da cirurgia plástica.
A presença de obesidade no momento da abdominoplastia pode ter profunda influência na taxa de complicações relacionadas principalmente à ferida operatória16-18.
Alguns estudos reportam taxas de tabagismo de até 48% nos pacientes que realizam abdominoplastia, sendo que o tabagismo aumenta o risco de complicações da ferida em três vezes20,31. Os tabagistas não foram incluídos no presente estudo, o que pode ter contribuído para baixar as taxas de complicação.
No presente estudo, os fatores clínicos e antropométricos que se associaram significativamente a complicações pós-operatórias nesses pacientes pós-bariátricos foram principalmente o peso máximo pré-gastroplastia, o IMC pré-gastroplastia, a perda de peso total, a variação de IMC e a presença de comorbidades. No nosso estudo, as comorbidades foram preditores de complicação. Entretanto, alguns estudos apontam que as comorbidades são pobres preditores de complicações13,18.
A variação de IMC (∆IMC), principalmente quando essa variação de IMC for maior que 20kg/m2 (comparando o IMC antes da bariátrica com o IMC antes da plástica) mostrou uma associação significativa com complicações pós-operatórias em abdominoplastia em pacientes pós-bariátricos. Esses dados foram confirmados por outros estudos13,32. Assim como, a média de perda de peso foi superior nos pacientes que complicaram, semelhante a outro estudo16.
Um IMC máximo > 50Kg/m2 apresenta um risco 2,6 vezes maior de desenvolver uma infecção que um IMC máximo menor que 50Kg/m2,13.
O peso total do tecido ressecado durante a abdominoplastia influenciou de forma significativa no aparecimento de complicações pós-operatórias, tais como: seroma e deiscência de ferida, principalmente quando o retalho pesava mais de 2.000g. Outros estudos também verificaram o aumento de complicações pós-operatórias conforme o aumento do peso dos tecidos ressecados nas cirurgias plásticas pós-bariátricas2,17,25,31.
O advento da cirurgia bariátrica trouxe resultados duradouros e satisfatórios no combate à obesidade. O desejo do paciente após perda ponderal maciça é realizar procedimentos cirúrgicos para melhora do contorno corporal. A abordagem criteriosa e diferenciada do cirurgião para cada caso, ao lado de um acompanhamento multidisciplinar, serão fatores fundamentais para uma adequada conduta destes pacientes, visando o melhor resultado reparador e prevenção de complicações8,19.
O cirurgião plástico deve estar atento aos aspectos antropométricos, clínicos e cirúrgicos que aumentam significativamente o risco de complicações pós-operatória em pacientes pós-bariátricos. Apesar da perda de peso significativa dos pós-bariátricos, eles não conseguem reverter totalmente seu risco aumentado para complicações. Isso merece investigações futuras para determinar as razões biológicas e mecanismos para diminuir a taxa de complicações desses pacientes. Assim como, estudar protocolos para preparar melhor esses pacientes para novos procedimentos cirúrgicos.
CONCLUSÃO
O perfil dos pacientes pós-bariátricos submetidos à abdominoplastia foi representado por mulheres, com média de idade de 41 anos, de IMC máximo de 46 kg/m2, de peso médio máximo de 120 Kg e de perda de peso médio de 48Kg. Esses pacientes apresentaram IMC médio antes da plástica de 27,6 Kg/m2 e % PEP de 78,8%. Houve redução significativa das comorbidades após a cirurgia bariátrica, destacando-se as taxas de remissão completa para diabete melito, dislipidemia, síndrome da apneia do sono e síndrome metabólica.
A média do intervalo de tempo entre a cirurgia bariátrica e a realização da abdominoplastia foi de 43 meses. A taxa geral de complicação pós-abdominoplastia em pacientes pós-bariátricos foi de 31,5% e os fatores significativamente associados às complicações foram: idade maior que 40 anos, presença de comorbidades, peso do retalho retirado do abdome maior que 2.000g e ΔIMC maior que 20Kg/m2.
COLABORAÇÕES
|
SCR |
Análise e/ou interpretação dos dados; aprovação final do manuscrito; concepção e desenho do estudo. |
|
JLSM |
Aprovação final do manuscrito; concepção e desenho do estudo; realização das operações e/ou experimentos. |
|
LAC |
Análise e/ou interpretação dos dados; aprovação final do manuscrito. |
|
FGF |
Análise e/ou interpretação dos dados; aprovação final do manuscrito. |
|
JLDF |
Análise e/ou interpretação dos dados; aprovação final do manuscrito. |
|
LRC |
Análise estatística; redação do manuscrito ou revisão crítica de seu conteúdo. |
REFERÊNCIAS
1. Karlsson J, Taft C, Rydén A, Sjöström L, Sullivan M. Ten-year trends in health-related quality of life after surgical and conventional treatment for severe obesity. the SOS intervention study. Int J Obes (Lond). 2007;31(8):1248-61. DOI: http://dx.doi.org/10.1038/sj.ijo.0803573
2. de Kerviler S, Hüsler R, Banic A, Constantinescu MA. Body contouring surgery following bariatric surgery and dietetically induced massive weight reduction: a risk analysis. Obes Surg. 2009;19(5):553-9. DOI: http://dx.doi.org/10.1007/s11695-008-9659-8
3. Sjöström L, Peltonen M, Jacobson P, Sjöström CD, Karason K, Wedel H, et al. Bariatric surgery and long-term cardiovascular event. JAMA. 2012;307(1):56-65. DOI: http://dx.doi.org/10.1001/jama.2011.1914
4. Felberbauer FX, Shakeri-Leidenmühler S, Langer FB, Kitzinger H, Bohdjalian A, Kefurt R, et al. Post-Bariatric Body-Contouring Surgery: Fewer Procedures, Less Demand, and Lower Costs. Obes Surg. 2015;25(7):1198-202. DOI: http://dx.doi.org/10.1007/s11695-014-1493-6
5. Poirier P, Cornier MA, Mazzone T, Stiles S, Cummings S, Klein S, et al.; American Heart Association Obesity Committee of the Council on Nutrition, Physical Activity, and Metabolism. Bariatric surgery and cardiovascular risk factors: a scientific statement from the American Heart Association. Circulation. 2011;123(15):1683-701. PMID: 21403092 DOI: http://dx.doi.org/10.1161/CIR.0b013e3182149099
6. Shermak MA, Chang D, Magnuson TH, Schweitzer MA. An outcomes analysis of patients undergoing body contouring surgery after massive weight loss. Plast Reconstr Surg. 2006;118(4):1026-31. PMID: 16980866 DOI: http://dx.doi.org/10.1097/01.prs.0000232417.05081.db
7. Michaels J 5th, Coon D, Rubin JP. Complications in postbariatric body contouring: strategies for assessment and prevention. Plast Reconstr Surg. 2011;127(3):1352-7. PMID: 21364438 DOI: http://dx.doi.org/10.1097/PRS.0b013e3182063144
8. van der Beek ES, Geenen R, de Heer FA, van der Molen AB, van Ramshorst B. Quality of life long-term after body contouring surgery following bariatric surgery: sustained improvement after 7 years. Plast Reconstr Surg. 2012;130(5):1133-9. PMID: 22777040 DOI: http://dx.doi.org/10.1097/PRS.0b013e318267d51d
9. Silva CF, Cohen L, Sarmento LA, Rosa FMM, Rosado EL, Carneiro JRI, et al. Efeitos no longo prazo da gastroplastia redutora em Y-de-Roux sobre o peso corporal e comorbidades clínico metabólicas em serviço de cirurgia bariátrica de um hospital universitário. ABCD Arq Bras Cir Dig. 2016;29(Supl.1):20-3.
10. Projeto Diretrizes. Associação Médica Brasileira e Conselho Federal de Medicina. Sobrepeso e Obesidade: Diagnóstico. Brasília: Sociedade Brasileira de Endocrinologia e Metabologia; 2004.
11. Duarte RLM, Magalhães-da-Silveira FJ. Fatores preditivos para apneia obstrutiva do sono em pacientes em avaliação pré-operatória de cirurgia bariátrica e encaminhados para polissonografia em um laboratório do sono. J Bras Pneumol. 2015;41(5):440-8. DOI: http://dx.doi.org/10.1590/S1806-37132015000000027
12. Lopes EC, Heineck I, Athaydes G, Minhardt NG, Souto KEP, Stein AT. Is Bariatric Surgery Effective in Reducing Comorbidities and Drug Costs? A Systematic Review and Meta-Analysis. Obes Surg. 2015;25(9):1741-9. DOI: http://dx.doi.org/10.1007/s11695-015-1777-5
13. Coon D, Gusenoff JA, Kannan N, El Khoudary SR, Naghshineh N, Rubin JP. Body mass and surgical complications in the post-bariatric reconstructive patient: analysis of 511 cases. Ann Surg. 2009;249(3):397-401. DOI: http://dx.doi.org/10.1097/SLA.0b013e318196d0c6
14. Donnabella A, Neffa L, Barros BB, Santos FP. Abdominoplastia pós cirurgia bariátrica: experiência de 315 casos. Rev Bras Cir Plást. 2016;31(4):510-5.
15. Cintra Junior W, Modolin MLA, Rocha RI, Gemperli R. Mastopexia de aumento após cirurgia bariátrica: avaliação da satisfação das pacientes e resultados cirúrgicos. Rev Col Bras Cir. 2016;43(3):160-4.
16. Arthurs ZM, Cuadrado D, Sohn V, Wolcott K, Lesperance K, Carter P, et al. Post-bariatric panniculectomy: pre-panniculectomy body mass index impacts the complication profile. Am J Surg. 2007;193(5):567-70. DOI: http://dx.doi.org/10.1016/j.amjsurg.2007.01.006
17. Parvizi D, Friedl H, Wurzer P, Kamolz L, Lebo P, Tuca A, et al. A Multiple Regression Analysis of Postoperative Complications After Body-Contouring Surgery: a Retrospective Analysis of 205 Patients: Regression Analysis of Complications. Obes Surg. 2015;25(8):1482-90. DOI: http://dx.doi.org/10.1007/s11695-014-1559-5
18. Bertheuil N, Thienot S, Huguier V, Ménard C, Waltier E. Medial thighplasty after massive weight loss: are there any risk factors for postoperative complications? Aesth Plast Surg. 2014;38(1):63-8. DOI: http://dx.doi.org/10.1007/s00266-013-0245-7
19. Orpheu SC, Coltro PS, Scopel GA, Saito FL, Ferreira MC. Cirurgia do contorno corporal no paciente após perda ponderal maciça: experiência de três anos em hospital público secundário. Rev Assoc Med Bras. 2009;55(4):427-33. DOI: http://dx.doi.org/10.1590/S0104-42302009000400018
20. Fraccalvieri M, Datta G, Bogetti P, Verna G, Pedrale R, Bocchiotti MA, et al. Abdominoplasty after weight loss in morbidly obese patients: a 4-year clinical experience. Obes Surg. 2007;17(10):1319-24. DOI: http://dx.doi.org/10.1007/s11695-007-9235-7
21. Sanger C, David LR. Impact of significant weight loss on outcome of body-contouring surgery. Ann Plast Surg. 2006;56(1):9-13. DOI: http://dx.doi.org/10.1097/01.sap.0000186512.98072.07
22. Vilà J, Balibrea JM, Oller B, Alastrué A. Post-bariatric surgery body contouring treatment in the public health system: cost study and perception by patients. Plast Reconstr Surg. 2014;134(4):448-54.
23. Coon D, Michaels J 5th, Gusenoff JA, Purnell C, Friedman T, Rubin JP. Multiple procedures and staging in the massive weight loss population. Plast Reconstr Surg. 2010;125(2):691-8. PMID: 20124854 DOI: http://dx.doi.org/10.1097/PRS.0b013e3181c87b3c
24. Taylor J, Shermak M. Body contouring following massive weight loss. Obes Surg. 2004;14(8):1080-5. DOI: http://dx.doi.org/10.1381/0960892041975578
25. Espinosa-de-los-Monteros A, de la Torre JI, Rosenberg LZ, Ahumada LA, Stoff A, Williams EH, et al. Abdominoplasty with total abdominal liposuction for patients with massive weight loss. Aesth Plast Surg. 2006;30(1):42-6. DOI: http://dx.doi.org/10.1007/s00266-005-0126-9
26. Giordano S, Victorzon M, Koskivuo I, Suominen E. Physical discomfort due to redundant skin in post-bariatric surgery patients. J Plast Reconstr Aesthet Surg. 2013;66(7):950-5. DOI: http://dx.doi.org/10.1016/j.bjps.2013.03.016
27. Menderes A, Baytekin C, Haciyanli M, Yilmaz M. Dermalipectomy for body contouring after bariatric surgery in Aegean region of Turkey. Obes Surg. 2003;13(4):637-41. DOI: http://dx.doi.org/10.1381/096089203322190880
28. Fotopoulos L, Kehagias I, Kalfarentzos F. Dermolipectomy following weight loss after surgery for morbid obesity. Obes Surg. 2000;10(5):451-9. DOI: http://dx.doi.org/10.1381/096089200321593959
29. Canan Junior LW. Abdominoplastia após grandes perdas ponderais: análise crítica de complicações em 130 casos consecutivos. Rev Bras Cir Plást. 2013;28(3):381-8.
30. Gmür RU, Banic A, Erni D. Is it safe to combine abdominoplasty with other dermolipectpmy procedures to correct skin excess after weight loss? Ann Plast Surg. 2003;51(4):353-7. PMID: 14520060
31. Manassa EH, Hertl CH, Olbrisch RR. Wound healing problems in smokers and nonsmokers after 132 abdominoplasties. Plast Reconstr Surg. 2003;111(6):2082-7. DOI: http://dx.doi.org/10.1097/01.PRS.0000057144.62727.C8
32. Nemerofisky RB, Oliak DA, Capella JF. Body lift: an account of 200 consecutive cases in the massive weight loss patient. Plast Reconstr Surg. 2006;117(2):414-30. DOI: http://dx.doi.org/10.1097/01.prs.0000197524.18233.bb
1. Hospital Regional da Asa Norte, Brasília, DF,
Brasil.
2. Universidade de Brasília, Brasília, DF,
Brasil.
3. Escola Superior de Ciências da Saúde, Curso de
Medicina, Brasília, DF, Brasil.
4. Secretaria de Estado de Saúde, Brasília, DF,
Brasil.
5. Hospital Universitário de Brasília, Brasília,
DF, Brasil.
Autor correspondente: Jefferson Lessa Soares de Macedo, SQS 213, Bloco H, Apto 303 - Asa Sul, Brasília, DF, Brasil. CEP 70292-080. E-mail: jlsmacedo@yahoo.com.br
Artigo submetido: 18/1/2018.
Artigo aceito: 17/5/2018.
Conflitos de interesse: não há.







 Read in Portuguese
Read in Portuguese
 Read in English
Read in English
 PDF PT
PDF PT
 Print
Print
 Send this article by email
Send this article by email
 How to Cite
How to Cite
 Mendeley
Mendeley
 Pocket
Pocket
 Twitter
Twitter