

Original Article - Year 2018 - Volume 33 -
Mastopexia secundária com troca de prótese: técnica em "D" espelhado
Secondary mastopexy with exchange of prosthesis: mirror "D" technique
RESUMO
Introdução: A inclusão de implante mamário combinada com pexia é uma cirurgia
desafiadora, não somente pela ausência de procedimento padrão, mas por se
mostrar uma cirurgia com elevado potencial de complicações, entre elas, alto
índice de revisões pós-cirúrgicas. Neste trabalho é descrita a utilização da
técnica em "D" espelhado originalmente usada para mastopexia primária e
inclusão de implantes de silicone em mamas hipoplásicas associadas à ptose
moderada a grave, agora se estendendo o uso para o tratamento de recidiva de
ptoses com deslocamento das próteses com ou sem contratura capsular e/ou
cicatrizes inestéticas.
Método: O procedimento descrito, realizado em 90 pacientes, faz uso de marcação
própria que determina ressecção em bloco de pele e parênquima subjacente
para simetrização, retalho de pedículo medial, troca dos implantes originais
para próteses de silicone texturizada, perfil alto, redonda, volumes iguais
bilateralmente, posicionadas em plano submuscular, resultando em uma
cicatriz final vertical.
Resultados: Pelos dados obtidos não foi necessária revisão cirúrgica em nenhum dos casos.
Não houve ocorrência de infecção pós-cirúrgica ou necrose da placa
areolopapilar, bem como da cicatriz. A ressecção média do parênquima foi de
80g. Oitenta e nove pacientes (98,8%) foram submetidas à ressecção de
diferentes tamanhos. O volume médio das próteses incluídas foi de 300ml. O
comprimento da cicatriz vertical se mostrou estável em média de 6,5cm após 2
anos. Os resultados foram considerados satisfatórios pela avaliação feita
pelos pacientes.
Conclusão: A mastopexia secundária mostrou-se uma cirurgia de maior complexidade devido
à atrofia severa dos tecidos, resultado da cirurgia prévia. Seus benefícios
incluem maior simetrização, cicatrizes mais finas com diminuição da tensão
da placa areolopapilar, resultados duradouros e alto grau de satisfação das
pacientes.
Palavras-chave: Implantes de mama; Mamoplastia; Atrofia; Prevenção secundária; Procedimentos cirúrgicos reconstrutivos
ABSTRACT
Introduction: Breast implantation combined with mastopexy is
challenging, not only because a standard procedure is lacking,
but also because of the high potential for complications,
including a high rate of post-surgical revision. Originally
intended for primary mastopexy and inclusion of silicone
implants in hypoplastic breasts with moderate to severe
ptosis, the use of the mirror "D" technique is now extended to
treatment of ptosis recurrence with displacement of prostheses,
with or without capsular contracture and/or unsightly scars.
Method: The procedure described was performed in 90
patients, using specific marking to determine block resection
of skin and underlying parenchyma for symmetrization. The
procedure included use of a medial pedicle flap and exchange
of original implants for textured, high-profile, round silicone
prostheses with equal volumes bilaterally and positioned
in the submuscular plane, resulting in a final vertical scar.
Results: No surgical revision was required in any of the
cases. There was no occurrence of postoperative infection or
necrosis of the nipple-areola complex or scar. The average
parenchyma resection was 80 g. Eighty-nine patients (98.8%)
were submitted to resection of different volumes. The average
prosthesis volume was 300 mL. The length of the vertical scar
was stable with an average of 6.5 cm after 2 years. The results
were considered satisfactory according to patient assessment.
Conclusion: Secondary mastopexy is a more complex surgery
due to severe atrophy of the tissue as a result of previous
surgery. Its benefits include improved symmetrization, thinner
scars and reduction in tension on the nipple-areola complex,
long-lasting results, and a high degree of patient satisfaction.
Keywords: Breast implants; Mammoplasty; Atrophy; Secondary prevention; Reconstructive surgical procedures
INTRODUÇÃO
O procedimento combinado mastopexia com inclusão de implante aparenta uma cirurgia simples, porém, após análise mais crítica, percebe-se nela uma intervenção arquitetonicamente desafiadora, que envolve dificuldades técnicas, riscos, e resultados não duradouros1.
Até o momento, não há consenso entre os colegas quanto a uma técnica ideal1-3, sendo reportados índices de revisões pós-cirúrgicas em até 54% das pacientes4-6.
A cirurgia foi realizada em pacientes com mastopexia em T invertido com próteses que apresentam queixa de recidiva de ptoses (grau III e IV), com deslocamento das próteses. Apresentamos aqui uma variação tática da técnica em “D” espelhado7 com resultados duradouros e alto grau de satisfação das pacientes.
As alterações descritas incluem forma de marcação, posicionamento da paciente no intraoperatório e manobras cirúrgicas. A técnica em “D” espelhado consiste na ressecção conjunta de pele e parênquima mamário, uso do pedículo medial8, nova prótese submuscular9,10 e cicatriz vertical11.
OBJETIVO
Oferecer resultados duradouros, diminuindo absolutamente o índice de novas recidivas de ptoses com deslocamento das próteses.
MÉTODO
Foram avaliados os resultados obtidos com a técnica em “D” espelhado para mastopexia secundária com troca de prótese em 90 pacientes do sexo feminino, sem exclusão por raça, com faixa etária entre 30 a 60 anos, entre o período de julho de 2013 a julho de 2015, residentes na cidade de São Paulo, Vale do Paraíba e litoral norte, operadas pelo autor no Hospital Antoninho da Rocha Marmo, situado em São José dos Campos, SP, com aprovação do Comitê de Ética do hospital e com Termo de Consentimento Livre e Esclarecido assinado, seguindo os princípios de Helsinque (001/ADM/HARM/2018).
Pacientes tinham mastopexia em T invertido com prótese subglandulares que apresentavam queixa de recidiva de ptoses grau III e IV, com deslocamento das próteses, com ou sem contratura capsular e/ou cicatriz inestética. As pacientes foram avaliadas semanalmente durante o primeiro mês, mensalmente até o sexto mês e de três em três meses até completar 2 anos de cirurgia.
RESULTADOS
Marcação
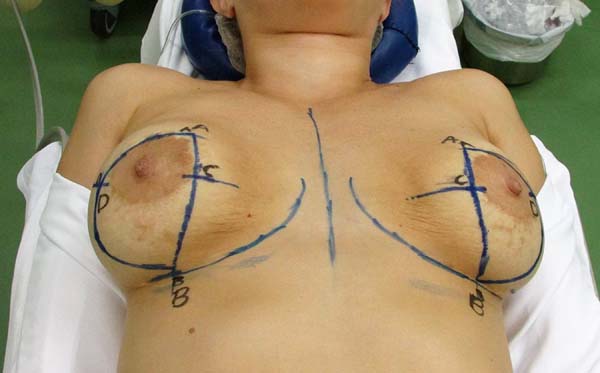
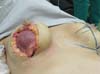
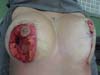
A marcação da paciente é realizada em decúbito dorsal e braços juntos ao tronco (Figura 1), onde se verifica uma diferenciação do sulco mamário de até 1 cm quando comparado ao sulco marcado em posição ortostática.
Já devidamente posicionada, marca-se uma linha média desde a fúrcula external até a cicatriz umbilical.
Marca-se o sulco formado naturalmente pelo posicionamento das mamas ao decúbito.
Considerando a posição naturalmente adotada pelas mamas, marca-se um ponto A a 9 cm da linha média e 10 cm do sulco inframamário.
Considerando o sulco naturalmente formado com o decúbito, marca-se o ponto B ao nível do sulco, a 10 cm da linha média. O ponto C marca-se a 6 cm do sulco inframamário seguindo a linha de junção do ponto A ao ponto B. Utilizando a manobra bidigital em bloco, marca-se o ponto D correspondente ao ponto máximo da ressecção da pele.
O fechamento em D espelhado se dá pela junção em linha reta dos pontos A e B e um arco lateralmente desde o ponto A ao ponto B, passando por D, incluindo superiormente a aréola, onde quer que a mesma se encontre, e respeitando o limite do ponto D para a continuação inferior do arco. A junção dos pontos C e D ao final da cirurgia coincidirá com a localização do bordo inferior do novo posicionamento da aréola e início da cicatriz vertical. Se dará a cerca de 6 cm desde o sulco marcado ao início, enquanto o ponto B norteia o final da cicatriz vertical.
Técnica
Manobra de Schwartzman: inicia-se a cirurgia com marcação da aréola com areolótomo de 4 cm, seguida de decorticação da pele sobre o tecido que dará origem ao retalho de pedículo medial;
Confecção do retalho p. medial: marca-se o retalho medial com 5 cm de base, e pelo menos 1 cm ao redor da aréola. Descola-se o tecido mantendo uma espessura de pelo menos 2 cm desde o bordo lateral até a base do retalho8.
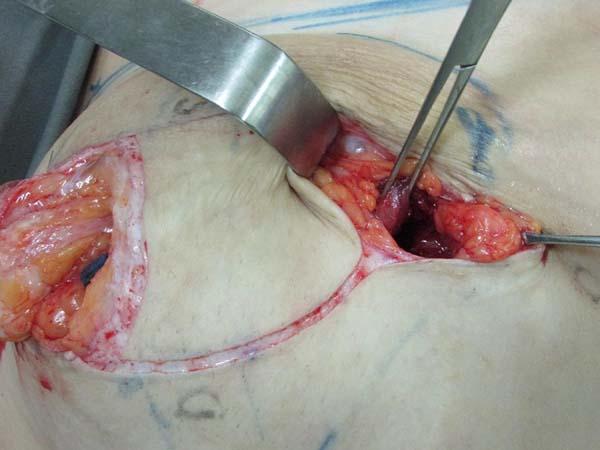
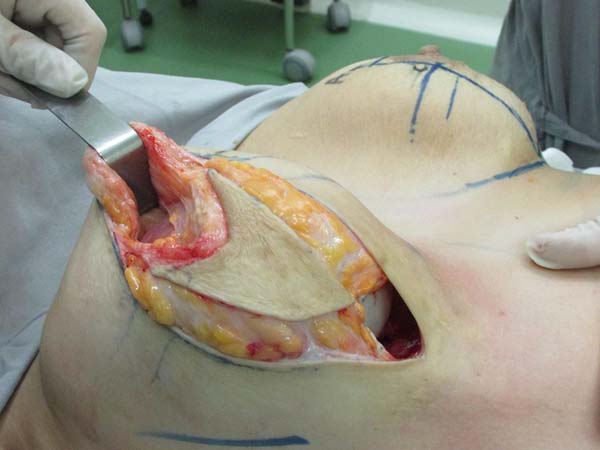
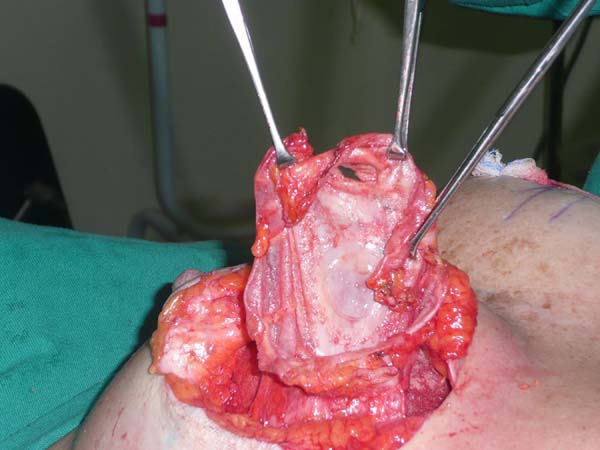
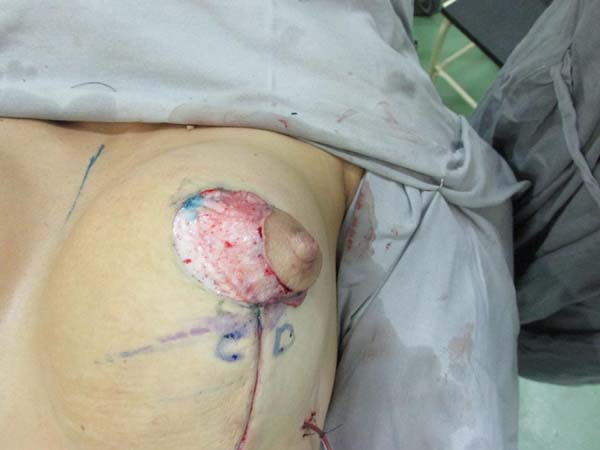
Confecção da loja submuscular: delimitação da marcação até o tecido subcutâneo. Mamotomia periareolar inferior para retirada das próteses. Nova loja submuscular infra mamária ao nível do ponto B (Figura 2). A loja submuscular tem como limites anatômicos: clavícula superiormente a 2 cm da linha média medialmente, não ultrapassando a linha axilar anterior lateralmente, e inferiormente até o sulco mamário, liberando parcialmente a inserção tendinosa em direção inferomedial.
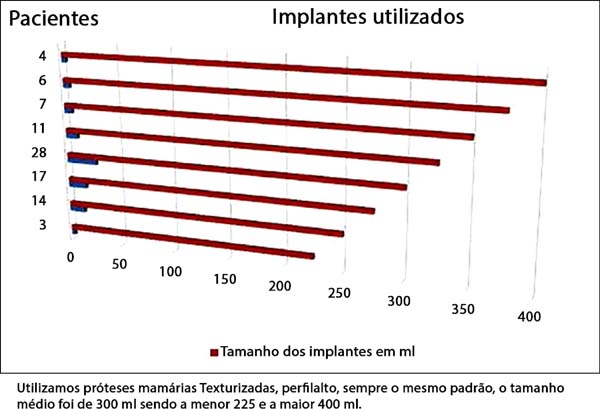
Colocação da prótese: o parênquima mamário subjacente à marcação protege o músculo para evitar rompimento durante a inclusão das próteses. Utilizamos implantes de silicone texturizados, perfil alto, redondos, com volumes variando de 225 a 400 ml (Figura 3).
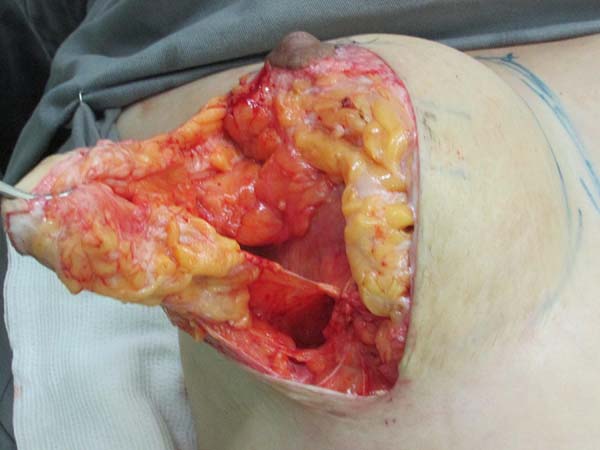
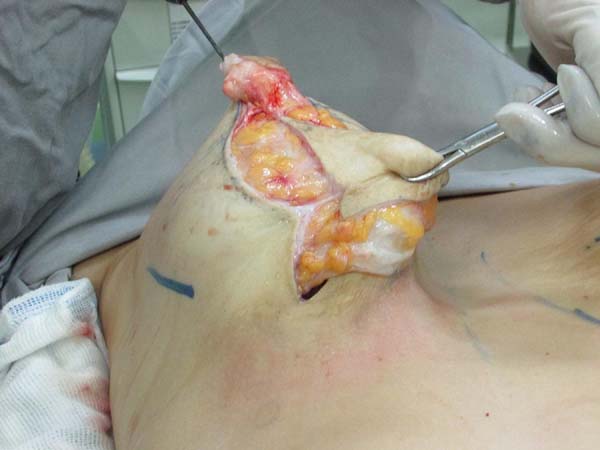
Ressecção para simetrização: tracionando superiormente o retalho, traça-se uma linha paralela à linha média, coincidindo com a linha A-B, realiza-se uma incisão perpendicular até o plano muscular (Figura 4). Libera-se a porção lateral da mama em direção lateral, na projeção do arco do D. Uma vez liberada a porção lateral, tracionamos este retalho através de um vetor direcionado à fúrcula (superomedial), ressecando o excesso de glândula que ultrapasse a projeção da incisão realizada em AB (Figuras 5 e 6). Após a ressecção do parênquima, percebe-se a sustentação lateral da prótese pelo músculo, evitando a comunicação com a loja subglandular prévia; é evidente também, nestes casos, a atrofia severa dos tecidos (Figura 7).
Capsulotomia ou capsulectomia: Nas contraturas capsulares grau I e II é realizada capsulotomia (Figura 8) com incisões radiadas até atingir o parênquima mamário. Nas contraturas graus III e IV realizamos capsulectomia.
Suturas: Fechamento do músculo com nylon 2.0, sutura do parênquima mamário com tração inferomedial do parênquima lateral para medicalização do mesmo, aproximando assim os pilares medial e lateral com sutura em pontos invertidos de nylon 2.0. Nesta sutura realizam-se pontos de forma a unir pilares e músculo a cada ponto (Figura 9). A sutura é realizada em planos e o fechamento final da pele é realizado com pontos invertidos de nylon 4.0 incolor.
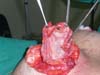
Marcação das aréolas: A junção dos pontos C e D (Figura 10) coincidirá com a localização do bordo inferior do novo posicionamento da aréola e início da cicatriz vertical, e se dará a cerca de 6 cm desde o sulco marcado ao início, enquanto o ponto B norteia o final da cicatriz vertical.
Colocação de dreno Portovac: 3.2 para drenagem da loja subglandular.
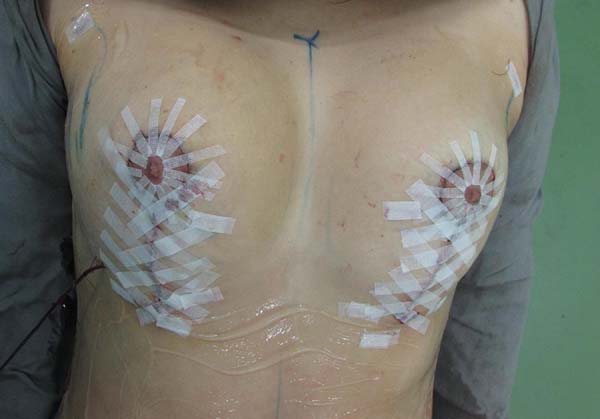
Curativo: realizado com fitas de micropore entrecruzadas diretamente sobre a cicatriz, sendo mantido por 10 dias (Figura 11).
RESULTADOS
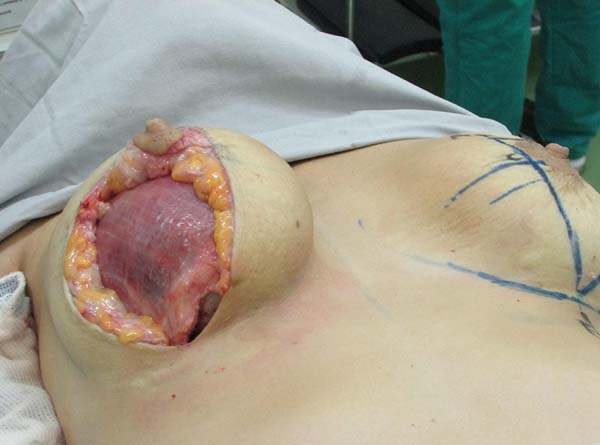
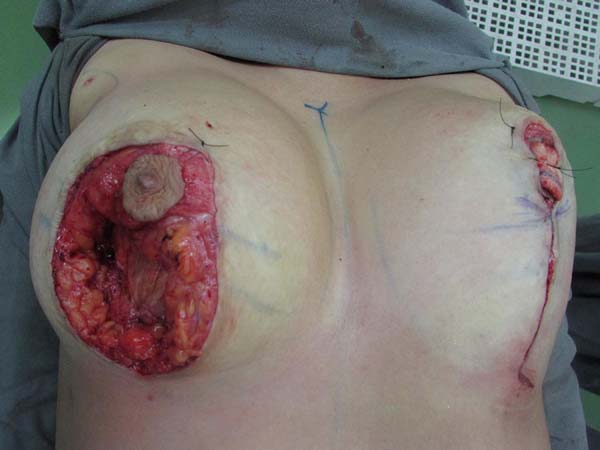
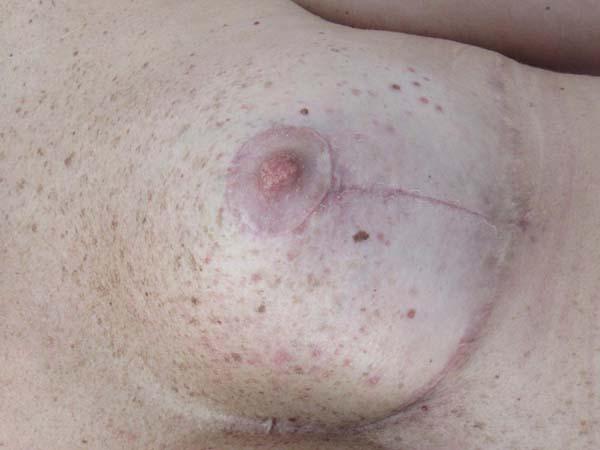
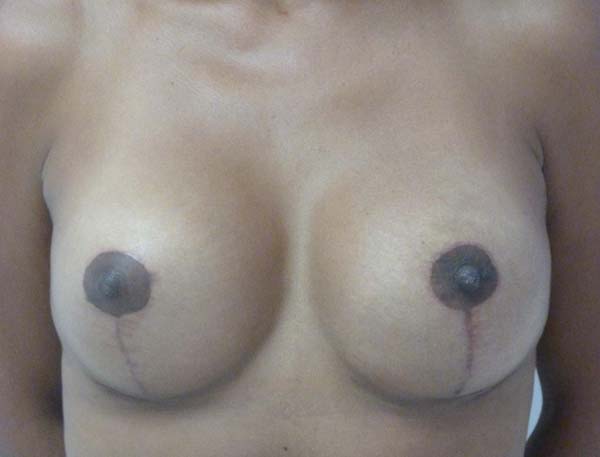
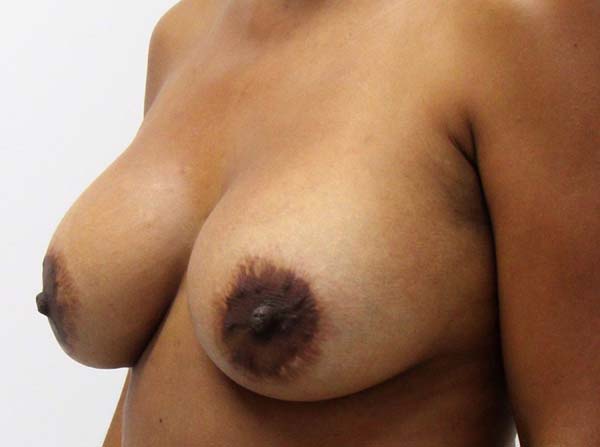
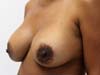
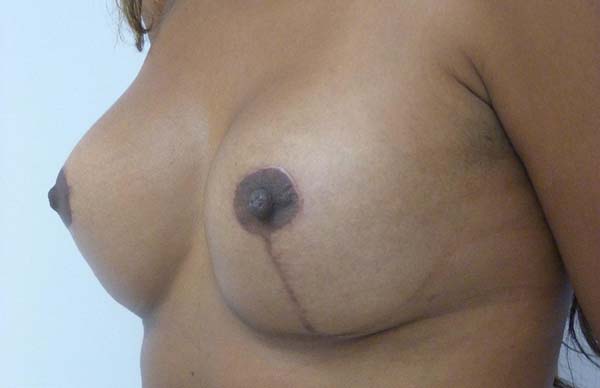
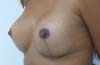
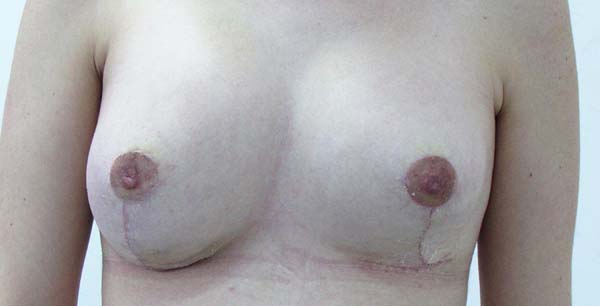
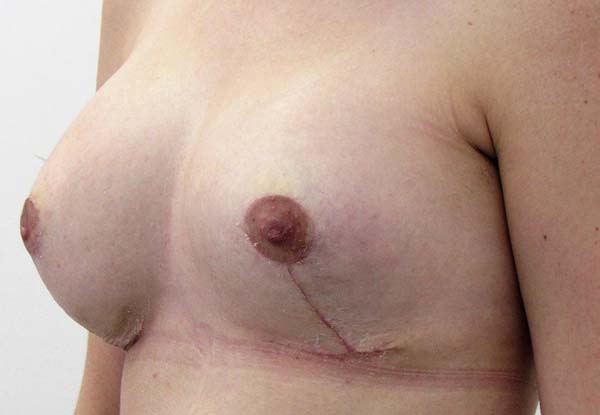
Dos dados obtidos, não foi necessária revisão cirúrgica em nenhum dos casos. Não houve ocorrência de infecção pós-cirúrgica ou necroses da placa areolopapilar, bem como da cicatriz (Figuras 12 a 20).
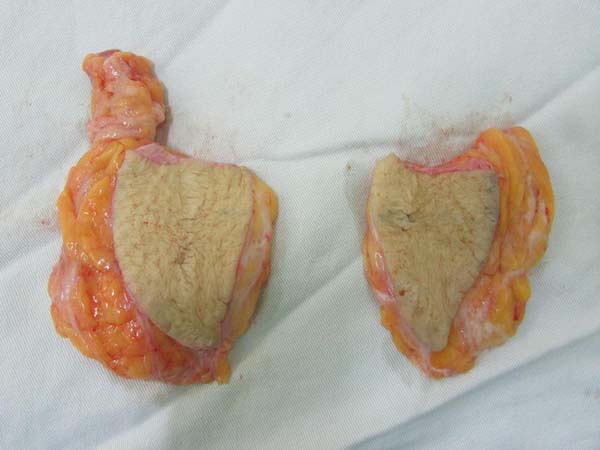
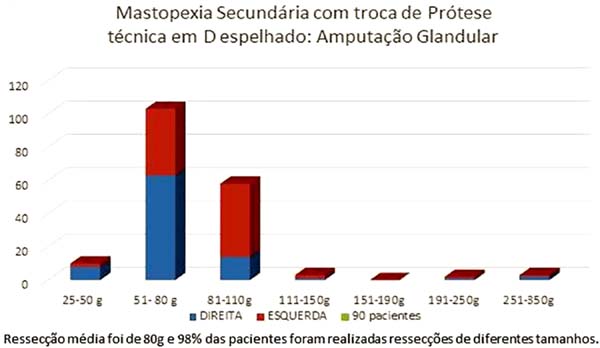
A ressecção média do parênquima foi de 80g, variando entre 25g a 350g (Figura 21). Noventa e oito por cento das pacientes foram submetidas à ressecção de diferentes tamanhos, sendo a diferença média entre as mamas de 50g, oscilando entre 20 a 200g.
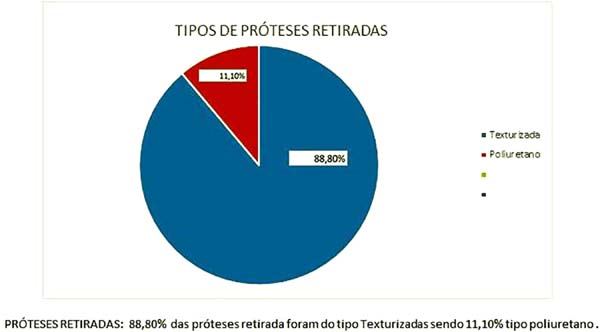
As próteses retiradas em 80 pacientes (88,8%) eram texturizadas e em 10 pacientes (11,1%) eram com cobertura de poliuretano e volumes que oscilaram entre 200 e 460ml (Figura 22).
O volume médio das próteses incluídas foram de 300ml, entre 225 e 400ml, texturizadas, redondas, perfil alto, mesmo padrão comercial (Figura 23).
O aumento médio de volume final das mamas (média dos volumes de implante mamário subtraído do volume médio ressecado) foi de 250g (prótese de silicone texturizado, perfil alto, redondos 200ml=200g). O comprimento da cicatriz vertical se mostrou estável com a evolução, sendo de 6,0 cm no pós-operatório imediato e, em média, de 6,5 cm após 2 anos.
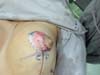
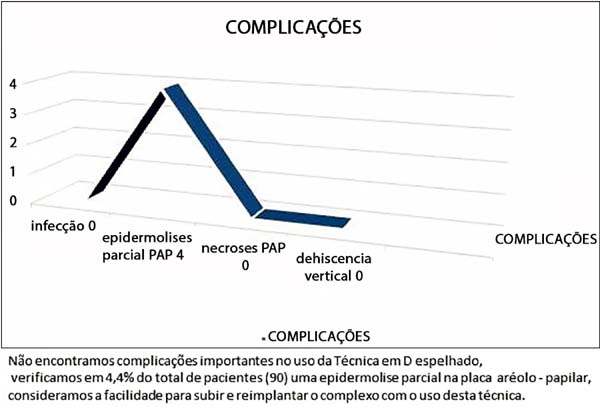
Quatro (4,4%) casos de epidermólise parcial da placa areolopapilar tratadas com sucesso com tratamento conservador (curativo com Hidrogel com Alginato) (Figura 24).
As pacientes submetidas à técnica em “D” espelhado classificaram seus resultados em dois momentos diferentes sob critérios preestabelecidos (Tabelas 1 e 2).
| Após 6 meses | Ruim | Regular | Bom | Ótimo | Total | ||||
|---|---|---|---|---|---|---|---|---|---|
| Qualidade de cicatriz | ___ | ___ | 6 | 6,6% | 18 | 20% | 66 | 73,3% | 90-100% |
| Formato estético | ___ | ___ | 3 | 3,3% | 22 | 24,4% | 65 | 72,2% | 90-100% |
| Simetria | ___ | ___ | 4 | 4,4% | 24 | 26,6% | 62 | 68,8% | 90-100% |
| Total | |||||||||
| Após 24 meses | Ruim | Regular | Bom | Ótimo | Total | ||||
|---|---|---|---|---|---|---|---|---|---|
| Qualidade de cicatriz | ___ | ___ | 2 | 2,2% | 25 | 27,7% | 63 | 70% | 90-100% |
| Formato estético | ___ | ___ | 1 | 1,1% | 33 | 36,6% | 56 | 62,2% | 90-100% |
| Simetria | ___ | ___ | 4 | 4,4% | 34 | 37,7% | 52 | 57,7% | 90-100% |
| Total | |||||||||
DISCUSSÃO
Esta variação tática da técnica em “D” espelhado foi aplicada com eficiência em 90 pacientes, apresentando como benefício adicional aos resultados obtidos, alto grau de satisfação em relação aos critérios analisados.
A técnica em D espelhado apresenta marcação própria com o paciente em decúbito dorsal e braços juntos ao tronco, onde se verifica uma diferenciação do sulco mamário de até 1 cm quando comparado ao sulco marcado em posição ortostática, o que se reflete em um formato mais adequado e natural no resultado final, ao mesmo tempo em que facilita a colocação da prótese no plano submuscular.
Nesta posição as mamas assumem naturalmente um ajuste espacial simétrico facilmente visualizado no posicionamento da placa areolopapilar (PAP), anulando as assimetrias visíveis na posição ortostática, justificadas pela ação do binômio volume X gravidade, resultando em mamas naturalmente simétricas no pós-operatório9,12,13.
As pacientes apresentam atrofia severa dos tecidos14-16 (pele, parênquima, músculo), sendo necessárias pequenas mudanças táticas na confecção da loja submuscular, agora com abertura inframamária (antes ao nível do segundo arco costal com linha médio-clavicular) e preservação do parênquima (ressecção prévia à colocação da prótese); evitamos a comunicação com a antiga loja, proporcionando melhora na sustentação lateral das próteses e evitando, assim, a lateralização das mesmas.
Após a ressecção e fechamento do parênquima, seguindo a marcação em D espelhado junto com a prótese submuscular, proporciona mamas simétricas, medializadas, sem tensão da PAP, com cicatrizes verticais paralelas (pela diferença de 1 cm entre o ponto A e B) e resultados com alto índice de satisfação das pacientes.
CONCLUSÃO
A técnica em “D” espelhado mostrou-se uma boa opção cirúrgica nas mastopexias secundarias, preenchendo os requisitos para melhorar o alto grau de correções e maior complexidade de resultados exigidos, devido principalmente à atrofia severa dos tecidos presentes nestes pacientes4,7,15, resultado da cirurgia prévia. Seus benefícios incluem mamas simétricas, cicatrizes verticais paralelas, diminuição da tensão do PAP, resultados duradouros e alto grau de satisfação das pacientes.
REFERÊNCIAS
1. Spear SL. Augmentation/mastopexy: "surgeon, beware". Plast Reconstr Surg. 2006;118(7 Suppl):133S-4S.
2. Spear SL, Low M, Ducic I. Revision augmentation mastopexy: indications, operations, and outcomes. Ann Plast Surg. 2003;51(6):540-6. PMID: 14646644 DOI: http://dx.doi.org/10.1097/01.sap.0000096450.04443.be
3. Stevens WG, Freeman ME, Stoker DA, Quardt SM, Cohen R, Hirsch EM One-stage mastopexy with breast augmentation: a review of 321 patients. Plast Reconstr Surg. 2007;120(6):1674-9. DOI: http://dx.doi.org/10.1097/01.prs.0000282726.29350.ba
4. Spear SL, Pelletiere CV, Menon N. One-stage augmentation combined with mastopexy: aesthetic results and patient satisfaction. Aesthetic Plast Surg. 2004;28(5):259-67. DOI: http://dx.doi.org/10.1007/s00266-004-0032-6
5. Cárdenas-Camarena L, Ramírez-Macías R; International Confederation for Plastic Reconstructive and Aesthetic Surgery; International Society of Aesthetic Plastic Surgery; Iberolatinoamerican Plastic Surgery Federation; Mexican Association of Plastic Esthetic and Reconstructive Surgery; Western Mexican Association of Plastic, Esthetic and Reconstructive Surgery; Jalisco College of Plastic Surgeons. Augmentation/mastopexy: how to select and perform the proper technique. Aesthetic Plast Surg. 2006;30(1):21-33. DOI: http://dx.doi.org/10.1007/s00266-005-0133-x
6. Spear SL, Boehmler JH 4th, Clemens MW. Augmentation/mastopexy: a 3-year review of a single surgeon's practice. Plast Reconstr Surg. 2006;118(7 Suppl):136S-47S.
7. Sanchéz J, Carvalho AC, Erazo P. Mastopexia com prótese: técnica em "D" espelhado. Rev Bras Cir Plást. 2008;23(3):200-6.
8. Wada A, Millan LS, Gallafrio ST, Gemperli R, Ferreira MC. Tratamento da ptose mamária e hipomastia utilizando técnica de mamoplastia com pedículo súpero-medial e implante mamário. Rev Bras Cir Plást. 2012;27(4):576-83. DOI: http://dx.doi.org/10.1590/S1983-51752012000400018
9. Biggs TM, Yarish RS. Augmentation mammaplasty: retropectoral versus retromammary implantation. Clin Plast Surg.1988;15(4):549-55. PMID: 3224480
10. Daher JC, Amaral JDLG, Pedroso DB, Cintra Júnior R, Borgatto MS. Mastopexia associada a implante de silicone submuscular ou subglandular: sistematização das escolhas e dificuldades. Rev Bras Cir Plást. 2012;27(2):294-300. DOI: http://dx.doi.org/10.1590/S1983-51752012000200021
11. Persoff MM. Vertical mastopexy with expansion augmentation. Aesthetic Plast Surg. 2003;27(1):13-9. DOI: http://dx.doi.org/10.1007/s00266-002-0072-8
12. Pitanguy I. A new technic of plastic surgery of the breast. Study of 245 consecutive cases and presentation of a personal technic. Ann Chir Plast. 1962:199-208. PMID: 13943809 DOI: http://dx.doi.org/10.1097/00006534-196211000-00023
13. Almeida ARH, Araújo GKM, Mafra AVC, Pimenta PS, Fabrini HS. Mastoplastia de aumento com inclusão de implante de silicone associado a mastopexia com abordagem inicial periareolar (safety pocket). Rev Bras Cir Plást. 2012;27(4):569-75. DOI: http://dx.doi.org/10.1590/S1983-51752012000400017
14. Soares AB, Franco FF, Rosim ET, Renó BA, Hachmann JOPA, Guidi MC, et al. Mastopexia com uso de implantes associados a retalho de músculo peitoral maior: técnica utilizada na Disciplina de Cirurgia Plástica da Unicamp. Rev Bras Cir Plást. 2011;26(4):659-63. DOI: http://dx.doi.org/10.1590/S1983-51752011000400021
15. Valente DS, Carvalho LA, Zanella RK. Mastopexia crescente com implantes de silicone: um estudo longitudinal prospectivo. Rev Bras Cir Plást. 2012;27(4):584-7. DOI: http://dx.doi.org/10.1590/S1983-51752012000400019
16. Pessoa MCM, Accorsi Jr. J, Ribeiro L, Moreira LF. Mastopexia com implantes: uso sistemático dos retalhos de base inferior de Ribeiro. Rev Bras Cir Plást. 2013;28(3):333-42.
1. Sociedade Brasileira de Cirurgia Plástica, São
Paulo, SP, Brasil.
2. Clínica Juan Sánchez, São José dos Campos, SP,
Brasil.
3. Universidade Federal de São Paulo, Escola
Paulista de Medicina, São José dos Campos, SP, Brasil.
4. Clínica Dra. Patrícia Erazo, São Paulo, SP,
Brasil.
5. Universidade Santa Cecília, São Paulo, SP,
Brasil.
Autor correspondente: Juan Carlos Sánchez López, Rua Santa Clara, 1035 - Vila Icaraí - São José dos Campos, SP, Brasil. CEP 12243-630. E-mail: comercial@drjuan.com.br
Artigo submetido: 25/8/2017.
Artigo aceito: 5/9/2018.
Conflitos de interesse: não há.


















 Read in Portuguese
Read in Portuguese
 Read in English
Read in English
 PDF PT
PDF PT
 Print
Print
 Send this article by email
Send this article by email
 How to Cite
How to Cite
 Mendeley
Mendeley
 Pocket
Pocket
 Twitter
Twitter