

33ª Jornada Norte-Nordeste de Cirurgia Plástica - Year 2018 - Volume 33 - (Suppl.2)
Reconstrução vulvoperineal imediata pós-ressecção oncológica com retalhos fasciocutâneos
Reconstrução vulvoperineal imediata pós-ressecção oncológica com retalhos fasciocutâneos
ABSTRACT
Introduction: Vulvar cancer is a rare neoplasm, accounting for less than 1% of malignant neoplasms in women. Vulvar tissue reconstruction after malignancies resection is a challenge because perineal organs function must be preserved and reconstructed area must maintain an acceptable aesthetic appearance.
Objective: To demonstrate surgical techniques applicability of immediate vulvoperineal reconstruction after oncologic resection with fasciocutaneous flaps performed by Oncology Surgery and Plastic Surgery Service at Hospital de Amor Amazônia.
Methods: Clinical case description of the patient S.G.T, 54 years old, caucasian, from Porto Velho, Rondônia, with vulvar and vaginal pruritus complaints for 10 months and nodulation in large lips region. She was submitted to lesion biopsy whose result evidenced Spinocellular Carcinoma.
Results: total right vulvectomy was performed with all visible lesions removal and sentinel lymph node examination in right inguinal region and vulva margins enlargement to the left. We opted for immediate reconstruction with fasciocutaneous V-Y posterior flaps of the thigh to the right and the gluteal region to the left. Patient was discharged on 3rd postoperative day, showing no dehiscence or flaps loss in immediate or late postoperative period.
Discussion: Immediate defect reconstruction is necessary after extensive tumors resection, since ulcerations permanence increases morbidity and secondary complications rates.
Conclusion: Vulvar reconstruction is possible at the same surgical time and fasciocutaneous flap is a good therapeutic option. It is an easy surgical execution technique, with good functional results, presenting little complications indices, also allowing the sexual function return, quality of life maintenance and corporal image improvement.
Keywords: Surgical flaps; Surgery, plastic; Cervical intraepithelial neoplasia; Carcinoma, squamous cell; Medical oncology.
RESUMO
Introdução: O câncer de vulva é uma neoplasia rara, correspondendo a menos de 1% das neoplasias malignas da mulher. A reconstrução de tecido da vulva após a ressecção de malignidades é um desafio, pois a função dos órgãos perineais deve ser preservada e a área reconstruída deve manter uma aparência estética aceitável.
Objetivo: Demonstrar a aplicabilidade de técnicas cirúrgicas de reconstrução vulvoperineal imediata pós-ressecção oncológica com retalhos fasciocutâneos realizadas pelo Serviço de Cirurgia de Oncologia e Cirurgia Plástica do Hospital de Amor Amazônia.
Métodos: Descrição do caso clínico da paciente S.G.T, 54 anos, branca, natural de Porto Velho-Rondônia, com queixa de prurido vulvar e vaginal há 10 meses e nodulação na região de grandes lábios. Foi submetida a biópsia da lesão cujo resultado evidenciou Carcinoma espinocelular.
Resultados: foi realizado vulvectomia total à direita, com a retirada de toda lesão visível e pesquisa de linfonodo sentinela em região inguinal direita, ampliação das margens da vulva à esquerda. Optou-se por reconstrução imediata com retalhos fasciocutâneos tipo V-Y posterior de coxa à direita e da região glútea à esquerda. Paciente recebeu alta hospitalar no 3º dia de pós operatório, não apresentando deiscência nem perda dos retalhos no pós operatório imediato ou tardio.
Discussão: A reconstrução imediata do defeito se faz necessária após a ressecção de tumores extensos, uma vez que a permanência de ulcerações aumenta a morbidade e as taxas de complicações secundárias.
Conclusão: A reconstrução vulvar é possível no mesmo tempo cirúrgico e o retalho fasciocutâneo apresenta-se como uma boa opção terapêutica. É uma técnica de fácil execução cirúrgica, com bons resultados funcionais, apresentando pequenos índices de complicações, permitindo também o retorno da função sexual, manutenção da qualidade de vida e melhoria da autoimagem corporal.
Palavras-chave: Retalhos Cirúrgicos; Cirurgia Plástica; Neoplasia Intraepitelial Cervical; Carcinoma de Células Escamosas; Oncologia.
INTRODUÇÃO
Recentemente, houve um aumento na incidência de câncer vulvar. Esse aumento se deve, possivelmente, ao aumento de casos em mulheres jovens e está relacionado ao papilomavírus humano em associação com a neoplasia intraepitelial vulvar. Apesar disso, a maioria das pacientes são mais acometidas com idade maior que 50 anos e frequentemente associado a outras comorbidades1.
O câncer de vulva é uma neoplasia rara, correspondendo de 3% a 5% das neoplasias malignas do trato genital feminino. Os defeitos originários do tratamento cirúrgico dessas lesões mais complexos devem ser individualizados de acordo com as estruturas perdidas ou expostas1.
Atualmente, a cirurgia representa o esteio isolado do tratamento, ou às vezes, em combinação com a quimioterapia e radioterapia, para tumores localmente avançados e com doença recorrente. A reconstrução de tecido mole da vulva após a ressecção de malignidades é um desafio, pois a função dos órgãos perineais deve ser preservada e a área reconstruída deve manter uma aparência estética aceitável. Numerosos retalhos foram projetados para a reconstrução vulvar, contudo, o uso de retalhos locais é geralmente suficiente na fase primária após uma vulvectomia radical2.
OBJETIVO
O objetivo deste relato foi demonstrar a aplicabilidade de técnicas cirúrgicas de reconstrução vulvoperineal imediata pós-ressecção oncológica com retalhos fasciocutâneos de coxa e da região glútea realizadas pelo Serviço de Cirurgia de Oncologia e Cirurgia Plástica do Hospital de Amor Amazônia, em Porto Velho, RO, e analisar os resultados obtidos decorrentes do seu emprego.
MÉTODO
Descrevemos aqui um caso de uma paciente S.G.T., 54 anos, branca, natural de Porto Velho RO, com queixa de prurido vulvar e vaginal há 10 meses, com nodulação na região de grandes lábios. Realizada colposcopia de todo o trato genital inferior, sendo observada lesão condilomatosa em pequeno e grande lábios direito. Realizada biópsia do colo uterino com anatomopatológico da colpocitologia evidenciando lesão escamosa intraepitelial de baixo grau (NIC-1). Foi submetida à exérese de lesão condilomatosa e cauterização de lesão residual com anatomopatológico de carcinoma espinocelular, moderadamente diferenciado, invasão presente, margens cirúrgicas comprometidas pela neoplasia.
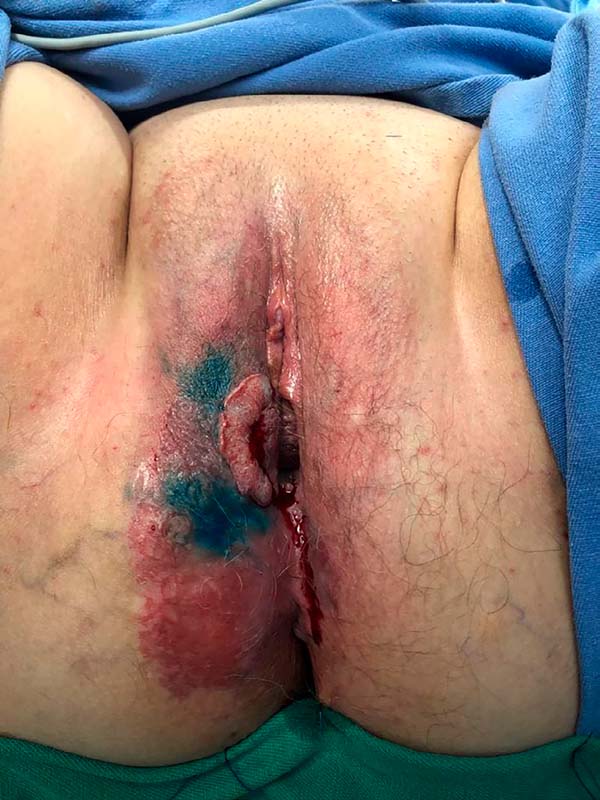
Foi encaminhada ao serviço de Ginecologia Oncológica do Hospital de Amor Amazônia e constatada a presença de área eritematosa de 14,0x5,0cm em região perineal direita e nodulação endurecida e esbranquiçada de aproximadamente 3,5cm em área de biópsia prévia, noduloulcerativa, exofítica. Toque vaginal e toque retal sem alterações. Ausência de linfonodos palpáveis na região inguinal.
A tomografia computadorizada (TC) de tórax e abdome não foram visualizadas alterações. Na ressonância nuclear magnética (RNM) de pelve, foi identificada espessamento de 1,9cm da região vulvar sem acometimento de planos gordurosos. A paciente foi submetida à biópsia de bordas da lesão para confirmação diagnóstica e o resultado do anatomopatológico foi: 1. Nódulo vulvar à direita - carcinoma espinocelular; 2. Borda glútea direita - NIV III in situ; 3. Borda perianal esquerda - NIV III in situ.
RESULTADOS
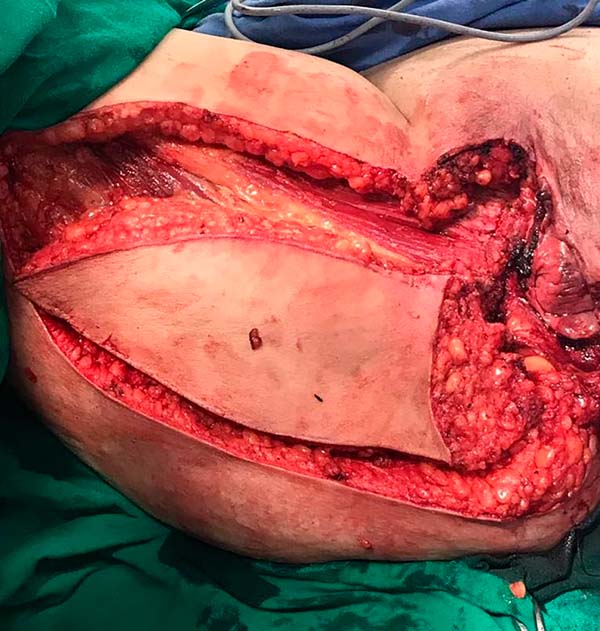
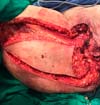
A cirurgia realizada pela equipe da Ginecologia Oncológica foi colostomia em alça em sigmoide (para proteção da área de reconstrução) e vulvectomia total à direita, com a retirada de toda lesão visível e pesquisa de linfonodo sentinela em região inguinal direita, ampliação das margens da vulva à esquerda (Figuras 1 e 2).
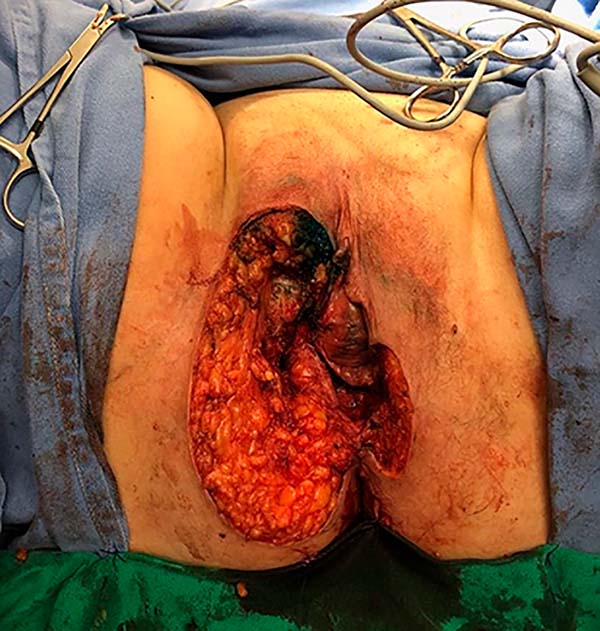
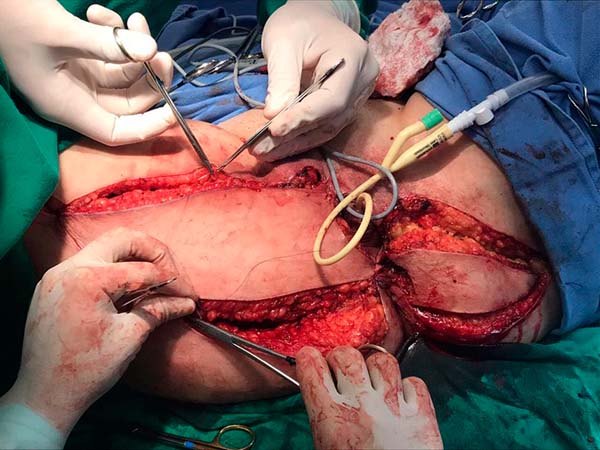
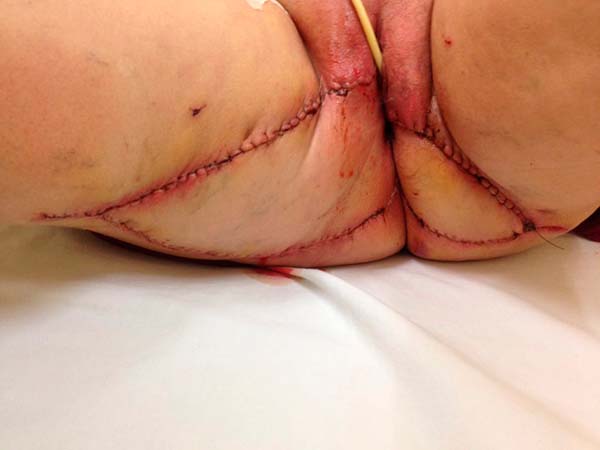
A opção de fechamento primário foi descartada e a Cirurgia Plástica optou por reconstrução imediata da vulva com retalhos fasciocutâneos tipo V-Y posterior de coxa à direita e retalho fasciocutâneo de região glútea à esquerda (Figuras 3 e 4). Paciente evolui bem, recebendo alta hospitalar no 3º dia de pós-operatório, não apresentando deiscência nem perda dos retalhos no pós-operatório imediato ou tardio (Figura 5).
A ressecção cirúrgica com bordas ampliadas melhora os índices de margens livres do tumor de vulva e continua sendo o tratamento padrão. Pode ser associado a outras terapias coadjuvantes. A reconstrução imediata do defeito se faz necessária após a ressecção de tumores extensos, uma vez que a permanência de ulcerações aumenta a morbidade e as taxas de complicações secundárias2.
DISCUSSÃO
No início do século XX, pacientes com tumores malignos de vulva eram submetidas a ressecções perineais e a reconstrução ocorria por segunda intenção. Na década de 40, com os conhecimentos oncológicos, optou-se pelo fechamento primário. Nesse período, as taxas de sucesso eram baixas devido à tensão excessiva e à contaminação local. A reconstrução utilizando-se enxertos de pele parcial ou total surgiu nas décadas de 50 e 60. Somente nos anos 70 e 80, a reconstrução vulvar atingiu progressos com a ideia dos retalhos baseados em territórios vasculares3.
Conforme relatam Franco et al.4, o conhecimento dos territórios vasculares de McCraw permitiu um grande avanço nas reconstruções vulvares imediatas com a utilização de grandes retalhos locais. Durante o planejamento da reconstrução, o cirurgião deve optar por uma técnica que mantenha a função dos órgãos e que sua aparência estética esteja aceitável4.
Na literatura, há descrições de numerosos retalhos para a reconstrução vulvar, geralmente baseados na circulação dos ramos da artéria pudenda interna. Outras opções, além dos fasciocutâneos para reconstrução vulvar, são retalho miocutâneo do reto abdominal, do grácil e microcirúrgicos4,5.
No caso relatado, optou-se em realizar o retalho fasciocutâneo utilizando a técnica V-Y. Lee et al6. introduziram e apresentaram casos utilizando essa técnica com bons resultados. Desde então, esse método ganhou popularidade e atualmente é usado como tratamento em várias ressecções. A vantagem da técnica V-Y é que a base do retalho pode ser mais larga e requer menor dissecção para atingir a linha média. Outra vantagem é que os ramos do nervo pudendo são preservados e, dessa maneira, os retalhos permanecem sensíveis no pós-operatório6.
Lazzaro et al.7 defendem que a escolha dos retalhos também deve se basear na localização e no tamanho da área gerada pela ressecção. No caso descrito, o defeito exigiu a realização de dois retalhos, um maior para a região vulvar direita e um menor para a região vulvar esquerda e, mesmo sendo bilateral, o retalho com menores taxas de complicações e morbidades é o fasciocutâneo V-Y. Já lesões circunferenciais ou que acometam também o reto irão exigir maior quantidade de tecidos para preencher o defeito. Nesses casos, a escolha preferencial deve ser com retalhos miocutâneos, entre eles, o do músculo reto abdominal7.
Alguns estudos relatam que os retalhos miocutâneos do reto apresentam maiores taxas de morbidades, além de exigir cuidado para evitar constrição ou tensão no pedículo vascular, já que esta é a principal causa de insucesso. Outra causa que se mostrou como fator de risco para a cicatrização insatisfatória após reconstrução com o reto abdominal foi a obesidade. Nas pacientes obesas, elegeu-se os retalhos fasciocutâneos V-Y bilaterais8.
Nos casos de pacientes submetidas à radioterapia prévia deve se optar pelo retalho reto abdominal ou microcirúrgico, visto que áreas previamente irradiadas apresentam má cicatrização e baixa vascularização, aumentando o risco de deiscência e de complicações nos fasciocutâneos9,10.
Os retalhos microcirúrgicos deverão ser a escolha na impossibilidade de uso dos retalhos anteriores, pois apresentam altas taxas de complicações e custos elevados11,12.
CONCLUSÃO
Observa-se assim que reconstrução vulvar é possível no mesmo tempo cirúrgico e que o retalho fasciocutâneo apresenta-se como uma boa opção terapêutica. É uma técnica de fácil execução cirúrgica, com bons resultados funcionais, apresentando pequenos índices de complicações, permitindo também o retorno da função sexual, manutenção da qualidade de vida e melhoria da autoimagem corporal. Defeitos que requerem áreas de pequena a moderada cobertura ou até mesmo defeitos bilaterais podem ser reconstruídos de forma confiável com esse retalho, dispensado o uso de outras técnicas cirúrgicas.
REFERÊNCIAS
1. Pecorelli S. Revised FIGO staging for carcinoma of the vulva, cervix, and endometrium. Int J Gynaecol Obstet. 2009;105(2):103-4. Erratum in: Int J Gynaecol Obstet. 2010;108(2):176. DOI: http://dx.doi.org/10.1016/j.ijgo.2009.02.012
2. Selvaggi G, Monstrey S, Depypere H, Blondeel P, Van Landuyt K, Hamdi M, et al. Creation of a neovagina with use of a pudendal thigh fasciocutaneous flap and restoration of uterovaginal continuity. Fertil Steril. 2003;80(3):607-11. DOI: http://dx.doi.org/10.1016/S0015-0282(03)00977-4
3. Fujioka M, Hayashida K, Murakami C. Vulvar reconstruction should be performed using gluteal-fold perforator flap because of less morbidities and complications. Rev Col Bras Cir. 2014;41(2):134-6. DOI: http://dx.doi.org/10.1590/S0100-69912014000200011
4. Franco D, Almeida G, Arnaut Júnior M, Arbex G, Furtado Y, Franco T. Análise do emprego de retalhos fasciocutâneos para reconstrução vulvar imediata. Rev Col Bras Cir. 2012;39(1):54-9. DOI: http://dx.doi.org/10.1590/S0100-69912012000100011
5. McCraw JB, Dibbell DG, Carraway JH. Clinical definition of independent myocutaneous vascular territories. Plast Reconstr Surg. 1977;60(3):341-52.
6. Lee PK, Choi MS, Ahn ST, Oh DY, Rhie JW, Han KT. Gluteal fold V-Y advancement flap for vulvar and vaginal reconstruction: a new flap. Plast Reconstr Surg. 2006;118(2):401-6. DOI: http://dx.doi.org/10.1097/01.prs.0000227683.47836.28
7. Lazzaro L, Guarneri GF, Rampino Cordaro E, Bassini D, Revesz S, Borgna G, et al. Vulvar reconstruction using a "V-Y" fascio-cutaneous gluteal flap: a valid reconstructive alternative in post-oncological loss of substance. Arch Gynecol Obstet. 2010;282(5):521-7. DOI: http://dx.doi.org/10.1007/s00404-010-1603-1
8. McComiskey MH, Robinson A, Hoo C, Khan K, Price JH. Radical excision of vulval disease and multidisciplinary tissue flap reconstruction: the belfast experience. Int J Gynecol Cancer. 2012;22(2):323-7. DOI: http://dx.doi.org/10.1097/IGC.0b013e318232c4be
9. Windhofer C, Papp C, Staudach A, Michlits W. Local fasciocutaneous infragluteal (FCI) flap for vulvar and vaginal reconstruction: a new technique in cancer surgery. Int J Gynecol Cancer. 2012;22(1):132-8. DOI: http://dx.doi.org/10.1097/IGC.0b013e318234fa0a
10. Franchelli S, Leone MS, Bruzzone M, Muggianu M, Puppo A, Gustavino C, et al. The gluteal fold fascio-cutaneous flap for reconstruction after radical excision of primary vulvar cancers. Gynecol Oncol. 2009;113(2):245-8. DOI: http://dx.doi.org/10.1016/j.ygyno.2009.01.017
11. Staiano JJ, Wong L, Butler J, Searle AE, Barton DP, Harris PA. Flap reconstruction following gynaecological tumour resection for advanced and recurrent disease-a 12 year experience. J Plast Reconstr Aesthet Surg. 2009;62(3):346-51. DOI: http://dx.doi.org/10.1016/j.bjps.2007.12.050
12. El-Sabbagh AH. Skin perforator flaps: an algorithm for leg reconstruction. J Reconstr Microsurg. 2011;27(9):511-23. DOI: http://dx.doi.org/10.1055/s-0031-1284238
1. Hospital de Base Ary Pinheiro, Universidade
Federal de Rondônia, Porto Velho, RO, Brasil.
2. Hospital do Amor Amazônia, Porto Velho, RO,
Brasil.
Endereço Autor: Hugo Rogerio Nunes
Filho
Rodovia BR 364, Km 16 Sentido
Candeias do Jamari, RO, Brasil
CEP 76834-899
E-mail: hugoroger1@hotmail.com



 Read in Portuguese
Read in Portuguese
 PDF PT
PDF PT
 Print
Print
 Send this article by email
Send this article by email
 How to Cite
How to Cite
 Mendeley
Mendeley
 Pocket
Pocket
 Twitter
Twitter