

33ª Jornada Norte-Nordeste de Cirurgia Plástica - Year 2018 - Volume 33 - (Suppl.2)
Reconstrução de defeitos no couro cabeludo
Reconstrução de defeitos no couro cabeludo
RESUMO
O couro cabeludo é uma área de difícil reconstrução devido à sua pouca elasticidade. Existem diferentes técnicas cirúrgicas para reparação dos defeitos, que podem ser produto de diversas etiologias como traumas, deformidades, e consequência de doenças, principalmente oncológicas, como é o caso da paciente apresentada neste trabalho. O objetivo desse trabalho é fazer uma revisão dos processos patológicos peculiares ao couro cabeludo e delinear algumas opções de reconstrução disponíveis ao cirurgião dentro das técnicas atuais, as quais oferecem impactos significativos e estéticos ao paciente. Com o incremento da aparição de casos de tumores no couro cabeludo nos últimos anos no Hospital Universitário Antonio Pedro, observamos um aumento significativo do número de casos com necessidades específicas para realizar diferentes técnicas de cobertura dos defeitos causados pelo câncer no couro cabeludo. Em seguida, apresentaremos os casos mais relevantes ocorridos ao longo do primeiro semestre do 2018. O primeiro caso trata-se de uma paciente do gênero feminino, de 57 anos de idade, com exérese de meningioma que afeitou o osso do crânio na região frontotempoparietal direita, apresentando complicação de infecção na área cirúrgica devido à falta de cobertura do defeito. A técnica utilizada foi um retalho de transposição para a cobertura do defeito. Nosso segundo caso trata de uma paciente de 83 anos com tumor na região parietal, sendo realizado um múltiplo retalho de Limberg para cobrir o defeito. O terceiro caso é de um paciente com tumor na região parietal, sendo utilizado um retalho de gálea como técnica reparadora do defeito. Em cada caso, foram utilizadas diferentes técnicas para cobertura do defeito, dependendo do tamanho da área a ser coberta. Evidências de complicações infecciosas no período pós-operatório inicial ou tardio não foram encontradas; dando solução ao risco de osteomielite que tinha a nossa primeira paciente. No caso dois, observamos como complicação hematoma local.
Palavras-chave: Meningioma; Carcinoma de células escamosas; Osteomielite; Neoplasias cutâneas.
ABSTRACT
Scalp is an area of difficult reconstruction because of its low elasticity. There are different surgical techniques to repair defects that can be product of diverse etiologies such as trauma, deformities, and the consequence of diseases mainly oncological as in the case of the patient presented in this study. The objective of this work is to review scalp pathological processes and to delineate some reconstruction options available to the surgeon in the current techniques, which offer significant and aesthetic impacts to the patient. With the increase at the Antonio Pedro University Hospital of scalp tumors cases appearance in recent years, we observed a significant augment in the number of cases with specific needs to perform different techniques to cover the defects caused by scalp cancer. We will present the most relevant cases that occurred during the first half of 2018. In the first case, it is a 57-year-old female patient with Meningioma excision who shaved skull bone in right frontotempoparietal region presenting complication of infection in the surgical area due to lack of coverage of the defect. The technique performed was transposition flap to cover the defect. Our second case is an 83 year old patient with tumor in the parietal region, and multiple Limberg flap to cover the defect. The third case is a patient with tumor in parietal region using a galea flap as defect repair technique. In each case, different techniques were used to cover the defect, depending on area size to be covered. Infectious complications evidences in initial or late postoperative period were not found; giving solution to osteomyelitis risk that had our first patient. In case number two, we observed local hematoma as complication.
Keywords: Meningioma; Carcinoma, squamous cell; Osteomyelitis; Skin neoplasms.
INTRODUÇÃO
A localização exposta do couro cabeludo e da fronte os torna suscetíveis a uma grande variedade de lesões traumáticas e ambientais. A histologia complexa da região possibilita a ocorrência de múltiplas condições neoplásicas e inflamatórias1.
Uma das funções mais importantes no desempenho da cirurgia plástica é a área reparadora, na qual a reconstrução dos grandes defeitos do couro cabeludo depois de uma dissecção oncológica pode se tornar um grande desafio ao cirurgião plástico2,3. Fatores como grandes ressecções cirúrgicas em combinação com as comorbidades do paciente, infecções, vazamento do fluido cerebral e a falta de vascularização do osso depois da craniotomia levam à criação destes defeitos, causando a necessidade da reconstrução do tecido afetado3,4.
Apesar da existência de muitas técnicas e o avanço da cirurgia microvascular3,5 para o reparo dos grandes defeitos do couro cabeludo6,7, a reconstrução ideal depende da avaliação criteriosa de cada caso clínico e tem por finalidade alcançar o melhor resultado, tanto funcional como estético8, com mínima morbidade na área doadora2.
Os retalhos locais, enxertos de pele parcial, enxertos livres, podem ser usados na cobertura das grandes lesões do couro cabeludo1, evitando a sequela de feridas crônicas, diminuindo tanto o tempo de internação como a exposição a infeções e riscos para o paciente, sem deixar de lado a importância que tem para o paciente uma qualidade de vida a aparência estética tão relevante no mundo de hoje.
OBJETIVO
Trata-se de uma revisão dos processos patológicos peculiares à fronte e ao couro cabeludo e relato de casos ocorridos no primeiro semestre do 2018; finalmente, será delineada uma grande variedade de opções de reconstrução disponíveis ao cirurgião1 dentro das técnicas atuais.
MÉTODO
Em defeitos moderados (de 2 cm2 a 25 cm2, ou 10 cm2 a 50 cm2), normalmente é necessário um retalho local9. Em decorrência da pouca elasticidade do couro cabeludo, um retalho grande deve ser confeccionado para cobrir um defeito pequeno.
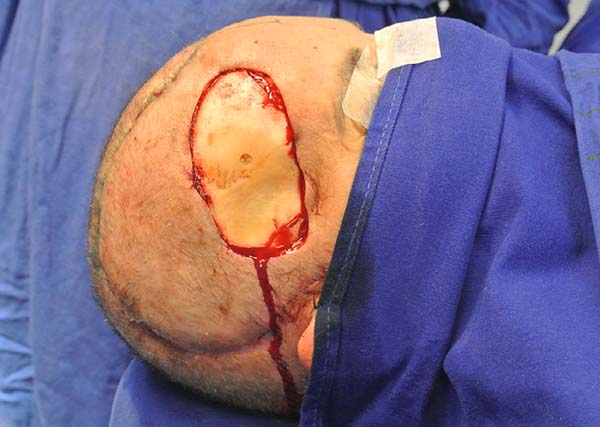
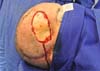
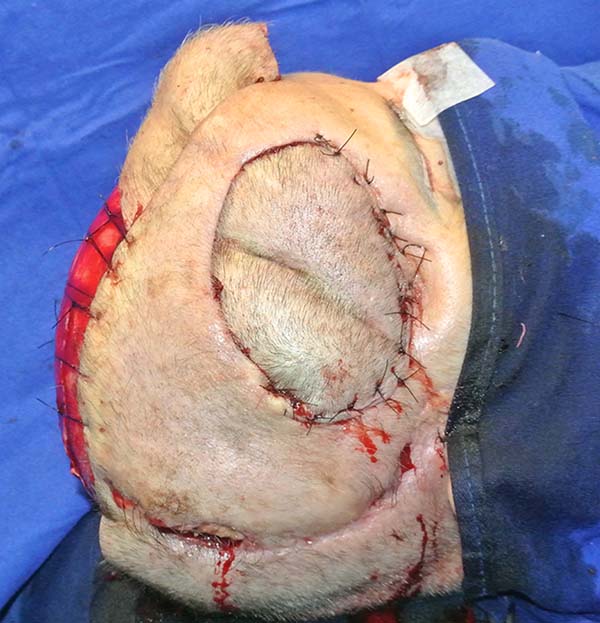
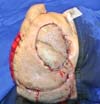
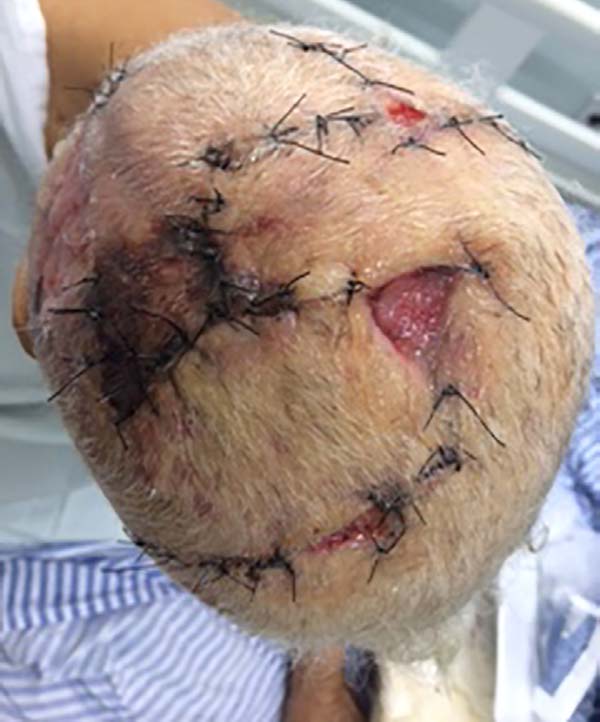
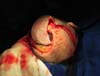
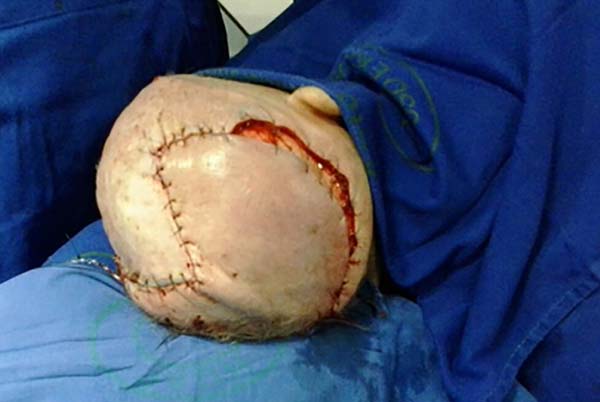
Defeitos maiores devem ser reconstruídos com combinação de retalhos axiais, retalhos livres ou enxertia de pele9. No caso 1, paciente do gênero feminino, de 57 anos de idade, com exérese de meningioma que afetou o osso do crânio na região frontotempoparietal direita, apresentando complicação de infecção na área cirúrgica devido à falta de cobertura do defeito (Figura 1). Foi feito retalho de transposição (Figura 2) para a cobertura do defeito, passando o retalho por baixo da região parietal direita para cobrir o defeito10.
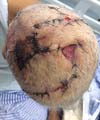
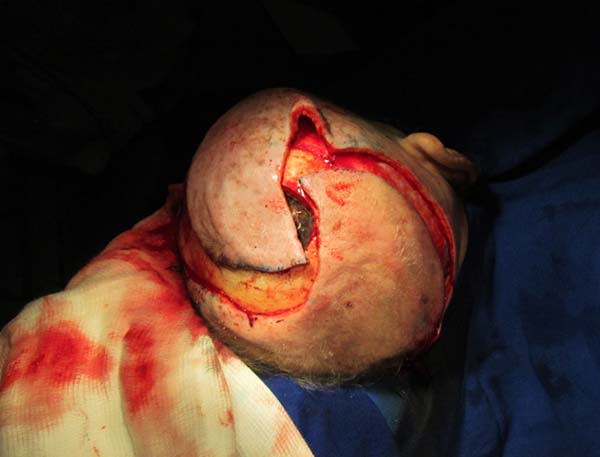
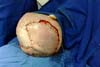
O segundo caso trata de uma paciente de 83 anos com tumor na região parietal, angiosarcoma ficando um defeito de 6 cm ao realizar a exérese do tumor. Retalhos romboides Limberg (Figura 3), além de ser muito úteis em diferentes partes do corpo, podem ajudar na cobertura de defeitos no couro cabeludo, quando o diâmetro ultrapassar os 5-6 cm. Porém, o emprego de retalhos romboides pode ser uma solução adequada (Figura 4), sem necessidade de enxerto, o qual apresenta a desvantagem de alopecia pela falta de folículos pilosos.
O terceiro caso representado por paciente de 62 anos de idade, diagnosticado com carcinoma de células escamosas (CEC) na região parietal, com defeito de 10 cm de diâmetro, sendo realizado retalho de gálea (Figuras. 5 e 6), ideal na difícil obtenção de materiais caros como expansores11.
O retalho galeal baseia-se comumente num vaso designado do couro cabeludo ou em uma combinação de vasos. O comprimento do retalho pode ultrapassar a linha média, além de ter a vantagem de um excelente suprimento sanguíneo, com um mínimo de mortalidade ao local. A natureza fina e maleável dos retalhos possibilita que eles se ajustem a defeitos tridimensionais complexos1,11.
RESULTADOS
Em cada caso foram utilizadas diferentes técnicas para cobertura do defeito, dependendo do tamanho da área a ser coberta. Não houve evidência de complicações infecciosas no período pós-operatório inicial ou tardio, dando solução ao risco de osteomielite, grande risco que tinha nossa primeira paciente. No caso 2 houve uma pequena complicação de hematoma, semelhante ao do nosso paciente do tumor na região frontal.
DISCUSSÃO
Defeitos de espessura completa no couro cabeludo com exposição do crânio podem apresentar diversas etiologias, entre elas ressecção de tumor, queimaduras, traumas elétricos ou mecânicos, e necrose por radioterapia9. Em cada caso foram utilizadas diferentes técnicas para cobertura do defeito, dependendo do tamanho da área a ser coberta.
CONCLUSÃO
Em defeitos de tamanho pequeno a médio do couro cabeludo, o rearranjo tecidual local proporciona o grosso do arsenal reconstrutivo.
Esses rearranjos incluem retalhos de transposição, de avanço e de rotação, além de enxertos de pele parcial, os quais têm como desvantagem a alopecia na área do defeito.
Os pacientes apresentados no trabalho foram submetidos à reconstrução imediata após resseção oncológica no couro cabeludo, com um enfoque especial na estratégia para cada caso. Um conjunto de recursos empregados para alcançar um resultado significativo à ação planejada foi favorável para obtenção do sucesso ao longo de todo processo de intervenção, constituindo assim a tática pessoal, melhorando a qualidade de vida e diminuindo as chances de infecções e outras complicações secundárias a uma ferida crônica.
REFERÊNCIAS
1. Neligan PC, Gurtner GC, eds. Cirurgia Plástica. Princípios. 3ª ed. Rio de Janeiro: Elsevier; 2013. p. 512-72.
2. Marcondes CA, Pessoa SGP, Pessoa BBGP. Strategies in complex reconstructions of the scalp and forehead: a series of 22 cases. Rev Bras Cir Plást. 2016;31(2):229-34. DOI: http://dx.doi.org/10.5935/2177-1235.2016RBCP0036
3. Mehrara BJ, Disa JJ, Pusic A. Scalp reconstruction. J Surg Oncol. 2006;94(6):504-8. PMID: 17061273 DOI: http://dx.doi.org/10.1002/jso.20487
4. Fischer JP, Sieber B, Nelson JA, Kovach SJ, Taylor JA, Serletti JM, et al. A 15-year experience of complex scalp reconstruction using free tissue transfer-analysis of risk factors for complications. J Reconstr Microsurg. 2013;29(2):89-97.
5. Ferreira LM. Guias de Medicina Ambulatorial e Hospitalar UNIFESP-Escola Paulista de Medicina. Cirurgia Plástica. São Paulo: Manole; 2007.
6. Herford AS. Early repair of avulsive facial wounds secondary to trauma using interpolation flaps. J Oral Maxillofac Surg. 2004;62(8):959-65. PMID: 15278860 DOI: http://dx.doi.org/10.1016/j.joms.2004.01.020
7. Souza CD. Reconstruction of large scalp and forehead defects following tumor resection: personal strategy and experience - analysis of 25 cases. Rev Bras Cir Plást. 2012;27(2):227-37. DOI: http://dx.doi.org/10.1590/S1983-51752012000200011
8. Zhang AY, Meine JG. Flaps and grafts reconstruction. Dermatol Clin. 2011;29(2):217-30. DOI: http://dx.doi.org/10.1016/j.det.2011.02.008
9. Millan LS, Coltro PS, Máximo FR, Choi EMO, Busnardo FF, Ferreira MC, et al. Use of three rhomboid flaps for scalp defect coverage. Rev Bras Cir Plást. 2013;28(3):490-2.
10. Mellette JR, Ho DQ. Interpolation flaps. Dermatol Clin. 2005;23(1):87-112. DOI: http://dx.doi.org/10.1016/j.det.2004.08.010
11. Anbar RA, Almeida KG, Nukariya PY, Anbar RA, Coutinho BBA. Scalp reconstruction procedures. Rev Bras Cir Plást. 2012;27(1):156-9. DOI: http://dx.doi.org/10.1590/S1983-51752012000100026
1. Universidade Federal Fluminense, Niterói, RJ,
Brasil.
2. Hospital Universitário Antonio Pedro, Niterói,
RJ, Brasil.
Endereço Autor: Adriana Iveth Baron
Pinilla
Rua Marques de Parana, nº 349, Bloco 3, Apt. 410 - Centro
Niteroi, RJ, Brasil CEP 24030-215
E-mail: adrianabapini@gmail.com



 Read in Portuguese
Read in Portuguese
 PDF PT
PDF PT
 Print
Print
 Send this article by email
Send this article by email
 How to Cite
How to Cite
 Mendeley
Mendeley
 Pocket
Pocket
 Twitter
Twitter