

Original Article - Year 2017 - Volume 32 -
Avaliação das simetrizações imediatas em reconstrução de mama
Assessment of immediate symmetrization in breast reconstruction
RESUMO
INTRODUÇÃO: O tratamento cirúrgico do câncer de mama resulta com frequência em mutilação. A reconstrução de mama em mulheres mastectomizadas objetiva criar nova mama esteticamente aceitável e simétrica à mama contralateral. O objetivo deste estudo é estudar a viabilidade da simetrização da mama contralateral simultaneamente à reconstrução de mama, discutir possíveis complicações e fazer uma breve revisão da literatura.
MÉTODOS: Estudo retrospectivo realizado no Serviço de Cirurgia Plástica do Hospital Daher, de outubro de 2013 a fevereiro de 2015. Avaliadas as reconstruções mamárias imediatas pós-mastectomia por câncer de mama e selecionadas para inclusão todas as pacientes submetidas à simetrização da mama oposta no mesmo tempo cirúrgico, com mesma técnica cirúrgica e análise estatística.
RESULTADOS: Estudados 42 pacientes dentro dos critérios estabelecidos, totalizando 21 reconstruções com simetrização simultânea (Grupo 1) e 21 simetrizações em dois tempos (Grupo 2). A média de idade foi de 53,86 anos para o Grupo 1 e 52,62 anos para o grupo controle. Os grupos foram comparáveis para todas as variáveis. Os dados referentes às complicações pós-operatórias foram analisados. De todas as pacientes estudadas, algumas não finalizaram todas as etapas da reconstrução. O grupo que realizou simetrização imediata alcançou mais simetria. Pacientes com até 45 anos e com índice de massa corporal menor alcançaram mais simetria no Grupo 1.
CONCLUSÃO: A execução de procedimentos de simetrização no mesmo tempo de uma reconstrução de mama unilateral está associada a baixa taxa de complicação e de cirurgias de revisão. Em casos selecionados, a simetrização imediata pode ser preferível ao procedimento em outra etapa cirúrgica.
Palavras-chave: Mama; Neoplasias da mama; Mamoplastia; Mastectomia.
ABSTRACT
INTRODUCTION: The surgical treatment of breast cancer frequently results in mutilation. Breast reconstruction in mastectomized women aims to create a new esthetically acceptable breast symmetrical to the contralateral breast. The objective of this study was to assess the feasibility of symmetrization of the contralateral breast simultaneously with breast reconstruction, discuss possible complications, and perform a brief review of the literature.
METHODS: A retrospective study was conducted in the Department of Plastic Surgery of Hospital Daher from October 2013 to February 2015. Breast reconstruction outcomes immediately after mastectomy for breast cancer were assessed, and all patients undergoing symmetrization of the contralateral breast in the same surgical stage using the same surgical technique were selected for inclusion and statistical analysis.
RESULTS: The study comprised 42 patients within the established criteria, totaling 21 reconstructions with simultaneous symmetrization (Group 1) and 21 symmetrization procedures in two stages (Group 2). The mean age was 53.86 years in Group 1 and 52.62 years in the control group. The groups were comparable in all variables. Data regarding postoperative complications were analyzed. Some of the studied patients did not complete all stages of reconstruction. The group that underwent immediate symmetrization attained more symmetry. The patients aged 45 years and with lower body mass index attained more symmetry in Group 1.
CONCLUSION: The implementation of symmetrization procedures at the same stage of unilateral breast reconstruction is associated with low complication rates and revision surgeries. In selected cases, immediate symmetrization may be preferable to the procedure in another surgical stage.
Keywords: Breast cancer; Breast neoplasms; Mammoplasty; Mastectomy.
O câncer de mama é o câncer mais comum entre as mulheres1. Segundo a Organização Mundial da Saúde (OMS), ocorrem mais de 1.050.000 novos casos por ano em todo o mundo. Nos países ocidentais, uma em cada oito mulheres sofrerá da doença durante sua vida2. O tratamento cirúrgico do câncer de mama resulta, com muita frequência, em uma mutilação.
A reconstrução é uma proposta que faz parte do tratamento das pacientes portadoras de câncer de mama. A motivação e a vontade da paciente são as principais indicações para que ela aconteça, diminuindo, assim, a sensação de deformidade que se desenvolve após a mastectomia. Além de ser oncologicamente segura, seus benefícios psicológicos tornaram-na parte integrante do tratamento do câncer de mama3-5.
O tratamento cirúrgico do câncer de mama evoluiu consideravelmente desde a era da mastectomia radical à Halstead6. E uma das manifestações mais atuais desta evolução pode ser vista hoje nas chamadas adenomastectomias poupadoras de pele (skin-sparing), nas quais se tenta preservar ao máximo a pele da mama com objetivo de melhorar a qualidade da reconstrução, em alguns casos preservando inclusive o complexo areolopapilar (CAP).
O objetivo da reconstrução de mama em mulheres submetidas à mastectomia é fazer uma nova mama esteticamente aceitável, além de obter simetria com a mama contralateral7. A reconstrução da mama isoladamente não fornece, na maioria das vezes, um resultado harmônico por mais perfeita que seja. Criar simetria partindo de condições diferentes de cada lado em uma única cirurgia é bastante raro. Mesmo nos casos de mastectomias bilaterais, muitas vezes são necessários procedimentos adicionais para finalização do resultado.
A reconstrução tardia era tradicionalmente o método mais popular, aguardando o tratamento adjuvante e também a completa resolução da neoplasia8. Todavia, as tendências de hoje são as reconstruções imediatas, que oferecem benefícios psicológicos e uma melhora estética sem atrasar o tratamento adjuvante ou piorar o prognóstico do paciente8.
A decisão de operar a mama contralateral é complexa e multifatorial. A simetrização faz parte de um planejamento e da execução adequada da reconstrução unilateral8. A necessidade de simetrização da mama oposta depende de características pré-mastectomia, preferência do cirurgião, características pós-reconstrução, tipo de mastectomia e método de reconstrução usado1.
Mundialmente, aceita-se que os procedimentos na mama contralateral ocorram somente em um segundo tempo cirúrgico7. Nos últimos anos surgiram alguns grupos realizando a simetrização da mama contralateral já na mesma etapa da mastectomia e reconstrução.
As potenciais vantagens dessa abordagem de estágio único incluem: redução do número de cirurgias, diminuição da duração do tratamento, diminuição das despesas, assim como evitar um intervalo prolongado de assimetria, especialmente se o procedimento secundário é adiado por terapia adjuvante7.
Preocupações que são frequentemente levantadas sobre a reconstrução e simetrização contralateral simultânea são de que a cirurgia adicional e tempo operatório podem aumentar complicações ou necessitarem de transfusões de sangue, e mudanças podem ocorrer na forma da mama durante a cicatrização, podendo levar a novas assimetrias.
OBJETIVO
O objetivo deste estudo é estudar a importância e a viabilidade da simetrização da mama contralateral simultaneamente à reconstrução de mama, discutir possíveis complicações e fazer uma breve revisão da literatura.
MÉTODOS
Trata-se de um estudo retrospectivo realizado no Serviço de Cirurgia Plástica do Hospital Daher, em Brasília, DF, no período de outubro de 2013 a fevereiro de 2015. Foram avaliadas as reconstruções mamárias imediatas pós-mastectomia por câncer de mama realizadas nesse período e selecionadas para inclusão todas as pacientes submetidas à simetrização da mama oposta no mesmo tempo cirúrgico. O grupo controle incluiu o mesmo número de pacientes, porém que fizeram a simetrização em um segundo tempo cirúrgico. Portanto, trata-se de uma amostra intencional não aleatória.
Técnica cirúrgica
As técnicas cirúrgicas utilizadas nos dois grupos, tanto para simetrização imediata quanto para a simetrização tardia, foram as mesmas. Pacientes que realizaram mastectomia parcial e foram reconstruídas com técnica de mamoplastia (com ou sem a colocação de prótese) foram submetidas à mesma cirurgia na mama contralateral.
Para as pacientes que realizaram mastectomia total, a reconstrução variou entre colocação de prótese, de expansor temporário ou confecção de retalho de Grande Dorsal. Sendo que, em todo esse grupo, a cirurgia realizada na mama contralateral foi a colocação de prótese submuscular com ou sem ajuste de pele (mastopexia).
Dados coletados
As características populacionais avaliadas foram: idade, índice de massa corporal (IMC), tamanho da mama e presença de comorbidades como diabetes, hipertensão, hipotireoidismo e tabagismo. As variáveis analisadas foram: hematoma, seroma, infecção menor (definido como os casos de hiperemia em que o paciente utilizou antibiótico e houve regressão do quadro), infecção maior (infecção que levou a perda do implante), contratura capsular, necrose (de retalho e/ou CAP). Também foram avaliados dados como número de consultas pós-operatórias, número de cirurgias por paciente e necessidade de tratamentos complementares como quimioterapia e radioterapia.
Análise estatística
Variáveis contínuas com distribuição normal foram analisadas pelo teste t de student para amostras independentes e apresentados como média ± desvio padrão (SD).
As variáveis contínuas que não apresentaram distribuição normal foram analisadas pelo teste de Mann-Whitney e apresentadas como mediana e intervalo interquartílico.
As variáveis categóricas foram analisadas pelo teste do Qui-Quadrado ou exato de Fisher, conforme apropriado, e foram apresentadas como números absolutos e percentagem. Os valores p < 0,05 foram considerados estatisticamente significativos.
O presente trabalho seguiu os princípios da Declaração de Helsinque, adotada pela 18a Assembleia Médica Mundial, Helsinque, Finlândia, em junho de 1964, e corrigida pelas 29a Assembleia Médica, Tóquio, Japão, em outubro de 1975, e 35a Assembleia Médica Mundial Veneza, Itália, em outubro de 1983, e pela 41a Assembleia Médica Mundial, Hong Kong, em setembro de 1989.
RESULTADOS
No período estudado, 42 pacientes foram selecionados dentro dos critérios estabelecidos, totalizando 21 reconstruções com simetrização simultânea (Grupo 1) e 21 simetrizações em dois tempos (Grupo 2).
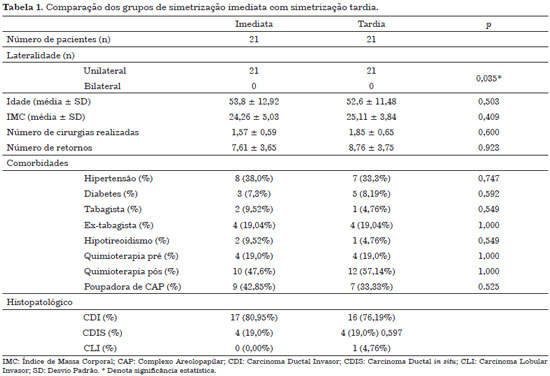
A média de idade foi de 53,86 anos para o Grupo 1 e 52,62 anos para o Grupo Controle. Os grupos foram comparáveis para todas as variáveis. Os dados demográficos podem ser avaliados na Tabela 1.
A Tabela 1 mostra dados que comprovam, por meio de estudos estatísticos, a homogeneidade dos grupos. A unilateralidade dos casos predominou e teve significância estatística (p = 0,035), no entanto, sem relevância clínica.
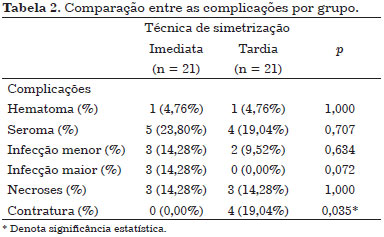
Os dados referentes às complicações pós-operatórias estão listados na Tabela 2. Não foram encontradas diferenças significativas estatisticamente entre os grupos para as taxas de infecções menores, hematoma, seroma e necrose. O Grupo 1 apresentou maiores índices de infecção maior, no entanto sem significância estatística e o Grupo 2 apresentou maiores taxas de contratura com significância estatística (p = 0,035).
Predominaram as reconstruções com utilização de próteses, totalizando 23 casos, seguidas pelo uso dos expansores em 15 casos. Não houve diferença estatística quanto ao tipo de reconstrução entre os grupos.
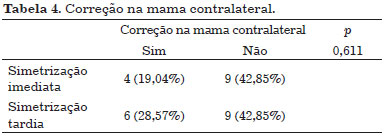
De todas as pacientes estudadas, algumas não finalizaram todas as etapas da reconstrução. As que finalizaram foram distribuídas conforme a Tabela 3 e o Grupo 2 sobressaiu em pequeno número sobre o Grupo 1. O número de cirurgias para os pacientes que finalizaram a reconstrução e necessitaram de correção na mama contralateral não foi maior no Grupo 1, que fez a simetrização simultânea (Tabela 4).

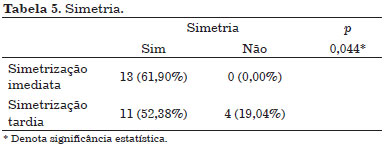
A Tabela 5 mostra que o grupo que realizou simetrização imediata alcançou mais simetria e este dado teve significância estatística (p = 0,044).
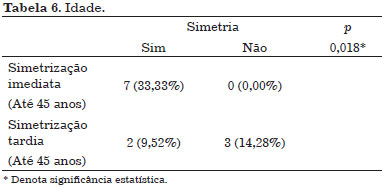
Pacientes com até 45 anos alcançaram mais simetria no Grupo 1 e foi denotada significância estatística para esta avaliação (Tabela 6).
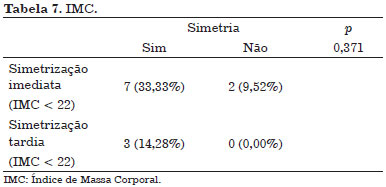
Pacientes com IMC menor que 22 kg por m2 alcançaram mais simetria no Grupo 1 (simetrização imediata) quando comparados com o Grupo 2 (simetrização tardia), dado este também com significância estatística (Tabela 7).
Radioterapia pós-operatória foi realizada por 11 pacientes que se submeteram à simetrização simultânea (Grupo 1) e por nove pacientes que realizaram simetrizações em dois tempos (Grupo 2).
Explanamos, por meio de fotos, nossos resultados entre os dois métodos estudados (Figuras 1 a 4).

Figura 1. Simetrização em dois tempos - Foi realizada mastectomia à esquerda no primeiro tempo cirúrgico com reconstrução desta mama com expansor e no segundo tempo cirúrgico realizada mastopexia contralateral com prótese submuscular para simetrização com a mama contralateral.
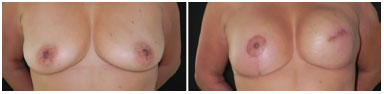
Figura 2. Simetrização imediata - Realizada mastectomia à esquerda com reconstrução imediata desta mama com expansor e simetrização contralateral com mastopexia com prótese submuscular para simetrização imediata.
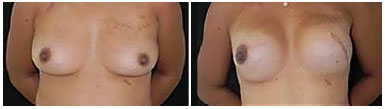
Figura 3. Simetrização imediata - Foi realizada mastectomia à esquerda com reconstrução imediata desta mama com expansor submuscular e implante submuscular em mama contralateral para simetrização no mesmo tempo cirúrgico.
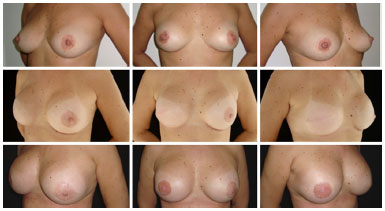
Figura 4. Simetrização imediata - Nas fotos superiores observamos imagens do pré-operatório da paciente, nas medianas foi realizada mastectomia à esquerda com reconstrução imediata desta mama com implante submuscular e simetrização simultânea na mama contralateral com implante submuscular. Nas imagens inferiores, podemos ter o segundo tempo cirúrgico apenas para confecção de complexo areolopapilar.
DISCUSSÃO
A importância da simetrização das mamas está se tornando cada vez mais evidente nos procedimentos de reconstrução mamária. Hoje, dispomos de mais opções de reconstruções do que no passado e nossas habilidades técnicas têm melhorado. As expectativas das mulheres com câncer de mama têm sido reforçadas em virtude do fato de que muitas vezes o cirurgião plástico é capaz de reconstruir uma mama com o volume e contorno bastante natural9-11.
A necessidade de outros tempos cirúrgicos para finalização da reconstrução é uma parte importante deste processo e deve ser compreendida e aceita pela paciente previamente. Sendo assim, os procedimentos adicionais como a mamoplastia da mama contralateral, reconstrução do complexo areolopapilar e correções de irregularidades e de cicatrizes inestéticas são frequentemente essenciais para alcançar um resultado estético satisfatório12.
A intenção de realizar o procedimento de simetrização no momento da reconstrução inicial é tentar fornecer simetria imediata da mama e evitar a necessidade de procedimentos secundários enquanto se mantém a segurança do paciente7. Hudson & Skoll13 mostraram como desvantagem a necessidade de cirurgia em mama não doente, porém citam que outros estudos mostraram que mais de 80% das pacientes submetidas à reconstrução necessitarão de uma cirurgia na mama contralateral para simetrização.
Outra forma de pensar sobre a simetrização imediata, e esse seria nosso maior objetivo, seria minimizar o tamanho da segunda etapa cirúrgica, deixando apenas pequenos ajustes a serem realizados.
Na nossa casuística o número de cirurgias para a correção na mama contralateral não foi maior no Grupo 1 (simetrização imediata), e o Grupo 1 alcançou mais simetria com relação ao Grupo 2 (simetrização tardia), com relevância estatística (p = 0,044). Além disso, radioterapia pós-operatória foi realizada por 11 pacientes que se submeteram à simetrização simultânea (Grupo 1) e por nove pacientes que realizaram simetrizações em dois tempos (Grupo 2) sem comprometimento dos resultados cirúrgicos alcançados em relação à simetria ou necessidade de cirurgias adicionais para refinamentos.
Smith et al.7 mostraram que executar um procedimento de simetrização simultânea ao mesmo tempo da reconstrução inicial resultou numa redução de 76% de pacientes que necessitaram de cirurgia adicional. Apenas 13% dos pacientes tiveram necessidade de procedimentos secundários para simetria.
Para tanto, comparamos grupos estatisticamente equivalentes e percebemos que a taxa de complicação para o Grupo 1 (simetrização imediata) foi menor que no Grupo 2 (simetrização tardia).
Smith et al.7 mostraram que as taxas de complicações (11%) e taxas de transfusões (9%) foram baixas. A taxa de complicação para a mama contralateral foi extremamente baixa (1%), embora estudos anteriores tenham mostrado uma preocupação em realizá-las simultaneamente devido ao risco da perda de sangue causar uma taxa inaceitavelmente alta de transfusão14-18.
Também verificamos que as pacientes que apresentaram perda da reconstrução (retirada do implante por infecção) não apresentaram complicações na mama contralateral. Portanto, a simetrização nesse grupo específico de pacientes não alterou o seguimento.
Uma série de estudos menores discorrem sobre o assunto, mas não comentam sobre as indicações, a segurança ou a abordagem19-26.
Hudson & Skoll13 mostram 18 casos de simetrização contralateral simultânea em estágio único usando implante. Não houve nenhuma complicação na mama contralateral, mas sua média de acompanhamento foi de menos de um ano e, apesar de mencionar complicações cirúrgicas na mama reconstruída, eles não discutiram revisões.
Os pacientes submetidos à expansão do tecido e reconstrução com implante são ainda mais susceptíveis a necessitar um processo de simetrização. Duas séries mostram que 62%-66% das mulheres submetidas à reconstrução expansor/implante requerem simetrização contralateral, em comparação com 37%-41% das reconstruções autólogas7.
Nos grupos aqui estudados prevaleceram as reconstruções com prótese e expansores, o que facilita a simetrização com uso da mesma técnica. Em todas as simetrizações imediatas foram utilizadas próteses submusculares, à exceção das pacientes de mamoplastia.
Segundo a literatura, a mamoplastia redutora é o procedimento mais comum para simetrização em pacientes que tiveram sua reconstrução usando tecidos autólogos e simetrizações com próteses são mais comuns para reconstruções que usaram expansor ou prótese8, dado também observado nessa casuística.
Verificamos também que três pacientes foram submetidas à mastectomia parcial e reconstruídas com mamoplastia (cirurgia oncoplástica). Nessas pacientes habitualmente já fazíamos a mamoplastia contralateral para simetrizar as mamas e foram esses casos que despertaram nosso interesse em tentar desenvolver a técnica para as mastectomias totais também.
Hudson & Skoll13 mostraram que a redução mamária ou mastopexia na mama contralateral que foram realizadas no mesmo tempo da mastectomia para simetrização têm conseguindo bons resultados e a óbvia diminuição dos custos quando a cirurgia é realizada em tempo único.
Stevenson & Goldstein26 fizeram uma revisão retrospectiva de 25 pacientes que se submeteram à reconstrução com TRAM pediculados com os procedimentos de simetrização simultâneas em comparação com 14 que tiveram somente reconstrução com TRAM. Eles não encontraram diferenças no tempo cirúrgico, perda de sangue, ou tempo de internação hospitalar entre os dois grupos; e nenhum paciente necessitou de revisão do lado contralateral para a simetria. Sua média de acompanhamento foi de 16 meses.
Huang et al.27 também publicaram um relatório recente sobre 22 casos com a técnica do TRAM livre para reconstrução unilateral de mama com os procedimentos de simetrização simultâneos e observaram que a estética foi melhor quando comparados com pacientes submetidos à reconstrução semelhante sem simetrização.
Na outra única grande série, Chang et al.28 verificaram que 50% dos pacientes submetidos à reconstrução da mama requerem um procedimento de simetrização contralateral. Em sua série, 14% (154 de 1120) dos pacientes foram submetidos a um procedimento contralateral imediato para simetria e 36% (404 de 1120) dos pacientes foram submetidos a um procedimento contralateral tardio.
Alguma revisão dos procedimentos de simetria contralateral foi realizada em 21% dos pacientes, em geral. A taxa de revisão foi maior para mamoplastias de aumento e mastopexias no grupo imediato em comparação com o grupo tardio, mas não houve diferença nas taxas de revisão para a redução de mama entre os grupos. Foi relatada maior incidência de complicações no grupo de procedimento de simetrização imediata, mas o número médio de procedimentos realizados foi significativamente maior naqueles submetidos a um procedimento contralateral tardio em comparação com um procedimento contralateral imediato28.
Pacientes mais jovens, com menos de 45 anos e mais magras, com IMC menor que 22 kg por m2, alcançaram mais simetria no Grupo 1 (simetrização imediata) do que no Grupo 2 (simetrização tardia), dados estes com significância estatística. Séries clínicas mostraram que até 86% dos pacientes submetidos à reconstrução unilateral se beneficiam de uma cirurgia na mama contralateral para melhorar a simetria12,19,29-31.
Smith et al.7 mostraram que seu estudo fornece mais apoio para estes resultados, demonstrando uma redução significativa nos procedimentos secundários (24%) e as revisões de simetria (13%) em pacientes submetidos à reconstrução autóloga e procedimentos contralaterais imediatos para a simetria.
CONCLUSÃO
Conclui-se que a execução de procedimentos de simetrização no tempo de uma reconstrução da mama unilateral está associada a uma baixa taxa de complicação e de necessidade de cirurgias de revisão, mesmo que as pacientes se submetam à radioterapia pós-operatória. Além disso, possibilita atingir algum grau de simetria mais precocemente no processo de reconstrução mamária. Acreditamos, portanto, que em casos selecionados a simetrização imediata pode ser preferível ao procedimento em outra etapa cirúrgica.
COLABORAÇÕES
MCC Análise e/ou interpretação dos dados; aprovação final do manuscrito; concepção e desenho do estudo; realização das operações e/ou experimentos; redação do manuscrito ou revisão crítica de seu conteúdo.
MCAG Análise e/ou interpretação dos dados; aprovação final do manuscrito; concepção e desenho do estudo; realização das operações e/ou experimentos; redação do manuscrito ou revisão crítica de seu conteúdo.
RQL Análise e/ou interpretação dos dados; realização das operações e/ou experimentos.
CMA Análise e/ou interpretação dos dados; realização das operações e/ou experimentos.
IRJ Análise e/ou interpretação dos dados; realização das operações e/ou experimentos.
LGM Análise e/ou interpretação dos dados; realização das operações e/ou experimentos.
LMCD Análise e/ou interpretação dos dados; realização das operações e/ou experimentos.
DASS Análise e/ou interpretação dos dados; realização das operações e/ou experimentos.
FTM Análise estatística.
JCD Análise e/ou interpretação dos dados; aprovação final do manuscrito; concepção e desenho do estudo; realização das operações e/ou experimentos.
REFERÊNCIAS
1. Meyer Ganz O, Tobalem M, Perneger T, Lam T, Modarressi A, Elias B, Pittet B. Risks and benefits of using an absorbable mesh in one-stage immediate breast reconstruction: a comparative study. Plast Reconstr Surg. 2015;135(3):498e-507e. PMID: 25719714 DOI: http://dx.doi.org/10.1097/PRS.0000000000001027
2. World Health Organization. Breast cancer: prevention and control [acesso 2014 Feb 12]. Disponível em: http://www.who.int/cancer/detection/breastcancer/en/
3. Al-Ghazal SK, Fallowfield L, Blamey RW. Comparison of psychological aspects and patient satisfaction following breast conserving surgery, simple mastectomy and breast reconstruction. Eur J Cancer. 2000;36(15):1938-43. DOI: http://dx.doi.org/10.1016/S0959-8049(00)00197-0
4. Rozen WM, Ashton MW, Taylor GI. Defining the role for autologous breast reconstruction after mastectomy: social and oncologic implications. Clin Breast Cancer. 2008;8(2):134-42.
5. Wilkins EG, Cederna PS, Lowery JC, Davis JA, Kim HM, Roth RS, et al. Prospective analysis of psychosocial outcomes in breast reconstruction: one-year postoperative results from the Michigan Breast Reconstruction Outcome Study. Plast Reconstr Surg. 2000;106(5):1014-25; discussion 1026.
6. Halstead WS. The results of operations for the cure of cancer of the breast performed at the Johns Hopkins Hospital from June, 1889, to January, 1894. Ann Surg. 1894;20(5):497-555.
7. Smith ML, Clarke-Pearson EM, Vornovitsky M, Dayan JH, Samson W, Sultan MR. The efficacy of simultaneous breast reconstruction and contralateral balancing procedures in reducing the need for second stage operations. Arch Plast Surg. 2014;41(5):535-41. PMID: 25276646
8. Losken A, Carlson GW, Bostwick J 3rd, Jones GE, Culbertson JH, Schoemann M. Trends in unilateral breast reconstruction and management of the contralateral breast: the Emory experience. Plast Reconstr Surg. 2002;110(1):89-97. PMID: 12087236
9. Jahkola T, Asko-Seljavaara S, von Smitten K. Immediate breast reconstruction. Scand J Surg. 2003;92(4):249-56. PMID: 14758913
10. Cunnick GH, Mokbel K. Skin-sparing mastectomy. Am J Surg. 2004;188(1):78-84. PMID: 15219490
11. NahabedianMY. Managing the opposite breast: contralateral symmetry procedures. Cancer J. 2008;14(4):258-63.
12. Enajat M, Smit JM, Rozen WM, Hartman EH, Liss A, Kildal M, et al. Aesthetic refinements and reoperative procedures following 370 consecutive DIEP and SIEA flap breast reconstructions: important considerations for patient consent. Aesthetic Plast Surg. 2010;34(3):306-12. PMID: 20424838
13. Hudson DA, Skoll PJ. Complete one-stage, immediate breast reconstruction with prosthetic material in patients with large or ptotic breasts. Plast Reconstr Surg. 2002;110(2):487-93; discussion 494-6.
14. Tzilinis A, Lofman AM, Tzarnas CD. Transfusion requirements for TRAM flap postmastectomy breast reconstruction. Ann Plast Surg. 2003;50(6):623-7.
15. Lennox PA, Clugston PA, Beasley ME, Bostwick J 3rd. Autologous blood transfusion in TRAM breast reconstruction: is it necessary? Ann Plast Surg. 2004;53(6):532-5.
16. Cohen J. Is blood transfusion necessary in reduction mammaplasty patients? Ann Plast Surg. 1996;37(1):116-8. DOI: http://dx.doi.org/10.1097/00000637-199809000-00002
17. Clugston PA, Fitzpatrick DG, Kester DA, Foley B, Germann E. Autologous blood use in reduction mammaplasty: is it justified? Plast Reconstr Surg. 1995;95(5):824-8.
18. Buenaventura S, Severinac R, Mullis W, Beasley M, Jacobs W, Wood D. Outpatient reduction mammaplasty: a review of 338 consecutive cases. Ann Plast Surg. 1996;36(2):162-6.
19. Panettiere P, Marchetti L, Accorsi D, Del Gaudio GA. Aesthetic breast reconstruction. Aesthetic Plast Surg. 2002;26(9):429-35.
20. Tran NV, Evans GR, Kroll SS, Baldwin BJ, Miller MJ, Reece GP, et al. Postoperative adjuvant irradiation: effects on tranverse rectus abdominis muscle flap breast reconstruction. Plast Reconstr Surg. 2000;106(2):313-7.
21. Smith ML, Evans GR, Gürlek A, Bouvet M, Singletary SE, Ames FC, et al. Reduction mammaplasty: its role in breast conservation surgery for early-stage breast cancer. Ann Plast Surg. 1998;41(3):234-9. PMID: 9746077
22. Petit J, Rietjens M, Garusi C. Breast reconstructive techniques in cancer patients: which ones, when to apply, which immediate and long term risks? Crit Rev Oncol Hematol. 2001;38(3):231-9. PMID: 11369256
23. Venus MR, Prinsloo DJ. Immediate breast reconstruction with latissimus dorsi flap and implant: audit of outcomes and patient satisfaction survey. J Plast Reconstr Aesthet Surg. 2010;63(1):101-5.
24. Song HM, Styblo TM, Carlson GW, Losken A. The use of oncoplastic reduction techniques to reconstruct partial mastectomy defects in women with ductal carcinoma in situ. Breast J. 2010;16(2):141-6.
25. Losken A, Pinell XA, Eskenazi B. The benefits of partial versus total breast reconstruction for women with macromastia. Plast Reconstr Surg 2010;125(4):1051-6. PMID: 20072088
26. Stevenson TR, Goldstein JA. TRAM flap breast reconstruction and contralateral reduction or mastopexy. Plast Reconstr Surg. 1993;92(2):228-33. PMID: 8337271
27. Huang JJ, Wu CW, Leon Lam W, Lin CY, Nguyen DH, Cheng MH. Simultaneous contralateral breast reduction/mastopexy with unilateral breast reconstruction using free abdominal flaps. Ann Plast Surg. 2011;67(4):336-42.
28. Chang EI, Selber JC, Chang EI, Nosrati N, Zhang H, Robb GL, et al. Choosing the optimal timing for contralateral symmetry procedures after unilateral free flap breast reconstruction. Ann Plast Surg. 2015;74(1):12-6.
29. Nahabedian MY. Symmetrical breast reconstruction: analysis of secondary procedures after reconstruction with implants and autologous tissue. Plast Reconstr Surg. 2005;115(1):257-60. PMID: 15622260
30. Nahabedian MY. Managing the opposite breast: contralateral symmetry procedures. Cancer J. 2008;14(4):258-63.
31. Asplund O, Svane G. Adjustment of the contralateral breast following breast reconstruction. Scand J Plast Reconstr Surg. 1983;17(3):225-32. PMID: 6673089 DOI: http://dx.doi.org/10.3109/02844318309013122
1. Sociedade Brasileira de Cirurgia Plástica, São Paulo, SP, Brasil
2. Hospital Daher Lago Sul, Brasília, DF, Brasil
3. Sociedade Brasileira de Anestesiologia, Rio de Janeiro, RJ, Brasil
Instituição: Hospital Daher Lago Sul, Brasília, DF, Brasil.
Autor correspondente:
Milena Carvalho Almeida Galdino
SHIS QI15, Chácara 68, Casa A - Lago Sul
Brasília, DF, Brasil CEP 71600-810
E-mail: almeida_mila12@yahoo.com.br
Artigo submetido: 2/12/2015.
Artigo aceito: 21/2/2017.
Conflitos de interesse: não há.


 Read in Portuguese
Read in Portuguese
 Read in English
Read in English
 PDF PT
PDF PT
 Print
Print
 Send this article by email
Send this article by email
 How to Cite
How to Cite
 Mendeley
Mendeley
 Pocket
Pocket
 Twitter
Twitter