

Original Article - Year 2016 - Volume 31 -
Cicatrização por segunda intenção no tratamento de carcinoma basocelular nasal
Second intention healing in the treatment of nasal basal cell carcinoma
RESUMO
INTRODUÇÃO: A busca por melhores alternativas para o tratamento do carcinoma basocelular (CBC) nasal é referida por diversos autores há anos. Os enxertos e os retalhos cutâneos apresentam problemas, como o risco de não integração ou de necroses; e ainda determinam a formação de cicatrizes que, muitas vezes, são extensas ou inestéticas. Além disso, eles demandam um tempo operatório maior, sendo realizados em centro cirúrgico. A exérese simples do CBC nasal, seguida da cicatrização por segunda intenção e de cuidados cosmiátricos simples no pós-operatório, ressurge como alternativa válida para o tratamento destes tumores.
MÉTODOS: Os autores vêm apresentar sua experiência com a técnica, discutindo as vantagens do método. No período de 4 anos, todos os pacientes submetidos à técnica foram acompanhados prospectivamente.
RESULTADOS: Dos 23 pacientes operados, 12 foram acompanhados por 2 anos e incluídos na avaliação. O procedimento cirúrgico teve duração média de 21 minutos (+6) e foi realizado sem dificuldades. A evolução pós-operatória se deu sem intercorrências ou recidivas tumorais.
CONCLUSÃO: A técnica empregada coloca-se como uma alternativa simples, segura e com excelentes resultados para o tratamento dos CBC nasais.
Palavras-chave: Carcinoma basocelular; Intenção; Cicatrização; Nariz; Neoplasias cutâneas.
ABSTRACT
INTRODUCTION: The search for better alternatives for the treatment of nasal basal cell carcinoma (BCC) has been reported by several authors. The complications associated with grafts and skin flaps include the risk of non-integration or necrosis, and the formation of scars that are often large or unaesthetic. In addition, these procedures require longer operative times, which implies the need for a surgical center. The simple removal of nasal BCC, followed by second intention healing and simple postoperative cosmetic care, has reemerged as a valid alternative for the treatment of these tumors.
METHODS: In this study, the authors describe their experience with the technique, and report the advantages of the method. All patients submitted to this procedure were followed-up prospectively for a period of 4 years.
RESULTS: Of 23 patients, 12 were monitored for 2 years and were included in the study. The surgical procedure was performed without difficulty in an average of 21 minutes (+6). Postoperative evolution was uncomplicated and without tumor recurrence.
CONCLUSION: This technique is a simple and safe alternative, providing excellent results for the treatment of nasal BCC.
Keywords: Basal cell carcinoma; Intention; Healing; Nose; Skin neoplasms.
O carcinoma basocelular (CBC) é o tumor de pele com a maior incidência em indivíduos caucasianos, responsável por cerca de 70% dos casos1. A exposição crônica aos raios ultravioleta (UV) e os aspectos genéticos estão entre os fatores de risco mais citados na literatura2. Apesar de ser raramente metastático, o CBC é preocupante, pois se caracteriza pela agressividade local, exigindo tratamentos muitas vezes mutilantes e desafiadores3. Quando localizado no nariz, especialmente na ponta e nas asas narinárias, as consequências funcionais e estéticas dos tratamentos instituídos costumam ser ainda piores4.
A escolha da terapia de eleição para o CBC nasal depende de diferentes aspectos e permanece repleta de alternativas e questionamentos4. Dentre as inúmeras possibilidades, a exérese simples, seguida da confecção e do avanço de retalhos cutâneos locais, permanece sendo a opção mais realizada pelos cirurgiões plásticos4. Dependendo das características do caso, enxertos de pele também são muito utilizados. Alternativas menos invasivas como o laser, a criocirurgia, a curetagem seguida da eletrocirurgia, a fototerapia e a abrasão química também são muito utilizadas com sucesso na prática diária5.
Há mais de 10 anos, para o tratamento de CBCs nasais de até 1,5 cm de diâmetro, os autores vêm preconizando um método alternativo: a exérese simples da lesão, associada à eletrocoagulação e a sua cicatrização por segunda intenção. Técnica muito utilizada no passado, ela ressurge como uma opção terapêutica interessante e repleta de qualidades6.
Este método oferece vantagens importantes quando comparado às demais opções cirúrgicas disponíveis atualmente: grande facilidade, segurança e rapidez na execução; baixo custo operacional e; baixos índices de complicações. A técnica minimiza ainda a extensão das cicatrizes decorrentes da rotação dos retalhos e enxertos cutâneos, o que a destaca ainda mais dentre as opções mais utilizadas6.
A associação de um tratamento cosmiátrico simples no pós-operatório possibilita a obtenção de resultados cicatriciais superiores, tanto no aspecto funcional quanto no estético7. O tratamento da cicatriz circular residual devolve às unidades estéticas nasais operadas características próximas às pré-lesionais, minimizando as possíveis sequelas decorrentes do tratamento e aumentando a satisfação dos pacientes7.
OBJETIVO
O objetivo deste estudo é apresentar os resultados do tratamento de CBC nasal, por meio da exérese simples da lesão, associada à eletrocoagulação, à cicatrização por segunda intenção e ao tratamento cosmiátrico pós-operatório, discutindo as alternativas técnicas e as vantagens do procedimento.
MÉTODOS
Foram avaliados prospectivamente todos os pacientes submetidos ao tratamento proposto na clínica privada do autor do estudo, no período de janeiro de 2008 a janeiro de 2012.
Todos os pacientes com suspeita clínica de CBC em ponta ou asa nasal, com dimensões de até 1,5 cm de diâmetro, foram submetidos à biópsia incisional. A partir da confirmação anatomopatológica do diagnóstico de CBC do tipo histológico nodular ou superficial, a técnica descrita foi oferecida aos pacientes. Aqueles que optaram pela técnica foram incluídos no estudo. Aqueles que não optaram, foram excluídos e submetidos ao tratamento com rotineiro com retalho cutâneo local.
A técnica cirúrgica da exérese simples da lesão, associada à eletrocoagulação, à cicatrização por segunda intenção e ao tratamento cosmiátrico pós-operatório foi realizada em consultório médico sistematicamente da seguinte maneira (Figuras 1 a 3): o paciente foi posicionado em decúbito dorsal e a antissepsia foi realizada com solução degermante, seguida da colocação de campos estéreis.

Figura 1. Aspectos do trans-operatório. A: posicionamento com anti-sepsia. B: anestesia local. C: demarcação da área de exérese. D: ressecção da tumoração com lâmina fria. E: eletrocoagulação da superfície tratada. F: curativo tratado conforme descrição.

Figura 2. Aspectos do trans-operatório. A: posicionamento com anti-sepsia. B: demarcação da área de exérese. C: anestesia local. D: ressecção da tumoração com lâmina fria. E: eletrocoagulação da superfície tratada. F: tratamento da lesão com pomada de colagenase conforme descrição.

Figura 3. Aspectos do trans-operatório. A: posicionamento com anti-sepsia. B: anestesia local. C: ressecção de tumoração com lâmina fria. D: eletrocoagulação da superfície tratada. E: superfície tratada após eletrocoagulação. F: curativo tratado conforme descrição.
A anestesia local foi realizada na região acometida com infiltração de cerca de 3-6 ml de uma solução contendo lidocaína a 2%, com adrenalina 1:200.000. A ressecção da tumoração foi feita com lâmina fria (bisturi número 15), retirando-se o tecido comprometido, incluindo a derme profunda, respeitando as margens adequadas. Quando toda a superfície foi tratada, iniciouse a eletrocoagulação vigorosa, com eletrocautério tradicional, de toda a área cruenta.
Ao final do procedimento, a ferida foi coberta com pomada de colagenase e o paciente foi liberado imediatamente. O material ressecado foi encaminhado para exame anatomopatológico para a confirmação da inexistência de margens comprometidas.
Após o procedimento, todo o paciente foi orientado a aplicar a pomada de colagenase na área tratada, quatro vezes ao dia, nos primeiros 30 dias. No trigésimo dia, iniciou-se a aplicação de loção umectante reepitelizadora, composta por ácidos graxos essenciais, triglicerídeos de cadeia média, vitamina A e vitamina E, associada ao uso frequente de loção de proteção solar, fator 100.
No sexagésimo dia de pós-operatório, iniciou-se a aplicação de um gel a base de silicone, seis vezes ao dia, associado à cobertura da lesão, com placa de silicone gel, durante à noite. Esta conduta foi mantida até o sexto mês de pós-operatório. Após esse período, os pacientes foram orientados a utilizarem apenas a loção de proteção solar, por mais seis meses (Figura 4 e 5).

Figura 4. Pós-operatório. A: 15 dias de pós-operatório. B: 30 dias de pós-operatório. C: 60 dias de pós-operatório. D: 180 dias de pós-operatório. E e F: 360 dias de pós-operatório posição fronto-lateral.

Figura 5. A: aspecto do pré-operatório (após a biópsia). B: aspecto do pré-operatório (com marcação das margens a serem ressecadas). C: 60 dias de pós-operatório. D: 180 dias de pós-operatório.
Após a cirurgia, os pacientes foram acompanhados semanalmente no primeiro mês e bimestralmente até o oitavo mês. No 24º mês de pós-operatório, foi realizado contato telefônico com todos os pacientes e agendada uma reavaliação. Os pacientes que não foram localizados e os que não retornaram à consulta foram excluídos do estudo.
RESULTADOS
No período estudado, 23 pacientes foram submetidos à técnica proposta. Onze foram excluídos por não retornarem às consultas de pós-operatório de acompanhamento tardio. As características dos 12 pacientes incluídos na análise são apresentadas na Tabela 1.

O procedimento cirúrgico teve duração média de 21 minutos. Não foi encontrada dificuldade na realização da técnica, não havendo sangramentos importantes ou outras complicações. Todos os pacientes receberam alta imediatamente após o procedimento e a evolução pós-operatória foi sem intercorrências ou recidivas tumorais. Nas Figuras 6 a 10 são apresentados alguns dos pacientes operados.

Figura 6. A: foto do pré-operatório do paciente I. B: foto do pós-operatório do paciente I.
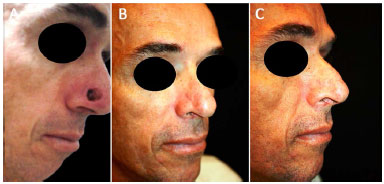
Figura 7. A: foto do pós-operatório imediato do paciente G. B: foto do pós-operatório do paciente G em posição fronto-lateral. C: foto do pós-operatório do paciente G em posição lateral.

Figura 8. A: foto do pós-operatório da paciente H em posição lateral. B: foto do pós-operatório de paciente H em posição fronto-lateral.

Figura 9. A: foto do pós-operatório da paciente B em posição fronto-lateral. B: foto de pós-operatório de paciente B em posição frontal.

Figura 10. A: foto do pós-operatório da paciente J em posição fronto-lateral. B: foto de pós-operatório de paciente J em posição frontal.
DISCUSSÃO
Os retalhos cutâneos usualmente são a opção para a cobertura dos defeitos resultantes do tratamento dos tumores cutâneos nasais, especialmente no caso dos CBC7. Apesar de ser o mais utilizado atualmente, o avançamento de um retalho cutâneo não é um procedimento simples. Ele exige - de forma geral - uma estrutura hospitalar de nível secundário e apresenta riscos, intercorrências e complicações inerentes a um ato cirúrgico mais elaborado8. Além disso, os resultados mais agradáveis, em relação ao posicionamento e à qualidade final da cicatriz, nem sempre são obtidos em todos os pacientes9. Infecções, necroses, deiscências, queloides e cicatrizes hipertróficas não são eventos incomuns, contribuindo para a obtenção de um resultado pós-operatório muitas vezes menor8.
A recorrente frustração dos pacientes a partir da obtenção de um resultado funcional ou esteticamente insatisfatório com os retalhos cutâneos nasais e a necessidade da simplificação do tratamento destes tumores - realizando-os de forma mais rápida, barata e acessível - motivaram a busca de alternativas10.
Ainda subestimada por diversos colegas, a técnica da exérese circular simples de tumorações nasais associada à eletrocoagulação, à cicatrização por segunda intenção e ao tratamento cosmiátrico no pós-operatório oferece excelentes resultados e vantagens importantes, quando comparada às demais opções oferecidas na literatura. Os resultados aqui apresentados demonstraram que uma técnica consagrada e simples pode oferecer resultados agradáveis e superiores, a partir da associação de terapêuticas cosmiátricas básicas, de baixo custo e de fácil execução pelo cirurgião plástico no pósoperatório.
A exérese circular do CBC nasal é facilmente realizada com lâmina fria, sendo o tumor excisado em bloco, com uma margem variável de tecido normal circundante. Para a técnica proposta, resultados bem-sucedidos dependem de uma seleção cuidadosa de lesões nasais: idealmente, CBCs de até 1,5 cm de diâmetro, do subtipo histológico nodular ou superficial, menos agressivos e recidivantes11-13.
A imediata eletrocoagulação das áreas cruentas permite a regularização das superfícies tratadas, controlando a hemorragia e destruindo improváveis células tumorais residuais, o que acaba por garantir baixos índices de recidiva14-16.
O tempo cirúrgico foi baixo, quando comparado ao normalmente utilizado para a confecção dos retalhos cutâneos10. A facilidade da realização do procedimento em consultório médico, evitando o deslocamento para ambiente hospitalar, também é das uma vantagem da técnica10.
Complicações comumente verificadas quando são utilizados os retalhos e enxertos cutâneos para cobertura dos defeitos determinados pela exérese do CBC não foram identificadas, reforçando as qualidades da técnica10. As deformidades em alçapão, as deiscências e as necroses não fizeram parte dos resultados do estudo, sendo a cicatrização de excelente qualidade a regra, mesmo em pacientes tabagistas e diabéticos17,18.
O mecanismo básico da cicatrização por segunda intenção é muito semelhante ao processo de cicatrização por primeira intenção, apresentando como pilares a resposta inflamatória, a angiogênese e a formação de tecido de granulação19. A cicatrização por segunda intenção sem dúvida é mais lenta, mas, a partir da ação dos miofibroblastos depositados na ferida, a contração da cicatriz em direção ao seu centro se dá tranquilamente, reduzindo suas dimensões e aproximando as bordas da lesão em cerca de 20 a 30 dias. Do ponto de vista estético e funcional, Zitelli10 afirmou que os locais mais favoráveis para a aplicação desta técnica seriam as proeminências arredondadas do nariz - como as utilizadas no presente estudo.
A terapia tópica com colagenase, utilizada no pós-operatório inicial, garantiu a limpeza das áreas tratadas, dissolvendo enzimaticamente a necrose e as crostas20. Além disso, promoveu a formação de tecido de granulação de boa qualidade e proporcionou reepitelização rápida e regular da ferida, garantindo uma cicatriz de excelente qualidade final.
A terapia com a loção reepitelizadora, utilizada em seguida, facilitou o processo de replicação celular e diferenciação epidérmica, minimizando as reações inflamatórias e leucocitárias mais tardias, favorecendo a granulação e reepitelização rápida e completa da ferida21.
A associação com o protetor solar impediu a indesejada hiperpigmentação descrita com frequência em técnicas semelhantes. A exposição solar pode precipitar a hiperpigmentação da lesão, pelo seu intenso efeito pró-inflamatório, prejudicando em grande monta o resultado final22.
A utilização da pomada de silicone líquido determinou uma melhora da sintomatologia local, reduzindo o prurido e sensibilidade referidos por muitos autores no pós-operatório inicial23. Após alguns meses de tratamento, a pomada de silicone líquido contribuiu ainda para a redução do eritema local e para a recuperação da flexibilidade da pele23.
A cobertura noturna da lesão com a placa de silicone gel promoveu um aumento da temperatura local e impulsionou a ação da colagenase endógena, permitindo a regularização final da cicatriz, impedindo seu endurecimento e reduzindo seu grau de retração24.
Os resultados obtidos nos pacientes tratados mantiveram-se estáveis com um acompanhamento superior a 2 anos, sendo que recidivas tumorais não foram identificadas, o que demonstrou a segurança e a efetividade da técnica.
CONCLUSÃO
Nos casos tratados, a remoção simples das áreas tumorais acometidas, associada aos cuidados descritos no pós-operatório, permitiu a obtenção de um resultado estético favorável, com ausência de complicações e cicatrizes patológicas ou inestéticas. O tratamento combinado, aqui descrito, configura-se como uma alternativa para o tratamento de lesões nasais devido a sua simplicidade técnica e seus bons resultados a longo prazo.
COLABORAÇÕES
DN Análise e/ou interpretação dos dados; concepção e desenho do estudo; realização das operações e/ou experimentos.
MR Aprovação final do manuscrito; concepção e desenho do estudo.
FPT Análise e/ou interpretação dos dados; concepção e desenho do estudo; realização das operações e/ou experimentos.
KBJ Análise estatística e aprovação final do manuscrito.
DBL Análise estatística e aprovação final do manuscrito.
REFERÊNCIAS
1. Telfer NR, Colver GB, Bowers PW. Guidelines for the management of basal cell carcinoma. British Association of Dermatologists. Br J Dermatol. 1999;141(3):415-23. PMID: 10583044 DOI: http://dx.doi.org/10.1046/j.1365-2133.1999.03033.x
2. Azulay RD, Azulay DR. Dermatologia. 2a ed. Rio de Janeiro: Guanabara Koogan; 1999. p.333-6.
3. MacKie RM. Long-term health risk to the skin of ultraviolet radiation. Prog Biophys Mol Biol. 2006;92(1):92-6. PMID: 16616325 DOI: http://dx.doi.org/10.1016/j.pbiomolbio.2006.02.008
4. Snow SN. Rotation flaps to reconstruct nasal tip defects following Mohs surgery. Dermatol Surg. 1997;23(10):916-9. DOI: http://dx.doi.org/10.1111/j.1524-4725.1997.tb00748.x
5. Festa-Neto C. Tumores cutâneos malignos. In: Cucé LC, Festa-Neto C. Manual de Dermatologia. São Paulo: Atheneu; 2001. p.441-57.
6. Walker P, Hill D. Surgical treatment of basal cell carcinomas using standard postoperative histological assessment. Australas J Dermatol. 2006;47(1):1-12. PMID: 16405477 DOI: http://dx.doi.org/10.1111/j.1440-0960.2006.00216.x
7. Parrett BM, Pribaz JJ. An algorithm for treatment of nasal defects. Clin Plast Surg. 2009;36(3):407-20. PMID: 19505611 DOI: http://dx.doi.org/10.1016/j.cps.2009.02.004
8. Zeikus PS, Maloney ME, Jellinek NJ. Advancement flap for the reconstruction of nasal ala and lateral nasal tip defects. J Am Acad Dermatol. 2006;55(6):1032-5. PMID: 17110218 DOI: http://dx.doi.org/10.1016/j.jaad.2006.08.049
9. Cordoro KM, Russell MA. Minimally invasive options for cutaneous defects: secondary intention healing, partial closure, and skin grafts. Facial Plast Surg Clin North Am. 2005;13(2):215-30. DOI: http://dx.doi.org/10.1016/j.fsc.2004.11.008
10. Zitelli JA. Wound healing by secondary intention. A cosmetic appraisal. J Am Acad Dermatol. 1983;9(3):407-15. DOI: http://dx.doi.org/10.1016/S0190-9622(83)70150-7
11. Cataldo PA, Stoddard PB, Reed WP. Use of frozen section analysis in the treatment of basal cell carcinoma. Am J Surg. 1990;159(6):561-3. PMID: 2349981 DOI: http://dx.doi.org/10.1016/S0002-9610(06)80066-8
12. Motley RJ, Gould DJ, Douglas WS, Simpson NB. Treatment of basal cell carcinoma by dermatologists in the United Kingdom. British Association of Dermatologists Audit Subcommittee and the British Society for Dermatological Surgery. Br J Dermatol. 1995;132(3):437-40. PMID: 7718462 DOI: http://dx.doi.org/10.1111/j.1365-2133.1995.tb08679.x
13. Kopf AW, Bart RS, Schrager D, Lazar M, Popkin GL. Curettageelectrodesiccation treatment of basal cell carcinomas. Arch Dermatol. 1977;113(4):439-43. PMID: 848972 DOI: http://dx.doi.org/10.1001/archderm.1977.01640040047006
14. Marchac D, Papadopoulos O, Duport G. Curative and aesthetic results of surgical treatment of 138 basal-cell carcinomas. J Dermatol Surg Oncol. 1982;8(5):379-87. DOI: http://dx.doi.org/10.1111/j.1524-4725.1982.tb00302.x
15. Rowe DE, Carroll RJ, Day CL Jr. Long-term recurrence rates in previously untreated (primary) basal cell carcinoma: implications for patient follow-up. J Dermatol Surg Oncol. 1989;15(3):315-28. DOI: http://dx.doi.org/10.1111/j.1524-4725.1989.tb03166.x
16. Kopf AW, Bart RS, Schrager D, Lazar M, Popkin GL. Curettage-electrodesiccation treatment of basal cell carcinomas. Arch Dermatol. 1977;113(4):439-43. PMID: 848972 DOI: http://dx.doi.org/10.1001/archderm.1977.01640040047006
17. Romaní J, Yébenes M. Repair of surgical defects of the nasal pyramid. Actas Dermosifiliogr. 2007;98(5):302-11. DOI: http://dx.doi.org/10.1016/S1578-2190(07)70453-5
18. Rohrich RJ, Griffin JR, Ansari M, Beran SJ, Potter JK. Nasal reconstruction--beyond aesthetic subunits: a 15-year review of 1334 cases. Plast Reconstr Surg. 2004;114(6):1405-16. DOI: http://dx.doi.org/10.1097/01.PRS.0000138596.57393.05
19. Knighton DR, Silver IA, Hunt TK Regulation of wound-healing angiogenesis-effect of oxygen gradients and inspired oxygen concentration. Surgery. 1981;90(2):262-70.
20. van der Eerden PA, Verdam FJ, Dennis SC, Vuyk H. Free cartilage grafts and healing by secondary intention: a viable reconstructive combination after excision of nonmelanoma skin cancer in the nasal alar region. Arch Facial Plast Surg. 2009;11(1):18-23. DOI: http://dx.doi.org/10.1001/archfacial.2008.501
21. Jung W, Winter H. Considerations for the use of clostridial collagenase in clinical practice. Clin Drug Invest. 1998;15(3):245-52. DOI: http://dx.doi.org/10.2165/00044011-199815030-00009
22. Ferreira AM, Souza BMV, Rigotti MA, Loureiro MRD. Utilização dos ácidos graxos no tratamento de feridas: uma revisão integrativa da literatura nacional. Rev Esc Enferm. USP. 2012;46(3):752-60.
23. Juchem PP, Hochberg J, Winogron A, Ardenghy M, English R. Riscos à Saúde da Radiação Ultravioleta. Rev Bras Cir Plást. 1998;13(2):31-60.
24. Radwanski HN, Correa WEM, Refosco TJ, Farrapeira Júnior A, Pitanguy I. Silicone gel em cicatrizes de cirurgia plástica: estudo clínico prospectivo. Rev Bras Cir Plást. 2010;25(3):428-33. DOI: http://dx.doi.org/10.1590/S1983-51752010000300005
Universidade Federal de Mato Grosso do Sul, Campo Grande, MS, Brasil
Instituição: Clinica Particular, Campo Grande, MS, Brasil.
Autor correspondente:
Daniel Nunes
Rua da Paz, 129 - Jardim dos Estados
Campo Grande, SP, Brasil CEP 79002-190
E-mail: dermatoplastica@gmail.com
Artigo submetido: 10/5/2015.
Artigo aceito: 20/11/2015.
Conflitos de interesse: não há.


 Read in Portuguese
Read in Portuguese
 Read in English
Read in English
 PDF PT
PDF PT
 Print
Print
 Send this article by email
Send this article by email
 How to Cite
How to Cite
 Mendeley
Mendeley
 Pocket
Pocket
 Twitter
Twitter