

Original Article - Year 2016 - Volume 31 -
Retalho fasciocutâneo torácico lateral para reconstrução de defeitos axilares após ressecção de hidradenite supurativa: série de 10 casos
Lateral thoracic fasciocutaneous flap for reconstruction of axillary defects after resection of hidradenitis suppurativa: a series of 10 cases
RESUMO
INTRODUÇÃO: A hidradenite supurativa (HS) é uma inflamação folicular crônica que apresenta quadro clínico variado, desde pequenos nódulos isolados até diversas lesões abscedadas, com formação de fístulas e cicatrizes. A região axilar é uma das áreas mais frequentemente acometidas. O objetivo é analisar uma série de casos acometidos por HS na região axilar, submetidos à exérese cirúrgica ampliada e reconstrução com retalho fasciocutâneo torácico lateral.
MÉTODOS: Análise retrospectiva dos prontuários dos pacientes submetidos a tratamento no período entre 2010 e 2012.
RESULTADOS: Dez pacientes foram operados, sendo que em dois havia acometimento bilateral, totalizando 12 procedimentos. Foi observado um tempo médio de evolução antes da indicação cirúrgica de 38 meses. O defeito médio observado após a ressecção foi de 10 x 9 cm. O tamanho médio dos retalhos foi de 15 x 10 cm. Em relação às complicações precoces, foram observados dois casos de deiscência (região axilar) e um caso de epiteliólise parcial (segmento distal do retalho).
CONCLUSÃO: Observamos que a dissecção deste retalho não é tecnicamente difícil e que não apresenta sequelas funcionais ou estéticas significativas na área doadora, sendo uma opção confiável e versátil para reconstrução de defeitos axilares de maior porte.
Palavras-chave: Axila; Pele/lesões; Fístula cutânea; Retalhos cirúrgicos/cirurgia; Técnicas de fechamento de feridas; Hidradenite supurativa.
ABSTRACT
INTRODUCTION: Hidradenitis suppurativa (HS) is a chronic follicular inflammation that presents varied clinical features, from isolated small nodules to several abscessed lesions, with formation of fistulas and scars. The axillary region is one of the most frequently affected areas. The objective is to evaluate a series of patients with HS in the axillary region who underwent extensive surgical excision and reconstruction with a lateral thoracic fasciocutaneous flap.
METHODS: A retrospective analysis of the medical records of patients who underwent treatment between 2010 and 2012 was conducted.
RESULTS: Ten patients were operated, of whom two had bilateral involvement, totaling 12 procedures. The mean progression time before the surgical indication was 38 months. The mean defect size after the resection was 10 x 9 cm. The mean size of the flaps was 15 x 10 cm. With regard to early complications, two cases of dehiscence (axillary region) and one case of partial epitheliolysis (distal segment of the flap) were observed.
CONCLUSION: We observed that dissection of lateral thoracic fasciocutaneous flaps is not technically difficult and does not present significant functional or aesthetic sequelae in the donor area, making it a reliable and versatile option for reconstruction of larger axillary defects.
Keywords: Axilla; Skin/injuries; Cutaneous fistula; Surgical flaps/surgery; Wound closure techniques; Hidradenitis suppurativa.
A hidradenite supurativa (HS) é uma inflamação folicular crônica que pode acometer a região axilar, submamária, região inguino-crural e perineal, entre outras. Apresenta quadro clínico variado, desde pequenos nódulos isolados até diversas lesões abscedadas, com grande processo inflamatório, formação de fístulas e cicatrizes. Acomete mais frequentemente o sexo feminino, numa razão 3:1, com maior incidência no período da segunda a quarta década de vida1-6.
A etiologia não é totalmente conhecida, sendo o mecanismo mais aceito a oclusão da parte terminal do infundíbulo folicular devido à dificuldade de drenagem1,4,7. Como consequência, ocorre a dilatação do ducto do folículo até sua ruptura, com a liberação de fragmentos do epitélio folicular e de células da região do bulbo, gerando processo inflamatório. Geralmente, as culturas são negativas, podendo não apresentar resposta à antibioticoterapia. Podem ocorrer infecções bacterianas secundárias8-10.
O quadro clínico inicia-se normalmente na puberdade, podendo ser insidioso, com nódulos inflamatórios e solitários, ou mais agressivo, com diversos abscessos e fístulas. As lesões podem inicialmente ser diagnosticadas como furúnculos, porém não apresentam necrose central, são mais profundas e podem não apresentar drenagem purulenta11,12.
As lesões podem ser dolorosas e permanecer sem drenagem por longos períodos. A regressão completa pode ocorrer, mas as sequelas são frequentes, com grandes áreas de fibrose, retração e até mesmo linfedema11,13,14.
De acordo com a classificação de Hurley, a HS pode ser dividida em: Fase I, com abscesso único ou múltiplos, sem fístula ou fibrose cicatricial, sendo possível o tratamento clínico; Fase II, com abscessos/fístulas recorrentes e cicatrizes, sendo lesões de tratamento clínico ou excisional; Fase III, com múltiplos abscessos interligados, fístulas e fibrose, sendo recomendada a realização de excisões ampliadas das áreas acometidas2,4,10,11,15.
O diagnóstico da HS é clínico, não havendo necessidade de exames complementares, porém, não existem critérios pré-estabelecidos. Os principais diagnósticos diferenciais são: doença de Crohn, donovanose, acne (nódulo-cística) e outras foliculites crônicas1,3,7,10.
OBJETIVO
O objetivo deste artigo é analisar uma série de casos acometidos por HS na região axilar, submetidos à exérese cirúrgica ampliada e reconstrução com retalho fasciocutâneo torácico lateral, quanto às indicações, técnica cirúrgica, resultados e complicações.
MÉTODOS
Foi realizada análise retrospectiva dos prontuários e registros fotográficos dos pacientes submetidos a tratamento cirúrgico de HS em região axilar e reparação com retalho fasciocutâneo torácico lateral, no período entre 2010 e 2012, no hospital central da Irmandade da Santa Casa de Misericórdia de São Paulo, São Paulo, SP.
Foram analisados o tempo médio de evolução da doença (antes da indicação cirúrgica), dimensões do defeito após ressecção, dimensões do retalho, tempo de internação e complicações (precoces e tardias).
Foram consideradas como precoces as complicações ocorridas até 30 dias da operação e como tardias aquelas que ocorreram após este tempo.
Em casos com acometimento bilateral, os procedimentos foram realizados separadamente, tendo um intervalo mínimo de 30 dias.
Técnica cirúrgica
Paciente posicionado em decúbito dorsal, com abdução do membro superior a 900, sob anestesia geral. Realizada ressecção ampliada do tecido fibrótico-cicatricial e áreas de fístulas, com margem média de 1 cm, incluindo toda a espessura do tecido subcutâneo, em bloco (Figura 1).
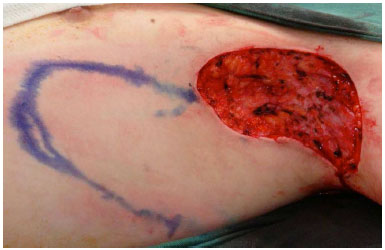
Figura 1. Área cruenta após ressecção de hidroadenite axilar esquerda e retalho fasciocutâneo torácico lateral demarcado.
Após ressecção, a área cruenta foi medida, para facilitar a demarcação do retalho. Utilizou-se o retalho fasciocutâneo de transposição da região torácica lateral, até região submamária quando necessário (Figura 2). A área doadora foi submetida a fechamento por planos. A drenagem aspirativa foi utilizada rotineiramente (Figura 3).
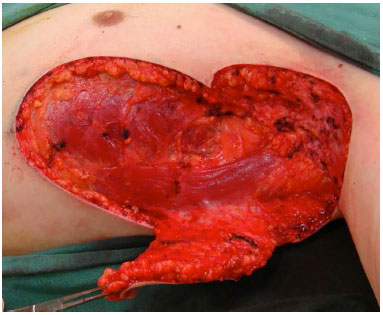
Figura 2. Retalho dissecado.
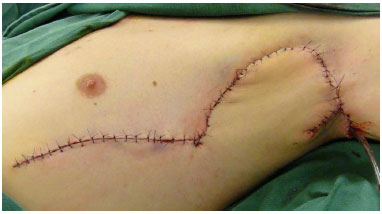
Figura 3. Pós-operatório imediato.
RESULTADOS
Foram avaliados dez pacientes, sendo que em dois havia acometimento bilateral, totalizando 12 procedimentos.
Foi observado um tempo médio de evolução antes da indicação cirúrgica de 38 meses. Todos os pacientes já haviam realizado diversos tipos de tratamento clínico (tópico e sistêmico), bem como cirurgias de menor porte (ressecções parciais/sequenciais), sem resolução da doença (Tabela 1).
O defeito médio observado após a ressecção foi de 10 x 9 cm, incluindo a pele e subcutâneo em espessura total. O tamanho médio dos retalhos fasciocutâneos foi de 15 x 10 cm. O fechamento primário da área doadora foi possível em todos os casos (Figuras 4 a 7) (Tabela 1).
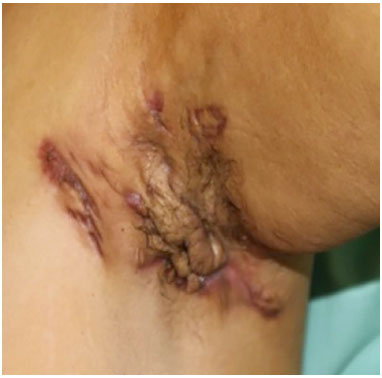
Figura 4. Hidroadenite axilar esquerda - áreas de fibrose e retração cicatricial.
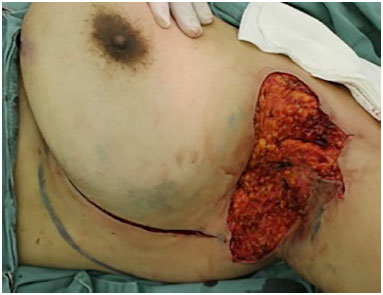
Figura 5. Área cruenta após ressecção de hidroadenite axilar esquerda e retalho fasciocutâneo torácico lateral demarcado.
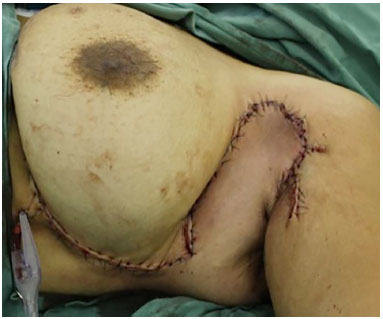
Figura 6. Pós-operatório imediato.
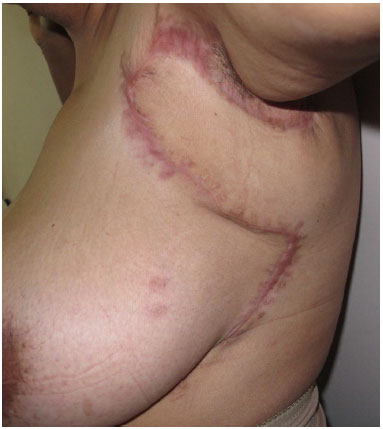
Figura 7. Pós-operatório 12 meses.
O tempo médio de ressecção da HS foi de 45 minutos e de realização do retalho descrito de 80 minutos. Não houve intercorrências intraoperatórias e o tempo médio de internação observado foi de 4,3 dias.
Em relação às complicações precoces, foram observados dois casos de deiscência (região axilar), sendo que um caso foi resolvido com desbridamento e ressutura e o outro com curativos e cicatrização secundária. Também foi observado um caso de epiteliólise parcial (segmento distal do retalho), com cerca de 2 cm, de resolução espontânea. Não houve complicações relacionadas à área doadora.
Quanto às complicações tardias, observamos um caso de recidiva ou doença residual, que foi tratado com nova ressecção e avanço do retalho previamente utilizado e um caso de limitação na abdução do membro superior (devido à contratura cicatricial), tratado com zetaplastias e fisioterapia.
DISCUSSÃO
A HS está entre as doenças dermatológicas que mais afetam a qualidade de vida. Entre os fatores etiológicos estão: obesidade, dieta rica em açúcar e leite, tabagismo, uso de drogas ilícitas e predisposição genética12,13.
Há uma grande variedade de tratamentos descritos, que podem ser divididos em clínicos e cirúrgicos1,2,4,14-17. Independentemente da fase da doença e do tratamento escolhido, o paciente deve receber orientações gerais, que incluem: evitar danos à pele das regiões acometidas (não esfregar ou utilizar roupas apertadas, por exemplo); higiene local com produtos neutros; interrupção do tabagismo e perda de peso10-12. Também é importante providenciar acompanhamento psicológico, por se tratar de uma doença crônica13-15.
Lesões em fase I de Hurley podem ser tratadas com antibioticoterapia tópica associada ou não à anti-inflamatórios via oral e infiltrações de corticoide. Antibióticos sistêmicos também podem ser empregados2,3,4,8.
Casos em fase II de Hurley podem ser tratados com antibioticoterapia sistêmica. Outra opção é a terapia hormonal, com medicações antiandrogênicas. Também devem-se considerar os procedimentos cirúrgicos de ressecções parciais e sequenciais2,3,4,8.
No estágio mais avançado, fase III de Hurley, podem ser utilizados os imunomoduladores, como o infliximab, que têm apresentado resultados favoráveis, ou pulso de corticoides. Nesta fase está indicada a exérese cirúrgica ampliada. A morbidade associada às formas avançadas é significativa2-4,8,16-19.
Na região axilar existem diversas possibilidades para a reparação após a ressecção ampliada de áreas acometidas por HS. As opções incluem: cicatrização por segunda intenção (embora geralmente curse a longo prazo com dificuldades de cicatrização e contraturas), fechamento com sutura primária, enxertia de pele parcial e a utilização de retalhos locais (cutâneos, fasciocutâneos e musculocutâneos) ou locorregionais (fasciocutâneos e musculocutâneos)16-19.
Em relação à extensão do tratamento local para os casos de HS, Watson20 apresentou revisão de 72 casos e mostrou uma menor taxa de reoperação (13%) após excisão local ampliada e uso de enxerto de pele parcial. Paletta19 também demonstrou uma menor taxa de reoperação (19%) utilizando a reconstrução com retalhos locais. Rompel e Petres21 avaliaram 106 pacientes e descreveram que a recorrência da doença está relacionada às formas mais avançadas, demonstrando que a exérese precoce e radical deve ser o tratamento de escolha.
As técnicas de reconstrução axilar com retalhos incluem os retalhos fasciocutâneos escapular e paraescapular, com pedículos baseados nos ramos da artéria circunflexa da escápula22. Pode-se fazer uso de retalhos baseados em perfurantes da artéria torácica lateral, com avanço local em dupla oposição23 ou em avanço V-Y24. Os retalhos baseados em perfurantes da artéria toracodorsal, descritos por Cabanie et al., também podem ser utilizados25,26.
Os retalhos cutâneos e fasciocutâneos romboides podem ser utilizados com segurança, embora as suas perfurantes não sejam especificamente identificadas durante o procedimento27.
CONCLUSÃO
O retalho fasciocutâneo torácico lateral é uma opção confiável e versátil para reconstrução de defeitos axilares de maior porte, como nos casos apresentados após a exérese cirúrgica de HS. Observamos que a dissecção deste retalho não é tecnicamente difícil e que não apresenta sequelas funcionais ou estéticas significativas na área doadora.
COLABORAÇÕES
DFM Concepção e desenho do estudo; análise e/ou interpretação dos dados; análise estatística; realização das operações; redação do manuscrito e revisão crítica de seu conteúdo; aprovação final do manuscrito.
AHJ Concepção e desenho do estudo; realização das operações; redação do manuscrito e revisão crítica de seu conteúdo; aprovação final do manuscrito.
REFERÊNCIAS
1. Revuz J. Hidradenitis suppurativa. J Eur Acad Dermatol Venereol. 2009;23(9):985-98. DOI: http://dx.doi.org/10.1111/j.1468-3083.2009.03356.x
2. Wiseman MC. Hidradenitis suppurativa: a review. Dermatol Ther. 2004;17(1):50-4. DOI: http://dx.doi.org/10.1111/j.1396-0296.2004.04007.x
3. Alikhan A, Lynch PJ, Eisen DB. Hidradenitis suppurativa: a comprehensive review. J Am Acad Dermatol. 2009;60(4):539-61. DOI: http://dx.doi.org/10.1016/j.jaad.2008.11.911
4. Jemec GB. Clinical practice. Hidradenitis suppurativa. N Engl J Med. 2012;366(2):158-64. DOI: http://dx.doi.org/10.1056/NEJMcp1014163
5. Revuz JE, Canoui-Poitrine F, Wolkenstein P, Viallette C, Gabison G, Pouget F, et al. Prevalence and factors associated with hidradenitis suppurativa: results from two case-control studies. J Am Acad Dermatol. 2008;59(4):596-601. PMID: 18674845 DOI: http://dx.doi.org/10.1016/j.jaad.2008.06.020
6. Jemec GB, Heidenheim M, Nielsen NH. The prevalence of hidradenitis suppurativa and its potential precursor lesions. J Am Acad Dermatol. 1996;35(2 Pt 1):191-4. DOI: http://dx.doi.org/10.1016/S0190-9622(96)90321-7
7. Danby FW, Margesson LJ. Hidradenitis suppurativa. Dermatol Clin. 2010;28(4):779-93. DOI: http://dx.doi.org/10.1016/j.det.2010.07.003
8. Slade DE, Powell BW, Mortimer PS. Hidradenitis suppurativa: pathogenesis and management. Br J Plast Surg. 2003;56(5):451-61. DOI: http://dx.doi.org/10.1016/S0007-1226(03)00177-2
9. von der Werth J, Wood P, Irvine AD, McLean WHI. Genetics of hidradenitis suppurativa. In: Jemec GBE, Revuz J, Leyden JJ, eds. Hidradenitis Suppurativa. Heidelberg: Springer; 2006. p.70-85.
10. von der Werth JM, Williams HC. The natural history of hidradenitis suppurativa. J Eur Acad Dermatol Venereol. 2000;14(5):389-92. DOI: http://dx.doi.org/10.1046/j.1468-3083.2000.00087.x
11. Sartorius K, Emtestam L, Jemec GB, Lapins J. Objective scoring of hidradenitis suppurativa reflecting the role of tobacco smoking and obesity. Br J Dermatol. 2009;161(4):831-9. PMID: 19438453 DOI: http://dx.doi.org/10.1111/j.1365-2133.2009.09198.x
12. Simonart T. Hidradenitis suppurativa and smoking. J Am Acad Dermatol. 2010;62(1):149-50. PMID: 20082894 DOI: http://dx.doi.org/10.1016/j.jaad.2009.08.001
13. Esmann S, Jemec GB. Psychosocial impact of hidradenitis suppurativa: a qualitative study. Acta Derm Venereol. 2011;91(3):328-32. PMID: 21394419 DOI: http://dx.doi.org/10.2340/00015555-1082
14. Jemec GB, Heidenheim M, Nielsen NH. Hidradenitis suppurativa-characteristics and consequences. Clin Exp Dermatol. 1996;21(6):419-23.
15. von der Werth JM, Jemec GB. Morbidity in patients with hidradenitis suppurativa. Br J Dermatol. 2001;144(4):809-13. PMID: 11298541 DOI: http://dx.doi.org/10.1046/j.1365-2133.2001.04137.x
16. Soldin MG, Tulley P, Kaplan H, Hudson DA, Grobbelaar AO. Chronic axillary hidradenitis--the efficacy of wide excision and flap coverage. Br J Plast Surg. 2000;53(5):434-6. DOI: http://dx.doi.org/10.1054/bjps.1999.3285
17. Kagan RJ, Yakuboff KP, Warner P, Warden GD. Surgical treatment of hidradenitis suppurativa: a 10-year experience. Surgery. 2005;138(4):734-40. DOI: http://dx.doi.org/10.1016/j.surg.2005.06.053
18. Gorkisch K, Boese-Landgraf J, Vaubel E. Hidradenitis suppurativa-treatment with myocutaneous island flap or the traditional method. Handchir Mikrochir Plast Chir. 1984;16(2):135-8. PMID: 6745753
19. Paletta FX. Hidradenitis suppurativa: pathologic study and use of skin flaps. Plast Reconstr Surg. 1963;31:307-15. PMID: 13941196 DOI: http://dx.doi.org/10.1097/00006534-196304000-00001
20. Watson JD. Hidradenitis suppurativa--a clinical review. Br J Plast Surg. 1985;38(4):567-9. DOI: http://dx.doi.org/10.1016/0007-1226(85)90022-0
21. Rompel R, Petres J. Long-term results of wide surgical excision in 106 patients with hidradenitis suppurativa. Dermatol Surg. 2000;26(7):638-43. DOI: http://dx.doi.org/10.1046/j.1524-4725.2000.00043.x
22. Nişanci M, Er E, Işik S, Sengezer M. Treatment modalities for post-burn axillary contractures and the versatility of the scapular flap. Burns. 2002;28(2):177-80. PMID: 11900943 DOI: http://dx.doi.org/10.1016/S0305-4179(01)00090-0
23. Geh JL, Niranjan NS. Perforator-based fasciocutaneous island flaps for the reconstruction of axillary defects following excision of hidradenitis suppurativa. Br J Plast Surg. 2002;55(2):124-8. PMID: 11987945 DOI: http://dx.doi.org/10.1054/bjps.2001.3783
24. Rehman N, Kannan RY, Hassan S, Hart NB. Thoracodorsal artery perforator (TAP) type I V-Y advancement flap in axillary hidradenitis suppurativa. Br J Plast Surg. 2005;58(4):441-4. DOI: http://dx.doi.org/10.1016/j.bjps.2004.10.022
25. Cabanie H, Garbe JF, Guimberteau JC. Les bases anatomiques du lambeau axillaire thoracodorsal en vue de son transfert par microchirurgie vasculaire. Anat Clin. 1979;2(1):65-73. DOI: http://dx.doi.org/10.1007/BF01654450
26. Guerra AB, Metzinger SE, Lund KM, Cooper MM, Allen RJ, Dupin CL. The thoracodorsal artery perforator flap: clinical experience and anatomic study with emphasis on harvest techniques. Plast Reconstr Surg. 2004;114(1):32-41. PMID: 15220564 DOI: http://dx.doi.org/10.1097/01.PRS.0000129071.03842.C5
27. Varkarakis G, Daniels J, Coker K, Oswald T, Akdemir O, Lineaweaver WC. Treatment of axillary hidradenitis with transposition flaps: a 6-year experience. Ann Plast Surg. 2010;64(5):592-4. PMID: 20395816 DOI: http://dx.doi.org/10.1097/SAP.0b013e3181da1c4f
Irmandade da Santa Casa de Misericórdia de São Paulo (ISCMSP), São Paulo, SP, Brasil
Instituição: Irmandade da Santa Casa de Misericórdia de São Paulo (ISCMSP), São Paulo, SP, Brasil.
Autor correspondente:
Daniel Francisco Mello
Rua Mato Grosso, 128 - Higienópolis
São Paulo, SP, Brasil CEP 01239-040
E-mail: mello.plastica@gmail.com
Artigo submetido: 29/7/2013.
Artigo aceito: 4/2/2014.
Conflitos de interesse: não há
* Trabalho vencedor do Prêmio Nemer Chidid 2013.


 Read in Portuguese
Read in Portuguese
 Read in English
Read in English
 PDF PT
PDF PT
 Print
Print
 Send this article by email
Send this article by email
 How to Cite
How to Cite
 Mendeley
Mendeley
 Pocket
Pocket
 Twitter
Twitter