

Original Article - Year 2016 - Volume 31 -
Galactorreia: como abordar essa complicação incomum após mamoplastia de aumento
Galactorrhea: how to address this unusual complication after augmentation mammoplasty
RESUMO
INTRODUÇÃO: Galactorreia e formação de galactocele após mamoplastia de aumento é uma complicação descrita na literatura, porém a causa permanece desconhecida.
MÉTODOS: Apresentamos um caso de uma paciente de 28 anos que foi submetida à cirurgia de mamoplastia de aumento via sulco inframamário, com implante colocado no plano subfascial, que evoluiu, no 7º dia pós-operatório, com galactorreia exteriorizada pela incisão, e propomos um algoritmo para diagnóstico e tratamento de galactorreia após mamoplastias.
RESULTADOS: A complicação foi tratada com o uso de agente supressor da lactação, a cabergolina, apresentando boa evolução.
CONCLUSÃO: Galactorreia é uma complicação incomum após mamoplastias de aumento, que deve ser sempre lembrada em casos de drenagem de secreção pela incisão por tratar-se de um diagnóstico diferencial com infecção.
Palavras-chave: Galactorreia; Mamoplastia; Implante mamário; Ergolinas.
ABSTRACT
INTRODUCTION: Galactorrhea and galactocele formation after breast augmentation are complications reported in the literature, but the cause remains unknown.
METHODS: We present a case of a 28-year-old patient who underwent breast augmentation surgery via the inframammary fold with an implant placed in the subfascial plane, which developed galactorrhea from the incision on the seventh postoperative day, and we propose an algorithm for the diagnosis and treatment of galactorrhea after mammoplasties.
RESULTS: The complication was treated with the use of a lactation suppressor, cabergoline, presenting good outcomes.
CONCLUSION: Galactorrhea is an uncommon complication after augmentation mammoplasties, which should always be considered in cases of secretions from an incision because it is a differential diagnosis for infections.
Keywords: Galactorrhea; Mammoplasty; Breast implant; Ergolines.
Implantes mamários de silicone têm sido utilizados para mamoplastia de aumento para fins estéticos, bem como para a reconstrução de mama após mastectomia, por mais de cinco décadas. Mamoplastia de aumento é uma das cirurgias mais realizadas em todo o mundo. O uso de implantes mamários de silicone, como qualquer outro procedimento cirúrgico, está associado a complicações. A maioria destas estão relacionadas com a cirurgia e podem ser reduzidas com técnica cirúrgica adequada1.
No período pós-operatório imediato, hematoma tem sido relatado como a complicação mais comum, com taxas de incidência de 0,5-3%2.
O uso indiscriminado do eletrocautério pode promover a formação de seroma. Seroma é geralmente absorvido em 4-5 semanas, mas se for indicada, a drenagem pode ser realizada sob a orientação do ultrassom ou por via endoscópica3.
Infecção, embora rara, ocorre à taxa consistente com o esperado após qualquer outra cirurgia com implante protético. A incidência está relacionada ao procedimento (maior com a reconstrução de mama do que na mamoplastia de aumento) e tem sido relatada em vários estudos com uma taxa variando de 1% a 7%1,4. Há evidência estatisticamente significativa para o valor de antibioticoprofilaxia, mas seu uso não é defendido por todos4,5. Os organismos mais comuns são os estafilococos6. Agentes raros incluem micobactérias atípicas e fungos7.
A revisão de literatura mostra poucos relatos de pacientes com galactocele e/ou galactorreia após mamoplastia de aumento8-10. Apesar de ser uma complicação incomum, deve ser sempre lembrada em casos de drenagem de secreção pela incisão por tratar-se de um diagnóstico diferencial com infecção.
OBJETIVO
Este artigo descreve uma complicação incomum de mamoplastia de aumento, a galactorreia, e propõe um algoritmo para o manejo dessa complicação.
MÉTODOS
Apresentamos um caso de paciente de 28 anos que foi submetida à cirurgia de mamoplastia de aumento via sulco inframamário, com implante redondo, texturizado, de 255 cc, colocado no plano subfascial. A cirurgia não apresentou intercorrências, e teve duração aproximada de 75 minutos. Recebeu alta no primeiro pós-operatório com analgésicos e cefalexina.
Paciente sem história de comorbidades ou uso de medicações. Mãe de um filho de 10 anos, por parto normal. No momento da cirurgia, fazia uso de anticoncepcional oral como forma de contracepção.
Apresentou drenagem de secreção serosa, em pequena quantidade, pela ferida operatória nos primeiros três dias. No retorno do 7º dia pós-operatório, verificou-se saída de secreção de coloração esbranquiçada, de aspecto leitoso (Figura 1), sem sinais flogísticos, pela incisão da mama esquerda. Optou-se pela coleta e cultura da secreção, iniciar ciprofloxacina e reavaliar a cada dois dias. Manteve a drenagem da secreção em moderada quantidade nos dias subsequentes, apesar da antibioticoterapia. Foi observado, também, início de drenagem com as mesmas características na mama direita. A cultura para germes comuns foi negativa. A paciente continuou mantendo bom estado geral, sem sinais sistêmicos de infecção e sem sinais flogísticos nas mamas.
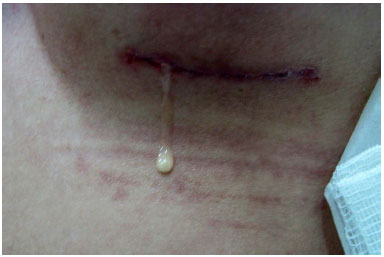
Figura 1. Detalhe do aspecto da secreção pela ferida operatória.
Levantou-se a suspeita de infecção por micobactéria, sendo realizada nova coleta de material para cultura de micobactérias atípicas e fungos. Todas as culturas foram negativas.
No 20º dia de pós-operatório, realizou-se expressão papilar, sendo observada galactorreia bilateralmente pelos ductos lactíferos, sendo que a secreção exteriorizada pela ferida operatória apresentava as mesmas caraterísticas físicas da secreção papilar (Figura 2)
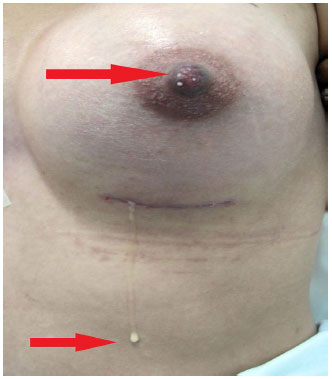
Figura 2. Saída de secreção de aspecto leitoso pela ferida operatória e pela papila após expressão papilar.
Iniciada administração de cabergolina 0,5 mg, 2 comprimidos via oral. A paciente evoluiu com parada da drenagem pelas mamas 7 dias após o uso da cabergolina, apresentando mamas simétricas e satisfação com o resultado (Figura 3). Utilizou-se inibidor de leucotrienos, montelucaste, 10 mg/dia, por 3 meses.
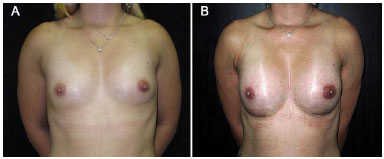
Figura 3. A: foto pré-operatória; B: foto pós-operatória, após tratamento com cabergolina.
RESULTADOS
Propomos aqui um algoritmo para diagnóstico e tratamento dessa rara complicação para facilitar o seu manejo (Figura 4).
Para as pacientes, em pós-operatório recente de mamoplastia de aumento, que apresentam saída de secreção de coloração esbranquiçada, com aspecto leitoso, exteriorizada pela ferida operatória ou por drenagem através de punção e que não apresentam sinais flogísticos nas mamas ou sinais sistêmicos de infecção, como febre, mal-estar geral e prostração, deve-se verificar a presença de secreção pela papila para avaliar se há galactorreia pelos ductos lactíferos.
Se a expressão papilar for positiva, provavelmente a secreção pela ferida operatória também será galactorreia. É recomendada avaliação endocrinológica para descartar alterações hipofisárias e realização de dosagem de gonadotrofina coriônica humana (B-HCG), para descartar gravidez. Se B-HCG for negativo, realiza-se ultrassonografia e drenagem guiada nos casos de coleções (galactocele), associadas ao uso sistêmico de inibidores da lactação.
Para confirmação do diagnóstico de galactorreia/galactocele, é possível a dosagem de lactose da secreção. Nos casos em que a expressão papilar é negativa, a conduta é realizar ultrassonografia para descartar coleções, colher culturas da secreção para germes comuns, micobactérias e fungos e iniciar antibioticoterapia de forma empírica até a obtenção do resultado da cultura. Se a cultura for positiva, a conduta é o tratamento específico conforme o antibiograma. Se a cultura for negativa, recomenda-se a dosagem de lactose da secreção para confirmação de galactorreia e seu tratamento com inibidores da lactação e drenagem, se necessário.
A cabergolina é um derivado dopaminérgico do Ergot, que apresenta potente e prolongada atividade redutora da prolactina. A dose recomendada é de 0,5 mg por semana, administrada em 1 ou 2 doses.
Como não existem dados a respeito do índice de contratura capsular nessas pacientes que apresentaram galactorreia ou galactocele, achamos prudente o uso de inibidores de leucotrienos, nesses casos, durante 3 meses.
DISCUSSÃO
A mamoplastia de aumento não altera a função de lactação da mama. A maioria das pacientes pode amamentar após a cirurgia11-13. Hurst14 afirma que a abordagem periareolar apresentou maior índice de complicação associada com a lactação.
Galactorreia e formação de galactocele, exigindo drenagem e utilização de agentes de supressão da lactação, têm sido relatadas. A causa e a taxa de incidência desses eventos são desconhecidas10,15,16. A lactação pode começar dentro de poucos dias depois da mamoplastia10,17.
Acartürk et al.9 relataram um caso de galactocele em ambas as mamas 2 anos após mamoplastia de aumento periareolar, transglandular e subpeitoral, porém a paciente estava no último mês de gestação.
Deloach et al.10 também relataram dois casos de galactocele unilateral após a mamoplastia de aumento. No primeiro caso, um mês após a cirurgia, o implante foi removido, e a paciente foi submetida a mamoplastia de aumento em um segundo tempo. No segundo caso, a paciente foi submetida à cirurgia exploradora, na qual o líquido leitoso foi drenado e o mesmo implante foi novamente colocado. Segundo o autor, a formação da galactocele pode ser atribuível à manipulação do tecido mamário durante a cirurgia. Uma incisão inframamária é preferida por alguns cirurgiões para minimizar o risco de perturbação aos ductos lactíferos. O uso de contraceptivos orais também pode ter papel nesse processo10.
Hugill18 afirmou que a lactação pode ser interrompida espontaneamente, sem medicação.
Rothkopf e Rosen19 trataram, com sucesso, a lactação após mamoplastia com bromocriptina. Em alguns casos, a resolução rápida da lactação pode ser alcançada com a utilização de bromocriptina suprimindo o nível de prolactina elevado10,19. Porém, a bromocriptina já não é indicada como melhor tratamento para a prevenção da lactação fisiológica, porque aumenta o risco de acidente vascular cerebral e convulsões no período pós-parto 20.
Galactorreia é uma complicação incomum após mamoplastias de aumento, que deve ser lembrada pelos cirurgiões plásticos em casos de drenagem de secreção leitosa pela incisão por tratar-se de um diagnóstico diferencial com infecção, a fim de evitar retirada precipitada do implante. A maioria dos relatos descrito na literatura descreve como abordagem da galactorreia e galactocele a drenagem, quando necessário, e o uso dos inibidores da lactação.
CONCLUSÃO
A causa da galactocele e da galactorreia após mamoplastias de aumento não é clara. Acredita-se que a manipulação do tecido mamário, com lesão dos ductos lactíferos durante a cirurgia esteja relacionado com a sua gênese. No entanto, no caso apresentado, a paciente não teve o tecido glandular mamário danificado, pois os implantes foram colocados através do sulco inframamário e no plano subfascial. Esperamos que essa documentação forneça uma base para futuras pesquisas e que o algoritmo proposto auxilie no manejo dessa complicação.
COLABORAÇÕES
ASKA Análise estatística; concepção e desenho do estudo; realização das operações e/ou experimentos; redação do manuscrito ou revisão crítica de seu conteúdo.
RG Análise e/ou interpretação dos dados; aprovação final do manuscrito.
IMJ Realização das operações e/ou experimentos; redação do manuscrito ou revisão crítica de seu conteúdo.
PB Realização das operações e/ou experimentos.
RSF Análise e/ou interpretação dos dados; aprovação final do manuscrito.
REFERÊNCIAS
1. Iwuagwu FC, Frame JD. Silicone breast implants: complications. Br J Plast Surg. 1997;50(8):632-6. DOI: http://dx.doi.org/10.1016/S0007-1226(97)90509-9
2. Baker JL. Augmentation mammaplasty. In: Owsley JQ Jr, Peterson RA, eds. Symposium on Aesthetic Surgery of the Breast. St Louis: Mosby; 1978. p.25-63.
3. Shafir R, Heyman Z, Tsur H, Itzchak Y. Ultrasound scanning as an aid in the diagnosis and treatment of periprosthetic hematoma after breast surgery. Plast Reconstr Surg. 1983;71(6):858-60. PMID: 6856702 DOI: http://dx.doi.org/10.1097/00006534-198306000-00023
4. Clegg HW, Bertagnol l P, Hightower AW, Baine WB. Mammaplasty-associated mycobacterial infection: a survey of plastic surgeons. Plast Reconstr Surg. 1983;72(2):165-9. PMID: 6878490 DOI: http://dx.doi.org/10.1097/00006534-198308000-00007
5. Brand KG. Infection of mammary prostheses: a survey and the question of prevention. Ann Plast Surg. 1993;30(4):289-95. DOI: http://dx.doi.org/10.1097/00000637-199304000-00001
6. McGrath MH, Burkhardt BR. The safety and efficacy of breast implants for augmentation mammaplasty. Plast Reconstr Surg. 1984;74(4):550-60. PMID: 6385039 DOI: http://dx.doi.org/10.1097/00006534-198410000-00019
7. Williams K, Walton RL, Bunkis J. Aspergillus colonization associated with bilateral silicone mammary implants. Plast Reconstr Surg. 1983;71(2):260-1. PMID: 6823489 DOI: http://dx.doi.org/10.1097/00006534-198302000-00024
8. Caputy GG, Flowers RS. Copious lactation following augmentation mammaplasty: an uncommon but not rare condition. Aesthetic Plast Surg. 1994;18(4):393-7. PMID: 7817889 DOI: http://dx.doi.org/10.1007/BF00451346
9. Acartürk S, Gencel E, Tuncer I. An uncommon complication of secondary augmentation mammoplasty: bilaterally massive engorgement of breasts after pregnancy attributable to postinfection and blockage of mammary ducts. Aesthetic Plast Surg. 2005;29(4):274-9. DOI: http://dx.doi.org/10.1007/s00266-005-1093-x
10. Deloach ED, Lord SA, Ruf LE. Unilateral galactocele following augmentation mammoplasty. Ann Plast Surg. 1994;33(1):68-71. PMID: 7944201 DOI: http://dx.doi.org/10.1097/00000637-199407000-00013
11. Grant S, Edelman DA. Pregnancy, lactation and the use of silicone breast implants. Adv Contracept. 1994;10(3):187-93. PMID: 7863844 DOI: http://dx.doi.org/10.1007/BF01983350
12. Lewis JR. Augmentation mammoplasty. In: Georgiade NG, ed. Aesthetic breast surgery (Chap. 4). Baltimore: Williams and Wilkins; 1983. p.24-49.
13. Riefkohl R. Augmentation mammoplasty. In: McCarthy JG, May JW Jr, Littler JW, eds. Plastic Surgery. Saunders: Philadelphia; 1990. p.3879-92. DOI: http://dx.doi.org/10.2134/jeq1990.192349x
14. Hurst NM. Lactation after augmentation mammoplasty. Obstet Gynecol. 1996;87(1):30-4. PMID: 8532261 DOI: http://dx.doi.org/10.1016/0029-7844(95)00349-5
15. Hartley JH Jr, Schatten WE. Postoperative complication of lactation after augmentation mammaplasty. Plast Reconstr Surg. 1971;47(2):150-3. PMID: 5107582 DOI: http://dx.doi.org/10.1097/00006534-197102000-00009
16. Silverman BG, Brown SL, Bright RA, Kaczmarek RG, Arrowsmith-Lowe JB, Kessler DA. Reported complications of silicone gel breast implants: an epidemiologic review. Ann Intern Med. 1996;124(8):744-56. DOI: http://dx.doi.org/10.7326/0003-4819-124-8-199604150-00008
17. Hartley JH Jr, Schatten WE. Postoperative complication of lactation after augmentation mammaplasty. Plast Reconstr Surg. 1971;47(2):150-3. PMID: 5107582 DOI: http://dx.doi.org/10.1097/00006534-197102000-00009
18. Hugill JV. Lactation following breast augmentation: a third case. Plast Reconstr Surg. 1991;87(4):806-7. PMID: 2008487 DOI: http://dx.doi.org/10.1097/00006534-199104000-00041
19. Rothkopf DM, Rosen HM. Lactation as a complication of aesthetic breast surgery successfully treated with bromocriptine. Br J Plast Surg. 1990;43(3):373-5. DOI: http://dx.doi.org/10.1016/0007-1226(90)90095-H
20. Jacob LS. Hormones, antagonists, and other agents affecting endocrine function: IV. Diabetes mellitus and insulin therapy. In: Jacob LS. Pharmocology. Philadelphia: Williams & Wilkins; 1996. p. 219-47.
1. Hospital de Clínicas, Universidade Federal do Paraná, Curitiba, PR, Brasil
2. Sociedade Brasileira de Cirurgia Plástica, São Paulo, SP, Brasil
Instituição: Hospital de Clínicas de Curitiba, Universidade Federal do Paraná, Curitiba, PR, Brasil.
Autor correspondente:
Adriana Sayuri Kurogi Ascenço
Rua Solimões, 1175 - Bairro Mercês
Curitiba, PR, Brasil CEP 80810-070
E-mail: sayurikurogi@hotmail.com
Artigo submetido: 20/7/2012.
Artigo aceito: 2/5/2016.
Conflitos de interesse: não há



 Read in Portuguese
Read in Portuguese
 Read in English
Read in English
 PDF PT
PDF PT
 Print
Print
 Send this article by email
Send this article by email
 How to Cite
How to Cite
 Mendeley
Mendeley
 Pocket
Pocket
 Twitter
Twitter