

Original Article - Year 2016 - Volume 31 -
Dermatofibrossarcoma protuberante diagnosticado erroneamente como queloide e tratado com acetonido de triancinolona
Dermatofibrosarcoma protuberans misdiagnosed as keloid and treated with triamcinolone acetonide
RESUMO
INTRODUÇÃO: Dermatofibrossarcoma protuberante é um tumor de pele raro e de malignidade intermediária, com baixo potencial metastático, mas altas taxas de recorrência após tratamento cirúrgico. Por apresentar eventual semelhança clínica com cicatrizes hipertróficas e queloides, o diagnóstico correto mostra-se fundamental para o sucesso do tratamento. O objetivo do presente trabalho é fazer um alerta e relatar quatro casos de dermatofibrossarcoma protuberante erroneamente diagnosticados como queloide e tratados alhures com infiltração de acetonido de triancinolona.
MÉTODO: Entre novembro de 1983 e janeiro de 2008, foram atendidos quatro pacientes com dermatofibrossarcoma protuberante que tinham sido submetidos alhures a infiltrações intralesionais de acetonido de triancinolona, em virtude de diagnóstico errôneo de queloide. Nos quatro casos, foram realizadas excisões cirúrgicas radicais, com remoção de 3 cm de tecido sadio nas margens laterais, incluindo-se, na margem profunda, uma estrutura anatômica não infiltrada pelo tumor. Os pacientes receberam avaliação médica periódica em longo prazo.
RESULTADOS: Os pacientes foram acompanhados por uma média de 159 meses. Três pacientes (75%) permaneceram vivos, sem sinais de doença em atividade. Um paciente (25%) faleceu devido à doença, após tentativa de remover o avançado tumor recorrente, por meio de extensa cirurgia craniofacial. A recidiva ocorreu sete anos após a operação radical.
CONCLUSÃO: Dermatofibrossarcoma protuberante deve ser considerado no diagnóstico diferencial dos queloides. A infiltração intralesional de acetonido de triancinolona só deverá ser realizada após diagnóstico de certeza, que pode demandar exame anatomopatológico prévio. Um exame clínico cuidadoso e o conhecimento da lesão favorecem um diagnóstico preciso e, portanto, um tratamento adequado.
Palavras-chave: Dermatofibrossarcoma; Queloide; Triancinolona Acetonida; Erros de diagnóstico.
ABSTRACT
INTRODUCTION: Dermatofibrosarcoma protuberans is a rare skin tumor with intermediate malignancy, low metastatic potential, and high recurrence rates after surgical treatment. Owing to a possible clinical resemblance with hypertrophic scars and keloids, the correct diagnosis is fundamental for treatment success. The objective of the present work is to report on four cases of dermatofibrosarcoma protuberans misdiagnosed as keloid and treated elsewhere with infiltration of triamcinolone acetonide.
METHOD: Between November 1983 and January 2008, four patients with dermatofibrosarcoma protuberans who had undergone intralesional infiltration with triamcinolone acetonide elsewhere were treated because of an erroneous diagnosis of keloid. Radical surgical excision was performed, and 3 cm of healthy tissue was removed from the side margins, including the deep margin, an anatomical structure not infiltrated by the tumor. The patients underwent long-term periodic medical evaluations.
RESULTS: The patients were followed-up for an average of 159 months. Three patients (75%) are still alive without signs of disease at the time of this report. One patient (25%) died of the disease after an attempt to remove the advanced recurrent tumor using extensive craniofacial surgery. Recurrence occurred 7 years after the radical operation.
CONCLUSION: Dermatofibrosarcoma protuberans must be considered in the differential diagnosis of keloids. Intralesional infiltration with triamcinolone acetonide should only be performed after diagnostic confirmation , which may require pathological examination. A careful clinical examination and knowledge of the lesion favor a precise diagnosis and an appropriate treatment.
Keywords: Dermatofibrosarcoma; Keloid; Triamcinolone acetonide; Diagnostic errors.
O dermatofibrossarcoma protuberante (DFSP) é um tumor cutâneo raro, de crescimento indolente e baixas taxas de metástase, apesar de comportamento local agressivo e recorrente1,2. Acomete especialmente indivíduos entre a terceira e quarta décadas de vida, com uma discreta preponderância do gênero masculino1. As regiões mais acometidas pela lesão incluem, em ordem decrescente de frequência, tronco, membros inferiores e cabeça e pescoço1-5.
Clinicamente, a neoplasia se manifesta, de forma inicial, como uma placa que origina um ou mais nódulos, proporcionando uma aparência protuberante. A evolução é lenta e o tumor pode apresentar uma coloração avermelhada ou amarronzada1,2. Frequentemente, a neoplasia se assemelha a um queloide2,6 e pode se manifestar, ainda, como uma lesão atrófica, similar à esclerodermia circunscrita1.
O diagnóstico é realizado mediante suspeita clínica e confirmado por exame anatomopatológico. Um diagnóstico clínico na infância, contudo, torna-se difícil devido à confusão do tumor com má-formação vascular cutânea1.
O tratamento preconizado é eminentemente cirúrgico, caracterizado pela exérese alargada da lesão com amplas margens laterais de tecido sadio. A cirurgia micrográfica de Mohs também é utilizada, embora os artigos sobre seus resultados sejam comprometidos por vieses7,8.
Embora escasso e indolente, o tumor pode afetar áreas nobres e, graças a seu aspecto recorrente, resultar em deformidades significativas. Em função da semelhança clínica do DFSP com o queloide e da possibilidade de diagnóstico errôneo entre as duas entidades9, é de fundamental importância estar o profissional familiarizado com aquela afecção, a fim de determinar de forma precisa a natureza do tumor e, dessa forma, instituir um tratamento efetivo.
OBJETIVO
O objetivo do presente trabalho é fazer um alerta e relatar quatro casos de DFSP erroneamente diagnosticados como queloide e tratados com infiltração de acetonido de triancinolona.
MÉTODO
Dados de 4 pacientes, correspondendo a 5 dermatofibrossarcomas protuberantes, tratados entre novembro de 1983 e janeiro de 2008, foram revistos, objetivando determinar gênero e idade dos pacientes, localização do tumor, técnica cirúrgica e achados na proservação.
Todos os pacientes foram operados e seguidos no período pós-operatório na Clínica de Cirurgia Plástica do Hospital Felício Rocho (Belo Horizonte, MG, Brasil). A técnica cirúrgica consistiu em ressecção alargada, com margens laterais de 3 cm de tecido sadio. A margem profunda incluiu uma estrutura anatômica não infiltrada, como fáscia, músculo ou lâmina externa de osso. Todos os pacientes foram submetidos a um método de reconstrução imediata, caracterizado por enxerto ou retalho cutâneo.
Os pacientes foram seguidos por meio de exame clínico a cada quatro meses nos primeiros dois anos e, até o quinto ano, a cada seis meses. Os indivíduos foram aconselhados a comparecerem a uma consulta médica anual, indefinidamente. Os que não retornaram tiveram seguimento por meio de correio postal, eletrônico ou contato telefônico.
A totalidade dos espécimes cirúrgicos foi examinada no Departamento de Anatomia Patológica da mesma instituição. Todas as amostras foram submetidas à coloração de hematoxilina-eosina e em dois casos houve estudo por imunohistoquímica.
Os dados foram inseridos em planilha do software Microsoft Office Excel (Microsoft, 2007). A literatura relacionada foi revista, empregando-se como palavraschave e descritores os termos dermatofibrossarcoma, queloide, triancinolona acetonida e erros de diagnóstico.
Este estudo retrospectivo foi aprovado pelo Comitê de Ética em Pesquisa do Hospital Felício Rocho, número do protocolo 166/06.
RESULTADOS
Foram estudados quatro pacientes, sendo dois (50%) do sexo masculino e dois (50%) do feminino, resultando numa relação sexo masculino/sexo feminino de 1. A idade dos pacientes à época da cirurgia variou de 38 a 57 anos, com média de 49 anos. Quanto à localização, duas lesões (40%) encontravam-se na cabeça, uma (20%) no pescoço e uma (40%) no tronco.
Os pacientes foram acompanhados por uma média de 159 meses. Três pacientes (75%) permaneceram vivos, sem sinais de doença em atividade. Um paciente (25%) faleceu devido à doença, após tentativa de remover o avançado tumor recorrente por meio de extensa cirurgia craniofacial. A recidiva ocorreu sete anos após a operação radical.
Caso 1
Paciente do sexo feminino, 55 anos, admitida na Clínica de Cirurgia Plástica do Hospital Felício Rocho em 1983 com história prévia de acidente automobilístico e tratamento de cicatrizes facial e cervical por cirurgião plástico. Apresentava lesão na região cervical lateral direita com seis anos de evolução e diagnóstico errôneo de queloide, sem biópsia, tratada com infiltração intralesional de acetonido de triancinolona e ressecção cirúrgica, evoluindo com recorrência (Figura 1). Realizada biópsia após a admissão no serviço, que confirmou o diagnóstico clínico de DFSP. Em novembro de 1983, foi realizada ressecção ampla da neoplasia, com 3 cm de margens laterais e inclusão da fáscia cervical na margem profunda e reconstrução com enxerto cutâneo (Figura 2). Acompanhamento clínico em novembro de 2009 não evidenciou tumor residual ou recorrência, em um tempo total de 310 meses.
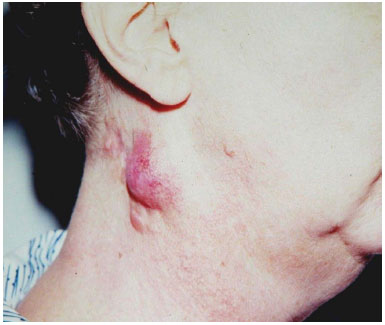
Figura 1. Caso 1, feminino, 55 anos. Lesão em região cervical lateral direita. Nota-se tumefação arredondada e elevada, de cor avermelhada e com telangiectasias.
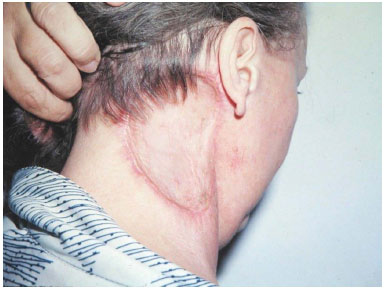
Figura 2. Caso 1, feminino, 55 anos. Lesão em região cervical lateral direita. Aspecto pós-operatório após 2 meses de ressecção tumoral e enxertia cutânea.
Caso 2
Paciente do sexo masculino, 57 anos, admitido em 1998 com lesão em bochecha direita com 35 anos de evolução e tratamento prévio realizado em outra instituição. Apresentava duas biópsias com diagnóstico errôneo de fibromatose e queloide e foi submetido a injeções intralesionais de acetonido de triancinolona em 1980 e 1993. Dez meses após a última aplicação, o paciente evoluiu com lesão nodular em região zigomática e palpebral inferior direitas (Figuras 3A e 3B), cuja biópsia, realizada na Clínica de Cirurgia Plástica do Hospital Felício Rocho, confirmou o diagnóstico clínico de DFSP. Em março de 1998, foi realizada excisão cirúrgica radical e reconstrução com retalho frontal e enxerto cutâneo, seguido de radioterapia (Figuras 4A, 4B e 5A). A neoplasia apresentou recorrência após sete anos e, em janeiro de 2005, o paciente submeteu-se à exenteração de órbita. Em 2007, devido à invasão orbital (Figura 5B), o paciente submeteu-se à craniectomia e maxilectomia, evoluindo para óbito em decorrência de meningite.
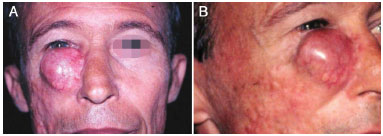
Figura 3. A: Caso 2, masculino, 57 anos. Lesão em região zigomática e palpebral inferior direita. Observa-se tumoração de aspecto protuberante, de cor avermelhada e com telangiectasias. B: Lesão em placa na bochecha direita.
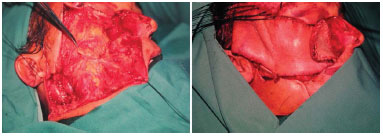
Figura 4. A: Caso 2, masculino, 57 anos. Lesão em região zigomática e palpebral inferior direita. Área cruenta após exérese alargada. B: Aspecto final no pós-operatório imediato após confecção de retalho frontal para cobertura cutânea e enxerto de pele na área doadora e no forro nasal.
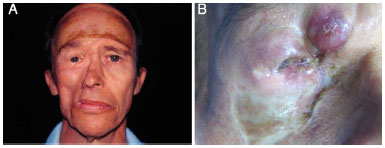
Figura 5. A: Caso 2, masculino, 57 anos. Lesão em região zigomática e palpebral inferior direita. Aspecto pós-operatório após 4,5 meses de ressecção tumoral e reconstrução com retalho frontal e enxertia cutânea. B: Recidiva tumoral após 7 anos da exérese inicial.
Caso 3
Paciente do sexo masculino, 46 anos, com lesão cutânea em região mandibular esquerda havia 2 anos, tratamento prévio com infiltração intralesional de triancinolona e excisão cirúrgica, evoluindo com recorrência (Figura 6). Em maio de 2000, foi submetido à ressecção radical da neoplasia, com inclusão do sistema musculoaponeurótico superficial da face e parte dos músculos orbicular da boca e bucinador e confecção de retalho miocutâneo de platisma (Figuras 7A, 7B e 7C). Apresentou evolução pós-operatória satisfatória (Figuras 8A e 8B), porém com surgimento de DFSP interescapular cinco meses depois. Em outubro do mesmo ano, o paciente foi submetido à excisão alargada da lesão do tronco e reconstrução com enxerto cutâneo. Último controle em fevereiro de 2013, totalizando 153 meses de acompanhamento, sem sinais de recorrência.
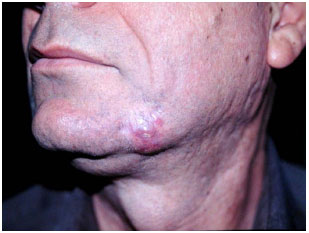
Figura 6. Caso 3, masculino, 46 anos. Lesão em região mandibular esquerda. Nota-se formação arredondada e protuberante, de coloração avermelhada e com telangiectasias.
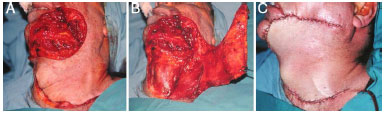
Figura 7. A: Caso 3, masculino, 46 anos. Lesão em região mandibular esquerda. Área cruenta após exérese alargada. B: Confecção de retalho miocutâneo de platisma. C: Aspecto final no pós-operatório imediato.
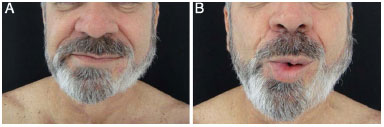
Figura 8. A: Caso 3, masculino, 46 anos. Aspecto no pós-operatório tardio. B: Aspecto no pós-operatório tardio.
Caso 4
Paciente do sexo feminino, 38 anos, admitida em janeiro de 2008 apresentando lesão na região infraclavicular direita havia 12 anos. Foi feito o diagnóstico errôneo de queloide. Um ano após, a lesão foi tratada alhures por meio de ressecção cirúrgica, evoluindo com recorrência local. Diversas biópsias foram realizadas, porém com resultado inconclusivo. No ano de 2005, a paciente foi submetida a quatro aplicações intralesionais de acetonido de triancinolona. Biópsia e imunohistoquímica realizadas em 2007 evidenciaram DFSP. A paciente foi admitida na Clínica de Cirurgia Plástica do Hospital Felício Rocho em janeiro de 2008, apresentando várias áreas de discromia induzidas por tais injeções (Figuras 9A e 9B). Foi submetida à excisão ampla do tumor, com 3 cm de margens laterais e inclusão da fáscia do músculo peitoral maior na margem profunda (Figura 10A). A reconstrução foi feita com uso de retalho cutâneo (Figura 10B e 10C). Na última consulta médica, realizada em janeiro de 2015, não foram observados sinais de recidiva tumoral (84 meses de acompanhamento).
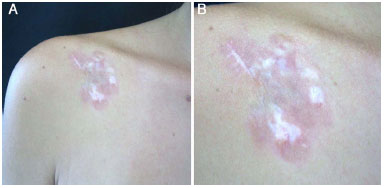
Figura 9. A: Caso 4, feminino, 38 anos. Lesão em região infraclavicular direita. Verifica-se placa de coloração avermelhada, com áreas de discromia periféricas. B: Vista detalhada.
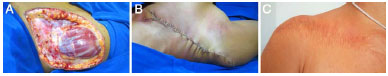
Figura 10. A: Caso 4, feminino, 38 anos. Lesão em região infraclavicular direita. Área cruenta após exérese alargada. B: Aspecto final no pós-operatório imediato após confecção de retalho cutâneo. C: Aspecto final no pós-operatório imediato após confecção de retalho cutâneo.
DISCUSSÃO
Descrito primeiramente por Taylor10, em artigo de 1890 intitulado "Sarcomatous tumors resembling in some aspects keloid", o DFSP é uma neoplasia cutânea incomum, caracterizada por crescimento indolente, mas comportamento local agressivo e altas taxas de recorrência1,2. Desde então, a possibilidade de diagnóstico errôneo do DFSP, decorrente de eventual confusão deste tumor com um queloide, tem sido relatada poucas vezes na literatura6,7,9.
O DFSP se apresenta como placas rosadas ou arroxeadas circundadas por telangiectasias, de maneira similar a um queloide7,10, o que justifica eventuais confusões diagnósticas7.
O tratamento de escolha de tal neoplasia é cirúrgico, marcado pela ressecção cirúrgica com margens amplas, com 3 cm de margens laterais e inclusão de uma estrutura sadia na margem profunda. Em estudo publicado por Alves7,8, em 2010, envolvendo um total de 27 pacientes com DFSP submetidos a um acompanhamento pós-operatório médio de 115,57 meses e operados da forma descrita, apenas um caso (3,7%) apresentou recorrência tumoral. Esse paciente, em especial, corresponde ao caso 2 do presente trabalho e apresentava uma lesão facial extensa erroneamente diagnosticada como queloide e tratada com injeções intralesionais de triancinolona por 18 anos.
A infiltração local de corticosteroide tem sido usada na abordagem terapêutica das cicatrizes hipertróficas e queloides. O uso do acetonido de triancinolona para tal fim foi descrito, pela primeira vez, por Murray11, em 1963. Já em 1974, Manalan et al.9 relataram um caso de DFSP diagnosticado como queloide e tratado com injeção intralesional do referido corticosteroide. Vinte e três anos depois, em artigo de Silva Filho et al.6, publicado em 1997, 20% de um total de 10 pacientes portadores de DFSP receberam infiltração tópica de acetonido de triancinolona em função de diagnóstico inadequado. Tais pacientes se referem aos casos 1 e 2 deste estudo.
O presente trabalho relata quatro casos de DFSP, diagnosticados incorretamente como queloide e tratados alhures com injeção intralesional de acetonido de triancinolona. Um deles evoluiu com complicações que o levaram ao óbito. Em toda a literatura médica pesquisada, foram encontradas somente quatro publicações análogas6-9. Dessas, três se referem à presente série, em publicações anteriores6-8.
Os corticosteroides exercem um efeito imunossupressor, além de alterações na permeabilidade tecidual11; contudo, as ações oriundas da infiltração tópica inadvertida no comportamento tumoral são desconhecidas. Em estudo de Ogawa et al.12, em 2009, compreendendo uma série de 378 pacientes com autodiagnóstico de cicatriz hipertrófica ou queloide, quatro casos (1,06%) foram considerados diagnósticos errôneos, sendo que nenhum destes se constituía em DFSP. Biópsias da lesão são, portanto, recomendadas em casos atípicos, a fim de se obter a confirmação histológica antes da realização de tratamentos empíricos12.
CONCLUSÃO
DFSP constitui tumor cutâneo raro e indolente, porém, com comportamento local agressivo. Seu diagnóstico é eminentemente clínico, sendo confirmado por exame anatomopatológico. O tratamento é cirúrgico, caracterizado por exérese alargada, com margem lateral de 3 cm e inclusão de estrutura sadia na margem profunda.
A presente série relata quatro casos de pacientes portadores de DFSP e que receberam diagnóstico errôneo de queloide. Os pacientes foram submetidos, em outros serviços, a injeções intralesionais de acetonido de triancinolona. Em um caso, o tumor facial se tornou agressivo e o paciente faleceu após tentativa de tratamento de invasão orbital com craniectomia alargada.
Um exame clínico cuidadoso, associado ao conhecimento deste tipo de lesão, é fundamental para um diagnóstico correto e, como consequência, um tratamento adequado. Cabe ressaltar, ainda, a importância do diagnóstico preciso de um queloide antes de sua terapêutica. Biópsias devem ser realizadas em casos duvidosos.
REFERÊNCIAS
1. McKee PH, Calonge E, Granter SR. Dermatofibrosarcoma protuberans. In: McKee PH, Calonge E, Granter SR, eds. Pathology of the skin with clinical correlations. 3rd ed. Philadelphia: Elsevier Mosby; 2005. p.1729-35.
2. Shapiro L, Brownstein MH. Dermatofibrosarcoma protuberans. In: Andrade R, Gumport SL, Popkin GL, Rees TD, eds. Cancer of the skin: biology, diagnosis, management. Philadelphia: WB Saunders; 1976. p.1069-78. DOI: http://dx.doi.org/10.1097/00000658-196711000-00011
3. McPeak CJ, Cruz T, Nicastri AD. Dermatofibrosarcoma protuberans: an analysis of 86 cases--five with metastasis. Ann Surg. 1967;166(5):803-16. PMID: 4964386
4. Enzinger FM, Weiss SW. Fibrohistiocytic tumors of intermediate malignancy. In: Enzinger FM, Weiss SW, eds. Soft tissue tumors. 3rd ed. St Louis: Mosby; 1995. p.325-49.
5. Heenan PJ. Tumors of the fibrous tissue involving the skin. In: Elder D, ed. Lever's histopathology of the skin. 8th ed. Philadelphia: Lippincott-Raven; 1997. p.847-87.
6. Silva Filho AF, Andrade Filho JS, Siqueira IMG, Saraiva PS, Magalhães GM, Alves JCRR. Dermatofibrossarcoma protuberante: aspectos clínicos e cirúrgicos. An Bras Dermatol. 1997;72(3):247-51.
7. Alves JCRR, Fonseca RPL, Silva Filho AF, Andrade Filho JS, Araújo IC, Almeida ACM, et al. Ressecção alargada no tratamento do dermatofibrosarcoma protuberante. Rev Bras Cir Plást. 2014;29(3):395-403.
8. Alves JCRR. Tratamento cirúrgico radical do dermatofibrossarcoma protuberante. In: Anais da Academia Mineira de Medicina [Relação de trabalhos aprovados para ingresso como membros titulares]. Belo Horizonte; 2010.
9. Manalan SS, Cohen IK, Theogaraj SD. Dermatofibrosarcoma protuberans or keloid--a warning. Case report. Plast Reconstr Surg. 1974-54(1):96-8. PMID: 4832476
10. Taylor RW. Sarcomatous tumors resembling in some aspects keloid. Arch Dermatol.1890;8:384-7.
11. Murray RD. Kenalog and the treatment of hypertrophied scars and keloids in negroes and whites. Plast Reconstruct Surg. 1963-31:275-80.
12. Ogawa R, Akaishi S, Hyakusoku H. Differential and exclusive diagnosis of diseases that resemble keloids and hypertrophic scars. Ann Plast Surg. 2009;62(6):660-4. PMID: 19461281
1. Hospital Felício Rocho, Belo Horizonte, MG, Brasil
2. Sociedade Brasileira de Cirurgia Plástica, São Paulo, SP, Brasil
3. Instituto de Cirurgia Plástica Avançada, Belo Horizonte, MG, Brasil
4. Universidade Federal de Minas Gerais, Belo Horizonte, MG, Brasil
5. Faculdade de Medicina da Universidade de Itaúna, Itaúna, MG, Brasil
6. Hospital e Maternidade Therezinha de Jesus, Juiz de Fora, MG, Brasil
7. Hospital da Polícia Militar de Minas Gerais, Belo Horizonte, MG, Brasil
Instituição: Hospital Felício Rocho/Pós Graduação Ciências Médicas - MG (PGCM-MG), Belo Horizonte, MG, Brasil.
Autor correspondente:
Erick Horta Portugal
Rua Santa Maria de Itabira, 217, Bairro Sion
Belo Horizonte, MG, Brasil CEP 30310-600
E-mail: erickhphp@yahoo.com.br
Artigo submetido: 7/6/2015.
Artigo aceito: 4/1/2016.


 Read in Portuguese
Read in Portuguese
 Read in English
Read in English
 PDF PT
PDF PT
 Print
Print
 Send this article by email
Send this article by email
 How to Cite
How to Cite
 Mendeley
Mendeley
 Pocket
Pocket
 Twitter
Twitter