

Original Article - Year 2015 - Volume 30 -
Estudo comparativo de abdominoplastias com drenagem a vácuo e sem drenagem, mas com pontos de adesão
Comparative study between abdominoplasty with suction drainage and without suction drainage but using adhesion stitches
RESUMO
INTRODUÇÃO: A abdominoplastia é um dos procedimentos mais comumente realizados por cirurgiões plásticos. O objetivo do estudo foi avaliar a evolução e a ocorrência de complicações em pacientes submetidos à abdominoplastia pela técnica de ressecção em bloco, e observar se existe alguma diferença na evolução com a utilização de dreno ou de pontos de adesão.
MÉTODOS: Foi realizado um estudo prospectivo de 34 pacientes do sexo feminino, submetidas à abdominoplastia. Foram divididas em dois grupos alternadamente; em um deles foi utilizado dreno de aspiração a vácuo e no outro não, mas estes últimos receberam pontos de adesão.
RESULTADOS: Do total operado, houve algum grau de alargamento da cicatriz em 14,7% dos casos. Quando avaliado separadamente por grupo, aqueles que foram drenados tiveram incidência maior (23,53%) em comparação com os que receberam pontos de adesão (5,88%). Ocorreu um caso de trombose de veias superficiais de membros inferiores, com boa evolução. Foram diagnosticados três casos de seroma, todos no grupo com dreno. Eles representaram 8,82% do total estudado e 17,64% dos casos deste grupo. O resultado estético foi considerado muito bom por 94,12% das pacientes estudadas.
CONCLUSÕES: A técnica de ressecção em bloco se mostrou segura, de fácil execução, com bons resultados estéticos e índices de complicações semelhantes às outras técnicas descritas na literatura. Os pontos de adesão foram eficazes na prevenção de complicações neste estudo.
Palavras-chave: Abdominoplastia; Complicações pós-operatórias; Seroma; Cicatriz.
ABSTRACT
INTRODUCTION: Abdominoplasty is one of the most common procedures performed by plastic surgeons. The goal of this study is to evaluate the outcome and the occurrence of complications in patients undergoing abdominoplasty using the en bloc resection technique, and to look for differences in evolution when a drain is used or is replaced with adhesion stitches.
METHODS: A prospective study was conducted on 34 female patients undergoing abdominoplasty. These were alternately placed into 2 groups: in one group suction drains were used, and in the other these were replaced with adhesion stitches.
RESULTS: Among all the cases, there was some degree of scar widening in 14.7% of patients. When analyzed by group, those who received drains had a higher incidence (23.53%) comparing to those who received adhesion stitches (5.88%). One patient had superficial vein thrombosis of the lower limbs with a good outcome. Three cases of seroma were diagnosed, all of them in the group using drains. These represent 8.82% of the entire study and 17.64% of the specific group. The aesthetic result was considered good by 94.12% of all patients.
CONCLUSIONS: The en bloc resection abdominoplasty technique proved to be safe, easy to perform, assured good aesthetical results and had similar complication rates when compared to other techniques. The adhesion stitches were effective for preventing complications in this study.
Keywords: Abdominoplasty; Postoperative Complications; Seroma; Scars.
A abdominoplastia é um dos procedimentos mais populares da cirurgia plástica. A população que busca este procedimento é com mais frequência formada por mulheres, principalmente após a gestação. Os homens, embora hoje representem uma parcela pequena dos pacientes que buscam esta cirurgia, estão cada vez mais preocupados com a aparência e, além disto, eles e as mulheres que têm sido submetidos a cirurgias bariátricas são um grupo que cresce a cada dia e que frequentemente precisam deste procedimento. As queixas dos pacientes são principalmente: flacidez e excesso de pele, presença de estrias, abaulamento abdominal, excesso de adiposidade abdominal, cicatrizes inestéticas em abdome inferior (em especial, cicatrizes de parto por cesariana prévia ou cirurgias ginecológicas), irregularidades na superfície abdominal e hérnia umbilical. Durante o exame físico destes pacientes, é muito comum o diagnóstico de diástase dos músculos retos abdominais. A plicatura destes músculos é realizada em conjunto com a abdominoplastia e foi praticamente adicionada como uma rotina a este procedimento, porque além de corrigir a diástase, garante um enrijecimento da parede abdominal e diminuição da circunferência da cintura.
Como todas as cirurgias, a abdominoplastia também apresenta complicações. O seroma é a complicação mais frequente em abdominoplastias1. Alguns dos fatores que aumentam a sua incidência são a presença de sobrepeso ou obesidade, pacientes que tiveram grande perda ponderal e presença de incisões supraumbilicais prévias2. Outro fator de risco importante é a presença de espaço morto entre a aponeurose muscular abdominal e o retalho dermoadiposo após a cirurgia. Quando existe a formação de seroma, o tratamento deve ser aspiração percutânea, compressão e acompanhamento rigoroso, porque o seroma pode recidivar e necessitar de aspirações sequenciais. Caso um seroma passe despercebido, ou seja, negligenciado, a sua permanência por um longo período causa a formação de cápsula ao seu redor. Esta cápsula pode sofrer contração cicatricial e causar deformidades secundárias, com distorções visíveis e palpáveis da parede abdominal3. Quando isto ocorre, pode ser necessária uma extensa cirurgia reparadora. Baroudi & Ferreira4, em 1998, descreveram uma técnica de pontos de adesão entre o retalho abdominal e a aponeurose muscular durante as abdominoplastias para prevenir este complicação. Outros autores passaram a utilizar esta técnica e apresentaram bons resultados5-8.
Outras complicações descritas são: hematoma, infecção, cicatrização patológica (queloide e cicatriz hipertrófica), deiscência da ferida, estenose ou alargamento do umbigo, necrose do umbigo, trombose venosa profunda, embolia pulmonar, óbito, distúrbios respiratórios devido à plicatura, necrose da pele abdominal do retalho dissecado.
OBJETIVO
Comparar a evolução e a incidência de complicações em dois grupos de pacientes submetidos à abdominoplastia, ambos operados pela técnica de ressecção em bloco descrita e padronizada por Ronaldo Pontes9, porém um deles com drenagem a vácuo e o outro com pontos de adesão de Baroudi e sem drenagem de qualquer natureza.
MÉTODOS
Foi realizado um estudo prospectivo de fevereiro de 2008 até novembro de 2012. Todos os 34 pacientes submetidos à abdominoplastia foram divididos em dois grupos de forma alternada, de acordo com a ordem de realização da cirurgia. Todos os pacientes foram operados pelo autor deste trabalho. Todos os pacientes foram operados pela técnica de abdominoplastia com ressecção em bloco de Ronaldo Pontes9. Todos foram submetidos à lipoaspiração de flancos e do abdome superior. Para a comparação proposta pelo estudo, o grupo 1 foi operado pela técnica originalmente descrita e utilizaram drenagem a vácuo, o grupo 2 teve a adição dos pontos de adesão de Baroudi e não foram submetidos a nenhum tipo de drenagem. Todos os pacientes foram do sexo feminino. A paciente mais jovem tinha 23 anos, as duas mais idosas tinham 67 anos. A média de idade foi de 40,05 anos e a mediana de 42 anos. Todas as pacientes tiveram pelo menos uma gestação prévia e apresentavam diástase dos músculos retos abdominais.
Técnica Operatória
Todos os pacientes foram submetidos à abdominoplastia segundo a técnica de ressecção em bloco. Esta técnica foi desenvolvida pelo Prof. Dr. Ronaldo Pontes no início dos anos 60 e apresentada em 1964 na III Jornada da Regional em Petrópolis no Colégio Internacional de Cirurgiões e depois formalizada em 1971 no VIII Congresso Brasileiro de Cirurgia Plástica. Encontra-se descrita em detalhes em um livro todo dedicado a ela9.
Descrição da técnica utilizada: o excesso de pele e tecido adiposo é marcado previamente ao ato operatório. O paciente é orientado a trazer uma peça íntima como uma calcinha ou a parte inferior de um biquíni. A marcação deve utilizar uma caneta específica (por exemplo, da marca Texta) que resista à lavagem e antissepsia que serão realizadas no centro cirúrgico. Inicia-se com o desenho do contorno da peça de vestuário trazida. Isto servirá de guia para a altura da cicatriz na porção central e para a angulação dos segmentos laterais. Desta forma, podemos garantir que a cicatriz resultante fique em uma posição na qual possa ser escondida facilmente por alguma vestimenta, permitindo que o paciente frequente praias e piscinas sem a preocupação de ter uma cicatriz aparente.
Marca-se então uma elipse no abdome inferior englobando o excesso de tecido que se deseja remover (Figuras 1 e 2). Este excesso é avaliado por manobra de pinçamento com as mãos, e deve ser conferido com o paciente em pé, deitado e sentado. Isto é feito em ambiente adequado, com o paciente relaxado, despido e com calma, tendo o cuidado de conferir quantas vezes forem necessárias para evitar tensão excessiva após a ressecção. As vantagens desta técnica são: facilitar a ressecção, dispensar a necessidade de se segurar um retalho muito longo e pesado durante a dissecção, garantir uma melhor simetria e posicionamento da cicatriz resultante, facilitar o controle do sangramento durante a dissecção, reduzir o tempo do procedimento, estimular o planejamento pré-operatório e, como a marcação é feita geralmente na véspera ou na enfermaria, diminui o tempo de utilização da sala do centro cirúrgico, o tempo de anestesia e o tempo total da cirurgia.
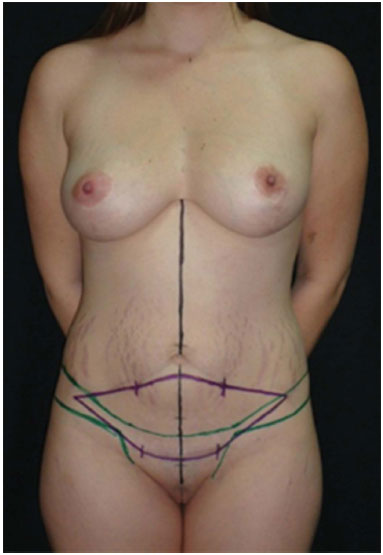
Figura 1. Marcação típica para técnica de ressecção em bloco. Linha negra marca a linha média. Linhas em verde marcam o contorno do biquíni. Marcação em roxo marca o excesso de pele que será ressecado em bloco.
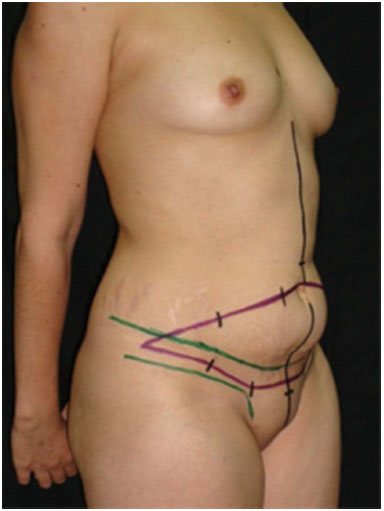
Figura 2. Marcação típica para técnica de ressecção em bloco em outra paciente, vista em semiperfil. Linha negra marca a linha média. Linhas em verde marcam o contorno do biquíni. Marcação em roxo marca o excesso de pele que será ressecado em bloco.
O ato operatório inicia-se pela conferência com régua e compasso das marcações prévias e infiltração da área a ser operada com uma solução contendo soro fisiológico 0,9% e adrenalina em uma concentração de 1:500.000. Procede-se, então, à lipoaspiração das áreas onde ela for necessária e que também são marcadas previamente. Os acessos são feitos livremente onde forem necessários dentro da área marcada que será ressecada. Utilizam-se cânulas de 3 ou 4 mm. Libera-se o umbigo da pele. Procede-se à ressecção em bloco da elipse marcada com ressecção completa da pele e tecido adiposo até a aponeurose muscular (Figuras 3 e 4).
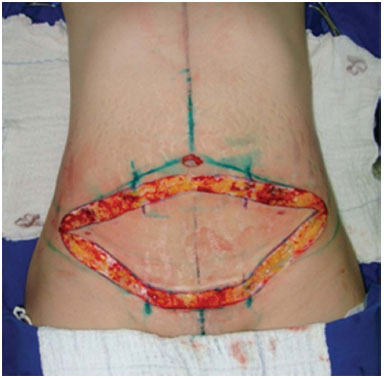
Figura 3. Incisão da pele, na marcação prévia, até a gordura com bisturi.
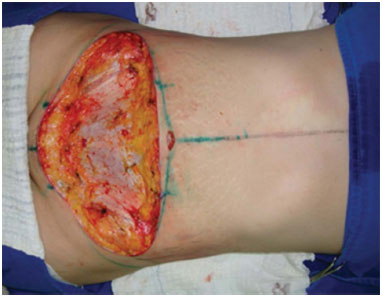
Figura 4. Após a ressecção em bloco da área marcada. Notar que o plano de dissecção é a aponeurose muscular.
No plano logo acima da aponeurose disseca-se um túnel supraumbilical até o apêndice xifoide com a menor largura possível que permita a realização da plicatura e correção da diástase dos músculos retos abdominais (Figura 5). Incisa-se a pele com lâmina de bisturi e toda a dissecção utiliza o eletro-cautério. Faz-se a hemostasia. Marca-se a diástase e uma elipse com centro na linha média para a plicatura, a qual é feita em dois planos, o primeiro com pontos separados duplos em "X" com nós invertidos de Mononylon 2-0 e o segundo plano de segurança com chuleio de Prolene 0 (Figuras 6 e 7). Fixa-se o coto umbilical à aponeurose com quatro pontos cardinais de nylon 4-0. Traciona-se o retalho e marca-se a projeção do umbigo na pele. Abrese um orifício na pele para transposição do umbigo e a gordura logo abaixo é ressecada.
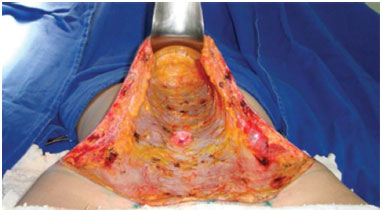
Figura 5. Túnel supraumbilical dissecado até o apêndice xifoide.
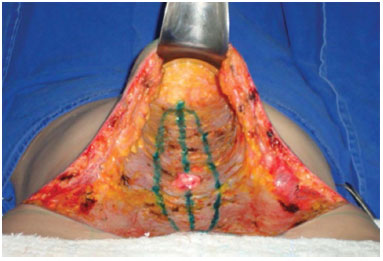
Figura 6. Marcação da linha média e da elipse onde será feita a plicatura.
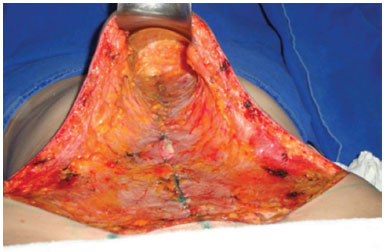
Figura 7. Após a plicatura.
Neste momento inicia-se a diferença entre os grupos estudados. No grupo 1 são inseridos dois drenos de aspiração contínua a vácuo por contra incisão os quais são fixados por pontos de mononylon 3-0, um deles é dirigido para o túnel supraumbilical e o outro é alojado no abdome inferior. O retalho é então definitivamente tracionado e a síntese é feita por pelo menos três planos de sutura de acordo com a espessura do panículo adiposo. O plano mais profundo é feito com pontos simples de monocryl 3-0, o plano intermediário consiste de pontos subdérmicos invertidos e separados de monocryl 3-0 e o plano mais superficial é feito com uma sutura intradérmica contínua de monocryl 4-0.
No grupo 2 são realizados os pontos de adesão descritos por Baroudi & Ferreira4. Estes pontos consistem em pontos simples de vicryl 1 que unem a gordura da face interna do retalho à aponeurose para fixar o retalho em diversos locais e com isto diminuir o espaço morto, reduzir a tensão na ferida e imobilizar o retalho. O criador da técnica e outros autores preconizam um grande número de pontos (30 a 40 pontos). Neste trabalho foi utilizado um número reduzido de pontos, de acordo com a avaliação da necessidade no decorrer do procedimento, o que variou de 20 a 25 pontos. Estes pacientes não foram submetidos a nenhum tipo de drenagem4,7. Após este passo, a tração e síntese seguem conforme o grupo 1 (Figuras 8 a 10).
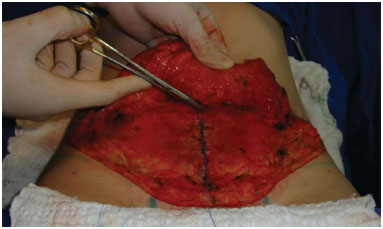
Figura 8. Confecção dos pontos de adesão. Nesta observa-se o ponto no retalho.
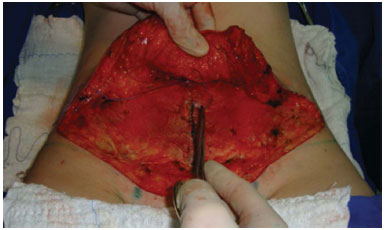
Figura 9. Confecção dos pontos de adesão. Nesta observa-se o ponto na aponeurose.

Figura 10. Final da cirurgia. Observar que não existe nenhum tipo de dreno.
Todos receberam curativo oclusivo e levemente compressivo feito com compressas acolchoadas com algodão e atadura e foram mantidos em posição de Fowler (cabeceira do leito elevada e membros inferiores fletidos).
Pós-operatório
Todas as cirurgias foram realizadas em ambiente hospitalar e as pacientes ficaram internadas por 24 horas. Os curativos foram trocados no dia seguinte do procedimento por malhas compressivas e o uso destas foi mantido por 24 horas no primeiro mês e por 12 horas no segundo mês. Os pacientes foram estimulados a deambular o mais precocemente possível, mas mantendo o tronco fletido por 21 dias. Além disto, foram orientadas a manter a posição de Fowler quando deitadas por este mesmo período.
Foram acompanhadas por consultas semanais no primeiro mês, a cada 15 dias no segundo mês e orientadas a retornar com 3, 6 e 12 meses de pósoperatório.
Os pacientes do grupo 1 tiveram o débito do dreno anotado diariamente e eles foram removidos apenas quando apresentaram débito inferior a 40 ml em 24 horas. O tempo máximo de permanência de um dreno foi de 5 dias.
RESULTADOS
De todos os pacientes operados, apenas duas (5,88%) ficaram parcialmente satisfeitas com o resultado estético. Elas se queixavam de manutenção de abaulamento em abdome superior. Isto ocorreu devido à grande quantidade de gordura visceral que apresentavam e que mesmo com grande melhora do quadro não foram passíveis de correção completa com a técnica utilizada. Ambas apresentavam índice de massa corporal (IMC) acima de 30 kg/m2, ou seja, obesidade. As outras 32 pacientes (94,12%) ficaram muito satisfeitas com o resultado estético obtido (Tabela 1 e Figura 11).


Figura 11. Satisfação com o resultado estético no total de casos.
A qualidade da cicatriz foi considerada boa pelo cirurgião e pelas pacientes em 29 casos (85,3%), porém ocorreu algum grau de alargamento da cicatriz, em especial da sua porção central, em cinco casos (14,7%). Quatro destes casos ocorreram no grupo 1 (23,53% dos casos deste grupo). Apenas um caso ocorreu no grupo 2 (5,88% deste grupo) (Tabela 2 e Figura 12).


Figura 12. A: Qualidade da cicatriz no Grupo 1, ou seja, com dreno e sem pontos de adesão. B: Qualidade da cicatriz no Grupo 2, ou seja, sem dreno e com pontos de adesão.
Foram diagnosticados três casos de seroma, todos no grupo 1. Eles representaram 8,82% do total de casos estudados e 17,64% dos casos do grupo 1 (pacientes que não receberam os pontos de adesão e nos quais foi utilizado dreno de aspiração contínua a vácuo). As pacientes que tiveram este diagnóstico passaram a ser avaliadas a cada 4 dias. Uma das pacientes apresentou drenagem espontânea através da cicatriz no 10º dia de pós-operatório e não apresentou nova coleção nas consultas seguintes. As outras duas pacientes tiveram o diagnóstico feito na consulta do 7º dia pós-operatório. O tratamento foi realizado por punção percutânea. Uma das pacientes apresentou drenagem de 80 ml e não houve recidiva. A outra apresentou drenagem inicial de 120 ml, recidiva com drenagem de 100 ml com 11 dias de pós-operatório e nova drenagem de 60 ml com 15 dias de pós-operatório. Depois desta consulta, não apresentou mais coleções (Tabela 3 e Figura 13).


Figura 13. Ocorrência de seroma. Grupo 1: Com dreno. Sem pontos de adesão. Grupo 2: Sem dreno. Com pontos de adesão.
Ocorreu um caso de trombose de veias superficiais de membro inferior em uma paciente do grupo 1 no 7º dia de pós-operatório. A paciente tinha 37 anos e IMC de 28,19 Kg/m2, ou seja, estava em sobrepeso. A suspeita diagnóstica foi feita por exame clínico que revelou dor à palpação da panturrilha, sinal de Homans positivo (dor na panturrilha à dorsiflexão passiva do pé), e edema discreto neste membro. Foi confirmado por exame de ultrassom Doppler vascular. Mesmo se tratando de trombose de veias superficiais, o cirurgião vascular consultado internou a paciente para terapia anticoagulante com heparina de baixo peso molecular (enoxiparina) subcutânea e varfarina via oral até atingir níveis adequados. Após 5 dias, recebeu alta hospitalar e manteve o uso da varfarina por 3 meses. A paciente teve uma boa evolução.
Em nenhum caso estudado ocorreu hematoma, deiscência de ferida, infecção, necrose ou formação de queloide. Complicações comumente relatadas na literatura médica a respeito deste procedimento.
DISCUSSÃO
A insatisfação com o resultado estético é tida por muitos cirurgiões plásticos como uma das piores e mais difíceis complicações. Elas envolvem não somente critérios objetivos, mas principalmente subjetivos. Algumas vezes, os pacientes estão descontentes com resultados claramente ruins, porém muitas vezes o resultado está muito agradável, mas não consegue alcançar aquilo que o paciente imaginava quando procurou a cirurgia. Em alguns casos, o desejo préoperatório do paciente não pôde ser alcançado, seja por impossibilidade técnica, características físicas difíceis, ou impossíveis, de serem modificadas cirurgicamente e por vezes, por se tratarem de distúrbio dismórfico corporal ou ainda outro distúrbio de ordem psicológica.
Neste estudo, duas pacientes não ficaram totalmente satisfeitas com o resultado estético da cirurgia. Ambas gostaram do resultado como um todo e do efeito conseguido em relação ao abdome inferior e à cintura, mas elas desejavam melhora acentuada do abaulamento do abdome superior. Ambas encontravam-se com índice de massa corpórea acima de 30 Kg/m2, ou seja, apresentavam obesidade e tinham grande quantidade de gordura visceral com abaulamento importante do abdome antes da cirurgia. Depois de serem esclarecidas sobre as limitações do procedimento aceitaram o resultado obtido. Nota-se que 94,12% dos pacientes ficaram muito satisfeitas com o resultado estético (Figuras 14 e 15).
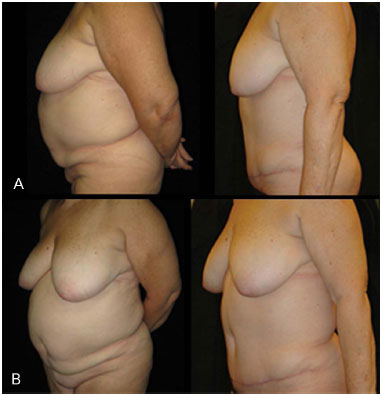
Figura 14. A: Fotografias de pré e pós-operatório. Vista em perfil. B: Fotografias de pré e pós-operatório. Vista em semiperfil.
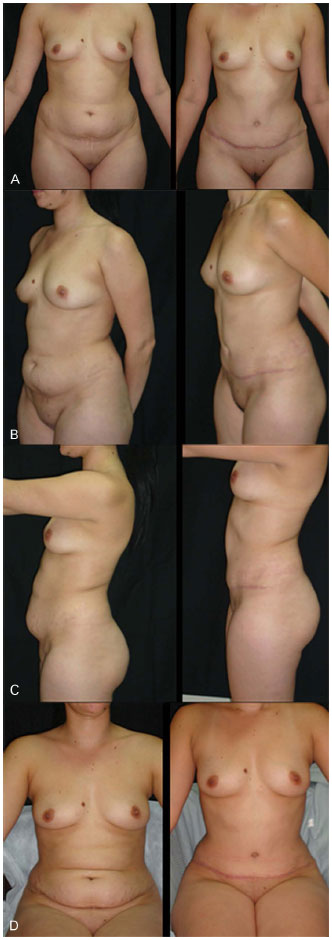
Figura 15. A: Fotografias de pré e pós-operatório. Vista de frente. B: Fotografias de pré e pós-operatório. Vista em semiperfil. C: Fotografias de pré e pós-operatório. Vista em perfil. D: Fotografias de pré e pós-operatório. Vista com a paciente sentada.
O alargamento da cicatriz foi observado em 14,7% do total de pacientes operados. A principal causa é a tensão excessiva na cicatriz. Isto pode ocorrer por falha na marcação, com ressecção excessiva de tecidos ou por falha do paciente em seguir as recomendações posturais no pós-operatório. Quando analisado cada grupo separadamente, nota-se que no grupo 1 ocorreu um número maior de casos (23,53%) do que nos pacientes submetidos aos pontos de adesão (5,88%). Podemos sugerir que isto ocorreu devido à redução da tensão na ferida devido a uma maior distribuição das forças entre os pontos, que fixam o retalho à aponeurose desde sua base até a sua extremidade.
O seroma é uma complicação frequente após abdominoplastia. A pesquisa da literatura mostrou que ele foi identificado em 1 a 20% dos casos em estudos retrospectivos7,10-15. Já em estudos prospectivos, esta complicação é observada em um número maior de casos que varia de 38 a 42%1,16. Como salientado por Nahas et al.7, os dados dos estudos retrospectivos podem ser subestimados porque como o seroma é considerado uma complicação menor, esta informação pode não ter sido relatada no prontuário dos pacientes.
Um importante fator que facilita a formação do seroma é a presença de espaço morto entre o retalho abdominal e a aponeurose muscular criado pela dissecção cirúrgica. Outro fator são as forças de cisalhamento que rompem as frágeis ligações entre o retalho e a aponeurose no início do processo de cicatrização. Os pontos de adesão podem reduzir este efeito por fecharem o espaço morto e por promoverem uma forte imobilização do retalho, o que favorece a cicatrização e reduz a incidência de seroma.
Este estudo fortalece esta teoria por mostrar que no grupo 2 não houve nenhum caso de seroma e no grupo 1 este foi diagnosticado em 17,64% dos pacientes.
O seroma costuma ser diagnosticado entre 7 e 10 dias de pós-operatório. O tempo máximo de permanência do dreno neste estudo foi de 5 dias, portanto, ele não poderia ter prevenido a ocorrência da complicação.
Baroudi & Ferreira4, Nahas et al.7 e outros autores relatam a utilização de um grande número de pontos de adesão, entre 30 e 40 pontos. Neste estudo foram colocados 20 a 25 pontos. Mesmo com um menor número de pontos, eles foram eficazes na prevenção de seroma e de alargamento da cicatriz como se observa pela diferença na incidência entre os grupos.
As complicações tromboembólicas devem receber especial atenção e sua prevenção é de extrema importância. Sua ocorrência leva a importante morbimortalidade. A embolia pulmonar sem dúvida é a complicação mais dramática com mortalidade de 40 a 50%17,18. O estudo de Pannucci et al.19, realizado na University of Michigan e na Vanderbilt University, fez uma grande revisão da literatura e mostra que 10% dos pacientes com embolia pulmonar sintomática morrem em 60 minutos, os sobreviventes podem sofrer de disfunção do ventrículo direito ou falência cardíaca. Aqueles com trombose venosa profunda podem desenvolver a síndrome pós-trombótica, a qual piora a qualidade de vida. Concluem, ainda, que pacientes hospitalizados frequentemente recebem profilaxia inadequada e apontam que os cirurgiões plásticos utilizam menos do que o recomendado a quimioprofilaxia em pacientes de alto risco e podem falhar no reconhecimento e na modificação dos fatores de risco tromboembólicos19.
Uma das razões para muitos cirurgiões plásticos evitarem o uso de profilaxia química antitrombótica é o receio de complicações hemorrágicas e formação de hematoma. Diversos estudos já demonstram a segurança no uso das heparinas de baixo peso molecular como profilaxia. Jatene et al.17 ressaltam que estas drogas não possuem ação trombolítica, apenas previnem a formação dos trombos. Em 2008, a Plastic Surgery Foundation (American Society of Plastic Surgeons) iniciou o estudo de prevenção do tromboembolismo venoso, o qual depois de 30 meses demonstrou que o uso de enoxiparina, uma heparina de baixo peso molecular, no pós-operatório de pacientes internados reduz as taxas de tromboembolismo venoso sintomático sem alterar as taxas de reoperação por hematoma19-22.
A abdominoplastia está entre os procedimentos com maior incidência desta grave complicação. Os artigos publicados sobre este tema, especificamente em cirurgia plástica, aumentaram consideravelmente nos últimos anos. Segundo eles, a incidência de trombose venosa profunda (TVP) no lifting facial é de 0,35%23, na lipoaspiração é de 0,6%24, em abdominoplastias é cerca de 1,3%25,26, quando considerado separadamente a abdominoplastia circunferencial e a associada à cirurgia intra-abdominal observa-se aumento da incidência de TVP, respectivamente, para 3,4 e 2,17%27. O retalho transverso do músculo reto abdominal (TRAM) monopediculado tem incidência de 1,3% de TVP28. Em relação à embolia pulmonar, alguns dos dados são: no lifting facial é estimada em 0,14%23, em abdominoplastias 0,8%26, quando associado a outras cirurgias, varia de 1,1%29 a 6,6%30, na lipoaspiração é 1,1%24, e no retalho TRAM varia de 0,7 a 18,8%31,32.
Existem alguns protocolos para prevenção dos eventos tromboembólicos. Este trabalho apresenta nas Tabelas 4, 5 e 6 dois dos principais protocolos, um deles de autores brasileiros, Protocolo de Sandri e o outro norte-americano, Protocolo de Davison-Caprini. As medidas de prevenção não farmacológicas são o uso de dispositivos de compressão intermitente nas pernas e a deambulação precoce e devem ser utilizadas em todos os pacientes13,17,33. Segundo a estratificação do risco, cada protocolo indica ou não a utilização da profilaxia medicamentosa, conforme exposto nas Tabelas 4, 5 e 634-36. Quando indicada, esta medida se constitui em administração subcutânea de enoxiparina (Clexane) 40 mg, com início 12 horas após a cirurgia e nova dose a cada 24 horas até que o paciente esteja deambulando bem.



O autor utilizou o Protocolo de Davison-Caprini para profilaxia neste estudo. Todos os pacientes receberam as medidas não farmacológicas de prevenção e oito (23,5%) tiveram indicação de profilaxia medicamentosa. Destes oito pacientes que receberam a enoxiparina, nenhum apresentou hemorragias ou formação de hematoma. Mesmo com estes cuidados, uma paciente apresentou trombose de veias superficiais, a qual pode ser diagnosticada precocemente e tratada sem maiores problemas para a paciente. Ressalta-se que a paciente não tinha indicação de utilização de enoxiparina pelo protocolo seguido. Mas também se observa que o caso foi de trombose das veias superficial dos membros inferiores, evento com menor morbidade que a trombose das veias profundas.
CONCLUSÕES
A técnica de ressecção em bloco se mostrou segura, de fácil execução, com bons resultados estéticos e índices de complicações semelhantes às outras técnicas descritas na literatura.
Os pontos de adesão mostraram vantagens na redução das complicações em relação ao grupo controle. Consistem em uma técnica simples, com curva de aprendizado rápida. Porém, aumentam o tempo cirúrgico. Este tempo operatório pode ser reduzido pelo aumento da prática do cirurgião e com a possibilidade de se utilizar menos pontos do que originalmente descrito por Baroudi & Ferreira. Como demonstrado neste trabalho, mesmo com a redução do número de pontos utilizados os benefícios se mantiveram.
Para uma melhor avaliação do resultado estético da cicatriz, seria interessante propor alguma forma de se mensurar objetivamente a largura da cicatriz para uma melhor comparação. Quanto à avaliação do seroma, uma forma de aprimorar o diagnóstico seria a pesquisa por ultrassonografia. Isto permitiria identificação mais precisa de acúmulos com menor volume. Porém, o seu uso na prática diária tornaria o pós-operatório mais oneroso e complexo.
As medidas de prevenção de eventos tromboembólicos devem ser adotadas em todos os procedimentos.
REFERÊNCIAS
1. Hafezi F, Nouhi AH. Abdominoplasty and seroma. Ann Plast Surg. 2002;48(1):109-10. DOI: http://dx.doi.org/10.1097/00000637200201000-00022
2. de Castro CC, Aboudib Júnior JH, Salema R, Gradel J, Braga L. How to deal with abdominoplasty in an abdomen with a scar. Aesthetic Plast Surg. 1993;17(1):67-71. DOI: http://dx.doi.org/10.1007/BF00455052
3. Hay-Roe V. Seroma after lipoplasty with abdominoplasty. Plast Reconstr Surg. 1991;87(5):997-8. PMID: 1826790 DOI: http://dx.doi.org/10.1097/00006534-199105000-00041
4. Baroudi R, Ferreira CA. Seroma: how to avoid it and how to treat it. Aesthet Surg J. 1998;18(6):439-41. PMID: 19328174 DOI: http://dx.doi.org/10.1016/S1090-820X(98)70073-1
5. Pollock H, Pollock T. Progressive tension sutures: a technique to reduce local complications in abdominoplasty. Plast Reconstr Surg. 2000;105(7):2583-6. DOI: http://dx.doi.org/10.1097/00006534200006000-00047
6. Rios JL, Pollock T, Adams WP Jr. Progressive tension sutures to prevent seroma formation after latissimus dorsi harvest. Plast Reconstr Surg. 2003;112(7):1779-83. PMID: 14663220 DOI: http://dx.doi.org/10.1097/01.PRS.0000090542.68560.69
7. Nahas FX, Ferreira LM, Ghelfond C. Does quilting suture prevent seroma in abdominoplasty? Plast Reconstr Surg. 2007;119(3):1060-4.
8. Oliveira EA, Valera F, Monte ALR, López C. Prevenção do seroma nas abdominoplastias associadas à lipoaspiração e sem drenagem ativa. Rev Bras Cir Plást. 2008;23(1):41-7.
9. Pontes R. Abdominoplastia: ressecção em bloco e sua aplicação em lifting de coxa e torsoplastia. Rio de Janeiro: Revinter; 2004.
10. Grazer FM, Goldwyn RM. Abdominoplasty assessed by survey, with emphasis on complications. Plast Reconstr Surg. 1977;59(4):513-7. PMID: 847027 DOI: http://dx.doi.org/10.1097/00006534-197759040-00006
11. Avelar J. Fat suction versus abdominoplasty. Aesthetic Plast Surg. 1985;9(4):265-75. DOI: http://dx.doi.org/10.1007/BF01571045
12. Cardoso de Castro C, Cupello AM, Cintra H. Limited incisions in abdominoplasty. Ann Plast Surg. 1987;19(5):436-47. DOI: http://dx.doi.org/10.1097/00000637-198711000-00009
13. Dillerud E. Abdominoplasty combined with suction lipoplasty: a study of complications, revisions, and risk factors in 487 cases. Ann Plast Surg. 1990;25(5):333-8. DOI: http://dx.doi.org/10.1097/00000637-199011000-00001
14. Floros C, Davis PK. Complications and long-term results following abdominoplasty: a retrospective study. Br J Plast Surg. 1991;44(3):190-4. PMID: 1827355 DOI: http://dx.doi.org/10.1016/0007-1226(91)90125-4
15. Chaouat M, Levan P, Lalanne B, Buisson T, Nicolau P, Mimoun M. Abdominal dermolipectomies: early postoperative complications and long-term unfavorable results. Plast Reconstr Surg. 2000;106(7):1614-8. DOI: http://dx.doi.org/10.1097/00006534200012000-00029
16. Mohammad JA, Warnke PH, Stavraky W. Ultrasound in the diagnosis and management of fluid collection complications following abdominoplasty. Ann Plast Surg. 1998;41(5):498-502. PMID: 9827952 DOI: http://dx.doi.org/10.1097/00000637199811000-00008
17. Jatene PR, Jatene MC, Barbosa AL. Abdominoplastia: experiência clínica e revisão da literatura. Rev Bras Cir Plást. 2005;20(2):65-71.
18. Abs R. Accidents thromboemboliques en chirurgie plastique: revue de la literature et proposition d'un algorithme de prophylaxie. Ann Chir Plast Esthet. 2000;45(6):604-9.
19. Pannucci CJ, Jaber RM, Zumsteg JM, Golgotiu V, Spratke LM, Wilkins EG. Changing practice: implementation of a venous thromboembolism prophylaxis protocol at an academic medical center. Plast Reconstr Surg. 2011;128(5):1085-92. PMID: 21738084 DOI: http://dx.doi.org/10.1097/PRS.0b013e31822b67ff
20. Pannucci CJ, Bailey SH, Dreszer G, Fisher Wachtman C, Zumsteg JW, Jaber RM, et al. Validation of the Caprini risk assessment model in plastic and reconstructive surgery patients. J Am Coll Surg. 2011;212(1):105-12. DOI: http://dx.doi.org/10.1016/j.jamcollsurg.2010.08.018
21. Pannucci CJ, Dreszer G, Wachtman CF, Bailey SH, Portschy PR, Hamill JB, et al. Postoperative enoxaparin prevents symptomatic venous thromboembolism in high-risk plastic surgery patients. Plast Reconstr Surg. 2011;128(5):1093-103. PMID: 22030491 DOI: http://dx.doi.org/10.1097/PRS.0b013e31822b6817
22. Pannucci CJ, Wachtman CF, Dreszer G, Bailey SH, Portschy PR, Ha-mill JB, et al. The effect of postoperative enoxaparin on risk for re-operative hematoma. Plast Reconstr Surg. 2012;129(1):160-8. PMID: 21915085 DOI: http://dx.doi.org/10.1097/PRS.0b013e318236215c
23. Reinisch JF, Bresnick SD, Walker JW, Rosso RF. Deep venous thrombosis and pulmonary embolus after face lift: a study of incidence and prophylaxis. Plast Reconstr Surg. 2001;107(6):1570-5. DOI: http://dx.doi.org/10.1097/00006534-200105000-00044
24. Albin R, de Campo T. Large-volume liposuction in 181 patients. Aesthetic Plast Surg. 1999;23(1):5-15. DOI: http://dx.doi.org/10.1007/s002669900235
25. Grazer FM, Goldwyn RM. Abdominoplasty assessed by survey, with emphasis on complications. Plast Reconstr Surg. 1977;59(4):513-7. PMID: 847027 DOI: http://dx.doi.org/10.1097/00006534-197759040-00006
26. van Uchelen JH, Werker PM, Kon M. Complications of abdominoplasty in 86 patients. Plast Reconstr Surg. 2001;107(7):1869-73. DOI: http://dx.doi.org/10.1097/00006534-200106000-00037
27. Hatef DA, Trussler AP, Kenkel JM. Procedural risk for venous thromboembolism in abdominal contouring surgery: a systematic review of the literature. Plast Reconstr Surg. 2010;125(1):352-62. PMID: 20048626 DOI: http://dx.doi.org/10.1097/PRS.0b013e3181c2a3b4
28. Erdmann D, Sundin BM, Moquin KJ, Young H, Georgiade GS. Delay in unipedicled TRAM flap reconstruction of the breast: a review of 76 consecutive cases. Plast Reconstr Surg. 2002;110(3):762-7. PMID: 12172136 DOI: http://dx.doi.org/10.1097/00006534-200209010-00007
29. Hester TR Jr, Baird W, Bostwick J 3rd, Nahai F, Cukic J. Abdominoplasty combined with other major surgical procedures: safe or sorry? Plast Reconstr Surg. 1989;83(6):997-1004. PMID: 2524854
30. Voss SC, Sharp HC, Scott JR. Abdominoplasty combined with gynecologic surgical procedures. Obstet Gynecol. 1986;67(2):181-5. PMID: 3945426 DOI: http://dx.doi.org/10.1097/00006250-198602000-00005
31. Olsson EH, Tukiainen E. Three-year evaluation of late breast reconstruction with a free transverse rectus abdominis musculocutaneous flap in a county hospital in Sweden: a retrospective study. Scand J Plast Reconstr Surg Hand Surg. 2005;39(1):33-8. DOI: http://dx.doi.org/10.1080/02844310410021730
32. Spear SL, Ducic I, Low M, Cuoco F. The effect of radiation on pedicled TRAM flap breast reconstruction: outcomes and implications. Plast Reconstr Surg. 2005;115(1):84-95. PMID: 15622237
33. Moulin JL, Sobreira ML, Malgor RD, Abreu CR, Araújo ESF, Palhares Neto AA. Estudo comparativo entre protocolos para profilaxia da trombose venosa profunda: uma nova proposta. Rev Bras Cir Plást. 2010;25(3):415-22. DOI: http://dx.doi.org/10.1590/S1983-51752010000300003
34. Sandri JL. Profilaxia do tromboembolismo em cirurgia plástica. In: Carreirão S, Cardim V, Goldenberg D, eds. Cirurgia Plástica -Sociedade Brasileira de Cirurgia Plástica. São Paulo: Atheneu; 2005. p.119-25.
35. Caprini JA, Arcelus JI, Reyna JJ. Effective risk stratification of surgical and nonsurgical patients for venous thromboembolic disease. Semin Hematol. 2001;38(2 Suppl 5):12-9. DOI: http://dx.doi.org/10.1053/shem.2001.25184
36. Davison SP, Venturi ML, Attinger CE, Baker SB, Spear SL. Prevention of venous thromboembolism in the plastic surgery patient. Plast Reconstr Surg. 2004;114(3):43E-51E. PMID: 15318036 DOI: http://dx.doi.org/10.1097/01.PRS.0000131276.48992.EE
1. Clínica Trufino, Londrina, PR, Brasil
2. Serviço de Residência Médica em Cirurgia Plástica do Prof. Ronaldo Pontes - Rio de Janeiro, RJ, Brasil
Instituição: Clínica Trufino, Londrina, PR, Brasil.
Autor correspondente:
Antonio Juliano Trufino
Rua Borba Gato, 785, Jardim América
Londrina, PR, Brasil CEP 86010-630
E-mail: ajtrufino@hotmail.com
Artigo submetido: 17/7/2013.
Artigo aceito: 4/2/2014.


 Read in Portuguese
Read in Portuguese
 Read in English
Read in English
 PDF PT
PDF PT
 Print
Print
 Send this article by email
Send this article by email
 How to Cite
How to Cite
 Mendeley
Mendeley
 Pocket
Pocket
 Twitter
Twitter