

Original Article - Year 2015 - Volume 30 -
O estudo da representação anatômica do músculo latíssimo do dorso e a sua aplicação em cirurgia plástica
Anatomical representation of the latissimus dorsi and its application in plastic surgery
RESUMO
INTRODUÇÃO: O músculo latíssimo do dorso (MLD) é um importante elemento da parede látero-posterior do tórax. A aplicabilidade do MLD em cirurgia plástica é reconhecida por sua anatomia constante, sendo indicado, na reconstrução mamária, na microcirurgia, nas reconstruções de membros superiores, entre outros, tornando-se um retalho versátil em cirurgia reconstrutora. Sua representação em livros e estudos anatômicos apresentam controvérsias. Mathes & Nahai expressam que a posição do MLD é configurada em uma localização onde o músculo encontra-se em segmento torácico látero-posterior, mas com uma representação mais posterior que lateral. Um grande número de anatomistas escreve da mesma forma. O objetivo é o de discutir e descrever a real posição do MLD por meio do estudo da sua anatomia e comparação com imagens publicadas em livros.
MÉTODOS: Estudou-se a descrição e representação anatômica do MLD em desenhos publicados em livros e artigos de autores clássicos. Os desenhos foram comparados com o estudo da anatomia vásculo-nervosa e muscular do MLD durante a dissecção, na posição de Decúbito Dorsal (DD), de 47 cadáveres frescos.
RESULTADOS: O estudo da descrição e representação anatômica do MLD em livros de autores consultados, comparada com a dissecção em DD de cadáveres frescos, permitiu conhecer que estes autores identificam o MLD em uma posição mais posterior do que a encontrada na anatomia.
CONCLUSÃO: Este estudo identifica a posição do MLD com uma representação mais anterior do que os desenhos dos livros estudados. A rotação e individualização do MLD com o paciente em decúbito dorsal é uma abordagem segura.
Palavras-chave: Anatomia; Cirurgia plástica; Microcirurgia; Músculos superficiais do dorso; Decúbito dorsal.
ABSTRACT
INTRODUCTION: The latissimus dorsi muscle (LDM) is an important element in the lateroposterior wall of the thorax. The LDM is valued in plastic surgery for its constant anatomy, and its use is recommended for mammary reconstruction, microsurgery, and upper limb reconstruction among other procedures, which makes it a versatile flap for reconstructive surgery. However, its representation in books and anatomical studies is controversial. Mathes & Nahai described that the position of the LDM is configured in a location where the muscle is found in the lateroposterior thoracic segment but with a more posterior than lateral representation. A great number of anatomists share the same opinion. The objective of this study was to discuss and describe the real position of the LDM through study of its anatomy and comparison with images published in books.
METHODS: We studied the anatomical description and representation of the LDM in drawings published in books and articles by classical authors. The drawings were compared with the neurovascular and muscular anatomy of the LDM during its dissection from 47 fresh cadavers in the dorsal decubitus (DD) position.
RESULTS: Study of the anatomical description and representation of the LDM in the revised books compared with the dissection of fresh corpses in the DD position revealed that the published authors described the LDM in a more posterior position than that found in the body.
CONCLUSION: This study identified the LDM position as being more anterior than that described by drawings in published books. LDM rotation and individualization with the patient in a DD position is a safe approach.
Keywords: Anatomy; Plastic surgery; Microsurgery; Superficial muscles of the back; Dorsal decubitus.
O músculo latíssimo do dorso (MLD) constitui um dos elementos mais importantes da parede láteroposterior do tórax1. Autores como Mathes & Nahai2 expressam que a real posição do MLD é configurada em uma posição anatômica na qual o músculo está localizado em segmento torácico látero-posterior, mas com uma representação muito mais posterior que lateral.
Estudos identificaram a pouca variabilidade da anatomia vascular do MLD: o pedículo vascular do MLD tem tamanho constante e pode apresentar divisões em 2 ou 3 ramos intramusculares; a artéria e a veia têm origem no mesmo nível e há baixa evidência de aterosclerose3,4. Mesmo nos casos em que a artéria toracodorsal possui variação anatômica, sua dimensão é suficiente para a viabilização de um retalho muscular5.
Atualmente, o MLD é amplamente utilizado na cirurgia plástica, em função de sua anatomia pouco variável e suas múltiplas aplicações3,4. O retalho do MLD é muito versátil e pode ser utilizado em reconstrução de deformidades torácicas, como em retalho para mama e em reconstruções que envolvam as extremidades distais, como vértice do couro cabeludo, face plantar do pé e lesões complexas em membros superiores3,4,6,7.
Na individualização e rotação do MLD, a posição do paciente no intraoperatório é de grande importância. Posicionando-o em decúbito ventral ou lateral para a dissecção, a transferência do retalho requer a mudança da posição durante a cirurgia, podendo aumentar a morbidade e o tempo intraoperatório4. A possibilidade de realizar os procedimentos em decúbito dorsal dispensa a mudança de posição do paciente durante a maior parte da cirurgia, e cria uma opção para as reconstruções em cirurgia plástica reparadora4.
Desta forma, questiona-se a representação iconográfica do MLD na literatura consultada.
OBJETIVO
O objetivo deste estudo é discutir e descrever a real posição do músculo latíssimo do dorso por meio de um estudo de sua anatomia e vascularização em cadáveres frescos e de uma comparação com imagens publicadas em artigos e livros.
MÉTODOS
Este trabalho segue as normas do Conselho Nacional de Ética em Pesquisa (CEP/CONEP), resolução 96/166. Foram analisados 47 cadáveres não formolizados, em investigação da causa mortis, no Instituto Médico Legal Estácio de Lima, da Universidade Federal de Alagoas, sendo 41 homens e 6 mulheres, com idade entre 27 e 50 anos.
Os cadáveres foram dissecados com uso de bisturi e tesoura em posição de decúbito dorsal horizontal, braços em abdução. A incisão para o acesso ao MLD foi iniciada por corte em Z no segmento axilar e um prolongamento longitudinal acompanhando a linha axilar média. Após a demarcação do retalho, o cadáver foi posicionado em decúbito dorsal, com o braço em abdução sobre um apoio auxiliar de uma mesa de cirurgia de mão. A seguir, realizada a colocação de um coxim (um campo cirúrgico grande envolto sobre si mesmo com aproximadamente 30 cm de comprimento e 14 cm de diâmetro) longitudinal, ao longo da linha paravertebral do lado a ser operado, de modo a elevar a porção lateral do cadáver (Figura 1).
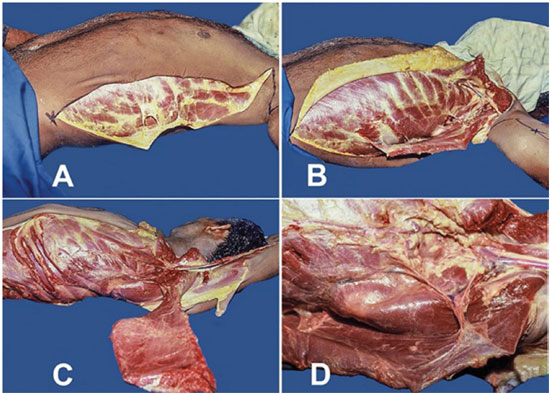
Figura 1. Realização da demarcação e abordagem do pedículo vásculo-nervoso em cadáveres em posição de decúbito dorsal - Técnica de J. M. Servant. A. Realização de incisão por corte com prolongamento longitudinal ao longo da linha axilar média; B. Descolamento do MLD do segmento torácico; C. Individualização do MLD; D. Visualização da artéria, veia e nervo toracodorsal, para o serrátil, circunflexa da escápula, subescapular e axilar.
O MLD foi separado de sua relação com o tegumento e avaliada a vascularização músculo-cutânea; também, foi descolado do segmento torácico com a intenção da visualização da artéria, veia e nervo toracodorsal, circunflexa da escápula, subescapular e axilar. O estudo foi comparado com o de Bartlett et al.3
Posteriormente, foram analisadas imagens ilustrando a posição anatômica do MLD e estudadas as descrições de sua anatomia em livros didáticos. As imagens foram comparadas com as apresentações do músculo dissecado, tanto em cadáveres frescos quanto em pacientes submetidos à reconstrução mamária com o MLD em decúbito dorsal, segundo a técnica de J.M. Servant, publicada por Andrade4,8, com o intuito de definir a real posição do músculo para a prática cirúrgica.
RESULTADOS
Dos 47 cadáveres estudados, foram observados e registrados os achados relativos à anatomia vásculonervosa e muscular. Os vasos que irrigam o MLD são a artéria e veia toracodorsal. Esses vasos são ramos da artéria e veia subescapular, que se originam da artéria e veia axilar, respectivamente. Em nossa casuística, 90% dos cadáveres dissecados (41/47 cadáveres) apresentaram anatomia semelhante, veia e artéria adjacentes, com predominância de artéria posterior à veia. Apenas em 10%, a origem da artéria subescapular não foi adjacente à veia subescapular.
Após se originarem dos vasos axilares, a artéria e veia subescapular se bifurcaram nos vasos circunflexos da escápula e vasos toracodorsais, o que foi observado em 68% das dissecações (32/47). Veia circunflexa da escápula dupla foi observada em 10,6% (5/47) e foi evidenciada artéria circunflexa da escápula dupla em 12,7% (6/47). Em 18% foram observados pequenos ramos da artéria subescapular antes da bifurcação da artéria subescapular em artéria circunflexa da escápula e toracodorsal.
O suprimento sanguíneo para o MLD se dá através da artéria e veia toracodorsal. No seu curso, a artéria pode dar origem a um, dois ou três ramos antes de penetrar o músculo. Ramo único foi observado em 53,2%, dois ramos observados em 45,8% e três ramos observados em 1%.
Na totalidade das dissecações (100%) foram observados os limites laterais do MLD, os quais se localizaram no segmento entre a linha axilar média (LAM) e a linha axilar anterior (LAA) com o paciente em decúbito dorsal. A LAM, é definida como a linha que segue do ápice, parte mais profunda da fossa axilar, paralela à linha axilar anterior. A LAA, por sua vez, é definida como a linha que segue verticalmente ao longo da prega axilar anterior, formada pela borda ínfero-lateral do músculo peitoral maior quando passa da caixa torácica para o úmero no braço1.
A análise da representação anatômica do MLD em trabalhos e livros de autores consultados foi a forma encontrada para a discussão de sua real posição anatômica:
No estudo de Strauch & Yu9, no Atlas of Microvascular Surgery, publicado em 1992, o MLD possui tendão de inserção fino, uma orientação incorreta das fibras musculares, é representado em uma posição totalmente posterior, e nota-se uma diminuição do tamanho do músculo no sentido crâniocaudal (Figura 2, A e B). Os estudos de McCraw et al.10 e Tobin11, em Clinics in Plastic Surgery, publicados em 1979 e em 1990, apresentam um desenho em que o MLD está situado em um segmento mais posterior e a representação da sua vascularização, posicionada, na mesma topografia das fibras musculares (Figura 2, C e D). O estudo de Hochberg12, Manual de Retalhos Miocutâneos, publicado em 1984, representa o MLD com um desenho similar ao estudo de Strauch & Yu9 (Figura 2, E). No estudo de Mathes & Nahai2, Clinical Applications for Muscle and Musculocutaneous Flaps, publicado em 1982, o MLD possui uma representação em que o músculo está completamente situado no segmento dorsal do corpo humano (Figura 2, F, G e H). No estudo de Bostwick13, Breast Reconstruction: a Comprehensive Approach, publicado em 1979, o MLD é representado de forma semelhante à publicada nos estudos de McCraw et al.10 e Tobin11 (Figura 2, I).
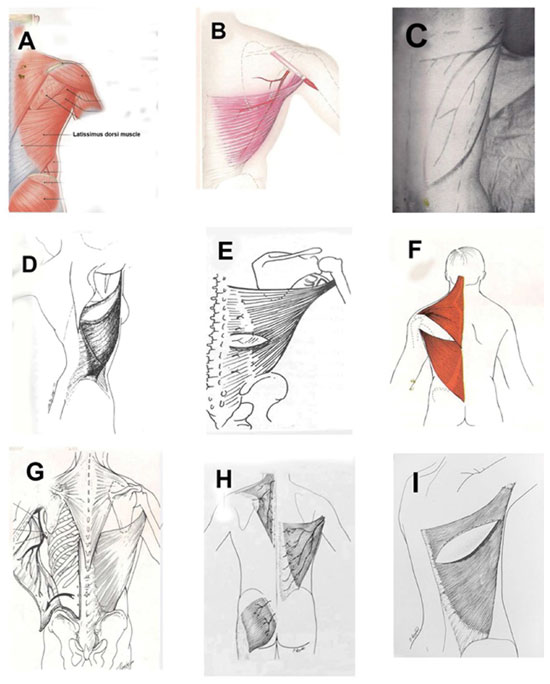
Figura 2. Representações anatômicas clássicas do músculo latíssimo do dorso. A e B: Atlas of Microvascular Surgery, Strauch, p. 324 e 484; C e D: Clinics in Plastic Surgery, Mccraw & Tobin, p. 65 e 685; E: Manual de Retalhos Miocutâneos, Hochberg, p. 134; F, G e H: clinical aplications for muscle and musculocutaneous flaps, Mathes & Nahai, p. 165, 237 e 349. I: Breast Reconstruction: a Comprehensive Approach, Bostwick J 3rd. Clin Plast Surg. 1979;6(2):143-62.
DISCUSSÃO
O estudo vascular da artéria subescapular e seus ramos foram semelhantes aos resultados encontrados no trabalho de Bartlett et al.3, evidenciados na Tabela 1 e Figura 3.
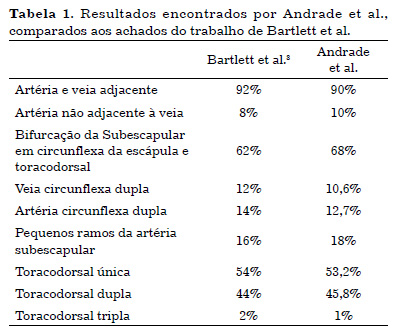
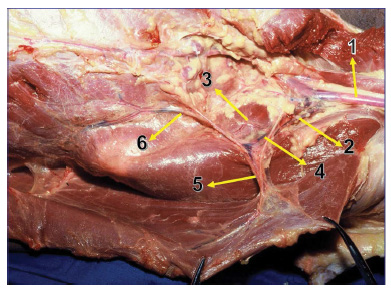
Figura 3. 1. Artéria e veia axilar; 2. Artéria e veia subescapular; 3. Artéria e veia circunflexa da escápula; 4. Artéria, veia e nervo toracodorsal; 5. Divisão do feixe vásculo-nervoso toracodorsal no músculo latíssimo do dorso 6. Ramo para o serrátil.
O MLD é um componente da parede pósterolateral do tórax e o conhecimento de sua topografia são de grande importância para sua identificação durante a cirurgia. Este músculo é largo, tendo base triangular e ápice externo-axilar, recobrindo uma extensa parte da região dorsal. Apresenta-se na forma de leque, seguindo do tronco até o úmero, atuando na articulação do ombro de maneira direta e sobre a articulação escapulo-torácica (cíngulo do membro superior) de maneira indireta1.
Origina-se a partir da fáscia toracolombar, processos espinhosos de T2 a L5 e face dorsal do sacro e crista ilíaca e também por meio de fascículos musculares provenientes de 3 ou 4 costelas inferiores, interdigitando-se com o oblíquo externo do abdome. Sua inserção é formada por um tendão terminal de 7 a 10 centímetros de comprimento por 0,5 a 1,5 centímetros de largura, após a torção axial de 180º no fundo do canal bicipital do úmero. Sua inervação motora se dá pelo nervo toracodorsal, ramo da corda posterior do plexo braquial e a inervação sensitiva da pele que recobre o músculo é feita pelos ramos perfurantes dos nervos intercostais que se encontra 3 cm abaixo dos vasos1. A vascularização primária do MLD é realizada pela artéria toracodorsal, que, juntamente com a artéria circunflexa da escápula, são ramos terminais da artéria subescapular14. É importante identificar o trajeto da artéria e da veia subescapular que será descendente e a sua diferenciação para a denominação de artéria toracodorsal ocorrerá após a artéria e a veia subescapular emitirem a artéria e a veia circunflexa da escápula. A artéria toracodorsal pode emitir ramos para os músculos serrátil anterior e redondo maior e, ao penetrar o MLD, se bifurca nos ramos musculares horizontal e vertical, formando as perfurantes músculo-cutâneas3,15,16. A vascularização secundária é realizada por ramos perfurantes das artérias intercostais posteriores e lombares17,18.
Nas representações na literatura, em livros de autores consultados, verifica-se que o MLD possui uma localização muito mais posterior do que anterior, ficando quase que totalmente visualizado em modelos anatômicos que mostram a parede posterior do tórax, com pouca ou nenhuma porção lateral, destoando do encontrado tanto nas dissecções como na prática cirúrgica. A desvalorização da real posição do MLD, possivelmente direciona o cirurgião a diminuir a versatilidade e as indicações deste músculo. O termo "linha", quando restrito as áreas da superfície corporal, não possui parâmetros delimitados, por isso, a importância da identificação da linha axilar média para delimitar o início do segmento corpóreo definido como linha axilar anterior e, assim, encontraremos a margem anterior do MLD que está situada entre as duas linhas imaginárias.
Em estudo de Andrade et al.4, a avaliação dinâmica do MLD era realizada com o paciente em pé ou sentado, com braço em adução forçada e as mãos sobre as cristas ilíacas. A demarcação do limite anterior era iniciada com o músculo em contração com o objetivo de visualizar e palpar a margem anterior do MLD. Após a demarcação do retalho, o paciente era posicionado em decúbito dorsal, com o braço em abdução sobre um apoio auxiliar de uma mesa de cirurgia de mão. A seguir, colocava-se um coxim (um campo cirúrgico grande envolto sobre si mesmo com mais ou menos 30 cm de comprimento e 14 cm de diâmetro) longitudinal, ao longo da linha paravertebral do lado a ser operado, de modo a elevar a porção lateral do paciente. A abordagem do pedículo vásculo-nervoso era iniciada após a demarcação do retalho, através de incisão em V invertido na margem superior da elipse que delimita o retalho, com ápice medial e com angulação de aproximadamente 140º que envolvia pele e tecido celular subcutâneo. A seguir, a incisão era prolongada conforme o desenho do retalho desejado e sua constituição. O eixo de rotação do retalho corresponde à origem do pedículo vascular, situado no centro da fossa axilar, estando o braço em elevação e abdução completa.
O uso do decúbito dorsal em retalhos microcirúrgicos do MLD viabiliza: a possibilidade de atuação concomitante de duas equipes, uma trabalhando na região doadora do retalho e a outra na região receptora, diminuindo o tempo intraoperatório; a simplificação do ato cirúrgico, com maior conforto para o cirurgião, que pode realizar sentado toda a dissecção e hemostasia com mais facilidade, uma vez que não há mudanças de decúbito; a síntese da área doadora torna-se mais fácil; a abordagem do pedículo, que é curto quando penetra o MLD, estando perto da margem anterior do músculo, é facilitada com o decúbito dorsal e com o braço colocado naturalmente em abdução. Salienta-se que o grau de dificuldade cirúrgica, com o paciente em decúbito dorsal, não possui um elemento de comparação na literatura consultada, mas a posição da individualização do MLD é exequível e, baseado na casuística de Andrade et al.4, não houve complicações estritamente decorrentes da posição cirúrgica.
A visualização da dissecção do músculo em um cadáver não formolizado demonstra a factibilidade do procedimento, podendo o MLD ser individualizado em sua totalidade em decúbito dorsal, o que não seria possível caso sua localização fosse como a representada nas imagens apresentadas. É importante a realização de estudos sobre a anatomia do MLD ao longo da topografia dorsal, lateral e anterior, para uma melhor definição da sua real posição.
CONCLUSÃO
O estudo permite conceituar que a anatomia vascular do MLD é pouco variável e que este músculo não é situado exclusivamente na região posterior do tórax, mas ocupa uma posição muito mais lateral do que a representada em artigos e livros de autores consultados, o que torna a cirurgia e dissecção com o paciente em decúbito dorsal horizontal factível.
REFERÊNCIAS
1. Moore KL, Dalley AF. Anatomia orientada para a clínica. 5a ed. Rio de Janeiro: Guanabara Koogan; 2007.
2. Mathes EJ, Nahai F. Clinical applications for muscle and musculocutaneous flaps. Toronto: Mosby; 1982. p.733.
3. Bartlett SP, May JW Jr, Yaremchuk MJ. The latissimus dorsi muscle: a fresh cadaver study of the primary neurovascular pedicle. Plast Reconstr Surg. 1981;67(5):631-6. DOI: http://dx.doi.org/10.1097/00006534-198105000-00010
4. Andrade FAG, Servant JM, Ferreira LM, Revol M, Traber H, Nascimento Júnior CP, et al. O decúbito dorsal nos retalhos microcirúrgicos do músculo latíssimo do dorso - Técnica de J. M. Servant. Rev Soc. Bras Cir Plast. 2000;15(2):35-46.
5. Rowsell AR, Davies DM, Eisenberg N, Taylor GI. The anatomy of the subscapular-thoracodorsal arterial system: study of 100 cadaver dissections. Br J Plast Surg. 1984;37(4):5746. DOI: http://dx.doi.org/10.1016/0007-1226(84)90152-8
6. Andrade FAG. Decúbito dorsal nos retalhos microcirúrgicos do Músculo Grande Dorsal [Dissertação de Mestrado]. Universidade Federal de São Paulo. Escola Paulista de Medicina. São Paulo; 1998.
7. Mahboub T, Ghareeb F, Said TA, Abdelnaser WS. The reconstructive and functional role of latissimus dorsi flap in complex upper extremity injuries. Egypt J Plast Reconstr Surg. 2003;27(2):255-61.
8. Andrade FAG, Cavalcanti CO, Acioli Neto TL, Mota PKV, Nascimento RPN. O decúbito dorsal nos retalhos microcirúrgicos do músculo latíssimo do dorso - "técnica de Jean Marie Servant". An Fac Med Univ Fed Pernamb. 2002;47(1).
9. Strauch B, Yu HL, eds. Atlas of microvascular surgery: anatomy and operative approaches. Nova York: Thieme; 1992. p.560.
10. McCraw JB, Bostwick J 3rd, Horton CE. Methods of soft tissue coverage for the mastectomy defect. Clin Plast Surg. 1979;6(1):57-69.
11. Tobin GR. Segmentally split pectoral girdle muscle flaps for chest-wall and intrathoracic reconstruction. Clin Plast Surg. 1990;17(4):683-96. PMID: 2249389
12. Hochberg J, ed. Manual de retalhos miocutâneos: axiais, osteomiocutâneos, musculares, fasciocutâneos e livres. Porto Alegre: AMRIGS; 1984. p.443.
13. Bostwick J 3rd. Breast reconstruction: a comprehensive approach. Clin Plast Surg. 1979;6(2):143-62.
14. Costa KCM, Kiyohara LY, Jorge HMH, Araújo MP, Torres LR, Barros Filho TEP. Estudo do alcance do retalho do músculo grande dorsal para o revestimento cutâneo da coluna. Acta Ortop Bras. 2009;17(5):305-8. DOI: http://dx.doi.org/10.1590/S1413-78522009000500011
15. Rowsell AR, Eisenberg N, Davies DM, Taylor GI. The anatomy of the thoracodorsal artery within the latissimus dorsi muscle. Br J Plast Surg. 1986;39(2):206-9. DOI: http://dx.doi.org/10.1016/0007-1226(86)90083-4
16. Saijo M. The vascular territories of the dorsal trunk: a reappraisal for potential flap donor sites. Br J Plast Surg. 1978;31(3):200-4. DOI: http://dx.doi.org/10.1016/S0007-1226(78)90082-6
17. Taylor GI, Palmer JH. The vascular territories (angiosomes) of the body: experimental study and clinical applications. Br J Plast Surg. 1987;40(2):113-41. DOI: http://dx.doi.org/10.1016/0007-1226(87)90185-8
18. Watanabe K, Kiyokawa K, Rikimaru H, Koga N, Yamaki K, Saga T. Anatomical study of latissimus dorsi musculocutaneous flap vascular distribution. J Plast Reconstr Aesthet Surg. 2010;63(7):1091-8. DOI: http://dx.doi.org/10.1016/j.bjps.2009.05.042
1. Universidade Federal de Alagoas, Maceió, AL, Brasil
2. Sociedade Brasileira de Cirurgia Plástica, São Paulo, SP, Brasil
Instituição: Faculdade de Medicina, Universidade Federal de Alagoas, Maceió, AL, Brasil.
Autor correspondente:
Fernando Gomes de Andrade
Rua José Freire Moura, nº 191/104, Ponta Verde
Maceió, SP, Brasil CEP 57000-000
E-mail: fernandogomes1911@hotmail.com
Artigo submetido: 19/07/2014.
Artigo aceito: 22/04/2015.


 Read in Portuguese
Read in Portuguese
 Read in English
Read in English
 PDF PT
PDF PT
 Print
Print
 Send this article by email
Send this article by email
 How to Cite
How to Cite
 Mendeley
Mendeley
 Pocket
Pocket
 Twitter
Twitter