

Original Article - Year 2015 - Volume 30 -
A sistematização do retalho do músculo latíssimo do dorso em decúbito dorsal
The formation of the latissimus dorsi muscle flap in the dorsal decubitus position
RESUMO
INTRODUÇÃO: O músculo latíssimo do dorso localiza-se na parede latero-posterior do tórax. O retalho do músculo latíssimo do dorso (RMLD) tem uma extensa aplicabilidade devido a sua anatomia pouco variável contribuindo, assim, para sua utilização em Cirurgia Plástica. A possibilidade de dissecar este músculo em decúbito dorsal (DD) dispensa a mudança de posição do paciente e cria uma opção para reconstruções microcirúrgicas. Este estudo objetiva sistematizar a técnica utilizada para dissecção do RMLD em DD.
MÉTODO: Foram avaliados 10 casos de RMLD realizados no Hospital Universitário da Universidade Federal de Alagoas, os procedimentos cirúrgicos de individualização dos retalhos e seu posicionamento na região receptora foram semelhantes nos dez casos. É realizada a avaliação do músculo e a demarcação do retalho com o paciente em pé. Depois, com o paciente em DD, faz-se a indução anestésica e a preparação do campo a ser operado. Faz a abordagem do pedículo vásculo-nervoso por incisão na margem superior da elipse que delimita o RMLD, secciona o tendão de inserção do músculo e retira-se o retalho necessário à área receptora a ser reconstruída.
RESULTADOS: A posição do paciente no intraoperatório foi o DD, inclusive durante a dissecação dos retalhos musculares, e a técnica utilizada não proporcionou desvantagens do ato cirúrgico.
CONCLUSÃO: É possível realizar a dissecção e individualização do RMLD estando o paciente em DD.
Palavras-chave: Decúbito dorsal; Músculos superficiais do dorso; Retalhos cirúrgicos.
ABSTRACT
INTRODUCTION: The latissimus dorsi muscle is located on the lateral-posterior chest wall. The latissimus dorsi muscle flap (LDMF) has extensive applications due to its consistent anatomy, which contributes to its use in plastic surgery. This muscle can be dissected in the dorsal decubitus (DD) position; this removes the need for a change in patient position and enables microsurgical reconstruction to be performed. This study aimed to describe the technique used for the dissection and transfer of the LDMF in the DD position.
METHODS: We evaluated 10 cases of LDMF formation performed in the University Hospital of the Federal University of Alagoas. The surgical procedures of individualization of the flaps and their positioning in the receiver region were similar in all ten cases. The evaluation of the muscle and the demarcation of the flap were performed with the patient in the standing position. Then, with the patient in the DD position, anesthetic induction was initiated and the operating field prepared. The neurovascular pedicle was formed by incising the top edge of the ellipse that delimits the LDMF, dissecting the insertion tendon of the muscle, and removing the flap necessary for the reconstruction of the receiver area.
RESULTS: The patient was in the DD position during the intraoperative period, even during the dissection of muscle flaps, and the technique used had no surgical disadvantages.
CONCLUSION: It is possible to perform the dissection and individualization of the LDMF with the patient in the DD position.
Keywords: Dorsal decubitus position; Superficial muscles of the back; Surgical flaps.
O músculo latíssimo do dorso (MLD) constitui um dos elementos mais importantes da parede latero-posterior do tórax. O retalho do músculo latíssimo do dorso (RMLD) tem sido utilizado de maneira extensa em cirurgias reconstrutoras e sua aplicação tem atravessado um processo de evolução nas últimas décadas. Contudo, o emprego deste retalho não é algo recente1. O RMLD foi utilizado pela primeira vez em 1896 por Tansini2 para reconstrução da região torácica após mastectomia, porém, a sua grande aceitação na Europa se deu apenas no início do século XX, com a divulgação de importante trabalho em 1912 por D'Este3. A partir de 1939, o RMLD teve sua aplicação citada para diversas finalidades em cirurgia plástica.
O RMLD tem grande versatilidade, podendo ser utilizado em reconstruções mamárias4-6, na cobertura de defeitos da parede torácica7, em reconstruções no território da cabeça e pescoço1,8, na restauração funcional do ombro e do braço9,10, fechamento de meningomielocele11, reconstrução da parede abdominal, reconstrução de extremidades inferiores e vértice do couro cabeludo1,8. Além da extensa aplicabilidade deste retalho, sua anatomia pouco variável contribui para sua frequente utilização em Cirurgia Plástica8.
A posição do paciente no intraoperatório é de extrema importância para a individualização e rotação do RMLD. Posicionando-o em decúbito ventral ou lateral para a dissecção do MLD, a transferência do retalho requer a mudança da posição durante a cirurgia, podendo aumentar a morbidade e o tempo da cirurgia8. A possibilidade de usar o MLD em decúbito dorsal (DD) dispensa a mudança de posição do paciente e cria uma opção para as reconstruções microcirúrgicas8.
OBJETIVO
Este estudo objetiva descrever a técnica de Jean-Marie Servant e Marc Revol para a dissecção e individualização do RMLD em DD nas reconstruções em Cirurgia Plástica.
Este estudo objetiva descrever a técnica de Jean-Marie Servant e Marc Revol para a dissecção e individualização do RMLD em DD nas reconstruções em Cirurgia Plástica.
MÉTODO
Este trabalho segue as normas do Conselho Nacional de Ética em Pesquisa (CEP/CONEP), resolução 96/166. Aprovado pelo CAAE: 41655214.4.0000.5013.
Foram avaliados em casuística publicada pelos autores8 10 casos de RMLD realizados no Hospital Universitário da Universidade Federal de Alagoas (HU/UFAL). Todos os pacientes foram protocolados por meio de fichas uniformizadas e informatizadas. 70% dos pacientes eram do sexo masculino e 30% do feminino, com idade variando entre 18 e 63 anos (média 41,7 anos). O pré-operatório e os procedimentos cirúrgicos de individualização dos RMLDs e seu posicionamento no leito da região receptora foram semelhantes em todos os casos.
O pré-operatório dessas cirurgias exige precauções importantes no conhecimento de pré-exposições à radiação e/ou intervenções cirúrgicas, quer seja na área doadora ou na área receptora. Já em crianças, preconiza-se a radiografia da coluna, que será utilizada como padrão para futuras avaliações; os exames complementares, como arteriografia e Doppler, não foram solicitados por não serem considerados decisivos.
Realiza-se a avaliação dinâmica do MLD com o paciente de pé, com o braço em adução forçada, estando as mãos posicionadas sobre as cristas ilíacas. A demarcação do limite medial tem início com o músculo em contração, para que desta forma seja possível visualizar e palpar a margem medial deste músculo e o eixo de rotação do retalho correspondendo à origem do pedículo vascular, situado no centro da fossa axilar, estando o braço em elevação e abdução completa.
O intraoperatório para a rotação do RMLD: estando o retalho demarcado, tem início a indução anestésica. Optou-se pela anestesia geral inalatória com intubação orotraqueal. O paciente é posicionado em DD, com o braço em abdução sobre um apoio auxiliar de uma mesa de cirurgia da mão. Na sequência, coloca-se um coxim (um campo cirúrgico grande envolto sobre si mesmo, com aproximadamente 30 cm de comprimento e 14 cm de diâmetro) longitudinalmente, ao longo da linha paravertebral, do lado a ser operado, desta forma, elevando a porção lateral do paciente.
O pedículo vásculo-nervoso é abordado inicialmente, após a demarcação do retalho, por incisão em "V" invertido na margem superior da elipse que delimita o retalho do MLD, com ápice medial e com aproximadamente 140º de angulação, que envolve a pele e o tecido celular subcutâneo. Em seguida, a incisão é prolongada conforme a constituição e o desenho do retalho desejado. Na necessidade de um retalho muscular, o prolongamento é longitudinal, acompanhando a linha axilar média. Quando da necessidade de um retalho músculo-fasciocutâneo, o prolongamento obedece à demarcação medial, observando-se as relações do MLD com o músculo da região do tórax e do abdome.
A incisão do segmento cutâneo-lateral orienta-se pela largura desejada para a cobertura do defeito cutâneo e parte da extremidade distal para a proximal, com o intuito de facilitar a abordagem da região do pedículo. É importante que a largura do retalho cutâneo, não seja maior que 10 cm.
Na individualização do MLD, torna-se imperativo o conhecimento da sua anatomia. A artéria, veia e o nervo subescapular nascem no território da artéria e veia axilar. O trajeto da artéria e da veia subescapular será descendente e a diferenciação para a artéria toracodorsal ocorrerá após a artéria e a veia subescapular emitirem a artéria e a veia circunflexa da escápula. Na dissecção do MLD, não será necessário o reconhecimento com visualização das artérias e veias subescapular e circunflexa da escápula, mas a toracodorsal, quase sempre será visualizada. A identificação do tendão de inserção do MLD e a sua secção é um momento da cirurgia, de grande importância e decisivo para a adequada rotação do retalho. Os autores, sempre, identificam o tendão e o seccionam acima dos vasos toracodorsais, quando realizam a rotação do MLD. Após a secção do tendão de inserção do MLD, o retalho poderá ser posicionado na área receptora a ser reconstruída.
RESULTADOS
No presente estudo, posicionar o paciente em DD foi a escolha para todos os atos operatórios, proporcionando vantagens para o paciente e para a equipe cirúrgica (Figuras 1 a 4).
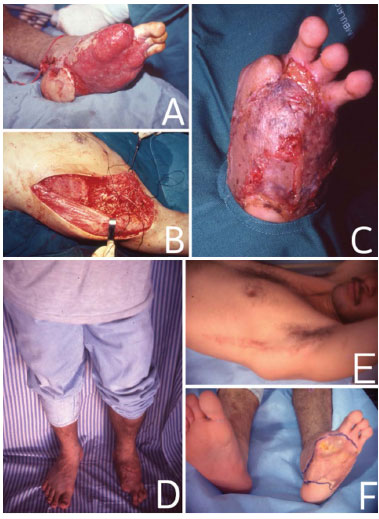
Figura 1. Em (A), lesão traumática em pé esquerdo. Em (B), cirurgia para individualização do RMLD em DD. Em (C), realizado enxerto de pele 4 semanas após o posicionamento do retalho muscular microcirúrgico. Em (D), paciente em pé, 1 ano após ato operatório. Em (E), cicatriz cirúrgica 1 ano após ato operatório. Em F, região receptora 1 ano após ato operatório.
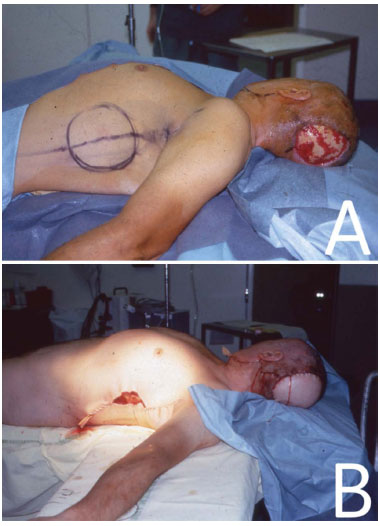
Figura 2. Em (A), paciente em DD com RMLD demarcado. Em (B), pós-operatório imediato com posicionamento do RMLD para reconstrução de lesão em região occipital decorrente de neoplasia.
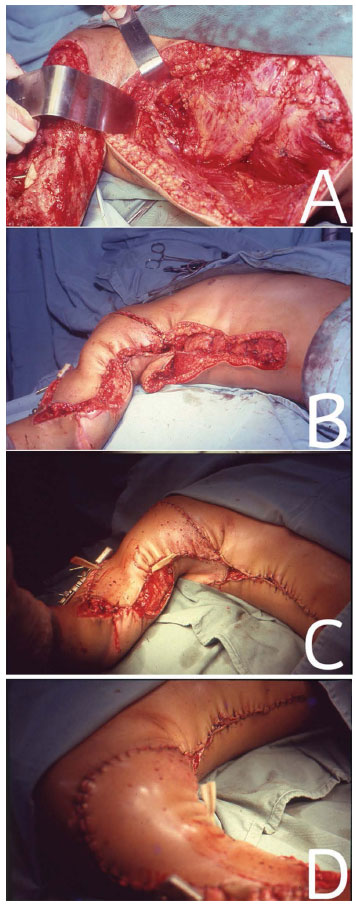
Figura 3. Em (A), abordagem do MLD estando o paciente em DD para correção de lesão traumática em membro superior direito. Em (B), RMLD posicionado sobre lesão traumática. Em e (D), pós-operatório imediato.
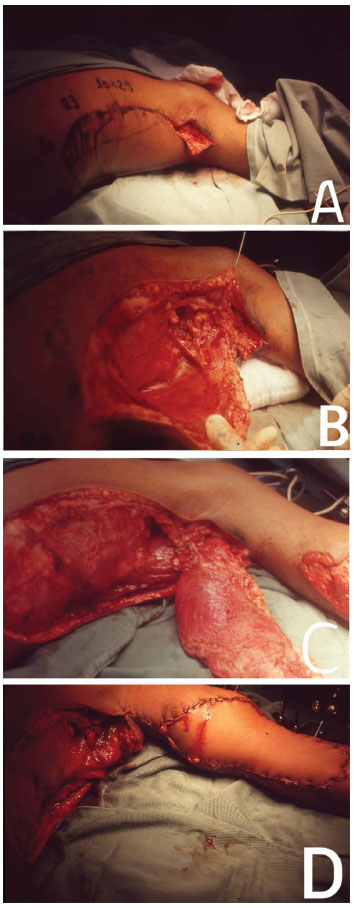
Figura 4. Em (A), início da abordagem para dissecção e individualização do RMLD com paciente em DD. Em (B), intraoperatório. Em (C), MLD individualizado. Em (D), cobertura de lesão traumática em membro superior direito.
Nota-se que em 50% dos casos, as áreas receptoras foram membros inferiores (MMII), 30% os membros superiores (MMSS) e 20% a região de cabeça e/ou pescoço (Tabela 1). Quanto à etiologia das lesões, 50% foi consequência de trauma e os outros 50% de lesões tumorais (Tabela 2).


DISCUSSÃO
Neste trabalho, em todos os RMLD foram dissecados estando o paciente em decúbito dorsal, conforme Jean Marie Servant8. Fato importante no estabelecimento da sistematização do DD como posição exequível durante o ato cirúrgico, apresentando maiores benefícios do que as posições mais usadas, como o decúbito lateral e ventral.
O uso do DD em retalhos do MLD viabiliza: a possibilidade de atuação concomitante de duas equipes, uma trabalhando na região doadora do retalho e a outra na região receptora, que pode colaborar para diminuir o tempo intraoperatório; nos casos dos retalhos microcirúrgicos, a simplificação do ato cirúrgico, com maior conforto para o cirurgião, que pode realizar sentado toda a dissecção e hemostasia com mais facilidade, uma vez que não há mudanças de decúbito na totalidade dos casos; a síntese da área doadora torna-se mais fácil, podendo até ser realizada por outra equipe, enquanto o cirurgião concomitantemente pode iniciar a anastomose do retalho; a abordagem do pedículo, que é curto quando penetra o MLD, estando perto da margem anterior do músculo, é facilitada com o decúbito dorsal e com o braço colocado naturalmente em abdução8. A equipe de anestesia pode trabalhar com o paciente em uma posição definitiva, não sendo necessária a troca de decúbito e dos campos operatórios, pois o paciente é ane-stesiado em DD e permanece na mesma posição durante toda a cirurgia, o que facilita a fixação do tubo endotraqueal e a monitoração dos parâmetros clínicos.
Acredita-se que a pequena porcentagem de perda total do RMLD é devido as suas características, como pedículo vascular longo e de grosso calibre, bem como a sua anatomia constante e presença limitada de placa ateromatosa no lúmen vascular da artéria subescapular e toracodersal8.
Salienta-se que o grau de dificuldade cirúrgica, com o paciente em decúbito dorsal, não possui um elemento de comparação na literatura consultada, mas a posição da individualização do MLD é exequível. Não houve complicações estritamente decorrentes da posição cirúrgica.
CONCLUSÃO
É possível realizar a dissecção e individualização do RMLD estando o paciente em DD.
REFERÊNCIAS
1. Bartlett SP, May JW Jr, Yaremchuk MJ. The latissimus dorsi muscle: a fresh cadaver study of the primary neurovascular pedicle. Plast Reconstr Surg. 1981;67(5):631-6.
2. Tansini I. Sopra il mio nuovo processo di amputazione della mammella. Gaz Med Ital. 1906;57:141.
3. D'Este S. La technique de l'amputation de la mamelle pour carcinoma mammaire. Rev Chir (Paris). 1912;45:164-210.
4. Olivari N. The latissimus flap. Br J Plast Surg. 1976;29(2):126-8.
5. Muhlbauer W, Olbrisch R. The latissimus dorsi myocutaneous flap for breast reconstruction. Chir Plast (Berlin) 1977;4:27-34.
6. Bostwick J 3rd, Vasconez LO, Jurkiewicz MJ. Breast reconstruction after a radical mastectomy. Plast Reconstr Surg. 1978;61(5):682-93.
7. Davis HH, Tollman JP, Brush JH. Huge chondrosarcoma of rib, report of a case. Surgery. 1949;26(4):699-704.
8. Andrade FAG, Servant JM, Perreira LM, Revo M, Traber H, Nascimento Júnior CP, et al. Decúbito dorsal no retalho microcirúrgico do músculo grande dorsal - Técnica de J. M. Servant. Rev Soc Bras Cir Plást. 2000;15(1):35-46.
9. Schottstaedt ER, Larsen LJ, Bost FC. Complete muscle transposition. J Bone Joint Surg Am. 1955;37-A(5):897-918.
10. Zancolli E, Mitre H. Latissimus dorsi transfer to restore elbow flexion. An appraisal of eight cases. J Bone Joint Surg Am. 1973;55(6):1265-75.
11. Desprez JD, Kiehn CL, Eckstein W. Closure of large meningomyelocele defects by composite skin-muscle flaps. Plast Reconstr Surg. 1971;47(3):234-8.
1. Universidade Federal de Alagoas, Maceió, AL, Brasil
2. Sociedade Brasileira de Cirurgia Plástica, São Paulo, SP, Brasil
Instituição: Hospital Universitário da Universidade Federal de Alagoas (HU/UFAL), Maceió, AL, Brasil.
Autor correspondente:
Fernando Antônio Gomes de Andrade
Rua Osvaldo Sarmento, 63, Farol
Macéio, AL, Brasil CEP 57051510
E-mail: fernandogomescirurgiaplastica@hotmail.com
Artigo submetido: 22/6/2014.
Artigo aceito: 21/4/2015.


 Read in Portuguese
Read in Portuguese
 Read in English
Read in English
 PDF PT
PDF PT
 Print
Print
 Send this article by email
Send this article by email
 How to Cite
How to Cite
 Mendeley
Mendeley
 Pocket
Pocket
 Twitter
Twitter